акнекутан и роаккутан чем отличаются
Акнекутан ®
Средство лечения угревой сыпи
Внимание! Абсолютно противопоказан при беременности (высокий риск врожденных пороков развития)
Препараты изотретиноина отличия
Акнекутан ® оригинальный препарат изотретиноина,
созданный по инновационной технологии Lidose ®
И Акнекутан ®, и Роаккутан ® содержат одно и то же действующее вещество — изотретиноин, однако в препарате Акнекутан ® присутствует два дополнительных компонента (технология Лидоз), которые повышают усвоение изотретиноина в пищеварительном тракте человека и, как следствие, увеличивают биодоступность изотретиноина на 20%. Это позволяет снизить дозировку изотретиноина в Акнекутане также на 20%, с полным сохранением терапевтической эффективности препарата.
Исследования показали, что 16 мг Акнекутана биологически эквивалентны 20 мг Роаккутана, а 8 мг Акнекутана биоэквивалентны 10 мг Роаккутана.
Биодоступность изотретиноина у препарата Акнекутан ® выше на 20%. Почему это важно?
В ходе исследований было показано, что побочные эффекты при терапии изотретиноином носят дозозависимый характер. Снижение дозы изотретиноина в составе препарата Акнекутан на 20% потенциально снижает риск развития побочных эффектов.
При этом терапевтическая эффективность препарата Акнекутан полностью сохраняется, что было показано в многочисленных исследованиях.
Рассмотрим пример биоэквивалентности 16 мг Акнекутана 20 мг обычного изотретиноина. При приёме одной капсулы Роаккутана (20 мг), в кровь поступает и работает против угрей только 12 мг препарата. 8 мг проходят через пищеварительный тракт, не всасываясь. При приёме одной капсулы Акнекутана (16 мг), в кровь поступает и работает против угрей то же количество изотретиноина (12 мг). Зато количество изотретиноина, проходящего через пищеварительный тракт, без усвоения, наполовину меньше (4 мг).
При приеме препарата Акнекутан ® в 2 раза ниже фармакологическая
нагрузка на ЖКТ
Иными словами, в случае приема как Акнекутана, так и Роаккутана, количество изотретиноина, поступающего в кровь, одно и то же. Но в случае приёма Роаккутана, через пищеварительный тракт проходит в 2 раза больше неактивного изотретиноина, а значит, фармакологическая нагрузка на пищеварительный тракт увеличивается в 2 раза.
Биодоступность препарата Акнекутан ® в 2 раза меньше зависит
от приема пищи
Акнекутан ® имеет ещё одно существенное отличие от Роаккутана: он лучше усваивается без пищи.
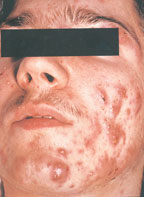
АКНЕ: патогенез и современные методы лечения
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет.
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет. В этом возрасте возможны два варианта течения заболевания — «физиологические» акне и «клинические» акне, наблюдаемые у 15% пациентов, которые требуют назначения лечения. У 7% пациентов возможно развитие поздних акне, возникающих после 40 лет [1, 3, 5].
Угревая болезнь нередко является одним из осложнений жирной или смешанной форм себореи. У значительной части больных угревая болезнь склонна к хроническому течению, частым рецидивам и нередко оказывается резистентной к проводимой терапии.
Патоморфологически вульгарные угри представляют собой гнойное воспаление сальной железы и перигландулярной ткани. Принято различать несколько клинических разновидностей этого заболевания. К более легким и относительно благоприятно протекающим формам относят вульгарные или юношеские, папулезные и пустулезные угри. Они легче поддаются лечению и обычно не оставляют после себя грубых рубцовых изменений на коже. Напротив, индуративные, сливные, флегмонозные и конглобатные угри в связи с резистентностью к проводимой терапии, частыми рецидивами и возникновением при этих формах грубых косметических дефектов представляют для врача и больного сложную медицинскую и социально-психологическую проблему [3].
Психоэмоциональные расстройства выявляются у 40–50% пациентов с угревой болезнью, ведущим является нозогенная депрессия невротического уровня, чаще протекающая по астено-тревожному и тревожному типам. Наибольшая частота психоэмоциональных расстройств наблюдается при II–III степени тяжести акне, при этом характерна обратная зависимость выраженности психоэмоциональных расстройств от степени тяжести и длительности болезни [2].
Поэтому важным для практического врача является ранняя диагностика, правильная клиническая оценка, своевременное назначение эффективных и безопасных препаратов в зависимости от клинической формы заболевания, что позволяет избежать состояния дисморфофобии, неудач в лечении и улучшить качество жизни больных.
Патогенез акне является мультифакторным. На сегодняшний день выделяют четыре ведущих фактора в этиологии заболевания: фолликулярный гиперкератоз, увеличение количества Propionibacterium acnes, изменение продукции кожного сала и воспаление.
Начальным этапом формирования заболевания является появление микрокомедонов, которые в дальнейшем колонизируются Propionibacterium acnes. Микрокомедоны являются результатом развития двух процессов — гиперпролиферации кератиноцитов акроворонки волосяного фолликула и избыточной продукции кожного сала, что в сочетании приводит к закупорке фолликула и формированию открытых и закрытых комедонов. Для кератиноцитов характерно увеличение тонофиламентов и десмосом, повышенное количество кератинов К6 и К16 [9].
Propionibacterium acnes являются анаэробными резидентными представителями микрофлоры кожи человека, способными проявлять свои патогенные свойства только в определенных условиях. Propionibacterium acnes участвуют в развитии воспаления в очаге заболевания, способствуя освобождению хемотаксических факторов и цитокинов, а также превращению триглицеридов кожного сала в свободные жирные кислоты.
В механизме развития акне важными являются следующие компоненты патогенеза — относительный недостаток линолевой кислоты, действие андрогенов и свободных жирных кислот. На продукцию кожного сала огромное влияние оказывают андрогены, которые в большом количестве начинают поступать в кожу в пубертатном периоде, определенное значение имеет гормон роста, инсулиноподобный фактор роста и вещества, активирующие образование пероксисом [8].
Мишенями действия половых гормонов в коже являются эпидермис, волосяные фолликулы, сальные железы, фибробласты. На продукцию кожного сала влияют гормоны тестикулярного или овариального (свободный тестостерон) и надпочечникового (дегидроэпиандростерон, андростендион) происхождения. Подобное действие оказывает и предшественник тестостерона, эстрогенов и адренокортикостероидов — прогестерон, обладающий андрогенным и антиэстрогенным воздействием на секрецию сальных желез. Этим объясняется повышение салоотделения и усиление образования акне в предменструальный период.
Важное значение имеет не только повышение уровня андрогенов, но и повышенная чувствительность клеток-мишеней, в частности клеток сальной железы, к андрогенам, циркулирующим в крови.
В патогенезе угрей важная роль отводится дефициту цинка, который регистрируется у 80% больных. На фоне цинкдефицитного состояния возрастает темп экскреции кожного сала, а тяжесть течения болезни коррелирует со степенью снижения цинка в организме больного. Цинк снижает активность 5a-редуктазы, что способствует нормализации соотношения гормонов и ведет к уменьшению салоотделения.
Наружная терапия является первой линией лечения акне у новорожденных, в детском возрасте, при дебюте акне и юношеских угрях. Назначение только наружной терапии показано при легких воспалительных и невоспалительных формах акне, невоспалительных формах акне средней тяжести. Во всех остальных случаях назначается комбинированная терапия с системными препаратами.
Препараты для наружной терапии назначаются длительно, минимальный курс лечения составляет 3 мес, после окончания курса необходимо назначение лекарственных средств с профилактической целью для предотвращения обострения заболевания.
В 2002 г. разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии, Париж, 2002), в которых препаратами первого выбора врача при лечении акне являются местные ретиноиды. Топические ретиноиды влияют на процессы ороговения (кератинизацию и десквамацию), снижают салоотделение, усиливают пролиферацию эпителиоцитов кожи и обладают определенным противовоспалительным действием. Наиболее перспективным является адапален (дифферин), обладающий хорошей переносимостью, отсутствием фотосенсибилизирующего действия, высокой эффективностью при комедональных и папуло-пустулезных акне [6]. Адапален применяется после очищения кожи 1 раз в сут на ночь, стойкое клиническое улучшение наблюдается через 3 мес, в поддерживающем режиме препарат наносят 2–3 раза в неделю.
Бензоила пероксид (базирон АС, окси-5, окси-10) после нанесения на кожу приводит к освобождению активных форм кислорода, уменьшению синтеза свободных жирных кислот и образования микрокомедонов. Препарат обладает выраженным влиянием на P. acnes, St. epidermidis, Malassezia furfur и снижает риск развития резистентности при комбинировании с антибиотиками. Выпускается бензоил пероксид в виде геля 2,5 –10% и 5–10% лосьона. Бензоил пероксид наносят на кожу 2–3 раза в день в течение 1–3 мес. Побочными эффектами препарата являются раздражающее действие, особенно при применении высоких концентраций, а также повышение фоточувствительности за счет истончения рогового слоя. Препарат способен обесцвечивать волосы, поэтому рекомендуется его применение при сочетании акне и гипертрихоза. Противопоказанием является повышенная чувствительность к компонентам препарата.
Широко применяется для наружного лечения акне азелаиновая кислота (скинорен), обладающая способностью нормализовать процессы кератинизации фолликула, антимикробным и противовоспалительным действием, способная уменьшать пигментацию кожи [6]. Препарат выпускают в виде 20% крема и 15% геля. Наносят его на всю поверхность лица или другие пораженные участки кожи утром и вечером, лечение продолжают до достижения терапевтического эффекта. Специфических противопоказаний к препарату нет.
Топические антибиотики. Назначение показано при папуло-пустулезных акне легкой и средней тяжести в комбинации с топическими ретиноидами или бензоил пероксидом. Среди антибиотиков для наружного применения на первом месте стоят эритромицин, клиндамицин, фузидиевая кислота. Монотерапия местными антибиотиками не даст желательного эффекта, так как не оказывает достаточного влияния на основные патогенетические факторы, кроме колонизации P. acnes.
Эритромицин выпускается в комбинации с препаратом цинка (зинерит). Лосьон наносят на кожу 2 раза в день в течение 12 нед. Побочное действие — сухость, жжение, дерматит.
Клиндамицин выпускается в виде 1% геля или лосьона, который при нанесении на кожу гидролизуется в выводных протоках сальных желез. Несмотря на минимальное всасывание, препарат может вызывать нарушения со стороны желудочно-кишечного тракта, аллергические реакции. Наносят препарат 1–2 раза в день в течение 3 мес.
Фузидиевая кислота выпускается для наружного применения в виде 2% крема (фуцидин), обладает способностью хорошо проникать через неповрежденную кожу и оказывает выраженное бактерицидное действие [7]. Крем применяют 2 раза в день в течение 7 дней. Не отмечено системного действия препарата и индивидуальной непереносимости.
Местные формы антибиотиков обычно хорошо переносятся, аллергический контактный дерматит развивается редко. Длительное наружное применение антибиотиков может привести к развитию бактериальной резистентности P. acnes.
α-гидроксикислоты (АНА) — яблочная, тартаровая, цитрусовая, молочная, гликолевая — обладают комедолитическим свойством. При концентрации АНА 30–70% (гликолевый пилинг) лечение проводится утром 1 раз в день, в вечернее время назначают ретиноиды. Препараты с концентрацией кислоты 10–15% (эксфолиак, крем 10; эксфолиак, крем 15) назначают пациентам с акне ежедневно в течение 8 нед. При низких концентрациях АНА лекарственные средства назначаются в межрецидивный период и для профилактики осложнений угревой болезни (рубцов и пигментации).
β-гидроксикислоты — салициловая кислота, резорцин — влияют на фолликулярный гиперкератоз, так как являются слабыми кератолитиками и обладают противовоспалительными свойствами. Применяются в различных лекарственных формах, чаще — растворах (салициловая кислота 0,5%–5%, резорцин 1–3%).
Гиалуроновая кислота в сочетании с цинком (куриозин, гель) используется как профилактическое средство после разрешения клинических проявлений акне. Гиалуроновая кислота способствует формированию косметических рубцов. Препарат наносят 2 раза в сут до достижения клинического эффекта. Побочными реакциями являются жжение, чувство стягивания кожи, легкая гиперемия, которые самостоятельно исчезают при продолжении терапии.
Системная терапия акне показана для лечения больных с акне средней или тяжелой формы, особенно в случаях образования рубцов, дисхромий или значительных психосоциальных расстройств. Системная терапия может быть необходима при непереносимости или неэффективности местного лечения.
Наиболее эффективным препаратом для лечения акне среднетяжелой и тяжелой форм является изотретиноин (роаккутан), который при системном применении вызывает длительные ремиссии или излечение у большинства больных. Препарат является ретиноидом, рекомендуемым для системного применения, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе сальных желез, обладает выраженным себостатическим и противовоспалительным действием. Оптимальная суточная доза изотретиноина составляет 0,5–1,0 мг на 1 кг массы тела больного. Стандартная начальная терапевтическая доза 0,5 мг/кг. Обычные сроки лечения составляют 4–8 мес. После достижения выраженного терапевтического эффекта (чаще к концу 2-го месяца) начальная суточная доза снижается (с 1,0 до 0,5 мг/кг; с 0,5 до 0,2–0,3 мг/кг) и используется до излечения пациента. При флегмонозных и конглобатных угрях снижение суточной дозы целесообразно проводить в более поздние сроки (через 3–4 мес после начала лечения) [3].
Роаккутан обладает тератогенным действием, что ограничивает его применение для женщин детородного возраста. До начала лечения обязательно исключается беременность, пациентки должны использовать эффективные контрацептивные средства за 1 мес до начала лечения, весь период лечения и в течение 1 мес после его прекращения.
Побочные реакции при приеме роаккутана многообразны и касаются различных органов и систем (сухость кожи и слизистых, хейлит, конъюнктивит, носовые кровотечения, ретиноидный дерматит, фотосенсибилизация кожи, мышечная скованность, гиперостоз, повышение активности трансаминаз, липидов крови и др.), кроме тератогенного эффекта остальные побочные реакции являются дозозависимыми. До начала и в процессе лечения необходим тщательный контроль состояния пациента. Пациенты с почечной и печеночной недостаточностью, сахарным диабетом, склонностью к нарушению обмена веществ (гиперлипидемия) не должны получать лечение этим препаратом.
Системные антибиотики. Наиболее часто применяют эритромицин и тетрациклин. Лечение антибиотиками проводят длительно, 6–8 нед и дольше. Назначаются дозы с 1 г в сутки циклами по 5–10 дней без перерывов, но со снижением суточной дозы в каждом последующем цикле на 0,1–0,2 г, доводя постепенно суточную дозу до 0,1–0,2 г [3]. Одновременно с антибиотиками необходимо назначать противогрибковые препараты для профилактики кандидозов и препараты цинка (сульфат или окись цинка 0,02–0,05 — 2–3 раза в день после еды). Противопоказаниями для назначения системных антибиотиков являются индивидуальная непереносимость, беременность и кормление грудью, наличие сопутствующих грибковых поражений кожи и слизистых, тяжелые заболевания печени и почек, лейкопении.
Оральные контрацептивы (диане-35) обладают фармакологическим действием, связанным с блокированием рецепторов андрогенов и уменьшением их эндогенного синтеза. В результате тормозится секреция сальных желез. Диане-35 содержит 2 мг ципротерона ацетата и 35 мкг этинилэстрадиола. Препарат назначают только женщинам, с 5-го дня менструального цикла ежедневно 1 драже в сутки в течение 21 дня, затем — 7-дневный перерыв. Противопоказаниями для назначения препарата являются беременность и лактация, тяжелые заболевания печени, тромбоэмболические процессы, сахарный диабет, нарушения липидного обмена, гипертоническая болезнь.
По степени влияния на основные факторы патогенеза действие препаратов проявляется так, что ретиноиды являются самыми эффективными средствами для контроля гиперкератинизации фолликула и предотвращения развития микрокомедонов. В меньшей степени на этот процесс влияют бензоил пероксид, азелаиновая и салициловая кислота. По влиянию на P. acnes на первом месте стоит бензоил пероксид, затем антибиотики и азелаиновая кислота и в меньшей степени изотретиноин. Уменьшению секреции кожного сала способствуют ретиноиды и гормональные препараты. Менее всего современные лекарственные средства влияют на процесс воспаления в области угревых элементов [8].
Ни один из современных методов лечения угрей не может гарантировать отсутствие рецидивов заболевания в будущем. Поэтому при достижении клинического выздоровления каждому пациенту следует рекомендовать комплекс лечебно-профилактических мероприятий, которые могут быть разделены на рекомендации по уходу за кожей и общие.
Среди общих рекомендаций важными являются санация очагов хронической инфекции, обследование органов желудочно-кишечного тракта и эндокринной системы, общее закаливание организма.
Диета с ограничением шоколада, кофе, углеводов, алкоголя должна рекомендоваться в тех случаях, когда употребление в пищу этих продуктов приводит к усилению жирности кожи лица и обострению заболевания.
Развитие акне не связано с недостаточностью ухода за кожей лица, как это часто считают пациенты, начиная лечение заболевания с посещения косметолога. В то же время выполнение ежедневных очищающих процедур косметического характера показано при любой тяжести заболевания. Рекомендуется ежедневное очищение кожи с использованием различных моющих средств, поддерживающих нейтральный или кислый рН кожи и обладающих антибактериальным действием. Пациент должен знать о необходимости исключения косметических средств, вызывающих закупорку протоков сальных желез (мази, жирные кремы), и скрабов.
Таким образом, располагая широким выбором средств для лечения акне и косметической продукцией для ухода за кожей, склонной к угревой болезни, врач в процессе лечения может переходить от направленного воздействия на одни механизмы патогенеза к препаратам, влияющим на его другие компоненты. При этом самым важным является регулярная коррекция назначенного лечения и длительное динамическое, диспансерное наблюдение за пациентом, даже после достижения клинической ремиссии.
Литература
И. Г. Сергеева, кандидат медицинских наук
Ю. М. Криницына, доктор медицинских наук
Новосибирский государственный университет, Новосибирск
Меры профилактики возможных осложнений, вызываемых системными ретиноидами, при лечении акне в стандартных схемах

В настоящее время препаратами первого выбора лечения акне являются системные ретиноиды. Данная группа препаратов оказывает выраженный гепатотоксический эффект, что нужно учитывать при применении их в стандартных схемах терапии акне. Целью данной работы бы
Резюме. В настоящее время препаратами первого выбора лечения акне являются системные ретиноиды. Они назначаются женщинам в сочетании с комбинированными оральными контрацептивами (КОК), т. к. ретиноиды могут вызвать тератогенный эффект. Данная группа препаратов оказывает выраженный гепатотоксический эффект, что нужно учитывать при применении их в стандартных схемах терапии акне. Следовательно, для профилактики развития подобных осложнений необходим поиск, разработка и внедрение в практику безопасных комбинаций, в том числе с гепатопротективным эффектом. Так, включение в терапию препарата урсодезоксихолевой кислоты (УДХК) значимо снижало симптомы диспепсии, выраженность гепатотоксического действия изотретиноина, нормализовывало липидный и углеводный обмены, что способствовало лучшей переносимости терапии акне при использовании стандартной схемы, а также повышению качества жизни и, следовательно, приверженности к лечению.
Целью данной работы было изучить влияние препарата УДХК на переносимость и эффективность системной терапии изотретиноином у пациенток с акне тяжелой степени тяжести, принимающих КОК.
Обследовано 60 женщин с акне тяжелой степени тяжести, которые были рандомизированы на две группы: основная группа (ОГ) – 32 больных, получавших терапию в виде изотретиноина 100 мг/кг в сутки перорально и препарат урсодезоксихолевой кислоты в стандартной дозировке 10 мг/кг и группа сравнения (ГС) – 28 человек, получающих только основную терапию в виде изотретиноина.
Проведенное исследование продемонстрировало эффективность использования препарата урсодезоксихолевой кислоты в комплексной терапии пациенток с акне тяжелой степени при использовании терапии системными ретиноидами и КОК.
На сегодняшний день акне (аcne vulgaris) рассматривают как одно из наиболее распространенных хронических заболеваний кожи с поражением сальных желез. Известно, что акне чаще наблюдается в пубертатном возрасте, однако в последние годы наметился неуклонный рост частоты встречаемости заболевания среди других возрастных групп, особенно у женщин [1, 2]. По данным разных авторов более 50% из них в возрасте 20–29 лет и 26% — 40–49 лет имеют персистирующие акне. В указанных возрастных группах 15–20% пациенток страдают средней и тяжелой степенью выраженности акне [3–6].
Патофизиология акне достаточно хорошо изучена. Основные факторы риска развития и прогрессирования акне у женщин — относительная или абсолютная гиперандрогения, западный тип диеты с частым употреблением молочных продуктов и продуктов с высоким гликемическим индексом, что способствует развитию метаболических нарушений.
Выбор схемы лечения акне зависит от степени тяжести течения заболевания; медикаментозное воздействие включает в себя системную и наружную терапию. По рекомендациям Американской академии дерматологии (American academy of dermatology, AAD) и Европейского форума дерматологов (European dermatology Forum, EDF), а также согласно Российским федеральным клиническим рекомендациям изотретиноин относится к препаратам первой линии системной терапии акне, что обусловлено его действием на большинство звеньев патогенеза заболевания [7–9]. Лечение изотретиноином у женщин сопровождается, как правило, назначением комбинированных оральных контрацептивов (КОК) по причине тератогенного действия препарата. Несмотря на то, что опыт использования системного изотретиноина в клинической практике составляет около 25 лет и специалисты овладели методами купирования проявления гипервитаминоза, актуальной остается проблема влияния препарата на внутренние органы, в том числе на желудочно-кишечный тракт [10]. При незначительном повышении печеночных трансаминаз, как правило, снижают суточную дозировку препарата, поскольку преждевременная его отмена, без достижения кумулятивной дозы, может быть причиной полного отсутствия эффекта или рецидива акне. Подобное повышение активности печеночных трансаминаз на фоне лекарственно-индуцированного поражения печени (ЛИПП) требует назначения гепатотропных препаратов. Дополнительным побочным эффектом терапии оральным изотретиноином, согласно аннотации, является гиперлипидемия на фоне нарушения углеводного обмена [11, 12].
КОК, являясь комбинацией гормональных средств, обладают рядом побочных эффектов. Часто встречаются нарушения функции желудочно-кишечного тракта (ЖКТ): дискомфорт в области живота, тошнота, рвота, метеоризм, гепатотоксический эффект и нарушение толерантности к глюкозе. Последние два расстройства проявляются при сочетанном приеме изотретиноина и КОК. Следует отметить, что препараты, содержащие эстрогены и/или прогестины, могут вызывать медикаментозный холестатический гепатоз [13].
Комплексное лечение акне у женщин с использованием изотретиноина и КОК повышает риски развития побочных эффектов и в первую очередь ЛИПП [11, 13–16]. В целях снижения указанных рисков следует назначать препараты с гепатопротективным, нормолидемическим и нормогликимическим эффектами.
Несомненно, актуальным вопросом является разработка схем лечения изотретиноином и КОК с включением препаратов, обладающих гепатопротективным действием, а также нормализующих липидный и углеводный обмены. Подобная комбинация является залогом повышения эффективности и переносимости лечения основного заболевания.
Одним из известных гепатопротекторов, с доказанными гепатопротективным, желчегонным, противовоспалительным, пребиотическим, нормолидемическим, нормогликемическим и иными эффектами, является урсодезоксихолевая кислота (УДХК) — Урсофальк [17, 18].
Целью данного исследования было изучить влияние препарата Урсофальк на переносимость и эффективность системной терапии изотретиноином у пациенток с акне тяжелой степени, принимающих КОК.
Материалы и методы исследования
Обследовано 60 женщин в возрасте 29,4 ± 11,3 года с акне тяжелой степени, подтвержденной инструментальными и клинико-лабораторными методами обследования. Все пациентки были рандомизированы на две группы: основная группа (ОГ) — 32 больных, получавших терапию изотретиноином 100 мг/кг в сутки перорально и Урсофальком в стандартной дозировке 10 мг/кг, и группа сравнения (ГС) — 28 человек, получавших только основную терапию в виде изотретиноина. Срок наблюдения за пациентками составил в среднем 7 месяцев до достижения кумулятивной дозы изотретиноина. Все женщины получали соответствующую адъювантную наружную увлажняющую терапию. После их обследования гинекологом-эндокринологом для исключения основных признаков синдрома поликистозных яичников пациенткам из обеих групп назначили КОК за один месяц до начала терапии, во время нее и еще на месяц после окончания лечения.
В каждой группе было проведено общеклиническое обследование до лечения, через один месяц после его начала и затем каждые три месяца во время терапии: сбор анамнеза, клинический анализ крови (эритроциты, гемоглобин, лейкоциты, тромбоциты, скорость оседания эритроцитов), биохимический анализ крови (общий белок, С-реактивный белок, АЛТ, АСТ, ЩФ, ГГТП, амилаза, липаза, глюкоза, общий холестерин), липидограмма, уровень общего тестостерона, общий анализ мочи, ультразвуковое исследование органов брюшной полости. Определение качества жизни проводилось по опроснику SF-36.
Клиническая оценка эффективности терапии акне была проведена на основании следующих критериев:
Сумму всех баллов выражали в виде общего счета, максимальное число равно 9. Регистрацию всех показателей проводили до лечения, затем еженедельно до окончания курса терапии.
Также оценивалась степень выраженности угревой болезни по методу C. H. Cooc и соавт. (1979) в модификации B. S. Allen и J. G. Smith (1982) на основании шкалы от 0–8. Восемь градаций, выделяемых по указанной шкале, позволяют провести количественную и качественную характеристику степени тяжести заболевания, учитывая площадь поражения и количество высыпных элементов. Регистрацию всех показателей проводили до лечения, затем еженедельно до окончания курса терапии.
Результаты и обсуждение
По достижении кумулятивной дозы изотретиноина в обеих группах отмечался значительный регресс эритемы, инфильтрации со значительным снижением числа воспалительных элементов, достигающий наименьших значений к концу лечения.
За время терапии были отмечены следующие изменения лабораторных показателей крови (рис. 1, табл.): повышение активности трансаминаз в ОГ у 5,3% и ГС — у 63,6% пациентов, нарушение липидного спектра крови в ОГ — у 10,5% и ГС — у 40,9%, нарушение углеводного обмена в ОГ у 2,6% и ГС — у 13,6% больных. Известно, что развитие патологических процессов в печени, в том числе при лекарственно индуцированном поражении, способствует нарушению многих видов обмена: белкового, углеводного, липидного и минерального, а также активности некоторых ключевых ферментов [11]. Подобные характерные изменения нашли свое подтверждение в нашей исследовательской группе. В ОГ показатели крови менялись не значимо, что говорит о гепатопротективном эффекте комбинированной терапии.
Проявления симптомов диспепсии на фоне терапии: горечь во рту (ОГ — 5,3%, ГС — 18,2%) (рис. 2); тяжесть в правом подреберье (ОГ — 5,3%, ГС — 27,3%) (рис. 3); метеоризм (ОГ — 7,9%, ГС — 18,2%) (рис. 4); неустойчивый стул (ОГ — 2,6%, ГС — 13,6%) (рис. 5) также были значимо ниже в ОГ. Качество жизни страдало по показателям боли, физического функционирования и общего здоровья более выраженно в группе сравнения, при этом 13,6% пациентов в ней отказались от лечения до накопления кумулятивной дозировки по причине плохой переносимости препарата и снижения качества жизни.
При осмотре у гинеколога-эндокринолога была выявлена гиперандрогения, выражавшаяся в незначительном повышении общего тестостерона (77%), нарушении менструального цикла по типу олигоопсоменореи (54%), хронической ановуляции (32%) (рис. 6). Ультразвуковые признаки поликистозных яичников были обнаружены у 36%. В ходе проведенного лечения уровень тестостерона вернулся к варианту половой нормы у 89% пациенток в обеих группах. В этой связи важно отметить, что включение в основную терапию Урсофалька не повлияло на концентрацию гормонов и не снизило эффективность проводимого лечения.
Изначально и при повторном УЗИ гепатобилиарной системы у пациенток в ОГ и ГС не было выявлено признаков жирового гепатоза или дискинезии желчного пузыря.
Заключение
Проведенное исследование демонстрирует необходимость использования препарата УДХК в комплексном лечении пациенток с акне тяжелой степени при назначении терапии системными ретиноидами. Ее эффективность в отношении акне была высокой в обеих группах, однако переносимость длительной терапии в ОГ оказалась выше за счет гепатопротективного действия Урсофалька. Кроме того, отмечалось отсутствие нарушений как липидного спектра крови, так и углеводного обмена в ОГ исследования.
Сочетанное применение препаратов с гепатотоксическим эффектом без соответствующей поддержки привело к низкой комплаентности у ряда пациенток ГС ввиду нарушающих качество жизни побочных эффектов со стороны ЖКТ и отказа от терапии без достижения кумулятивной дозировки изотретиноина.
Предлагаемые в настоящее время схемы лечения акне у женщин (изотретиноин и КОК) обладают рядом побочных эффектов. К ним следует отнести гепатотоксический эффект, нарушение углеводного и липидного обменов. Проведенное исследование демонстрирует эффективность препарата Урсофальк в комплексной терапии пациенток с акне тяжелой степени при использовании терапии системными ретиноидами и КОК.
Литература / References
* СПб ГБУЗ ГП №76, Санкт-Петербург
** ФГБВОУ ВМА им. С. М. Кирова, Санкт-Петербург
*** ООО «Медицинский центр «МСЧ №24», Санкт-Петербург
**** ФГБОУ ВО СЗГМУ им. И. И. Мечникова Минздрава России, Санкт-Петербург
Меры профилактики возможных осложнений, вызываемых системными ретиноидами, при лечении акне в стандартных схемах/ С. С. Леденцова, Н. И. Гуляев, А. В. Гордиенко, Н. П. Гаврилова, Л. С. Орешко, П. В. Селиверстов
Для цитирования: Лечащий врач № 6/2020; Номера страниц в выпуске: 85-88
Теги: кожа, воспаление, высыпания, женщины









_575x.gif)
_575x.gif)
_575x.gif)
.gif)
.gif)