акушерское пособие что это
Акушерское пособие по Цовьянову. Теория и практика. Лекция для врачей
Практическое занятие «Акушерское пособие по Цовьянову 1»
Практическое занятие «Акушерское пособие по Цовьянову 2»
Дополнительный материал
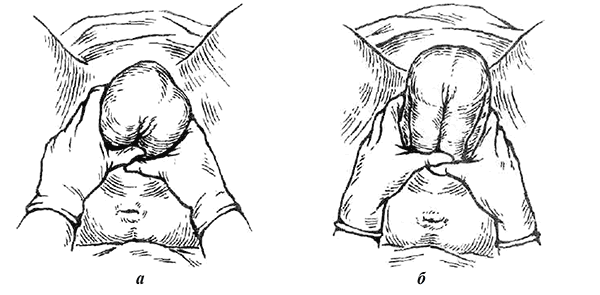
К оказанию ручного пособия при чисто ягодичном предлежании по методу Цовьянова I приступают в момент прорезывания ягодиц, их поддерживают без каких-либо попыток извлечения плода (рис. 5). Основная цель — способствовать нормальному членорасположению плода, не дать ножкам преждевременно родиться, для чего большими пальцами их удерживают прижатыми к туловищу плода. Остальные пальцы обеих рук располагают на крестце плода. По мере рождения плода руки передвигают по туловищу к задней спайке роженицы. В косом размере туловище рождается до нижнего угла передней лопатки, плечевой пояс устанавливается в прямом размере. В этот момент целесообразно направить ягодицы на себя, чтобы облегчить самостоятельное рождение из-под лонной дуги плечика, идущего впереди. Для рождения ручки, расположенной сзади, плод снова приподнимают кпереди.
Рис. 5. Ручное пособие по Цовьянову I при чисто ягодичном предлежании. а — захватывание туловища; б — по мере рождения туловища руки продвигаются к половой щели
Вступившая в малый таз в косом разрезе головка плода задерживает свой внутренний поворот, опускается на тазовое дно при хорошей родовой деятельности и рождается самостоятельно.
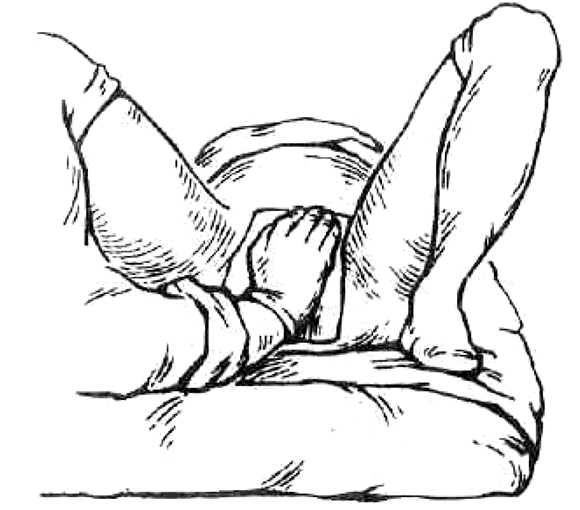
Ручное пособие при ножных предлежаниях по методу Цовьянова II до недавнего времени широко применялось (рис. 6). При этом методе ножки плода удерживались во влагалище до полного раскрытия маточного зева. На полное раскрытие указывают сильное выпячивание промежности напирающими ягодицами, зияние заднепроходного отверстия, частые и сильные потуги и стояние пограничного кольца на 4-5 поперечных пальца выше симфиза.
Вступившая в малый таз в косом разрезе головка плода задерживает свой внутренний поворот, опускается на тазовое дно при хорошей родовой деятельности и рождается самостоятельно.
Рис. 6. Ручное пособие при ножных предлежаниях по Цовьянову II
Под напором опускающихся ягодиц половая щель раскрывается и ножки плода, несмотря на противодействие, показываются из-под краев ладони. При наличии признаков полного раскрытия зева, противодействие продвижению ножек прекращают, в дальнейшем роды ведут по общим правилам, принятым для тазовых предлежаний.
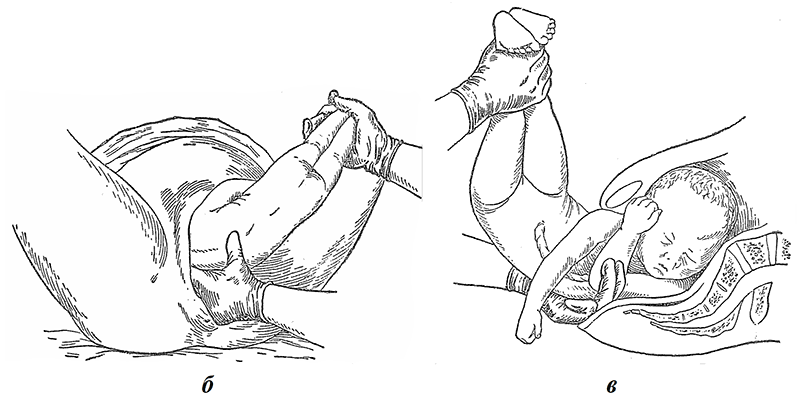
При затруднениях, возникших во время рождения плечевого пояса, а тем более при запрокидывании ручек, следует перейти к освобождению ручек и головки плода при помощи классического ручного пособия (рис. 7). Его используют также при смешанных ягодичных и ножных предлежаниях плода. Данное пособие следует применять после рождения плода до нижнего угла передней лопатки. Первой освобождается ручка плода, причем одноименная рука акушера вводится со стороны спинки плода, два пальца ее скользят по плечу, достигая плечевого сгиба. Туловище плода, отведенное в сторону, противоположную позиции при достижении локтевого сгиба, выводят в срединное положение, нажимая на локтевой сгиб. «Умывательным» движением из половой щели выводят ручку. Ладонями обеих рук охватывают с боков туловище и освобожденную ручку плода «лодочкой» и вращательным движением поворачивают так, чтобы ручка, идущая впереди, перешла из под лона в заднее положение. При этом спинка должна пройти под лоном, чтобы сохранить передний вид. Аналогично освобождают вторую ручку.
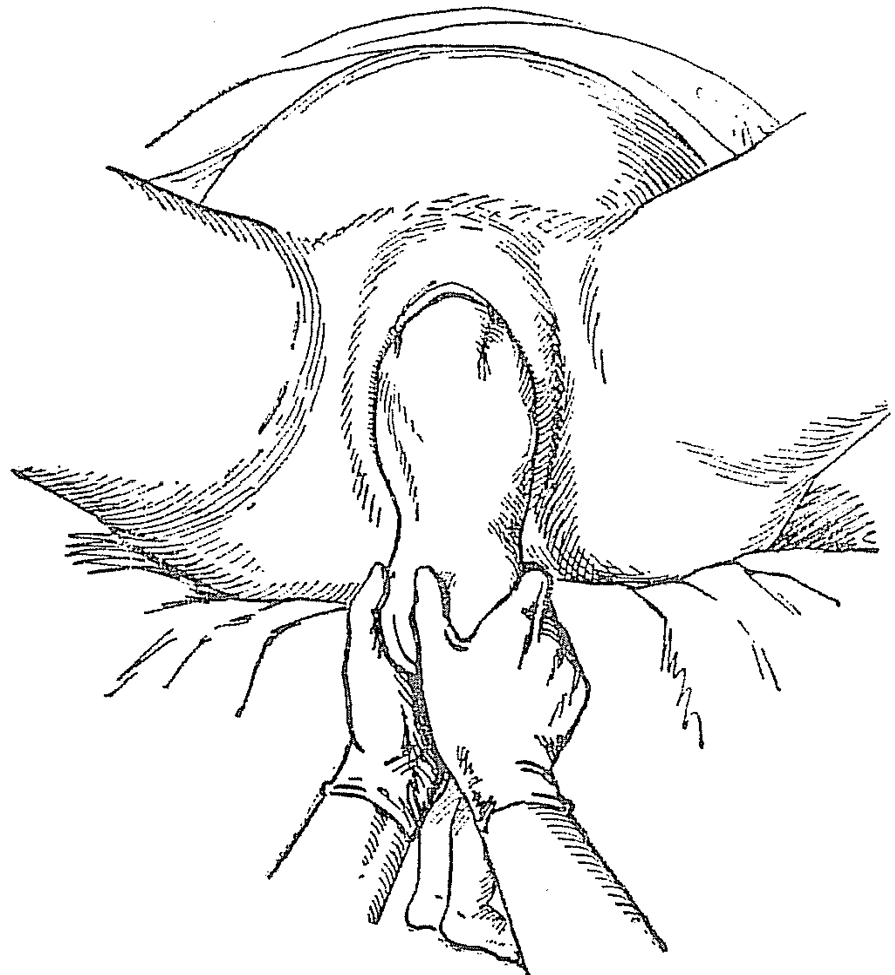
Рис. 7. Классическое ручное пособие: а — выведение туловища до нижнего угла лопаток (первый этап); б — ножки сильно отведены в сторону противоположного пахового сгиба; в — освобождение второй ручки после поворота туловища на 180º. Вид со стороны животика плода
Внебольничные роды: неотложные мероприятия на догоспитальном этапе
Роды — физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери. Врач, фельдшер или акушерка скорой и неотложной медицинской помощи (СиНМП) могут столкнуться с любым периодом родового акта: раскрытия, изгнания, послед
Роды — физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери.
Врач, фельдшер или акушерка скорой и неотложной медицинской помощи (СиНМП) могут столкнуться с любым периодом родового акта: раскрытия, изгнания, последовым и ранним послеродовым периодом.
Медработник должен уметь диагностировать периоды родов, оценить их физиологическое или патологическое течение, выяснить состояние плода, выбрать рациональную тактику ведения родов и раннего послеродового периода, провести профилактику кровотечения в последовом и раннем послеродовом периоде, уметь оказать акушерское пособие при головном предлежании.
Роды вне стационара чаще всего возникают при недоношенной беременности или при доношенной беременности у многорожавших женщин. В таких случаях они протекают, как правило, стремительно.
Различают преждевременные, срочные и запоздалые роды.
Роды, наступившие при сроке беременности от 22 до 37 недель беременности, в результате чего рождаются недоношенные дети, считаются преждевременными. Недоношенные дети характеризуются незрелостью, масса их тела колеблется от 500 до 2500 г, длина от 19–20 до 46 см.
Роды, наступившие при сроке беременности 40 ± 2 нед и заканчивающиеся рождением живого доношенного плода с массой тела примерно 3200–3500 г и длиной от 46 см, считаются срочными.
Роды, наступившие при сроке беременности свыше 42 нед и закончившиеся рождением плода с признаками переношенности (плотные кости черепа, узкие швы и роднички, выраженное слущивание эпителия, сухость кожных покровов), считаются переношенными. Роды переношенным плодом характеризуются высоким процентом родового травматизма.
Различают роды физиологические и патологические. Осложненное течение родов развивается у беременных с экстрагенитальной патологией, отягощенным акушерско-гинекологическим анамнезом или патологическим течением беременности.
Лечебно-тактические мероприятия для работников СиНМП
При отсутствии возможности транспортировки роженицы в родильный дом следует приступить к ведению родов. Женщине ставится очистительная клизма, сбриваются волосы на лобке, наружные половые органы обмываются кипяченой водой с мылом, производится смена постельного белья, под которое подкладывается клеенка, готовится самодельный польстер — маленькая подушка, обернутая в несколько слоев простыней (желательно стерильной). Польстер в родах подкладывается под таз роженицы: благодаря возвышенному положению открывается свободный доступ к промежности.
С момента полного или почти полного раскрытия шейки матки начинается поступательное движение плода по родовому каналу (биомеханизм родов). Биомеханизм родов — это совокупность поступательных и вращательных движений, которые производит плод, проходя по родовому каналу.
Первый момент — при развивающейся родовой деятельности головка вставляется одним из косых размеров входа в малый таз: при первой позиции — в правом косом, при второй — в левом косом размере. Стреловидный шов располагается в одном из косых размеров, ведущей точкой является малый родничок. Головка находится в состоянии умеренного сгибания.
Второй момент — внутренний поворот головки (ротация). В состоянии умеренного сгибания в одном из косых размеров головка проходит широкую часть полости малого таза, начиная внутренний поворот, который заканчивается в узкой части малого таза. В результате головка плода из косого размера переходит в прямой.
Поворот головки завершается, когда она достигает полости выхода из малого таза. Головка плода устанавливается стреловидным швом в прямом размере: начинается третий момент биомеханизма родов.
Третий момент — разгибание головки. Между лонным сочленением и подзатылочной ямкой головки плода образуется точка фиксации, вокруг которой происходит разгибание головки. В результате разгибания последовательно рождаются темя, лоб, лицо и подбородок. Головка рождается малым косым размером, равным 9,5 см, и окружностью 32 см, ему соответствующим.
Четвертый момент — внутренний поворот плечиков и наружный поворот головки. После рождения головки происходит внутренний поворот плечиков и наружный поворот головки. Плечики плода производят внутренний поворот, в результате которого они устанавливаются в прямом размере выхода малого таза таким образом, что одно плечико (переднее) располагается под лоном, а другое (заднее) обращено к копчику.
Родившаяся головка плода поворачивается затылком к левому бедру матери (при первой позиции) или к правому бедру (при второй позиции).
Между передним плечом (в месте прикрепления дельтовидной мышцы к плечевой кости) и нижним краем лона образуется точка фиксации. Происходит сгибание туловища плода в грудном отделе и рождение заднего плечика и ручки, после чего легко рождается остальная часть туловища.
Поступательное движение головки плода в конце второго периода родов становится заметным на глаз: обнаруживается выпячивание промежности, увеличивающееся с каждой потугой, вследствие чего промежность становится более обширной и несколько цианотичной. Задний проход также начинает выпячиваться и зиять, половая щель раскрывается и на высоте одной из потуг из нее показывается самый нижний отрезок головки, в центре которого находится ведущая точка. С окончанием потуги головка скрывается за половой щелью, а при новой потуге вновь появляется: начинается врезывание головки, указывающее на то, что внутренний поворот головки заканчивается и начинается ее разгибание.
Вскоре после окончания потуги головка не уходит обратно за половую щель: она видна как во время потуги, так и вне последней. Такое состояние называется прорезыванием головки. Прорезывание головки совпадает с третьим моментом биомеханизма родов — разгибанием. К концу разгибания головки значительная ее часть уже выходит из-под лонной дуги. Затылочная ямка находится под лонным сочленением, а теменные бугры плотно охвачены сильно растянутыми тканями, образующими половую щель.
Наступает самый болезненный, хотя и кратковременный, момент родов: при потуге через половую щель проходят лоб и лицо, с которых соскальзывает промежность. Этим заканчивается рождение головки. Последняя совершает свой наружный поворот, за головкой следуют плечики и туловище. Новорожденный делает свой первый вдох, издает крик, двигает конечностями и начинает быстро розоветь.
В этом периоде родов ведется наблюдение за состоянием роженицы, за характером родовой деятельности, сердцебиением плода. Сердцебиение необходимо выслушивать после каждой потуги; следует обращать внимание на ритм и звучность тонов сердца плода. Необходимо следить за продвижением предлежащей части — при физиологическом течении родов головка не должна стоять в одной плоскости малого таза более 2 ч, а также за характером выделений из половых путей (в период раскрытия и изгнания кровянистых выделений из половых путей не должно быть).
Как только головка начинает врезываться, то есть в тот момент, когда при появлении потуги она появляется в половой щели, а с окончанием потуги уходит во влагалище, надо быть готовым к приему родов. Роженицу помещают поперек кровати, ее голову — на прикроватный стул, под таз подкладывают самодельный польстер. Под голову и плечи роженицы кладут еще одну подушку: в полусидячем положении легче тужиться.
Наружные половые органы повторно обмывают теплой водой с мылом, обрабатывают 5%-ным раствором йода. Задний проход закрывают стерильной ватой или пеленкой.
Принимающий роды тщательно моет с мылом руки и обрабатывает их дезинфицирующим раствором; целесообразно использовать стерильный одноразовый акушерский комплект.
Прием родов заключается в оказании акушерского пособия.
При головном предлежании акушерским пособием в родах называется совокупность последовательных манипуляций, направленных как на содействие физиологическому механизму родов, так и на предупреждение травматизма матери и плода.
Как только головка врежется в половую щель и будет сохранять такое положение и вне схватки, начинается прорезывание головки. С этого момента врач или акушерка, стоящая справа от роженицы, боком к ее голове, ладонью правой руки с широко отведенным большим пальцем обхватывает промежность, покрытую стерильной салфеткой, через которую старается при схватке задержать преждевременное разгибание головки, способствуя этим выхождению затылка из-под симфиза. Левая рука остается «наготове» на случай, если бы поступательное движение головки оказалось чрезмерно сильным и одна правая рука не смогла бы удержать ее. Как только подзатылочная ямка подойдет под лонную дугу (принимающий роды ощущает затылок в ладони), а с боков прощупываются теменные бугры, приступают к выведению головки. Роженицу просят не тужиться; ладонью левой руки обхватывают вышедшую часть головки, а ладонью правой руки с отведенным большим пальцем обхватывают промежность и медленно, как бы снимая ее с головки (с лица), одновременно другой рукой бережно приподнимают головку кверху — при этом над промежностью сначала показывается лоб, затем нос, рот и, наконец, подбородок. Непременно нужно выводить головку до тех пор, пока промежность «не сойдет» с подбородка, т. е. пока подбородок не выйдет наружу. Все это проделывается обязательно вне схватки, так как при схватке медленно вывести головку очень трудно, а при быстром выведении рвется промежность. В этот момент из ротика плода следует отсосать вытекающую слизь, так как ребенок может сделать первый вдох, вследствие чего слизь может попасть в дыхательные пути и вызвать асфиксию.
После рождения головки пальцем проводят по шее плода до плеча: проверяют, не обвилась ли пуповина вокруг шеи. Если имеется обвитие пуповины, петлю последней осторожно снимают через головку.
Родившаяся головка обычно поворачивается затылком в сторону бедра матери; иногда наружный поворот головки задерживается. Если показаний к немедленному окончанию родов не имеется (внутриутробная асфиксия плода, кровотечение), не следует торопиться: надо дождаться самостоятельного наружного поворота головки — в таких случаях женщину просят потужиться, при этом головка поворачивается затылком в сторону бедра матери и переднее плечико подходит под лоно.
Если переднее плечико не подошло под лоно, оказывают помощь: повернувшуюся головку захватывают между обеими ладонями — с одной стороны за подбородок, а с другой — за затылок или кладут ладони на височно-шейные поверхности и осторожно, легко вращают головку затылком в сторону позиции, одновременно бережно оттягивая ее книзу, подводя переднее плечико под лонное сочленение.
Далее обхватывают головку левой рукой так, что ладонь ее ложится на нижнюю щечку и приподнимают головку, а правой рукой, подобно тому, как это делали при выведении головки, осторожно сдвигают промежность с заднего плечика.
Когда оба плечика вышли, осторожно обхватывают младенца за туловище в области подмышечных впадин и, приподнимая кверху, извлекают полностью из родовых путей.
Принцип «защиты промежности» при переднем виде затылочного предлежания заключается в том, чтобы не допустить преждевременного разгибания головки; только после того, когда выйдет затылок и подзатылочная ямка упрется в лунную дугу, медленно выпускают головку над промежностью — это важное условие для сохранения целости промежности и рождения головки наименьшим размером — малым косым. Если головка будет прорезываться в половой щели не малым косым размером (при затылочном предлежании), легко может произойти ее разрыв.
С техникой и методикой проведения родов нередко может быть связана родовая травма новорожденного (внутричерепные кровоизлияния, переломы).
Если акушерское ручное пособие при прорезывании головки проводить грубо (или принимающий роды давит пальцами на головку), это может привести к указанным осложнениям. Во избежание подобных осложнений рекомендуется устранить чрезмерное противодавление растягивающейся промежности на головку плода, для чего применяют операцию рассечения промежности — перинео- или эпизиотомию.
Акушерское ручное пособие при прорезывании головки должно быть всегда максимально бережным. Оно имеет целью прежде всего помочь рождению здорового ребенка, не причиняя ему никакой травмы, и одновременно сохранить по возможности целость тазового дна. Только так нужно понимать термин «защита промежности».
Сразу же после рождения головки из верхних частей глотки и ноздрей необходимо отсосать слизь и околоплодные воды с помощью заранее прокипяченной резиновой груши. Для избежания аспирации содержимым желудка у новорожденного сначала очищают глотку, а затем — нос.
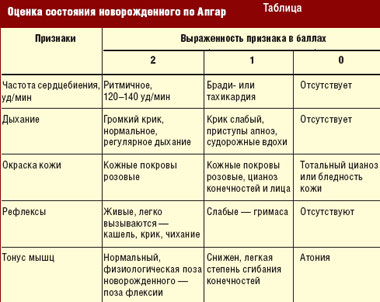
Родившегося младенца кладут между ног матери на стерильные пеленки, накрывают сверху еще одной, чтобы не допустить переохлаждения. Производится осмотр и оценка ребенка по методу Апгар сразу при рождении и через 5 мин (табл.). Метод оценки состояния плода по Апгар позволяет произвести быструю предварительную оценку по пяти признакам физического состояния новорожденного: частоты сердцебиения — при помощи аускультации; дыхания — при наблюдении за движениями грудной клетки; цвета кожи младенца — бледный, цианотичный или розовый; мышечного тонуса — по движению конечностей и рефлекторной активности при пошлепывании по подошвенной стороне ступни.
Количество баллов от 7 до 10 (10 баллов указывает на наилучшее из возможных состояний младенца) не требует реанимационных мероприятий.
Количество баллов от 4 до 6 свидетельствует о том, что эти дети цианотичны, имеют аритмичное дыхание, ослабленный мышечный тонус, повышенную рефлекторную возбудимость, частоту сердцебиения свыше 100 уд/ мин и могут быть спасены.
Количество баллов от 0 до 3 указывает на наличие тяжелой асфиксии. Такие дети при рождении должны быть отнесены к числу нуждающихся в немедленной реанимации.
0 баллов соответствует понятию «мертворожденный».
Оценка через 1 мин после рождения (или раньше) должна выявить младенцев, которые нуждаются в оказании им немедленной помощи, оценка через 5 мин коррелирует с показателями неонатальной заболеваемости и смертности.
После появления первого крика и дыхательных движений, отступив 8–10 см от пупочного кольца, пуповину обрабатывают спиртом и между двумя стерильными зажимами рассекают и перевязывают толстым хирургическим шелком, тонкой стерильной марлевой тесемкой. Культя пуповины смазывается 5%-ным раствором йода, а затем на нее накладывают стерильную повязку. Нельзя пользоваться для перевязки пуповины тонкой ниткой — она может прорезать пуповину вместе с ее сосудами. Тут же на обе ручки ребенка надевают браслетки, на которых обозначены его пол, фамилия и имя матери, дата рождения и номер истории родов.
Дальнейшая обработка новорожденного (кожа, пуповина, профилактика офтальмобленореи) производится только в акушерском стационаре, в условиях максимальной стерильности для профилактики возможных инфекционных и гнойно-септических осложнений. Кроме того, неумелые действия при вторичной обработке пуповины могут вызвать трудноостановимое кровотечение после отсечения пуповины от пупочного кольца.
Роженице выводят мочу с помощью катетера и приступают к ведению третьего — последового — периода родов.
Ведение последового периода
Последовый период — время от рождения ребенка до рождения последа. В течение этого периода происходит отслойка плаценты вместе с ее оболочками от маточной стенки и рождение плаценты с оболочками — последа.
При физиологическом течении родов в первые два их периода (раскрытия и изгнания) отслойки плаценты не бывает. Последовый период продолжается в норме от 5 до 20 мин и сопровождается кровотечением из матки. Через несколько минут после рождения ребенка возникают схватки и, как правило, кровянистые выделения из половых путей, указывающие на отслойку плаценты от стенок матки. Дно матки находится выше пупка, а сама матка вследствие тяжести отклоняется вправо или влево; одновременно отмечается удлинение видимой части пуповины, что заметно по перемещению зажима, наложенного на пуповину около наружных половых органов. После рождения последа матка приходит в состояние резкого сокращения. Дно ее находится посередине между лоном и пупком и пальпируется как плотное, округлое образование. Количество теряемой крови в последовом периоде обычно не должно превышать 100–200 мл.
После рождения последа родившая женщина вступает в послеродовый период. Теперь она называется родильницей.
Ведение последового периода родов консервативное. В это время нельзя ни на минуту отлучаться от роженицы. Нужно следить, все ли благополучно, т. е. нет ли кровотечения — как наружного, так и внутреннего; необходим контроль за характером пульса, общим состоянием роженицы, за признаками отделения плаценты; следует вывести мочу, поскольку переполненный мочевой пузырь препятствует нормальному течению последового периода. Во избежание осложнений не допускается производить наружный массаж матки, потягивать за пуповину, что может привести к нарушениям физиологического процесса отделения плаценты и возникновению сильного кровотечения.
Вышедшее из влагалища детское место (плацента с оболочками и пуповиной) тщательно осматривается: оно раскладывается плашмя материнской поверхностью кверху. Обращается внимание, все ли дольки плаценты вышли, нет ли добавочных долек плаценты, полностью ли выделились оболочки. Задержка в матке частей плаценты или ее дольки не дает возможности матке хорошо сократиться и может стать причиной гипотонического кровотечения.
Если не хватает плацентарной дольки или ее части и имеется кровотечение из полости матки, следует тотчас же произвести ручное обследование стенок полости матки и удалить рукой задержавшуюся дольку. Недостающие оболочки, если нет кровотечения, можно не удалять: обычно они в первые 3–4 дня послеродового периода выходят самостоятельно.
Родившийся послед обязательно должен быть доставлен в акушерский стационар для тщательной оценки его целости врачом-акушером.
После родов производят туалет наружных половых органов, их дезинфекцию. Осматриваются наружные половые органы, вход во влагалище и промежность. Имеющиеся ссадины и трещины обрабатываются йодом; разрывы должны быть зашиты в условиях стационара.
Если имеется кровотечение из мягких тканей, необходимо наложение швов до транспортировки в акушерский стационар или наложение давящей повязки (кровотечение из разрыва промежности, области клитора), возможна тампонада влагалища стерильными марлевыми салфетками. Все усилия при данных манипуляциях должны быть направлены на срочную доставку родильницы в акушерский стационар.
После родов родильницу следует переодеть в чистое белье, уложить на чистую постель, накрыть одеялом. Необходимо следить за пульсом, артериальным давлением, состоянием матки и характером выделений (возможно кровотечение); следует напоить женщину горячим чаем или кофе. Родившийся послед, родильницу и новорожденного необходимо доставить в акушерский стационар.
А. З. Хашукоева, доктор медицинских наук, профессор
З. З. Хашукоева, кандидат медицинских наук
М. И. Ибрагимова, кандидат медицинских наук
М. В. Бурденко, кандидат медицинских наук
РГМУ, Москва
Публикации в СМИ
Роды при тазовом (ягодичном) предлежании плода
Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60–65% случаев тазового предлежания • Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25–35% случаев тазового предлежания • Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода •• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода •• Наблюдают в 5% случаев тазового предлежания.
Статистические данные. Частота возникновения — 2,7–5,4% всех беременностей. В 15–30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2500 г).
Этиология • Сужение таза, аномальная форма таза • Пороки развития матки • Миоматозные узлы в нижнем сегменте матки • Пороки развития плода, например анэнцефалия, гидроцефалия • Предлежание плаценты • Атония матки, большое количество родов в анамнезе, опухоли матки, рубец на матке, узкий таз • Малая масса плода или недоношенность, многоплодие • Чрезмерная подвижность плода при многоводии.
Клиническая картина • Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз • С помощью приёмов Леопольда (см. Беременность нормальная) определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз • Сердцебиение плода выслушивают выше пупка или на его уровне.
Специальные исследования • Влагалищное исследование во время родов •• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода •• При чисто ягодичном предлежании можно найти паховый сгиб •• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид •• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода ••• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен ••• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно «поздороваться» ••• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом •• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо • При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — внутренний поворот ягодиц, он начинается при переходе ягодиц из широкой части полости таза в узкую. Поворот совершается таким образом, что в выходе таза поперечный размер ягодиц оказывается в прямом размере таза. Передняя ягодица подходит под лобковую дугу, образуя точку фиксации, задняя же устанавливается под копчиком.
• Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. При этом задняя ягодица выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается передняя ягодица. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы.
• Третий момент — внутренний поворот плечиков и наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. При этом спинка поворачивается в сторону, переднее плечико плода подходит под лобковую дугу, а заднее устанавливается впереди копчика над промежностью.
• Четвёртый момент — боковое сгибание шейно-грудной части позвоночника. С этим моментом связано рождение плечевого пояса и ручек.
• Пятый момент — внутренний поворот головки (затылком кпереди). Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода, а подзатылочная ямка — под лобковым сочленением, где образуется точка фиксации.
• Шестой момент — сгибание головки. Следствием этого является прорезывание головки: последовательно выкатываются над промежностью подбородок, рот, нос, темя, затылок.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения беременности • С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой • Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды • При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению. В настоящее время в связи с опасностью травматизации плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовых предлежаниях плода (в 80–90%).
Тактика ведения родов
• Первый период родов (период раскрытия). Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь •• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх •• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия зева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании •• Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие (совокупность приёмов, направленных на освобождение ручек и головки плода) •• Если рождение головки задерживается, её освобождают приёмом Морисо–Левре-Лашапелль — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как обычно.
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все 4 этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции •• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым состоянием роженицы (например, эклампсия) •• Острая гипоксия плода и отсутствие условий для кесарева сечения •• Предшествующий классический поворот плода на ножку.
• Условия проведения •• Полное раскрытие шейки матки •• Отхождение околоплодных вод •• Соответствие размеров плода и таза роженицы.
• Техника операции •• Первый момент. Различают 2 способа ••• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца ••• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно •• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам ••• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток ••• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией •• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании) •• Сочетание тазового предлежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более •• Рубец на матке •• Крупный плод •• Выпадение петель пуповины •• Частичное предлежание плаценты.
• Противопоказания •• Внутриутробная гибель плода •• Уродство или глубокая недоношенность плода •• Острое инфекционное заболевание у женщины. Кесарево сечение нежелательно при длительном безводном периоде (свыше 12 ч).
• Условия проведения кесарева сечения •• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях) •• Женщина согласна на операцию (если нет жизненных показаний) •• У беременной нет признаков инфицирования.
• Подготовка пациентки •• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости •• Необходимо подготовиться к возможному переливанию плазмы, крови во время операции •• Мочевой пузырь женщины должен быть опорожнён.
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин.
• Ход операции •• Рассечение брюшной стенки •• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия •• Рассечение миометрия (разрез по Керру–Гусакову, по Селлхайму или по Сангеру) ••• Разрез по Керру–Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят в нижнем сегменте матки, что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов ••• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки ••• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки •• Ребёнка бережно извлекают руками •• Извлекают отделившийся послед со всеми оболочками •• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин, энзапрост и др.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков оболочек •• Однорядное ушивание матки. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом.
Наблюдение • Во время родов следует осуществлять постоянный контроль за ЧСС плода • Наблюдение за родильницей проводят как и после других родов.
Профилактика. Лечебная корригирующая гимнастика при тазовом предлежании плода показана до 35 нед беременности.
Осложнения • Запрокидывание ручек • Несвоевременное излитие околоплодных вод • Аномалии родовой деятельности • Выпадение пуповины и мелких частей плода • Спазм маточного зева с ущемлением туловища или шеи плода • Разгибание головки • Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода • Асфиксия плода.
Течение и прогноз • Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода • При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
МКБ-10 • O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери • O64.1 Затрудненные роды вследствие ягодичного предлежания • O80.1 Самопроизвольные роды в ягодичном предлежании • O82 Роды одноплодные, родоразрешение посредством кесарева сечения
Примечания • Абсолютные показания к проведению кесарева сечения •• Полное предлежание плаценты •• Абсолютно узкий таз •• Несоответствие размеров таза женщины и головки плода •• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении •• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении •• Опухоли органов малого таза, препятствующие рождению ребёнка •• Грубые рубцовые изменения шейки матки и влагалища •• Угрожающий или начинающийся разрыв матки •• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях •• Несостоятельность рубца на матке •• Экстрагенитальный рак и рак шейки матки •• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС).
Код вставки на сайт
Роды при тазовом (ягодичном) предлежании плода
Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60–65% случаев тазового предлежания • Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25–35% случаев тазового предлежания • Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода •• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода •• Наблюдают в 5% случаев тазового предлежания.
Статистические данные. Частота возникновения — 2,7–5,4% всех беременностей. В 15–30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2500 г).
Этиология • Сужение таза, аномальная форма таза • Пороки развития матки • Миоматозные узлы в нижнем сегменте матки • Пороки развития плода, например анэнцефалия, гидроцефалия • Предлежание плаценты • Атония матки, большое количество родов в анамнезе, опухоли матки, рубец на матке, узкий таз • Малая масса плода или недоношенность, многоплодие • Чрезмерная подвижность плода при многоводии.
Клиническая картина • Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз • С помощью приёмов Леопольда (см. Беременность нормальная) определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз • Сердцебиение плода выслушивают выше пупка или на его уровне.
Специальные исследования • Влагалищное исследование во время родов •• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода •• При чисто ягодичном предлежании можно найти паховый сгиб •• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид •• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода ••• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен ••• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно «поздороваться» ••• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом •• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо • При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — внутренний поворот ягодиц, он начинается при переходе ягодиц из широкой части полости таза в узкую. Поворот совершается таким образом, что в выходе таза поперечный размер ягодиц оказывается в прямом размере таза. Передняя ягодица подходит под лобковую дугу, образуя точку фиксации, задняя же устанавливается под копчиком.
• Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. При этом задняя ягодица выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается передняя ягодица. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы.
• Третий момент — внутренний поворот плечиков и наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. При этом спинка поворачивается в сторону, переднее плечико плода подходит под лобковую дугу, а заднее устанавливается впереди копчика над промежностью.
• Четвёртый момент — боковое сгибание шейно-грудной части позвоночника. С этим моментом связано рождение плечевого пояса и ручек.
• Пятый момент — внутренний поворот головки (затылком кпереди). Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода, а подзатылочная ямка — под лобковым сочленением, где образуется точка фиксации.
• Шестой момент — сгибание головки. Следствием этого является прорезывание головки: последовательно выкатываются над промежностью подбородок, рот, нос, темя, затылок.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения беременности • С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой • Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды • При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению. В настоящее время в связи с опасностью травматизации плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовых предлежаниях плода (в 80–90%).
Тактика ведения родов
• Первый период родов (период раскрытия). Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь •• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх •• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия зева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании •• Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие (совокупность приёмов, направленных на освобождение ручек и головки плода) •• Если рождение головки задерживается, её освобождают приёмом Морисо–Левре-Лашапелль — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как обычно.
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все 4 этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции •• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым состоянием роженицы (например, эклампсия) •• Острая гипоксия плода и отсутствие условий для кесарева сечения •• Предшествующий классический поворот плода на ножку.
• Условия проведения •• Полное раскрытие шейки матки •• Отхождение околоплодных вод •• Соответствие размеров плода и таза роженицы.
• Техника операции •• Первый момент. Различают 2 способа ••• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца ••• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно •• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам ••• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток ••• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией •• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании) •• Сочетание тазового предлежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более •• Рубец на матке •• Крупный плод •• Выпадение петель пуповины •• Частичное предлежание плаценты.
• Противопоказания •• Внутриутробная гибель плода •• Уродство или глубокая недоношенность плода •• Острое инфекционное заболевание у женщины. Кесарево сечение нежелательно при длительном безводном периоде (свыше 12 ч).
• Условия проведения кесарева сечения •• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях) •• Женщина согласна на операцию (если нет жизненных показаний) •• У беременной нет признаков инфицирования.
• Подготовка пациентки •• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости •• Необходимо подготовиться к возможному переливанию плазмы, крови во время операции •• Мочевой пузырь женщины должен быть опорожнён.
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин.
• Ход операции •• Рассечение брюшной стенки •• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия •• Рассечение миометрия (разрез по Керру–Гусакову, по Селлхайму или по Сангеру) ••• Разрез по Керру–Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят в нижнем сегменте матки, что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов ••• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки ••• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки •• Ребёнка бережно извлекают руками •• Извлекают отделившийся послед со всеми оболочками •• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин, энзапрост и др.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков оболочек •• Однорядное ушивание матки. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом.
Наблюдение • Во время родов следует осуществлять постоянный контроль за ЧСС плода • Наблюдение за родильницей проводят как и после других родов.
Профилактика. Лечебная корригирующая гимнастика при тазовом предлежании плода показана до 35 нед беременности.
Осложнения • Запрокидывание ручек • Несвоевременное излитие околоплодных вод • Аномалии родовой деятельности • Выпадение пуповины и мелких частей плода • Спазм маточного зева с ущемлением туловища или шеи плода • Разгибание головки • Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода • Асфиксия плода.
Течение и прогноз • Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода • При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
МКБ-10 • O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери • O64.1 Затрудненные роды вследствие ягодичного предлежания • O80.1 Самопроизвольные роды в ягодичном предлежании • O82 Роды одноплодные, родоразрешение посредством кесарева сечения
Примечания • Абсолютные показания к проведению кесарева сечения •• Полное предлежание плаценты •• Абсолютно узкий таз •• Несоответствие размеров таза женщины и головки плода •• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении •• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении •• Опухоли органов малого таза, препятствующие рождению ребёнка •• Грубые рубцовые изменения шейки матки и влагалища •• Угрожающий или начинающийся разрыв матки •• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях •• Несостоятельность рубца на матке •• Экстрагенитальный рак и рак шейки матки •• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС).