аллергия на новокаин и лидокаин что делать
Без боли – анестезия в современной стоматологии
Рассказывает врач стоматолог общей практики Лелеков Александр Михайлович.
Стоматологи не любят делать больно. Цивилизованная стоматология стремится к полной безболезненности всех этапов лечения.
Самые неприятные процедуры, такие как лечение глубокого кариеса и пульпита, удаление зуба, немыслимы без действенной анестезии.
С анестезией связано множество бытовых мифов и устаревших представлений. Расскажу подробнее об этом полезном средстве, которое делает лечение комфортным, без мучений, боли и слёз.
Почему в одних клиниках лечиться больно, а в других нет?
Ощущения пациента зависят от многих факторов, но наибольшее значение имеет сам анестезирующий препарат. В начале ХХ века стоматологи стали использовать новокаин, а с середины века – более мощный лидокаин. В свое время это был настоящий прорыв в медицине. Лечение стало терпимым, но полностью убрать боль не получилось.
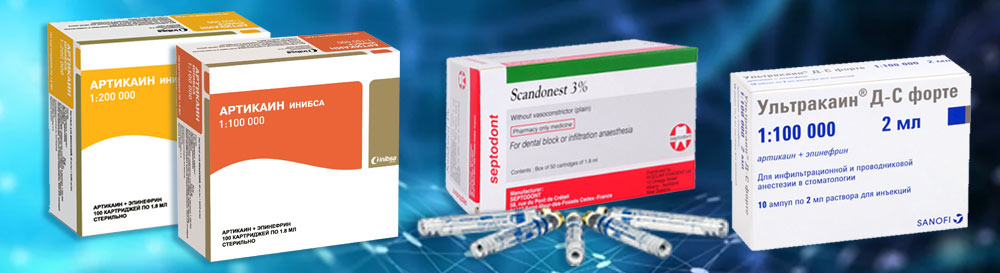
Современные клиники применяют анестетики на основе артикаина.
Обязательно поинтересуйтесь перед лечением, каким препаратом проводится обезболивание:
Для комфортного и безопасного лечения своих пациентов я использую:
Артикаин я применяю в большинстве ситуаций. Ультракаин Д, Скандонест, не содержащие в составе адреналин – при наличии проблем со здоровьем у пациента. Они могут применяться у пожилых людей, пациентов с сахарным диабетом, гипертонией, сердечно-сосудистыми заболеваниями, бронхиальной астмой. Перечисленные анестетики не проникают через плацентарный барьер и разрешены для беременных.
В анестетиках есть адреналин?
Многие пациенты опасаются, что вместе с анестетиком им введут адреналин. Адреналин (эпинефрин), действительно, содержится в анестетиках, стоматологи ценят его за сосудосуживающий эффект:
Но есть и нежелательные эффекты: адреналин может участить пульс и повысить артериальное давление. Здоровый человек этого, как правило, даже не замечает. Но детям и пациентам с сердечно-сосудистыми заболеваниями препараты с адреналином противопоказаны.
Им ставят анестетик с пониженным содержанием адреналина или без него. Ранее я упоминал препараты Скандонест и Ультракаин Д – вот в них вообще нет адреналина.
Сейчас укусит комарик
Будет ли неприятной постановка укола, зависит от нескольких факторов:
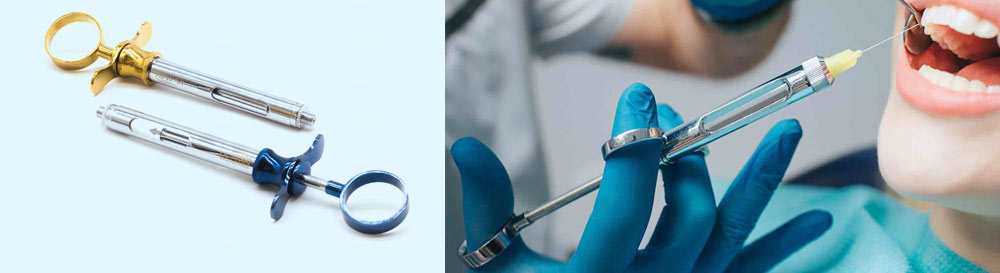
Карпульный шприц
Возможно, вы обращали внимание на необычную, но узнаваемую форму шприца для анестезии. Он имеет кольца по бокам, чтобы удобнее лежать в руке врача.
Но главное в нем – это механизм, который позволяет провести анестезию быстро, эффективно и безопасно в абсолютно стерильных условиях. Капсула с препаратом вскрывается этим механизмом прямо внутри шприца. Меньше рук – меньше микробов.
Иглы для карпульного шприца тонкие и гибкие, их легко согнуть под нужным углом. С ними можно подобраться к неудобно расположенным зубам и провести обезболивание наилучшим образом.
Если анестезия противопоказана
В большинстве случаев анестезия не противопоказана полностью, а всего лишь требует более осторожного, взвешенного подхода. Врач учитывает возраст пациента, особенности здоровья и подбирает оптимальный препарат и дозировку.
Обязательно сообщите врачу, если у вас есть заболевания:
Отдельного внимания заслуживает аллергия на местные анестетики. Если у вас однажды была аллергическая реакция на анестетик, обязательно запомните его название.
Общая анестезия
Если ни один местный анестетик использовать невозможно, мучить пациента болью все равно не будем. В таких случаях применяют наркоз – лечение зубов во сне.
Процедура проходит под контролем анестезиолога-реаниматолога, который следит за состоянием пациента с помощью специальной аппаратуры.
Чтобы анестезия лучше подействовала
Несколько советов для максимальной эффективности обезболивания:
Качественная анестезия – это не только комфорт и спокойствие врача и пациента.
Большинство пациентов, которые боятся лечить зубы, на самом деле боятся боли, а не самого лечения. И страх проходит, когда они приходят в клинику, где применяется надежное обезболивание.
Привыкнув к хорошей анестезии, пациент не затягивает с лечением и сохраняет свои зубы здоровыми!
Аллергия на местные анестетики. Роль аллерголога
В статье приводятся основные подходы аллергологического обследования пациентов с подозрением на аллергию к местным анестетикам и клинические случаи, описанные в литературе, что может помочь врачам избежать диагностических ошибок.
The article represents main approaches to allergological examination of patients with suspected allergy to local anesthetics and the clinical cases described in the literature that can help doctors to avoid diagnostic errors.
Необходимо признать, что лекарственная аллергия/реакции гиперчувствительности к лекарственным средствам — одна из сложных проблем не только для клиницистов, но и аллергологов-иммунологов всей России. Это связано прежде всего с отсутствием утвержденных клинических рекомендаций по диагностике неблагоприятных реакций на лекарства, которые бы включали такие наиболее важные механизмы, как:
Все это в комплексе способствует более лучшему выявлению причинно-значимого лекарства (лекарств) и тем самым предотвращению серьезных последствий диагностических ошибок.
По данным зарубежных ученых, неблагоприятные реакции на лекарства являются причиной 40–60% всех случаев госпитализаций в отделения неотложной помощи [1]. Из-за отсутствия национальных реестров по анафилаксии, связанной с приемом лекарственных препаратов, во многих странах мира отсутствуют достоверные данные о частоте таких тяжелых реакций. За период 1999–2010 гг. в США зарегистрировано более 2500 летальных исходов из-за анафилаксии вследствие приема прежде всего антибиотиков (40% случаев), рентгеноконтрастных средств и химиопрепаратов [3]. В Испании и Бразилии при изучении этиологии лекарственно-индуцированной анафилаксии (исследование включало 806 пациентов в возрасте 2–70 лет) из таких 117 пациентов (14,5%) в 76% случаев анафилаксия была вызвана нестероидными противовоспалительными препаратами, затем следовали латекс (10%) и местные анестетики (МА) — 4,3% (5 случаев) [4]. Любые препараты (будь то внутривенно введенные или топические антисептики, ирригационные растворы, средства диагностики, препараты крови, латекс и т. п.) могут стать причиной интраоперационной анафилаксии, которая, по сути, является ятрогенной [5].
Как предотвратить такие сложные и опасные для жизни каждого пациента ситуации? Прежде всего, врач должен по степени клинических симптомов правильно определить тип реакции гиперчувствительности на предполагаемый препарат.
Как известно, в зависимости от времени возникновения реакции гиперчувствительности на введение лекарственных средств подразделяются на: немедленные (реакции возникают в течение 1 ч после введения препарата) и замедленные (реакции развиваются не ранее чем через 24 ч) [1, 2, 6]. Немедленные реакции сопровождаются крапивницей, ангионевротическим отеком, риноконъюнктивитом, бронхоспазмом и aнафилаксией [1, 2, 6]. Анафилаксия — тяжелая, жизнеугрожающая реакция гиперчувствительности, которая развивается быстро и может закончиться летально [6]. Ее диагностика основывается главным образом на детальном анализе истории болезни и наличии определенных критериев. Так, в соответствии с классификацией Всемирной организации по аллергии (World Allergy Organisation, WAO) анафилактическая реакция — это как минимум II степень (слабая реакция, которая протекает с вовлечением двух органов и систем), тогда как IV степень — сильная реакция (тяжелые респираторные и сердечно-сосудистые проявления в виде гипотензии с/без потери сознания) с риском развития летальности [6]. При анализе любых неблагоприятных реакций на лекарства врач учитывает также случаи госпитализации таких больных в отделения реанимации, интубации трахеи или трахеостомии [6].
Различают два вида анафилаксии: аллергическую (опосредованную специфическими иммунологическими механизмами с участием IgE) и неаллергическую (включает несколько механизмов развития, в том числе активацию системы комплемента; образование метаболитов арахидоновой кислоты; прямую активацию тучных клеток и т. п.) [7, 8].
Антибиотики пенициллинового ряда и нейромышечные блокаторы являются основными причинами IgE-опосредованной анафилактической реакции на лекарства [2, 3, 9]. По данным литературы, на протяжении многих лет основной причиной неаллергической анафилаксии остаются нестероидные противовоспалительные препараты и йодсодержащие контрастные средства [1, 2, 4, 10]. Третье место по частоте лекарственно-индуцированной анафилаксии занимают главным образом МА [4].
Как протекают неблагоприятные реакции на МА? И что способствует их развитию?
Вначале рассмотрим основные свойства, присущие МА.
Основной механизм действия МА связывают с прямым влиянием на натриевые каналы нервных волокон и кардиомиоцитов [11]. Блокирование периферических нервов с целью обезболивания достигается при относительно высоких концентрациях МА локально. Изменения физико-химических свойств биологических мембран влияют также на различные мембранные белки (калиевые/кальциевые каналы, ацетилхолиновые и адренергические рецепторы; аденилатциклазу и т. п.) [11]. Все это объясняет широкий спектр не только основного фармакологического (обезболивающего) действия МА, но и присущих им токсикологических свойств.
В зависимости от промежуточной цепи различают аминоэфирные и аминоамидные МА (табл. 2). Артикаин является исключением: он содержит амидную промежуточную цепь, а также эфир в ароматическом кольце. Гидролиз этой цепочки делает молекулу неактивной, и потому период полувыведения артикаина составляет 20–40 мин по сравнению с > 90 мин у лидокаина и других МА, которым требуется печеночный клиренс. В связи с этим артикаин представляет меньший риск развития системных реакций. МА амидной группы биотрансформируются в печени, а инактивация эфирных анестетиков происходит с помощью эстераз плазмы непосредственно в кровяном русле посредством фермента псевдохолинэстеразы. Около 10% анестетиков обеих групп в неизмененном виде выводятся почками. Учитывая пути метаболизма, амидные МА следует с осторожностью применять у больных с заболеваниями печени; эфирные анестетики — при дефиците псевдохолинэстеразы плазмы, а при почечной патологии — все МА. Считается, что МА эфирной группы более аллергенны, чем амидной. Это связывают с парааминобензойной кислотой (ПАБК) или метилпарабеном. Кроме того, ПАБК является метаболитом новокаина. Поскольку очень многие лекарственные препараты (в том числе сульфаниламиды, пероральные антидиабетические, фуросемид и др.) являются производными ПАБК, при лекарственной аллергии на них нежелательно использование МА, содержащих парабены (указывается в инструкции производителем). Артикаин не высвобождает метаболит типа ПАБК и не обладает перекрестной реактивностью с сульфаниламидными антибиотиками. Напротив, прокаин является производным ПАБК и может при гидролизе высвобождать иммуногенные молекулы.
Заметим, что все МА эфирной группы пишутся с одной буквой «и», в то время как в амидном семействе каждый МА содержит в своем названии две буквы «и».
В клинической практике МА подразделяют на:
В стоматологии наиболее широкое применение получили следующие препараты: лидокаин (Xylocaine®, Alphacaine®, Lignospan®, Octocaine®); мепивакаина гидрохлорид (Carbocaine®, Arestocaine®, Isocaine®, Polocaine®, Scandonest®); Артикаин (Ultracain D-S (Ultracain D-S forte, Septanest); прилокаин (Citanest); бупивакаин (Marcaine®).
Назначая МА, каждый врач должен учитывать ряд факторов, которые способны влиять на их фармакологические свойства. Основные из них:
Основные наполнители МА и связанные с ними реакции
Практически все МА обладают вазодилатирующим действием, поэтому для пролонгации их действия добавляют адреналин (эпинефрин). Исключение составляет ропивакаин — на длительность и интенсивность блокады, вызванной им, добавление эпинефрина не влияет. Адреналин, как вазоконстриктор, уменьшает системную абсорбцию МА из места инъекции (примерно на 33%), снижая в нем кровоток и сужая кровеносные сосуды, а также увеличивает местную концентрацию препарата вблизи нервных волокон. Кроме того, такое сочетание снижает риск развития общих токсических эффектов вследствие понижения пиковой концентрации анестетика в периферической крови практически в 3 раза. В результате уменьшения системной абсорбции и повышения захвата препарата нервом продолжительность действия анестезии увеличивается на 50% и более. Однако такой эффект вазопрессора выражен в меньшей степени при применении жирорастворимых МА длительного действия (бупивакаин, этидокаин), молекулы которых прочно связываются с тканями. Эффект адреналина может усиливаться при одновременном применении трициклических антидепрессантов или ингибиторов МАО. Токсичность адреналина проявляется следующими симптомами: тахикардия, учащенное дыхание, артериальная гипертензия, аритмия (в том числе фибрилляция желудочков), дрожь, потливость, головная боль, головокружение, тревожность, суетливость, бледность, общая слабость [11, 14].
В свою очередь, для предотвращения окисления к адреналину добавляют стабилизаторы — сульфиты (натрия/калия метабисульфат), концентрация которых в самом МА очень мала (от 0,375 мг/мл до 0,5 мг/мл) [13]. Теоретически сульфиты при приеме в пищу от 5 мг до 200 мг могут провоцировать приступы бронхиальной астмы, однако по данным базы Cochrane убедительных доказательств такой связи нет (тем более у неастматиков). Сульфиты содержатся также в стоматологических картриджах с добавлением вазопрессоров эпинефрина и левонордерфина.
В качестве консервантов наиболее часто используют эфиры парагидроксибензойной кислоты (парабены), которые обладают антибактериальным и противогрибковым действием. Парабены входят в состав различных косметических и солнцезащитных средств, кремов, зубных паст и т. п., что вызывает сенсибилизацию организма и может провоцировать контактный дерматит. Метилпарабен метаболизируется до ПАБК, производными которой являются МА эфирной группы. Вспомогательные вещества типа бензоатов используют в многодозовых флаконах.
Помимо парабенов, некоторые МА содержат динатриевую соль ЭДТА. Недавно P. Russo и соавт. удалось доказать, что причиной аллергической реакции в виде выраженного зуда ладоней и подошв, крапивницы и отека лица, развившейся у пациента через несколько минут после введения лидокаина, была ЭДТА [15]. В анамнезе у пациента отмечались также тяжелые реакции на йодсодержащие препараты. Результаты внутрикожных проб были положительными на неразбавленную ЭДТА, отрицательными — на другие компоненты лидокаина (адреналина тартрат, метабисульфит калия) и положительными на пять различных рентгеноконтрастных средств, за исключением Иомерона 300 (единственный рентгеноконтрастный препарат, который не содержит ЭДTA). Показательно, что кожная реактивность коррелировала с наличием ЭДТА, а не осмолярностью, что исключало гиперосмолярность как причину неспецифической реакции.
При развитии нежелательных лекарственных реакций во время лечения больных МА также следует иметь в виду аллергию на латекс, содержащийся в резиновых пробках, резиновых изделиях медицинского назначения и других стоматологических материалах [14].
Теоретически неблагоприятные реакции могут возникнуть на любой МА.
Системные побочные реакции на МА включают 4 категории: токсичность, психогенные, аллергические и гематологические [11, 14]. В данной статье мы вкратце остановимся на аллергических проявлениях при использовании МА.
Типы аллергических реакций на МА
Описаны два типа реакций гиперчувствительности на МА обеих групп (по классификации Джелл и Кумбс): IgE-опосредованный (I тип) — крапивница и анафилаксия и IV тип — аллергический контактный дерматит и замедленный отек на месте введения препарата [8, 11, 14].
Хотя до сих пор нет диагностических тестов, которые позволили бы определить уровень специфических IgE-антител к МА (имеющиеся реактивы компании ImmunoCap, ThermoFisher Scientific Inc., США являются экспериментальными), у некоторых пациентов действительно развиваются типичные признаки и симптомы немедленной аллергии после введения МА. Как правило, в течение нескольких минут после инъекции у них появляются отек губ/глаз (отек Квинке), крапивница и зуд кожи, особенно рук и ног; боль в животе, тошнота и диарея: со стороны респираторной системы — боль в груди, хрипы и затруднение дыхания; снижение артериального давления и нитевидный учащенный пульс [14, 16–18].
Очень сложной задачей является установление причины появления реакций у пациентов, получающих лечение несколькими препаратами. Кроме того, потенциальными аллергенами могут быть, например, синие красители или оксид этилена, используемые в стерилизации. По данным датских ученых идентифицировать аллергены удается примерно в половине исследованных случаев [30].
Лица, сенсибилизированные к латексу, имеют риск развития аллергических реакций — от анафилаксии до контактных дерматитов (локализованная красная зудящая сыпь) в результате контакта с перчатками или другими хирургическими материалами, содержащими латекс (крышка контейнера). У больных с дефицитом бутирилхолинэстеразы введение МА может привести к тяжелым неврологическим реакциям [12]. Так, за рубежом настоятельно рекомендуется не использовать aртикаин, если пациент предварительно не обследован на дефицит бутирилхолинэстеразы.
A. Subedi, B. Bhattarai описали больного с алкогольной зависимостью, у которого в интраоперационном периоде через 20 мин после спинальной анестезии 0,5% раствором бупивакаина появились симптомы, очень похожие на системную токсичность МА: возбуждение, дезориентация, тахикардия, гипертензия, тремор конечностей [31].
В редких случаях у больного причиной развития отека гортани после стоматологических или хирургических манипуляций может быть наследственный ангионевротический отек (дефицит ингибитора С1 эстеразы), а не МА. Также возникший во время стоматологических процедур отек лица следует дифференцировать с лекарственно-индуцированным ангионевротическим отеком (в частности, вследствие приема ингибиторов ангиотензинпревращающего фермента) [32]. Как правило, у таких больных антигистаминные и кортикостероидные препараты не эффективны. Описаны случаи, когда ошибочно за замедленную реакцию (отек лица) после повторных инъекций лидокаина принимали абсцесс мягких тканей. У некоторых стоматологических пациентов реакция может быть связана с воздействием других факторов (никель и консерванты, содержащиеся в используемых материалах).
В редких случаях при тяжелой реакции гиперчувствительности к МА у больного обнаруживают ранее недиагностированный мастоцитоз (по данным уровня сывороточной триптазы > 11,4 нг/мл) [33].
При подозрении аллергии на МА описаны курьезные случаи (ошибочное введение формалина вместо анестетика или синдром Мюнхаузена, имитирующий аллергию на МА) [34, 35].
Лечение
Лечение неблагоприятных реакций на МА зависит от клинических проявлений. Для этого врач должен правильно оценить тип реакции (психогенная реакция, аллергия, токсичность и т. п.), клинические проявления и степень их тяжести (сыпь, зуд, крапивница или диспноэ). Если известно название препарата, следует выбрать анестетик другой группы, без вазопрессора и сульфитов. В дальнейшем такой пациент должен пройти консультацию аллерголога с целью уточнения причины НЛР.
Медицинские работники, участвующие в проведении эндоскопии, интубации, бронхоскопии или аналогичных инвазивных процедур с использованием бензокаинсодержащих спреев, должны знать, что их введение может вызвать метгемоглобинемию с потенциально серьезными последствиями для жизни пациента.
Необходимо отменить ингибиторы МАО (в том числе фуразолидон, прокарбазин, селегилин) за 10 дней до введения МА, поскольку их совместное применение повышает риск развития гипотензии. При незначительных процедурах вместо МА врач может использовать дифенгидрамин (Димедрол). Другая альтернатива — общий наркоз, опиоиды, гипноз.
Антигистаминный препарат (например, Димедрол в дозе 25–50 мг в/в или перорально — для взрослых; 1 мг/кг — для детей) назначают также при легких аллергических реакциях на МА со стороны кожи. Лечение пациентов с более серьезными реакциями проводится нижеперечисленными препаратами, которые необходимо иметь в любом стоматологическом, хирургическом и других кабинетах.
В заключение приводим описание (без изменений и собственных дополнений или комментариев) наиболее ярких клинических случаев аллергии на МА, опубликованных за последние годы в научной литературе [36–38].
Клинический пример № 1 [36]
У 65-летнего пациента без отягощенного аллергологического анамнеза перед операцией анестезиолог проводил обработку кожи спиртовым хлоргексидином в латексных перчатках и ввел 1% лидокаин. Почти сразу пациент покраснел, появилась сыпь, боль в животе, потливость. Пациенту сразу ввели гидрокортизон 100 мг и 10 мг хлорфенамина.
Комментарии
Рекомендации: исключить использование хлоргексидина в качестве антисептика, а также инстиллагеля (поскольку он содержит лидокаина гидрохлорид и хлоргексидина глюконат, а также вспомогательные вещества, включая пропиленгликоль и парабены).
Отрицательный результат провокационных тестов на МА указывает на безопасность их использования в будущем.
Клинический пример № 2 [37]
26-летняя женщина без атопии в анамнезе получила подкожно 4% aртикаин с 0,5% адреналина при лечении зуба. Через 20 мин после инъекции у нее появилась генерализованная крапивница и дисфагия. Симптомы были купированы введением парентерально антигистаминного препарата и кортикостероида.
Клинический случай № 3 [38]
Пациент 14 лет, был направлен на консультацию в аллергологическую клинику по поводу реакции после пломбирования зуба под местной анестезией, когда в течение получаса у него появились генерализованная крапивница и ангионевротический отек лица. Cимптомы быстро купировались после перорального приема хлорфенамина. Возможные триггеры реакции: 3% мепивакаин (без консервантов), латексные перчатки, хлоргексидин, другие средства. Ребенок не получал никаких антибиотиков или анальгетиков, а также не страдал атопическими или сопутствующими заболеваниями.
Результаты обследования: прик-тесты на 0,3% мепивакаин (без консерванта) — волдырь диаметром 5 мм; отрицательные — на латекс, хлоргексидин 0,5%, бупивакаин 0,5% и лидокаин 1%. Затем пациенту были проведены подкожные провокационные пробы неразбавленным раствором мепивакаина с интервалом 15 мин в дозах 0,01, 0,1 и 0,5 мл. Через пятнадцать минут после введения последней дозы у больного появился волдырь размером 30 × 40 мм на месте инъекции, затем развились генерализованная крапивница, ангионевротический отек лица, диспноэ и кашель (без бронхоспазма). Были даны кислород, перорально лоратадин и дозированный ингалятор сальбутамол. Диагноз: аллергия на мепивакаин. В качестве безопасной альтернативы рекомендован лидокаин или бупивакаин.
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
ФГБОУ ВПО РУДН, Москва
Варианты непереносимости местных анестетиков: алгоритм действий врача аллерголога-иммунолога
Эффективность и безопасность лекарственных средств – основные критерии их успешного применения. Местные анестетики, широко используемые в разных областях медицины (стоматология, офтальмология, хирургия, травматология, косметология, гинекология, урология и др.), у ряда пациентов вызывают нежелательные побочные реакции. В данной статье представлены классификация, перекрестная реактивность, компоненты современных местных анестетиков и виды побочных реакций на них. Особый акцент сделан на аллергических реакциях и неаллергической гиперчувствительности. Проанализированы показания и правила проведения диагностических тестов с местными анестетиками, даны рекомендации при различных клинических ситуациях, связанных с риском развития нежелательных побочных реакций на фоне их применения.
Эффективность и безопасность лекарственных средств – основные критерии их успешного применения. Местные анестетики, широко используемые в разных областях медицины (стоматология, офтальмология, хирургия, травматология, косметология, гинекология, урология и др.), у ряда пациентов вызывают нежелательные побочные реакции. В данной статье представлены классификация, перекрестная реактивность, компоненты современных местных анестетиков и виды побочных реакций на них. Особый акцент сделан на аллергических реакциях и неаллергической гиперчувствительности. Проанализированы показания и правила проведения диагностических тестов с местными анестетиками, даны рекомендации при различных клинических ситуациях, связанных с риском развития нежелательных побочных реакций на фоне их применения.
В практике врачей разных специальностей встречаются пациенты с отягощенным фармакологическим анамнезом. Считается, что более чем у 1/10 части населения планеты развиваются нежелательные побочные реакции на фоне применения лекарственных или диагностических средств, причем 10% из них обусловлены лекарственной гиперчувствительностью [1].
Врачам не всегда понятен механизм реакций, обусловленных приемом лекарственных препаратов, и возможные риски при их дальнейшем использовании.
Основными критериями успешного использования лекарственных средств являются их эффективность и безопасность. Местные анестетики (МА), широко применяемые в разных областях медицины, в частности стоматологии, офтальмологии, хирургии, травматологии, косметологии, гинекологии, урологии, у ряда пациентов вызывают побочные реакции.
Побочные эффекты лекарственных средств
Побочное действие лекарственного средства непреднамеренно, обусловлено его фармакологическими свойствами и наблюдается при использовании в терапевтических дозах.
Побочное действие препарата может быть прогнозируемым и зависит от его дозы, связано с его фармакологическими свойствами, но не зависит от реактивности организма и составляет до 75% всех побочных реакций на препарат.
В фармакологических справочниках содержатся указания на возможность развития подобных реакций.
К прогнозируемым побочным реакциям относят:
Ряд реакций обусловлен фармакологическими свойствами лекарственных средств. Например, антигистаминные препараты (АГП) первого поколения вызывают не только антигистаминный, но также седативный и антихолинергический эффекты. Одно из побочных действий адреналина – тахикардия.
При использовании нескольких препаратов может наблюдаться лекарственное взаимодействие. В результате эффект одного препарата меняется под влиянием другого, применяемого одновременно с первым или ранее. Такая реакция является следствием взаимного влияния препаратов на процессы всасывания, распределения, биотрансформациии, выведения из организма [2].
Непрогнозируемыми побочными реакциями являются:
Местные анестетики – это лекарственные средства, которые обратимо угнетают возникновение и проведение импульсов в периферических нервах и нервных окончаниях, что приводит к потере чувствительности в ограниченных участках тела [3, 4]. МА используют для аппликационной, инфильтрационной, проводниковой и спинномозговой анестезии.
Все МА схожи по химическому строению. Они состоят из гидрофобной (липофильной) ароматической группы, промежуточной эфирной или амидной цепи и гидрофильной вторичной или третичной аминогруппы. В зависимости от типа промежуточной цепи МА подразделяют на эфирные и амиды (рисунок).
Первую группу составляют:
Во вторую группу входят:
Амидные МА относительно стабильны в растворе, активно расщепляются ферментами печени (в основном амидазами цитоплазмы и эндоплазматического ретикулума). Они могут вызывать токсические эффекты у пациентов с нарушением функции печени (удлиняется период полувыведения препарата). У пациентов с уменьшенным печеночным кровотоком следует ожидать замедления инактивации МА.
В печени и плазме МА приобретают большую гидрофильность, выводятся с мочой. Небольшое количество препаратов выводится в неизмененном виде [4]. Классификация МА представлена в таблице.
Перекрестные реакции МА
Среди МА эфирной группы перекрестные аллергические реакции встречаются достаточно часто. Пациенту с аллергией к новокаину противопоказаны Анестезин и Дикаин. Перекрестные аллергические реакции между препаратами группы амидов и анилидов возникают редко [5].
Результаты исследований, в которых применялись аппликационные тесты, свидетельствуют о возможности развития перекрестных аллергических реакций между лидокаином, прилокаином, мепивакаином [5]. Перекрестные аллергические реакции между препаратами первой (эфирной) и второй (амидной) групп отсутствуют [2, 5]. МА группы амидов и анилидов значительно реже вызывают побочные реакции, как аллергические, так и неаллергические.
Поскольку МА эфирной группы относятся к производным бензойной, аминобензойной и парааминобензойной кислот, они имеют общие антигенные свойства с препаратами, содержащими парааминогруппу и бензолсульфонамидную группу. Речь идет о сульфаниламидах, производных сульфонилмочевины, ПАСК, производных парааминосалициловой и парааминобензойной кислот, тиазидных диуретиках (Гипотиазид, Альдактон, Метопресс, Адельфан-Эзидрекс и др.), диуретиках, содержащих сульфонамидную группу, связанную с бензойным кольцом (фуросемид, Кристепин, Бринердин), ингибиторах карбоангидразы (Диакарб), соталоле (Соталекс) – бета-блокаторе длительного действия, сульфокарбамиде (Уросульфан).
Важный момент: при аллергии к препаратам указанных групп использовать местные анестетики эфирной группы недопустимо.
Побочные эффекты МА
Токсический эффект МА проявляется воздействием на центральную нервную (ЦНС), периферическую нервную и сердечно-сосудистую системы, кровь. Подобная реакция обычно возникает при абсолютной передозировке, когда доза препарата превышена, или относительной передозировке, когда нарушен его метаболизм [3, 4, 6].
Местные анестетики характеризуются узким терапевтическим диапазоном: интервал между максимальной терапевтической и минимальной токсической дозой незначителен. Токсический эффект может развиваться при патологии печени, почек, влияющей на метаболизм и выведение местных анестетиков.
Интенсивность токсических реакций подразделяют по степени тяжести:
Местные анестетики подавляют корковые тормозящие пути, в результате чего возникает бесконтрольная активность возбуждающего компонента. Стадия несбалансированного возбуждения при дальнейшем повышении концентрации препарата может перейти в генерализованное торможение ЦНС.
Влияние МА на сердечно-сосудистую систему связано с прямым действием на миокард и непрямым – на вегетативные нервные окончания.
Недостаток ферментов, участвующих в метаболизме препаратов, или их неполная активация может привести к развитию побочных реакций. Недостаточная активность псевдохолинэстеразы способна нарушить метаболизм эфирных МА.
Медиаторы реакций неаллергической гиперчувствительности такие же, как и при истинной аллергии. Клинические проявления имитируют аллергию, но иммунологические механизмы не участвуют в их формировании [7]. Механизм таких реакций может быть связан с прямым неспецифическим высвобождением гистамина из базофилов и тучных клеток или активацией системы комплемента по альтернативному пути. Клинически подобные реакции проявляются высыпаниями, неаллергической анафилаксией, покраснением кожи, генерализованным зудом, острым ринитом, бронхоспазмом, нарушением функции желудочно-кишечного тракта. Тяжесть реакций неаллергической гиперчувствительности (в отличие от аллергических) зависит от скорости и способа введения препарата, его концентрации, а также содержания тучных клеток в месте введения: чем выше доза препарата и скорость его введения, тем выше риск и тяжесть реакции.
Истинные аллергические реакции на МА встречаются редко. Реакции немедленного типа, IgE-опосредованные реакции, наблюдаются нечасто (менее 1%) и проявляются крапивницей, ангиоотеком, симптомами ринита, бронхоспазма, конъюнктивита, анафилактическим шоком [7–9]. Реакции замедленного типа развиваются в виде контактных реакций в месте введения МА (отек, гиперемия) [7, 8]. Известны случаи развития отсроченных реакций, возникающих через несколько часов после введения препарата и проявляющихся в виде различных экзантем, эритродермии, узловатой эритемы, аллергического васкулита.
К таким реакциям относятся вазовагальный обморок и приступ гипервентиляции.
Под психогенными реакциями понимают, в частности, реакции страха, панические атаки.
Группы риска по развитию побочных реакций на МА
В группу риска по развитию побочных реакций на МА входят пациенты:
Группу риска составляют также беременные и кормящие женщины. Кроме того, побочные реакции часто возникают у пожилых пациентов. У них уменьшается объем распределения лекарственных средств. С возрастом замедляется кровоток в жизненно важных органах, снижаются связывающая способность плазмы крови, метаболизирующая функция печени, скорость клубочковой фильтрации, функция почечных канальцев, появляются сопутствующие заболевания, а следовательно, нарушаются метаболизм и экскреция препаратов. Гипоальбуминемия приводит к снижению связывающей способности лекарственных средств с белком и повышению свободной активной фракции [10, 11].
Компоненты современных МА
К местным анестетикам, применяемым в стоматологии, относятся четыре группы веществ. Для блокады проведения импульсов по нервным волокнам достаточно одного МА, но для пролонгирования его действия и усиления эффекта используют вазоконстрикторы: адреналин (эпинефрин), норадреналин (норэпинефрин), Мезатон, Фелипрессин (октапрессин). Практически все современные МА оказывают сосудорасширяющее действие, правда в разной степени. Добавление вазоконстриктора необходимо для сокращения сосудов, замедления всасывания МА, создания высокой концентрации последнего в месте введения и, как следствие, усиления эффекта анестезии и уменьшения токсического влияния [3, 4, 6].
Адреналин – самый сильный вазоконстриктор. Он способен оказывать нежелательное воздействие на адренорецепторы сердца (тахикардия), сосудов (выраженная вазоконстрикция), печени, вызывать повышение уровня сахара в крови, сокращение мышц матки. Опасны повышение внутриглазного давления при узкоугольной форме глаукомы, декомпенсация сердечной деятельности у пациентов с сердечно-сосудистыми заболеваниями. Некоторые формы МА не содержат вазоконстрикторов (лидокаин, мепивакаин, этидокаин, прилокаин, бупивакаин). Это важно учитывать при выборе анестетика для пациентов группы риска по применению вазоконстрикторов.
Группу риска по развитию побочных реакций на вазоконстриктор составляют:
Консерванты (парагидроксибензоаты) и стабилизаторы (дисульфиты натрия и калия), входящие в состав МА, увеличивают срок их хранения. Наличие этих компонентов в препарате также требует анализа их переносимости. Родственное химическое соединение – парааминобензойная кислота является метаболитом эфирных анестетиков. У лиц с аллергией к эфирным МА может наблюдаться аллергия к консервантам – эфирам парагидроксибензойной кислоты. Риск развития аллергических реакций на консерванты имеется и у лиц с аллергией к препаратам, содержащим парааминогруппу и бензолсульфонамидную группу.
Стабилизаторы (дисульфит натрия или калия) могут быть причиной реакций при повышенной чувствительности к сульфитам (крапивница, ангиоотек) и бронхоспазма у больных бронхиальной астмой (БА). Наличие или отсутствие консервантов в препарате указывается производителем. В современных карпулированных препаратах консерванты отсутствуют.
Таким образом, при решении вопроса об использовании МА необходимо учитывать сведения о препарате, соматическом статусе больного и всех применяемых им лекарственных средствах, в том числе топических.
Если в прошлом наблюдалась аллергическая реакция на МА, следует использовать препарат другой группы. Так, если аллергическая реакция возникла на лекарственное средство, относящееся к производным эфиров, можно применять препараты амидной группы. При реакции на МА, содержащие амидную группу, используется другое амидное соединение (не исключены перекрестные реакции между лидокаином, прилокаином и мепивакаином).
Если предшествующие реакции были тяжелыми (как аллергические, так и неаллергические), от использования МА следует отказаться.
Необходимо определить степень риска не только собственно оперативного вмешательства, но и применения местной анестезии.
Не следует использовать препараты, переносимость которых вызывает сомнение.
Премедикация проводится по показаниям.
Перед оперативным вмешательством у больных аллергическими заболеваниями в фазе обострения парентерально вводят АГП и ГКС.
Лицам с выраженной реакцией страха перед манипуляцией рекомендуют прием седативных средств.
Диагностические тесты с МА
Когда требуется выполнение диагностических тестов? В ряде случаев точно идентифицировать подозрительный МА и характер прошлой реакции не удается. Например, МА, неоднократно применявшиеся ранее, вызывали побочную реакцию. Однако медицинских документов с ее описанием нет, какие проводились мероприятия для ее купирования, неизвестно, пациент не помнит, какие препараты для местной анестезии использовались и получал ли он в тот период сопутствующую терапию.
Принципы прецизионной медицины должны применяться и при РЛГ. Важно выявлять пациентов с высоким риском развития РЛГ [12]. В настоящее время стандартизованных препаратов для диагностики лекарственной аллергии не существует, арсенал диагностических методов с высокой диагностической ценностью узок.
До сих пор не разработаны лабораторные тесты, результатам которых можно было бы доверять безоговорочно. В ГНЦ «Институт иммунологии» ФМБА России на первом этапе диагностики in vivo успешно применяют тест торможения естественной эмиграции лейкоцитов in vivo по А.Д. Адо.
Обратите внимание: кожные и провокационные тесты с МА проводят только по показаниям [13].
Правила проведения кожных тестов с МА сводятся к следующему:
Таким образом, перед применением МА врач должен не только оценить объем операции, ее риск для пациента, но и ответить на ряд вопросов.
Какой препарат использовать в конкретном случае? При выборе препарата необходимо принимать во внимание его токсичность, длительность действия, химическую группу, к которой он относится.
Можно ли использовать местный анестетик, содержащий вазоконстриктор, с каким именно вазоконстриктором и в какой дозе? Содержит ли данный местный анестетик консерванты и стабилизаторы? Можно ли использовать их у данного пациента с учетом фармакологического анамнеза? Требуется ли данному больному консультация аллерголога? Нуждается ли пациент в премедикации? Тщательный анализ ответов на эти и другие вопросы помогает избежать осложнений.
Клинические ситуации и алгоритм действий врача аллерголога-иммунолога
Клиническая ситуация 1
Пациент обратился к аллергологу-иммунологу с вопросом: можно ли ему использовать МА (на всякий случай)?
В анамнезе нет указаний на аллергическое заболевание, фармакологический анамнез не отягощен, серьезные сопутствующие заболевания и лекарственная терапия отсутствуют.
Такой пациент не нуждается в обследовании. Риск развития побочной реакции у него не отличается от риска в общей популяции.
Клиническая ситуация 2
Пациент с поллинозом и клиническими проявлениями в виде аллергического риноконъюнктивита посетил врача аллерголога-иммунолога вне сезона пыления. Фармакологический анамнез не отягощен. Медикаментов не получает. Планируется использование МА.
Каковы действия врача?
Пациент страдает аллергическим заболеванием, вероятность гистаминолиберации при использовании МА выше, чем у здоровых лиц. Следовательно, необходима премедикация с применением АГП парентерально перед оперативным вмешательством. Важно не превышать дозу МА.
Клиническая ситуация 3
Пациент с атопической БА средней тяжести, частично контролируемой, и аллергическим персистирующим ринитом. Получает терапию ингаляционным ГКС и пролонгированным бета-2-агонистом, эпизодически использует бета-2-агонист короткого действия. Фармакологический анамнез не отягощен.
Каков алгоритм действий?
Клиническая ситуация 4
Пациент страдает хронической спонтанной крапивницей. Получает АГП в терапевтической дозе. В анамнезе – фиксированный дерматит на применение сульфаниламидов.
Действия врача аллерголога-иммунолога следующие.
Клиническая ситуация 5
Пациент страдает персистирующим аллергическим ринитом средней тяжести. Получает интраназальные ГКС. Фармакологической анамнез отягощен. При использовании МА (пациент не знает какого) при экстракции зуба потерял сознание. Госпитализации не было. Зуб удалили. Через десять лет при лечении зуба с применением МА возникли головокружение, тошнота, боль в области сердца. После приема корвалола состояние улучшилось. Лечение было продолжено. Через четыре часа отмечалось повышение температуры до субфебрильных цифр, появились боли, отек в области стоматологической манипуляции. Пациент принимал АГП и жаропонижающие средства. Планируется применение МА при проведении стоматологической манипуляции.
Каков порядок действий врача аллерголога-иммунолога?
При выборе препарата для местной анестезии следует учитывать не только риск и объем операции, но и химическую группу МА, возможность их использования с вазоконстриктором, консервантом, стабилизатором, наличие аллергических заболеваний, сопутствующей патологии, применяемую базисную терапию, фармакологический анамнез. Необходимо принимать во внимание клиническую ситуацию и особенности пациента. Такой подход позволит предотвратить потенциальные нежелательные реакции на МА.


.gif)
.gif)
_575.gif)