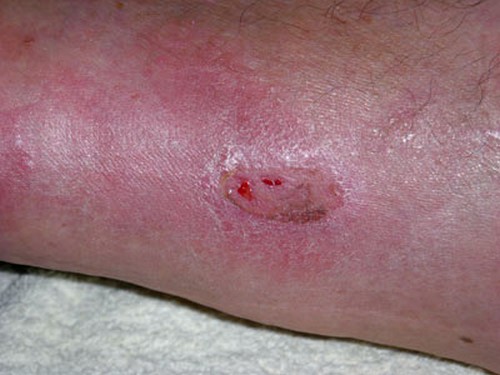
аллокожа ксенокожа что это
Операция по пересадке кожи после ожога
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Практически каждый из нас хотя бы раз в жизни обжигался кипятком, утюгом, горячими предметами из кухонной утвари, открытым огнем. Кому-то «повезло» в быту, а кто-то получил свою порцию адреналина на производстве. Ужасно больно? Конечно! Остался шрам? В большинстве случаев да. Но это при небольших размерах раны. А как же дело обстоит, если ожоговая поверхность имеет значительные размеры, и пересадка кожи после ожога является самым эффективным или даже единственным способом решить непростую физическую, косметическую и психологическую проблему?
Преимущества и недостатки кожной пластики при ожогах
Операцию по пересадке кожи после ожога или другой травмы, в результате которой образовалась большая открытая рана, называют кожной пластикой. И как любая пластическая операция она может иметь свои достоинства и недостатки.
Основным преимуществом такого лечения больших ожоговых ран является защита раневой поверхности от повреждений и попадания инфекции. Пусть даже грануляционная ткань и служит для защиты поверхности раны, но она не является полноценной заменой зрелой кожи и любое снижение иммунитета в процессе заживления раны может вызвать серьезные осложнения.
Немаловажным аспектом является и то, что таким образом происходит предупреждение потери воды и ценных питательных веществ через незакрытую поверхность раны. Этот момент является жизненно важным, когда речь идет о ранах большого размера.
Что касается эстетичного вида травмированного кожного покрова, то рана после пересадки кожи выглядит намного привлекательней, чем огромный пугающий шрам.
Недостатком кожной пластики можно считать некоторую вероятность отторжения трансплантата, что часто бывает при использовании аллокожи и других материалов. Если пересаживают родную кожу, то риск того, что она не приживется, значительно снижается.
Очень часто после операции по пересадке кожи в процессе ее заживления появляется кожный зуд, который беспокоит пациента. Но это явление временное, которое можно предотвратить, используя специальные кремы.
Относительным недостатком пересадки кожи можно считать психологический дискомфорт от мысли о пересаженной чужой коже при использовании аллотрансплантата, ксенокожи или синтетических материалов.

Материалы, используемые при пересадке кожи
Когда речь идет о пересадке кожи, возникает вполне разумный вопрос о донорском материале. Материалом для пересадки может служить:
В настоящее время существует множество других синтетических и натуральных покрытий для ожоговых ран, но в подавляющем большинстве случаев вышеуказанные материалы оказываются предпочтительнее.
При пересадке кожи после ожога используют преимущественно биологические трансплантаты: аутокожу и аллокожу. Ксенокожа, амнион, искусственно выращенные коллагеновые и эпидермальные клеточные трансплантаты, а также различные синтетические материалы (эксплантаты) используют в основном если требуется временное покрытие раны для предотвращения ее инфицирования.
Выбор материала часто зависит от степени ожога. Так при ожогах IIIБ и IV степени рекомендовано использование аутотрансплантанта, а при ожоге IIIА степени предпочтительнее аллокожа.
Для проведения кожной пластики могут использоваться 3 вида аутокожи:
Применение последних двух видов называется несвободной пластикой.
Трансплантаты могут также отличаться по толщине и качеству:
Промежуточные лоскуты кожи, которые еще называют расщепленными, применяются для пересадки кожи после ожога чаще всего.
Показания
Чтобы хорошо разобраться в этом вопросе, нужно вспомнить классификацию ожогов по степени поражения кожи. Существует 4 степени тяжести ожогов:
К ожогам I степени относятся небольшие ожоговые раны, у которых поврежден только верхний слой кожи (эпидермис). Такой ожог считается легким (поверхностным, неглубоким) и проявляет себя болевыми ощущениями, незначительной припухлостью и покраснением кожи. Обычно не требует специального лечения, если, конечно, его площадь не слишком велика.
Ожоги II степени отличаются большей глубиной. Повреждается не только эпидермис, но частично и следующий слой кожного покрова – дерма. Ожог проявляет себя не только интенсивным покраснением пораженного участка кожи, выраженным отеком и сильными болевыми ощущениями, на обожженной коже появляются пузыри, наполненные жидкостью. Если ожоговая поверхность занимает участок диаметром меньше 7 с половиной сантиметров, ожог считается легким и зачастую не требует врачебной помощи, в противном случае лучше обратиться в медучреждение.
Основная масса бытовых ожогов ограничивается I или II степенью тяжести хотя нередки случаи и более тяжелых травм.
Ожоги III степени уже считаются глубокими и тяжелыми, поскольку сильное поражение обоих слоев кожи (эпидермиса и дермы) влечет за собой наступление необратимых последствий в виде отмирания тканей. При этом страдает не только кожа, но и ткани под ней (сухожилия, мышечная ткань, кости). Отличаются значительными, порой нестерпимыми болями на пораженном участке.
Ожоги III степени по глубине проникновения и степени тяжести делятся на 2 вида:
Для ожога IV степени характерно омертвление (обугливание) тканей пораженного участка вплоть до самих костей с полной потерей чувствительности.
III и IV степени ожогов считаются глубокими и тяжелыми вне зависимости от размера ожоговой раны. Тем не менее, в показаниях к проведению пересадки кожи после ожога чаще всего фигурируют лишь IV степень и IIIБ, особенно если их размер в диаметре превышает 2 с половиной сантиметра. Это связано с тем, что отсутствие покрытия большой и глубокой раны, которая не может затянуться самостоятельно, служит источником потери питательных веществ, и может даже грозить смертью пациента.
Ожоги степени IIIА, а также II степени считаются пограничными. В некоторых случаях для ускорения заживления таких ожоговых ран и предотвращения их грубого рубцевания врачи могут предложить пересадку кожи после ожога и на этих участках, хотя особой необходимости в этом нет.

Подготовка
Пересадка кожи после ожога является хирургической операцией, и как любое операционное вмешательство требует определенной подготовки пациента и самой раны к кожной пластике. В зависимости от стадии ожога и состояния раны проводится определенное лечение (механическое очищение плюс медикаментозное лечение), направленное на очищение раны от гноя, удаление некротических участков (мертвых клеток), предотвращение попадания инфекции и развития воспалительного процесса, а при необходимости применение антибиотикотерапии для их лечения.
Параллельно проводятся мероприятия, направленные на повышение защитных сил организма (витаминные препараты плюс витаминные мазевые повязки, общеукрепляющие средства).
За несколько дней до операции назначают местные средства из разряда антибиотиков и антисептиков: антисептические ванны с «марганцовкой» или другими антисептическими растворами, повязки с пенициллиновой или фурацилиновой мазью, а также УФ облучение раны. Применение мазевых повязок прекращают за 3-4 дня до предполагаемой даты операции, так как оставшиеся в ране частицы мази будут мешать приживлению трансплантата.
Пациентам показано полноценное белковое питание. Иногда проводится переливание крови или плазмы. Осуществляется контроль веса пациента, изучение результатов лабораторных исследований, подбор препаратов для анестезии.
Непосредственно перед операцией, особенно если она проводится под общим наркозом, необходимо принять меры по очищению кишечника. При этом от питья и приема пищи придется воздержаться.
Если пересадка осуществляется в первые дни после травмы на чистую ожоговую рану, она называется первичной и не требует тщательных мер по подготовке к операции. Вторичная пересадка, которая следует за 3-4 месячным курсом терапии, предусматривает обязательную подготовку к операции при помощи вышеописанных методов и средств.
На подготовительном этапе решается и вопрос с анестезией. Если проводится пересадка относительно небольшого участка кожи или иссечение раны, достаточно местного обезболивания. При обширных и глубоких ранах врачи склоняются к общему наркозу. Помимо этого у врачей должно быть все готово к переливанию крови, если таковое понадобится.

Трофическая язва — причины, симптомы, лечение и стадии
О чем в этой статье:
Лечение нейротрофической язвы
Лечение нейротрофических язв представляет собой значительные трудности и наилучшие результаты достигаются после восстановительных операций — удаление невромы с последующим швом или невролизом. Если после этих операций и не наступает заметного восстановления двигательной функции или чувствительности, все же язвы в ряде случаев заживают.
М. И. Коваленко установил, что из 86 больных, которым были произведены операции на нерве, стойкое заживление язв было достигнуто у 28.
Операции, производимые непосредственно на самой нейротрофической язве (выскабливание, иссечение, кожная пластика) без предварительного восстановления нервной проводимости, раньше считались заранее обреченными на неудачу. Поэтому особенно интересны данные В. Ф. Цель о стойких результатах кожной пластики при прободающих язвах стопы у 13 больных. Операция была произведена 15 больным — 14 раз итальянская пластика и 1 раз филатовский стебель. Кожные лоскуты приживали к денервированным тканям так же хорошо, как и к здоровым. Только в одном случае лоскут не прижил, а еще в одном случае наступил рецидив язвы, у остальных 13 больных хороший результат прослежен от 6 месяцев до 4 лет.
Н. С. Мельников произвел 17 больным иссечение нейротрофических язв с глухим швом и у 13 из них получил успех, прослеженный на протяжении 3—4 лет.
Приведенные результаты своим успехом обязаны в значительной степени антибиотикам. В пользу этого предположения говорят наблюдения хирургов, получивших заживление язв после удаления гиперостозов пяточной кости, являющихся очагами инфицированной кости.
Для сохранения эффекта кожной пластики на подошве необходимо очень осторожно, постепенно увеличивать нагрузку. Вначале следует долго пользоваться костылями, а затем в обувь подкладывать под пересаженный лоскут губчатую резину или войлок
После некрэктомий и неудачных ампутаций пальцев, произведенных по поводу отморожений, образуются на передней подошвенной поверхности культи хронически изъязвляющиеся рубцы. Если ортопедическая обувь не предупреждает образования язв, показано оперативное лечение. Вся область рубцов подлежит иссечению, и дефект закрывается лоскутом кожи, пересаженным с помощью филатовского стебля. Некоторые хирурги рекомендуют для пластики на подошве пользоваться лоскутом кожи с подкожной клетчаткой и фасцией.
Поделись в соц.сетях:
Внимание, только СЕГОДНЯ!
Лечение
Лечение трофической язвы проводится поэтапно, от простого к сложному, и как водится, от лечебных средств дешевых к более дорогим.
Сначала проводится местное лечение с удалением омертвевшей ткани. Язва очищается от болезнетворных микробов.
Проводится эластическая компрессия – многослойный бандаж из эластичных бинтов ежедневно меняется. В процессе лечения язвы и ее заживления, рубец будет защищен от внешнего механического повреждения.
Больному назначается медикаментозное лечение в виде:
Проводится ежедневное местное лечение. Язву 2-3 раза обрабатывают антисептическими растворами «Диоксидин», «Эплан», «Цитеал», «Хлоргексидин», растворами фурацилина и марганцовки, отварами череды и ромашки. После антисептиков накладывают повязки с мазями «Диоксиколь», «Левосин», «Левомеколь», сорбирующую многослойную повязку карбонет с активированным углем, поглощающую неприятные запахи. Применяются раневые покрытия «Альгипор», «Свидерм».
Проводится очищение крови (гемосорбция), а также лазерное или ультрафиолетовое облучение аутокрови.
Чтобы ускорить заживление при обширных ранах используются высокоэффективные биологические пленки «Ксенокожа» и «Аллокожа».
На этапе после заживления трофической язвы лечение продолжается. Больному рекомендованы:
Осложнения
Если трофической язве позволить прогрессировать, это неизбежно вызовет и увеличение площади, и глубины некротического дефекта. С попаданием внутрь его гноеродной инфекции могут развиться:
Профилактика
Трофические язвы – это в большинстве случаев недолеченный варикоз. Профилактика начинается именно с мер по предотвращению и этого заболевания и других, которые провоцируют появление трофической язвы.
Ногам нужно давать отдых. При первых симптомах (отеки ног, появление венозных звездочек) применять гели и мази. Пользоваться компрессионным бельем. Не забывать о диете и гимнастике.
Если появились первые признаки трофической болезни, уделять внимание гигиене пораженной области. При своевременном лечении изменения на коже быстро исчезают
Так как трофическая болезнь – результат запущенного состояния других недугов сосудов или кожи нужно обращаться к комплексной терапии, которая сможет блокировать появление язв.
При первых признаках трофической язвы нужно обратиться к специалистам, начиная с терапевта, который направит к флебологу, эндокринологу, сосудистому хирургу, кардиологу.
Этиология появления трофических язв
Образоваться язва может даже впоследствии незначительной раны, если у человека нарушен обмен веществ, ослабленный иммунитет или присутствуют некоторые заболевания. Спровоцировать трофическую язву на ноге может обморожение, а также сдавливающая обувь.
Классификация трофических язв
Трофические язвы классифицируются на основании морфологии, этиологии и обширности участка поражения.
По морфологии
По площади распространения
По этиологии
Симптомы
К этим проявлениям присоединяются:
Эти симптомы характерны при поражении венозных сосудов. В этом случае язвы появляются небольших размеров круглой формы (иногда овальной) с изрезанными краями.
Если имеет место заболевание артерий конечностей, язвы локализуются на пальцах. И язвенные «ожерелья» могут возникать на фоне кожи, имеющей белый оттенок.
В местах повышенного давления (стопа, пятка) формируются нейротрофические язвы, которые похожи больше на пролежни. Они округлой формы и не имеют ярко выраженных болевых ощущений при надавливании. Воспалительные процессы выраженных дефектов минимальны.
При аутоиммунных заболеваниях язвы возникают симметрично на обеих конечностях (зачастую на голенях). При осложненном течении сахарного диабета поражается первый палец стопы и пятка.
Диагностика
Диагностирует трофическую язву врач-терапевт. Больной проходит исследования: бактериологическое, цитологическое. Из нескольких участков язвенного образования (со дня язвы и ее краев) берется материал на биопсию. Назначается анализ крови на сахар, тест на реакцию Вассермана.
Исследуются сосуды поврежденного недугом участка: поверхностные, глубокие вены, артерии с помощью функциональных методов обследования:
Механизмы развития трофических язв
Трофическая язва пока еще не полностью изучена в отношении механизмов развития, однако ключевые звенья этого патологического процесса установлены. Существует общепринятая теория, объясняющая процессы возникновения и развития трофических язв венозной природы. Трофическим язвам всегда предшествуют патологические изменения в коже и подкожной клетчатке, которые развиваются на клеточном уровне и поначалу незаметны глазу.
Трофическая язва начинает формироваться по причине повышенного давления в венозных окончаниях капилляров – маленьких сосудиков, снабжающих ткани и кожу кислородом и питательными веществами. Повышенное давление в сосудах (венозная гипертензия) – обычный «спутник» варикозной болезни.
В капиллярах нарушается однородность крови, повышается проницаемость их стенок в результате чего в межклеточное пространство начинают выходить аномальные вещества (в том числе «вязкий» белок фибрин). Фибрин скапливается вокруг капилляров своеобразным «воротником» и сдавливает их. Вдобавок ко всему скопление фибрина препятствует поступлению кислорода и питательных веществ к близлежащим клеткам кожи и подкожной клетчатки. Это влечет за собой кислородное голодание ткани (гипоксию): питание клеток нарушается, они отмирают – так возникает небольшой (пока что) очаг омертвевшей ткани.
Внутренняя стенка «обложенных» фибрином капилляров, а также клетки, которые содержатся в фибриновом «воротнике», запускают целый каскад патологических реакций. Они выступают раздражающим фактором, который стимулирует выработку определенных клеток крови – лейкоцитов (показателей воспаления) и тромбоцитов. Те, в свою очередь, стимулируют продукцию факторов воспаления. В результате развивается гипоксия тканей, а кислородные радикалы повреждают клетки кожи и подкожной клетчатки. В результате развивается хроническое воспаление, прогрессирует некроз тканей.
«Вязкий» белок фибрин и тромбоциты продолжают блокировать поставку кислорода, лейкоциты прилипают к внутренним стенкам капилляров — круг патологических процессов замыкается, и поэтому возникают все новые тромбозы и некрозы. Все это в комплексе со временем «выходит наружу» в виде трофической язвы.
Видео ОТЗЫВ FUCOIDAN1000 N19 нейротрофическая язва голеностопного сустава, Сергей Шумов, г. Новосибирск.
Значительно чаще наблюдаются язвенные поражения подошвы. Они образуются на местах наибольшей нагрузки: на пятке, под головками плюсневых костей, особенно под I и V, и под мякотью концевых фаланг. Помимо указанных типичных мест, при деформациях стопы язвенные поражения образуются на участках, на которые переходит преимущественное давление, например при супинации стопы — под бугристостью I плюсневой кости. Существующие наименования этих язв — ulcus prominens или malum perfornas pedis — не раскрывают истинной причины заболевания, которая заключается в нейротрофических нарушениях, связанных с заболеваниями нервной системы. Особенно много наблюдается их после огнестрельных ранений. Нейротрофические язвы могут достигать различной величины, края их покрыты утолщенным эпидермисом, дно доходит до кости. Чувствительность в области язвы и ее окружности либо снижена, либо вовсе отсутствует, поэтому больные могут ходить без ограничения.
На рентгенограммах обнаруживается остеопороз, остеолиз и гиперостозы, разрастающиеся на скелете стопы соответственно расположению язв.
Нередко нейротрофические язвы стопы осложняются рожей, лимфангоитом, флегмоной, остеомиелитом и сепсисом.
Такие нейротрофические язвы не следует смешивать с язвами артериосклеротического и диабетического происхождения, которые патологоанатомически представляют собой ограниченную кожную гангрену. В отличие от трофических язв они сопровождаются сильными болями невралгического характера.
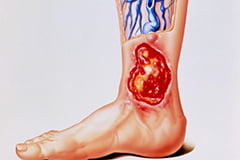
Трофическая язва
Трофическая язва представляет собой хроническое заболевание, которое связано с нарушением обмена веществ. В основном данные повреждения кожи возникают вследствие осложнений некоторых приобретенных или врожденных заболеваний, а также повреждений нервов, кровеносных сосудов, костей и мягких тканей. Причинами их возникновения могут быть:
Диагностика трофических язв на ногах
Диагностику данного поражения кожи осуществляет врач-терапевт. Особое внимание уделяется исследованию сосудов конечности с помощью различных методов исследования (функциональных, ультразвуковых, инфракрасной термографии и ангиографии).
Кроме того, проводят такие исследования как:
Симптомы
Начальные признаки заболевания проявляются отечностью ног, чувством тяжести и жжения в икрах, зудом кожи голени. Довольно часто по ночам больными отмечаются судороги икроножных мышц.
Параллельно с данными субъективными ощущениями в области предполагаемой трофической язвы начинает появляться сеть из синюшных сосудов, а также пигментные пятна с пурпурным или фиолетовым оттенком. Затем эти пятна сливаются в большую зону гиперпигментации. С прогрессированием заболевания кожа в зоне воспаления становится болезненной, утолщается и приобретает специфический «глянцевый» вид.
Что касается последующих симптомов, то воспаление тканей распространяется на подкожно-жировую клетчатку, что в результате приводит к ее уплотнению и неподвижности. Затем имеет место покраснение кожи и повышение местной температуры в зоне раны. Кроме того, на пораженной части кожи можно прощупать «разбросанные» уплотнения.
В процессе развития заболевания формируется лимфостаз – застой лимфы (кожа становится похожей на апельсиновую корку). Он развивается настолько выражено, что лимфа буквально проявляется на коже росой, что провоцирует проникновение в рану болезнетворных микробов.
Дальнейшее развитие болезни характеризуется отшелушиванием эпидермиса и образованием белесоватого налета. Если на данном этапе не начать лечения, то трофическая язва скоро проявит себя в полной мере.
Собственно трофическая язва начинается с формирования небольшого дефекта, покрытого струпом, под которым формируется вишнево-красная влажная поверхность. При прогрессировании заболевания рана меняет форму и увеличивается. При отсутствии терапии поражение кожи может охватить собой всю голень.
Опасность Заболевания состоит еще и в том, что она разрастается не только вширь, но и вглубь. Таким образом, воспаление может достичь надкостницы, икроножных мышц, а также ахиллова сухожилия. По мере его разрастания болевой синдром усиливается.
Трофическая язва всегда сопровождается выделением из нее экссудата, который может быть кровянистым, серозным или гнойным (в случае присоединения бактериальной инфекции).
Лечение
Согласно данным научных исследований, среди факторов, вызывающих трофические язвы на ногах, выделяют варикозные язвы (52 %), артериальные (14%), смешанные (13 %) и посттромбофлебитические (7 %).
Неправильное системное и местное лечение может обусловить хронизацию процесса и даже привести к распространению гнойного очага дальше по телу. В результате в гнойно-воспалительный процесс помимо кожи вовлекаются подкожная клетчатка, мышцы, и кости.
При лечении трофических язв необходим комплексный подход, который будет направлен, прежде всего, на устранение главной причины возникновения заболевания, в противном случае полностью заживить рану не удастся. А даже если лечение сначала и будет успешным, то после выписки пациента из стационара может иметь место рецидив.
Трофические язвы также нуждаются в местной терапии. Рану обрабатывают специальными антисептиками, предварительно удалив омертвевшие ткани. Для этих целей применяют такие препараты как: эплан, хлоргексидин, диоксидин, цитеал, слабый раствор фурацилина или марганцовки, отвары череды или ромашки. Также используются мазевые повязки (левомеколь, левосин, диоксиколь и другие), а также специальные сорбирующие повязки (например, карбонет). Затем на рану накладывают эластическую компрессию (многослойный бандаж из эластических бинтов), которую меняют каждый день.
Медикаментозное лечение трофических язв предполагает:
После заживления трофической язвы и появления соединительнотканного рубца крайне важно надежно защитить его от возможного механического повреждения. При обширных язвах для ускорения заживления раны могут применять такие высокоэффективные биологические пленки, как аллокожа или ксенокожа. Желательными являются физиотерапевтические процедуры, а также санаторно-курортное лечение. В некоторых случаях по показаниям проводят хирургическое вмешательство.
При отсутствии адекватной терапии прогноз данного заболевания почти всегда неблагоприятный. Но при коррекции нарушений венозного и артериального кровообращения нижних конечностей прогноз значительно улучшается.
Профилактика заболевания
В первую очередь, профилактика трофической язвы предполагает:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.