амброксол или бромгексин при пневмонии что эффективнее
ТОП лекарств от кашля
Кашель – защитная рефлекторная реакция организма, направленная на очищение закупоренных или раздраженных дыхательных путей. Половая принадлежность, возраст и генетика в данном случае значения не имеют. Лающий, мучительный, с мокротой или без нее, возникающий в течение всего дня, только в определенное время суток или при употреблении определенных продуктов – существуют совершенно разные типы кашля. Он может быть разделен, во-первых, по продолжительности (острый и хронический кашель), а во-вторых, по отношению к выделяемому секрету (сухой, продуктивный и кровохарканье).
Чтобы подобрать лучшее средство от кашля, следует обратиться к врачу. Только специалист, после проведения обследования и постановки диагноза, может назначить эффективный препарат, который не только устраняет симптом, но и борется с причиной его возникновения.
Какие виды кашля бывают
Сухой (раздражающий)
Называется непродуктивным или кашлем без мокроты. Вызван раздражением дыхательных путей. Острый сухой кашель может возникать, например, в начале бронхита, при небольших легочных эмболиях (закупорка легочного кровеносного сосуда), плеврите, а также при вдыхании раздражающих газов, пыли и других инородных тел.
Хронический сухой кашель может быть вызван, например, хроническим насморком или хронической синусовой инфекцией, рефлюксной болезнью и астмой. Кроме того, хронический сухой кашель также может быть побочным эффектом ингибиторов АПФ (сердечно-сосудистых средств).
Продуктивный (кашель с мокротой)
Сопровождается большим количеством слизистого образования. Слизь в основном прозрачная. Желтоватая мокрота, отходящая из нижних дыхательных путей, связана с воспалительными клетками. Зеленоватый бронхиальный секрет указывает на бактериальную инфекцию.
Острый продуктивный кашель может возникать, например, в рамках пневмонии, а также на более поздней стадии острого бронхита. Хронический продуктивный кашель может быть признаком хронического бронхита или ХОБЛ (хронической обструктивной болезни легких).
Кровохарканье
Причины возникновения кашля
Существует много провоцирующих факторов. Перед назначением лекарственной терапии назначается комплексное обследование для уточнения причины. Самолечение в данном случае недопустимо, т. к. может привести к развитию необратимых последствий для здоровья.
Простуда
Поражение верхних дыхательных путей вирусами. Обычно сопровождается кашлем, насморком, заложенностью носа и общим ухудшением самочувствия. Если не начать лечить кашель на данном этапе, то происходит прогрессирование патологического процесса и развитие поражения верхних дыхательных путей или легких.
Грипп
Респираторная вирусная инфекция протекает тяжелее простой простуды. Болезнь начинается очень внезапно с высокой температурой, головной и мышечной болью. Также присоединяется боль в горле с затруднением глотания. При гриппе чаще всего возникает сухой кашель. Иногда пациенты также страдают от тошноты.
Хронический синусит
Сопровождается в основном сухим кашлем, который усиливается в положении лежа. Воспалительный процесс часто распространяется и на слизистую оболочку носовой полости, поэтому сопровождается хроническим насморком.
Бронхит
Воспаление респираторного тракта, которое часто сопровождается мучительным кашлем. При остром бронхите сначала возникает сухой, позже продуктивный кашель. Кроме того, у больных отмечается насморк и боль в горле. Диагноз хронический бронхит ставится тем, у кого был ежедневный кашель и мокрота в течение как минимум 3 месяцев подряд по 2-3 эпизода в год. Часто курение является причиной хронического бронхита.
Пневмония
Плеврит
Острое воспаление легких. Возможные причины включают инфекции, рак и легочную эмболию. Сухая форма плеврита сопровождается раздражающим кашлем, сильной, односторонней и болью в груди при вдохе.
Воздействие раздражающих факторов
При попадании жидкости или пищи в трахею, а не в пищевод, возникает сухой раздражающий кашель – организм пытается снова транспортировать инородные тела вверх к полости рта. То же самое происходит при вдыхании или проглатывании инородных тел.
Аллергия
Кашель, связанный с аллергией, может возникать, например, при аллергии на плесень, пищевой аллергии и аллергии на пылевые клещи. Люди с аллергией на пыльцу (сенная лихорадка) позже часто дополнительно заболевают астмой, для чего кашель и одышка являются первыми признаками.
Бронхиальная астма
Астма является широко распространенным хроническим заболеванием с воспалением и сужением дыхательных путей. Пациенты страдают преимущественно сухим кашлем (даже ночью) и судорожной одышкой.
Хроническая обструктивная болезнь легких (ХОБЛ)
Дыхательные пути в легких хронически воспалены и сужены. Возникающий дискомфорт – это в первую очередь хронический кашель с мокротой, а также одышка при нагрузке. Основной причиной ХОБЛ является курение.
Коллапс легких (пневмоторакс)
Приводит к болезненному накоплению воздуха между внутренней и внешней легочной оболочкой. Причиной этого является, например, разрыв легочных пузырьков или травма легких. При коллапсе внезапно появляется боль в области груди, которая может иррадиировать в спину. Также усиливается нехватка воздуха.
Легочная эмболия
Рак легких
Подразумевает наличие различных злокачественных наростов. Упорный кашель является относительно ранним симптомом карцином, но также может указывать на многие другие заболевания. У некоторых пациентов также возникает кровохарканье. Основной причиной рака легких является курение.
Редкие причины
Некоторые лекарства могут вызвать хронический сухой кашель в качестве побочного эффекта, который часто возникает приступами. Речь идет о ингибиторах АПФ и бета-блокаторах. Обе группы лекарственных средств служат сердечно-сосудистыми препаратами и назначаются при сердечной недостаточности и гипертонии. Кроме того, прием противовоспалительного кортизона также может вызвать кашель.
У детей хронический кашель часто возникает из-за повышенной чувствительности дыхательных путей после вирусной инфекции и при рефлюксе кислотного содержимого желудка в пищевод. Причиной может стать отток слизи из носовых ходов в горло. Редкими причинами кашля у детей являются вдыхание инородных тел и кистозный фиброз.
Классификация препаратов от кашля
Лекарства дают при кашле только в том случае, если это абсолютно необходимо, или дискомфорт сильно влияет на состояние пациента. Поскольку кашель – это не болезнь, а симптом, перед его лечением обязательно следует диагностировать основное заболевание. Особенно длительный кашель может быть симптомом серьезного нарушения в организме. По этой причине перед составлением диагноза обязательно следует избегать препаратов, угнетающих кашель.
Таблица – Классификация препаратов от кашля
ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Рациональный выбор муколитической терапии в комплексном лечении осложнённых пневмоний и хронических болезней
Опубликовано в журнале:
Поликлиника »» 2012, №2
О.В. Зайцева, д.м.н., профессор, ГБОУ ВПОУ РНИМУ им. Н.И. Пирогова, г. Москва
А.Б. Левин, Кафедра детских болезней №1 РГМУ, ДКБ №38 ФУ МЕДБИОЭКСТРЭМ РФ, г. Москва
Заболевания органов дыхания до настоящего времени остаются самой частой патологией детского возраста. Распространенность их, в том числе тяжелых, осложненных и хронических форм, имеет тенденцию к увеличению. В то время как детей с острыми заболеваниями нижних дыхательных путей наблюдают педиатры широкого профиля, лечение пациентов с осложненными пневмониями и хроническими болезнями органов дыхания проводится совместно с детскими хирургами-пульмонологами, что обеспечивает проведение эффективной высококвалифицированной комплексной терапии этой категории больных.
Одним из основных факторов патогенеза бронхолегочных заболеваний является нарушение дренажной функции легких, что связано, чаще всего, с избыточным образованием и повышением вязкости бронхиального секрета, а также ухудшением его эвакуации. При этом перистальтические движения мелких бронхов и «мерцание» реснитчатого эпителия крупных бронхов и трахеи не в состоянии обеспечить адекватный дренаж бронхиального дерева. Процессы острого инфекционного воспаления ухудшают мукоцилиарный транспорт вторично, а при пороках развития бронхолегочных структур или врожденной патологии реснитчатого эпителия нормальная эвакуация бронхиальной слизи оказывается нарушенной изначально.
Таким образом, застой бронхиального содержимого приводит к нарушению вентиляционно-респираторной функции легких, а неизбежное инфицирование — к развитию эндобронхиального или бронхолегочного воспаления. Кроме того, у больных с острыми и хроническими болезнями органов дыхания продуцируемый вязкий секрет помимо угнетения цилиарной активности может вызвать бронхиальную обструкцию вследствие скопления слизи в дыхательных путях. В тяжелых случаях вентиляционные нарушения сопровождаются развитием ателектазов.
Следовательно, мукоцилиарный транспорт является важнейшим механизмом, обеспечивающим санацию дыхательных путей, одним из основных механизмов системы местной защиты органов дыхания и обеспечивает необходимый потенциал барьерной, иммунной и очистительной функции респираторного тракта. Однако адекватный мукоцилиарный транспорт возможен только при определенных реологических свойствах мокроты.
Воспаление органов дыхания, как правило, сопровождается компенсаторным увеличением слизеобразования. Изменяется и состав трахеобронхиального секрета: уменьшается удельный вес воды и повышается концентрация муцинов (нейтральных и кислых гликопротеинов), что приводит к увеличению вязкости мокроты. Отмечено, что чем выше вязкость слизи, тем ниже скорость ее проксимального продвижения по респираторному тракту. Увеличение вязкости бронхиального секрета способствует повышенной адгезии (прилипанию) патогенных микроорганизмов на слизистых оболочках респираторного такта, что создает благоприятные условия для их размножения. Изменение состава слизи сопровождается и снижением бактерицидных свойств бронхиального секрета за счет уменьшения в нем концентрации секреторного иммуноглобулина А. В свою очередь инфекционные агенты и их токсины оказывают неблагоприятное воздействие на слизистые оболочки дыхательных путей. Следовательно, изменение реологических свойств мокроты и снижение мукоцилиарного транспорта (клиренса), нарушение дренажной функции бронхиального дерева могут привести не только к вентиляционным нарушениям, но и к снижению местной иммунологической защиты дыхательных путей с высоким риском развития затяжного и/ или осложненного течения воспалительного процесса и способствовать его хронизации [1—5].
Поэтому одним из основных звеньев комплексной терапии болезней органов дыхания является разжижение мокроты, снижение ее адгезивности и улучшение дренажной функции бронхов. С этой целью используют активную оральную регидратацию, назначение отхаркивающих и муколитических препаратов, массажа, постурального дренажа, дыхательной гимнастики. Однако при лечении осложненных пневмонии и хронических болезней органов дыхания необходим комплекс терапевтических мероприятии, способствующих эффективной эвакуации мокроты, включая различные методы доставки муколитических препаратов.
Муколитические (или секретолитические) препараты в подавляющем большинстве случаев являются оптимальными при лечении осложненных пневмоний и хронических болезней органов дыхания у детей. Муколитические препараты (бромгексин, амброксол, ацетилцистеин, карбоцистеин, месна и др.) воздействуют на гель-фазу бронхиального секрета и эффективно разжижают мокроту, не увеличивая существенно ее количество. Некоторые из препаратов этой группы имеют несколько лекарственных форм, обеспечивающих различные способы доставки лекарственного вещества (оральный, ингаляционный, парентеральный, эндобронхиальный и пр.), что чрезвычайно важно в комплексной терапии осложненных и хронических болезней органов дыхания у детей.
Амброксол (торговые названия «Амбробене», «Амброксол», «Халиксол» и пр.) относится к муколитическим препаратам нового поколения, является метаболитом бромгексина и дает более выраженный, чем у бромгексина, муколитический эффект. Амброксол оказывает влияние на синтез бронхиального секрета, выделяемого клетками слизистой оболочки бронхов. Секрет разжижается путем расщепления кислых мукополисахаридов и дезоксирибонуклеиновых кислот, одновременно улучшается выделение секрета.
Важной особенностью амброксола является его способность увеличивать содержание сурфактанта в легких, блокируя распад и усиливая синтез и секрецию сурфактанта в альвеолярных пневмоцитах типа 2. Сурфактант является важнейшим фактором, поддерживающим поверхностное натяжение легких и улучшающим их растяжимость. Являясь гидрофобным пограничным слоем, сурфактант облегчает обмен неполярных газов, оказывает противоотечное действие на мембраны альвеол. Он участвует в обеспечении транспорта чужеродных частиц из альвеол до бронхиального отдела, где начинается мукоцилиарный транспорт. Оказывая положительное влияние на сурфактант, амброксол опосредованно повышает мукоцилиарный транспорт и в сочетании с усилением секреции гликопротеидов (мукокинетическое действие), дает выраженный отхаркивающий эффект. Имеются указания на стимуляцию синтеза сурфактанта у плода, если амброксол принимает мать [6]. Клинические исследования позволили доказать активность препарата при профилактике респираторного дистресс-синдрома и пульмонального шока.
По данным Morgenroth, амброксол нормализует функции измененных серозных и мукозных желез слизистой оболочки бронхов, способствует уменьшению кист слизистой оболочки и активирует продукцию серозного компонента. Улучшение функции слизистой оболочки желез особенно важно у больных с хроническими заболеваниями легких, для которых характерны гипертрофия бронхиальных желез с образованием кист и уменьшением числа серозных клеток. Таким образом, амброксол способствует продукции качественно измененного секрета.
Амброксол не провоцирует бронхообструкцию. Более того, K.Weissman и соавт. [7] показали статистически достоверное улучшение показателей функций внешнего дыхания у больных с бронхообструкцией и уменьшение гипоксемии на фоне приема амброксола.
Данные литературы свидетельствуют о противовоспалительном и иммуномодулирующем действии амброксола. Препарат усиливает местный иммунитет, активируя тканевые макрофаги и повышая продукцию секреторного IgA Амброксол оказывает подавляющее действие на продукцию мононуклеарными клетками интерлейкина 1 и фактора некроза опухоли, являющихся одними из медиаторов воспаления [8], а также усиливает естественную защиту легких посредством увеличения макрофагальной активности. Предполагают, что ингибирование синтеза провоспалительного цитокинеза может улучшить течение лейкоцитобусловленного легочного повреждения. В настоящее время является доказанным, что амброксол обладает противоотечным и противовоспалительным действием, эффективно способствует купированию обострения хронического бронхита и защищает против блеомицин-индуцированного легочного токсина и фиброза [9]. Stockley и соавт. сообщают, что амброксол ингибирует хемотаксис нейтрофилов in vitro.
Сочетание амброксола с антибиотиками безусловно имеет преимущество над использованием одного антибиотика, даже если доказана эффективность антибактериального препарата [5]. Амброксол способствует повышению концентрации антибиотика в альвеолах и слизистой оболочке бронхов, что улучшало течение заболевания при бактериальных инфекциях легких.
Очевидно, что амброксол является препаратом выбора в комплексной терапии осложненных пневмоний и хронических болезней органов дыхания. Важно отметить, что у данной категории пациентов предпочтительнее использовать одновременно разные пути введения амброксола (таблетки, сироп, капсулы-ретард, ингаляционное, парентеральное и эндобронхиальное введение), что может значительно повысить эффективность муколитической терапии.
Ингаляционный путь является одним из наиболее оптимальных способов введения лекарственных средств в дыхательные пути, что определяется быстрым поступлением вещества непосредственно в бронхиальное дерево, его местной активностью, снижением частоты и выраженности системных побочных эффектов. Диспергированное лекарственное вещество имеет большую активность и, попадая непосредственно в очаг поражения, вступает во взаимодействие с тканями.
При ингаляционном введении лекарственных препаратов, в том числе муколитиков, необходимо учитывать технические возможности различных аппаратов, позволяющих производить направленный, дозируемый поток лекарственного вещества определенной дисперсности.
Так, паровые ингаляторы производят крупнодисперсные аэрозоли, поэтому используются паровые ингаляции только при терапии верхних дыхательных путей.
Для ингаляционной доставки муколитиков в нижние дыхательные пути в настоящее время применяют небулайзеры компрессорного типа. Размеры частиц, образующихся при использовании небулайзера, составляют в среднем 5 мкм, что позволяет им проникать во все отделы бронхиального дерева.
К преимуществам небулайзерной терапии относятся: легко выполнимая техника ингаляции, возможность проведения ингаляции у младенцев и детей раннего возраста (через маску), доставка более высокой дозы ингалируемого вещества за короткий период времени и обеспечение проникновения его в плохо вентилируемые участки бронхов.
В процессе небулайзеротерапии необходимо учитывать технические характеристики аппарата, свойства ингалируемого вещества, состояние и возраст пациента. Общий объем ингалируемого вещества должен составлять 3—4 мл (при необходимости лекарственный препарат разбавляют физиологическим раствором), время ингаляции 5—7 мин. Следует помнить, что лекарственные частицы почти не осаждаются в местах ателектазов и эмфиземы. Обструктивный синдром также существенно уменьшает проникновение аэрозоля в дыхательные пути, поэтому ингаляции муколитических препаратов пациентам с бронхообструкцией лучше проводить через 15—20 мин после ингаляции бронхолитиков. Необходимо иметь в виду, что при использовании маски муколитик способствует улучшению реологических свойств слизи из носоглотки, что является положительным при воспалении со стороны верхних дыхательных путей, но в то же время применение маски снижает дозу вещества, ингалируемого в бронхи. Поэтому у детей раннего возраста необходимо использовать маску соответствующего размера, а после 3 лет лучше использовать мундштук, а не маску.
Сочетанное применение ингаляционной формы муколитического препарата с назначением его парентерально (внутримышечно или внутривенно) существенно улучшает эффективность терапии, особенно у пациентов с осложненными и хроническими бронхолегочными заболеваниями. Парентеральный метод введения муколитика обеспечивает быстрое проникновение препарата, в том числе при наличии выраженного воспалительного отека, бронхиальной обструкции и ателектазов. Болезненность любых инъекций существенно ограничивает парентеральное введение любых препаратов, однако наличие постоянного венозного катетера у пациентов с тяжелыми осложненными пневмониями решает эту проблему.
Эндобронхиальное введение муколитиков широко используется в комплексной терапии хронических заболеваний бронхолегочной системы, а также при проведении лечебных и диагностических бронхоскопий у других категорий больных.
У детей старше 12 лет с хроническими заболеваниями легких эндобронхиальный и ингаляционный метод доставки муколитика целесообразно сочетать с приемом капсул-ретард, назначение которых 1 раз в сутки оказывается достаточно эффективным у этой категории больных.
Таким образом, в лечении осложненных пневмоний и хронических заболеваний органов дыхания у детей и подростков рационально использовать муколитические препараты, комбинируя способы их доставки в зависимости от нозологической формы заболевания, его стадии и наличия осложнений. Программу муколитической терапии необходимо строить строго индивидуально с учетом клинических особенностей течения заболевания, возраста ребенка и фармакологических свойств препарата.
К муколитикам, наиболее часто используемых в педиатрии, относится препарат амброксола «Амбробене». Амбробене имеет широкий выбор лекарственных форм: таблетки, раствор для приема внутрь, сироп, капсулы-ретард, раствор для ингаляций и эндобронхиального введения, раствор для инъекций. Доза препарата для детей до 5 лет составляет 7,5 мг 2—3 раза в день, детям старше 5 лет — 15 мг 3 раза в день. Пациентам старше 12 лет амбробене назначают по 30 мг 3 раза в сутки или 1 капсулу-ретард в сутки. Применение капсул-ретард особенно оправданно у больных с хроническими болезнями органов дыхания. Длительность курса лечения составляет от 1 до 3—4 нед в зависимости от эффекта и характера процесса. Можно использовать препарат у детей любого возраста, даже у недоношенных. Возможно его применение у беременных женщин во II и III триместре беременности.
Наш опыт применения амбробене дает основание положительно оценить его значение в комплексном лечении детей с острой и хронической бронхолегочной патологией [2].
Мы наблюдали 19 детей в возрасте от 3 до 15 лет с сегментарными и долевыми пневмониями, осложненными стойкими нарушениями проходимости долевого и (или) сегментарных бронхов вследствие обтурации их густой гнойно-фибринозной мокротой.
Все дети поступили в стационар в относительно поздние сроки от начала заболевания (спустя 7—25 сут). Семеро из них с клинико-рентгенологической картиной массивной долевой пневмонии, осложненной плевритом, по тяжести состояния были госпитализированы в отделение интенсивной терапии.
Почти все дети до поступления в стационар получали муколитическую и отхаркивающую терапию, преимущественно назначались бромгексин, мукалтин, отвары трав. Однако умеренная бронхорея имела место только у 5 пациентов, у остальных кашель на момент поступления был непродуктивным.
Физикально и по данным рентгенографии у 15 детей определялся классический симптомокомплекс долевой или полисегментарной пневмонии, в проекции пораженных сегментов у 10 из них выслушивались крепитирующие и (или) мелкопузырчатые хрипы, у 5 пациентов хрипы не выслушивались.
Четверо больных поступили в удовлетворительном состоянии практически в периоде ранней реконвалесценции. Поводом для госпитализации их в отделение хирургии послужило наличие сегментарных ателектазов, выявленных по результатам повторной рентгенографии.
Все дети, поступившие в остром периоде заболевания, получали комплексную терапию, основными компонентами которой были антибактериальная химиотерапия, дезинтоксикационная терапия и мероприятия, направленные на улучшение дренажной функции бронхов пораженных сегментов легкого. В связи с наличием реактивного плеврита у 7 наблюдавшихся проведена пункция плевральной полости (у 3 из них — дважды).
В комплекс мероприятий, направленных на разрешение «локальной бронхообструкции», у всех 19 больных была включена санационная бронхоскопия (БС), показания к которой были однозначно определены у 4 детей со сформировавшимися сегментарными ателектазами. Остальным детям первоначально назначали отхаркивающие препараты и муколитики (бромгексин, АЦЦ или амбробене) в виде пероральной формы и путем ингаляции через небулайзер. У детей младшего возраста несколько раз в сутки проводили механическую стимуляцию кашля путем механического раздражения корня языка.
Однако, поскольку у этой группы больных в течение 3—5 сут на фоне выраженной положительной динамики общего состояния сохранялись физикально-рентгенологические признаки гиповентиляции доли или сегментов легкого, им также были определены показания к проведению бронхоскопии (БС).
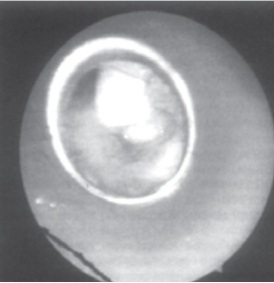
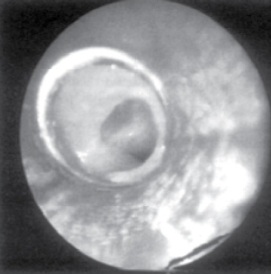
Первую БС всем детям независимо от возраста проводили под наркозом жестким тубусом бронхоскопа (фирмы «Карл Шторц»). Во всех наблюдениях в устье заинтересованного бронха (бронхов) была обнаружена блокирующая его просвет плотная гнойно-фибринозная «пробка» (рис. 1).
Методика БС состояла в аспирации сгустка и промывании устья бронха большим количеством физиологического раствора. Затем в бронх вводили 0,5% раствор диоксидина с последующей его аспирацией, после чего — суточную возрастную дозу муколитика (в виде раствора для парентерального введения). После этого аспирацию не проводили, а наоборот, проводили гипервентиляцию легких через тубус, подведенный к устью бронха пораженной доли (сегмента) легкого (рис. 2).
После БС продолжали весь комплекс отхаркивающей терапии, дополняя его дыхательной гимнастикой и массажем (если позволяло состояние ребенка).
На 5-6-е сутки, по данным физикально-рентгенологического обследования, определяли эффективность проведенного санационного лечения. При сохранении признаков гиповентиляции сегментов легкого БС повторяли (у детей старше 13 лет, как правило, путем фибробронхоскопии).
Повторная БС-санация потребовалась только у 7 детей, еще 1 ребенку 13 лет, поступившему на 21-е сутки заболевания, осложненного ателектазом нижних долей обоих легких, БС-санацию проводили 7 (!) раз.
Для эндобронхиального введения мы применяем инъекционную форму амбробене, который вводили также внутримышечно или (при наличии катетеризированной вены) внутривенно в течение следующих после БС 5 сут.
Анализ эффективности комбинированного применения амбробене у детей с тяжелыми осложненными пневмониями проведен нами у 5 пациентов: у 1 из них имел место ателектаз средней доли в периоде ранней реконвалесценции, у остальных — долевые пневмонии с затяжным течением (в 3 наблюдениях нижнедолевые и в 1 — правосторонний верхнедолевой лобит).
У всех 5 детей после однократной санационной БС и последующего парентерального введения амбробене (в сочетании со щелочными ингаляциями, дыхательной гимнастикой и механотерапией) локальная бронхообструкция была купирована: в проекции пораженной доли уже на 2-е сутки после БС выслушивались разнокалиберные хрипы, кашель становился продуктивным. По данным контрольной рентгенографии грудной клетки пневмонический процесс разрешался на 5-7-е сутки.
Клинический пример
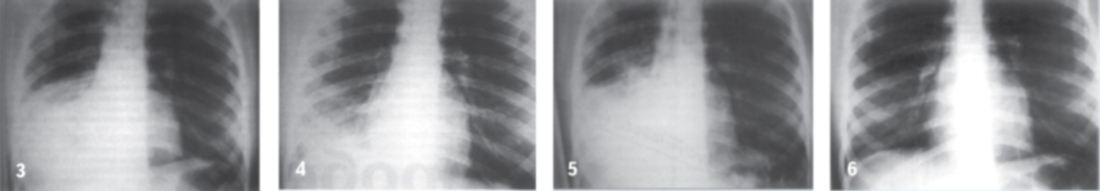
Ребенок С., 15 лет. Поступил в стационар на 8-е сутки заболевания в тяжелом состоянии: гипертермия, интоксикация, бледность кожного покрова, одышка до 28 в минуту. Дыхательные экскурсии правой половины грудной клетки снижены. В проекции нижней доли правого легкого дыхание практически не проводится, хрипы не выслушиваются, перкуторно — тупой «бедренный» тон. На рентгенограмме грудной клетки тотальная инфильтрация нижней доли правого легкого, нельзя исключить наличие жидкости в правой плевральной полости (рис. 3).
После катетеризации центральной вены начата интенсивная дезинтоксикационная и антибатериальная (амикацин, цефазолин) терапия. Произведена пункция правой плевральной полости — получено 150 мл выпота соломенно-желтого цвета с небольшим количеством фибрина. Назначены муколитические и отхаркивающие препараты (бромгексин, мукалтин, ингаляции с ацетилцистеином).
В течение последующих 5 суток общее состояние значительно улучшилось, проявления интоксикации уменьшились, температура снизилась до субфебрильной. Однако данные физикального обследования и рентгенографии грудной клетки — практически без изменений (рис. 4).
Произведена поднаркозная «жесткая» бронхоскопия: на фоне диффузного катарального эндобронхита определяется гнойно-фибринозный нижнедолевой эндобронхит справа. Устья бронхов нижней доли блокированы сгустками фибрина. Произведена санация бронхов по вышеизложенной методике, в бронхи введено 4 мл амбробене. С вечера начато введение амбробене внутривенно (по 2 мл 3 раза в сутки).
На следующий день в проекции нижней доли справа начали выслушиваться разнокалиберные хрипы, у девочки появился продуктивный кашель с отхождением значительного количества гнойной мокроты.
На контрольной рентгенограмме грудной клетки на 5-е сутки после БС интенсивность инфильтрации нижней доли правого легкого значительно уменьшилась (рис. 5).
После семидневного курса первичной реабилитации (ЛФК, дыхательная гимнастика, физиотерапия, массаж грудной клетки) воспалительный процесс полностью купирован. На контрольной рентгенограмме грудной клетки незначительные остаточные проявления перенесенного инфильтративного воспаления (рис. 6).
Таким образом, включение муколитиков в комплексную терапию детей с осложненными и хроническими болезнями органов дыхания является непременным условием эффективного лечения. У данной категории пациентов рациональным является сочетание различных форм доставки муколитика (ингаляционный, пероральный, инъекционный, эндобронхиальный). В лечении детей с тяжелыми формами хронической бронхолегочной патологии пероральную форму амбробене желательно сочетать с внутрибронхиальным и ингаляционным его применением. Инъекционное введение амбробене показано в комплексной терапии тяжелых осложненных пневмоний. В то же время выбор муколитической терапии у детей с бронхолегочной патологией должен быть строго индивидуальным и учитывать не только характер патологического процесса, фармакологические свойства препарата, но и возраст ребенка.
ЛИТЕРАТУРА
1. Белоусов Ю.Б., Омельяновский В.В. Клиническая фармакология болезней органов дыхания у детей. Руководство для врачей. М., 1996.
2. Зайцева О.В. Кашель у детей: рациональный выбор терапии. Пособие для врачей. М, 2003.
3. Коровина Н.А. и др. Противокашлевые и отхаркивающие лекарственные средства в практике врача-педиатра: рациональный выбор и тактика применения. Пособие для врачей. М, 2002.
4. Самсыгина Г.А., Зайцева О.В. Бронхиты у детей. Отхаркивающая и муколитическая терапия. Пособие для врачей. М, 1999.
8. Bianchi et al. Ambroxol inhibits interleukin 1 and tumor necrosis factor prodaction in human mononuclear cells. Agents Actions 1990; 31 (3/4): 275-9.
6. Carredu P, Zavattini G. Ambroxol in der PKdiatrie Kontrollierte kliniche stadie gegen Acetylcystein. Asthma, Bronchitis, Emphysema 1984; 4:23-6.
9. Disse K. The pharmacology of ambroxol — review and new resalts. Eur JResp Dis 1987; 71 (Suppl. 153): 255-62.
5. Principi N, Zavattini G. Possibility of interaction among antibiotics and mucolytics in children. Int J Pharm Res 1986; VI (5): 369—72.
7. Weissman K, Niemeyer K. Arzneim. Forsch/Drug Res 1978; 28 (1): Heft 1, 5a.