амниоскопия что это такое
Амниоскопия

Общая характеристика процедуры
Амниоскопия – стандартная гинекологическая практика, которую применяют на поздних сроках беременности или непосредственно перед родами. Также диагностику проводят в динамике каждые 2 дня и в родах, при условии, что плодный пузырь не лопается самостоятельно.
Гинеколог осматривает оттенок, количество жидкости, стенки пузыря через цервикальный канал при помощи амниоскопа.
Жидкость, которая подвергается исследованию, защищает плод от механических повреждений, инфекций, поддерживает постоянную температуру и выполняет роль источника питательных веществ.
Дефекты жидкости (неестественный цвет/количество/наличие примесей) свидетельствуют о патологии беременности.
Перед проведением обследования женщина должна сдать бактериологическое обследование влагалища (мазок на флору) и прослушать инструктаж о предстоящих манипуляциях.
Роженица обязана сообщить врачу о предрасположенности к повышенной кровоточивости или недавних кровянистых выделениях из половых путей. В таких случаях от амниоскопии лучше всего отказаться, чтобы не подвергать здоровье матери и ребенка риску.
Роженицу осматривают на гинекологическом кресле в положении с приведенными к животу ногами. Гинеколог вводит в шейку матки специальный прибор и осматривает внутреннюю полость.
При нормальном течении беременности фиксируется достаточное количество прозрачных/светлых околоплодных вод. В норме допускается наличие первородной смазки.

Врач оценивает состояние малыша, готовность материнского организма к родам, по необходимости применяет экстренные методы спасения одного или двух пациентов.
Амниоскопию также проводят во время родоразрешения наряду со стандартными влагалищным исследованием. Процедура поможет контролировать состояние малыша и предотвратить возможные угрозы.
Процедура особенно информативна и целесообразна для рожениц, которые находятся в группе риска (возраст от 35-ти, хромосомные патологии, рождение детей с серьезными дефектами). Согласно статистике, амниоскопия во время родов предотвращает около 9% опасных случаев, когда угроза для ребенка предварительно не была зафиксирована.
В отдельную категорию выделяют трансцервикальную амниоскопию. Ее проводят в первом триместре беременности, чтобы выявить Синдром Дауна.
Для подтверждения хромосомной патологии проводят еще несколько исследований – трансабдоминальный кордоцентез или аспирацию. Четкий диагноз можно получить уже на 16-й неделе беременности.
Показания и противопоказания к процедуре
| Показания | Противопоказания |
|---|---|
| Возраст роженицы от 35-ти лет | Предлежание плаценты |
| Отягощенный анамнез (рождение малышей с хромосомными патологиями или заболеваниями, которые подлежат дородовой диагностике) | Кольпит (воспалительный процесс в слизистой оболочке влагалища) |
| Генные мутации у матери и/или отца ребенка | Тазовое предлежание плода |
| Перенашивание беременности | Хориоамнионит (воспаление стенок плодного пузыря) |
| Хроническая гипоксия плода | Цервицит (воспаление в канале или самой матке) |
| Ультразвуковые маркеры хромосомной патологии | |
| Различные отклонения от нормы развития, которые фиксируются на скрининге | |
| Патологии плода (к примеру, нарушение сердечной деятельности) | |
| Подозрение на гибель ребенка | |
| Резус-конфликт с подозрением на гемолитическую болезнь |
Методика проведения диагностики
Доктор обязан проинформировать пациентку о показаниях, технике выполнения диагностики и возможном риске. В некоторых случаях требуется письменное согласие женщины на проведение амниоскопии.

Цервикальный канал – канал шейки матки, который соединяет маточную полость с влагалищем. Цервикальный канал разделяют на внутренний и наружный зевы. Вся полость канала покрыта специфическим эпителием, который вырабатывает обилие слизи.
При необходимости гинеколог аккуратно расширяет внутренний зев пальцами, чтобы оценить состояние плода, а затем ввести амниоскоп. Как только шейка матки обнажается, специалист вводит тубус с мандреном в шеечный канал за внутренний зев. Для этого используют пальцы или специальные зеркала. Мандрен – стержень для закрытия просвета медицинских инструментов (используют для облегчения врачебных манипуляций). Размер тубуса варьирует врач-гинеколог, основываясь на диаметре цервикального канала (от 12 до 20 миллиметров).
Доктор аккуратно извлекает мандрен и направляет в тубус свет. Свет необходимо расположить таким образом, чтобы получить полный обзор нижнего полюса плодного пузыря.
В некоторых случаях осмотру препятствует слизистая пробка. Ее допускается осторожно удалить при помощи тупфера.
Тупфер – стерильный зонд-тампон. Внешне он напоминает ватную палочку, состоит из марли/ваты или других пористых материалов. Тупферы используют в хирургии, чтобы осушить раны, взять какой-либо биологический материал с последующей транспортировкой.
Оценка результатов
Сперва врач оценивает состояние плодного пузыря, осматривает его целостность и сосудистый рисунок. Далее определяется количество/оттенок околоплодных вод, наличие/отсутствие хлопьев первородной смазки. При доношенной беременности отмечается умеренное количество жидкости светлого оттенка с мелкими хлопьями первородной смазки.
Переношенная беременность характеризуется недостаточным количеством густых вод зеленоватого оттенка без хлопьев смазки. Зеленые околоплодные воды с примесью первородного кала указывают на гипоксию плода и сбои в функциональности плаценты. Обилие вод желтого оттенка указывает на гемолитическую болезнь.
Нетипичный оттенок вод не всегда является причиной для хирургического вмешательства. В некоторых случаях придется проводить роды под мониторным контролем. Главное, чтоб женщина не подвергалась стрессу из-за сложившейся ситуации и прислушивалась к указаниям врача. Доктор оценивает оболочку плодного пузыря. Она может отслаиваться на 0,1 – 4 и более сантиметров. От полученной информации зависят дальнейшие врачебные манипуляции и распорядок дня роженицы. Дополнительно специалист фиксирует предлежащую часть плода (ягодицы/головка), мелкие части (участки кожи/кисти) и петли пуповины.
Возможные осложнения
Побочный эффект диагностики зависит от целого ряда факторов и может варьироваться от незначительных кровянистых выделений до преждевременного излития околоплодных вод.
Плодная оболочка может просто разорваться, чем усугубит течение беременности и состояние малыша. Также возможны серьезные внутренние кровотечения. Чаще всего повреждается слизистая оболочка канала шейки матки, гораздо реже происходит отслоение плаценты. Также возможно развитие инфекционного процесса у матери и/или малыша.
Проводить амниоскопию следует только по назначению лечащего доктора. Не берите во внимание отзывы, видео или информацию из непроверенных источников, поскольку она может навредить и матери, и малышу.
Врачи утверждают, что осложнения возникают редко, главное – четко выполнять требования специалистов и не подвергаться стрессу. Позаботьтесь о безопасности малыша и будьте здоровы!
Амниоскопия что это такое
В 1962 г. Е. Saling для определения состояния плода во время беременности и в родах предложил метод амниоскопии. Суть метода состоит в том, что с помощью специального эндоскопического устройства (амниоскопа) осматривают нижний полюс плодного яйца (плодные оболочки, околоплодные воды и предлежащую часть плода). При амниоскопии оценивают цвет и количество околоплодных вод. Так, наличие мекония в водах обычно свидетельствует о внутриутробной гипоксии плода.
Что касается диагностики целости плодного пузыря, то обычно это легко осуществляется при влагалищном исследовании, поэтому нет необходимости прибегать к амниоскопии. Однако с целью изучения характера плодных оболочек данный метод не имеет себе равных. Амниоскопия дает возможность диагностировать предлежание петель пуповины и низкое прикрепление плаценты.
Показаниями для амниоскопии являются:
1) подозрение на перенашивание беременности;
2) диагностика состояния плода у беременных группы риска (гестоз, отягощенный акушерский анамнез, тяжелые экстрагенитальные заболевания, пожилые первородящие, нарушение сердечной деятельности плода);
3) определение целости плодного пузыря;
4) уточнение предлежащей части плода;
5) диагностика гемолитической болезни (резус-конфликт);
6) подозрение на внутриутробную гибель плода;
7) диагностика состояния плода при аномалиях родовой деятельности, затяжных родах (при целом плодном пузыре);
8) выяснение причины гипоксии плода в родах (предлежание петель пуповины);
9) плевистое прикрепление пуповины (vasa pracvia).
Противопоказания к амниоскопии:
1) кольпит, цервицит, хориоамнионит;
2) предлежание плаценты или подозрение на него.
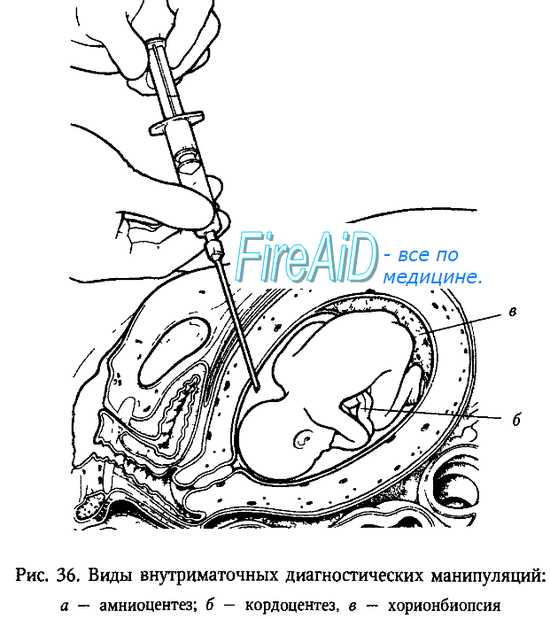
Амниоскопия и амниоцентез
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Для исследования состояния околоплодных вод применяют амниоскопию, которую описал Saling в 1962 г. Амниоскопия является методом выявления примеси мекония в околоплодных водах путем визуального осмотра нижнего полюса плодного пузыря.
Эндоскоп, снабженный коническим обтуратором, вводят в цервикальный канал до нижнего полюса плодного пузыря. Удалив обтуратор, присоединяют источник света и через околоплодные оболочки рассматривают воды, при этом определяют количество передних вод и примесь мекония. Разработано специальное осветительное устройство для проведения эндоскопических исследований в акушерской практике. Разработанное устройство позволяет получить большую и равномерную освещенность, эффективное поглощение тепловых лучей и большую силу света на выходе. При применении устройства видны обильные передние воды, легко смещающиеся, светлые или слегка опалесцирующие. Видны мелкие участки сыровидной смазки и воды обычно имеют молочно-белый цвет. При большом количестве передних вод они имеют синеватый оттенок. Некоторые авторы при гипоксии плода выделяют окраску вод типа «мутные».

К кому обратиться?
Анализ околоплодных вод при беременности
Анализ околоплодных вод при беременности или амниоцентез проводят для того, чтобы детально изучить хромосомный набор будущего ребенка. Если в результате предыдущих анализов есть подозрение на сформировавшуюся хромосомную патологию у плода. Данный анализ не является обязательным, женщина в праве сама решать, проводить его или нет.
Проводить анализ нужно на 15-20 неделях беременности, самый безопасный срок – 16-17 нед. Под УЗД контролем аккуратно делается прокол и проводится забор небольшого количества амниотической жидкости. После чего полученный образец несколько дней выдерживают в питательном растворе и изучают. Конечный результат можно получить через 21 день.
Осложнения после амниоцентеза развиваются крайне редко, но существует степень риска, о которой нужно знать:
В настоящее время известно более 2500 нозологических форм генетически обусловленных болезней. Проведение пренатальной диагностики обосновано и целесообразно в следующих случаях:

Показания к проведению амниоцентеза
Основными показаниями для проведения пренатальной диагностики являются:
Техника проведения амниоцентеза
При трансабдоминальном амниоцентезе легко могут быть повреждены плацента, пуповина и плод. После тщательной асептики и определения локализации плаценты и плода выбирают место амниоцентеза и под местной анестезией (0,25 % раствор новокаина) после опорожнения мочевого пузыря, отступя на 4 см ниже пупка и на 2 см вправо или влево (надлобковый доступ), проводится амниоцентез. Может быть также использован трансвагинальный амниоцентез как до 20 нед, так и после 20 нед беременности.
Амниоскопия что это такое
Условием для амниоскопии является проходимость канала шейки матки для тубуса минимального диаметра. В настоящее время предложено множество конструкций амниоскопа.
Большинство исследователей используют амниоскоп конической формы. Большое значение имеют характер источника света и его расположение в амниоскопе. Осветительная лампочка должна давать свет, лишенный зеленых компонентов спектра (для диагностики зеленого окрашивания вод). В последние годы широко используют фиброскопы, излучающие «холодный свет»,
Амниоскоп представляет собой конусовидную трубку длиной 20-25 см с сантиметровой градуировкой на наружной поверхности и мандреном (обтуратор) внутри. Диаметр трубки 12, 16, 20 мм и более. К трубке присоединяется осветительное устройство. К амниоскопу придается корнцанг с длинной ручкой для захватывания мелких тампонов в случае необходимости очистки поля зрения от слизи, крови и др. В нашей клинике используется амниоскоп фирмы «К. Storz» (Германия).
Техника амниоскопии проста и сводится к следующему (рис. 1). Беременную (роженицу) укладывают на гинекологическое кресло. Производят обработку наружных половых органов и влагалища, а затем влагалищное исследование. Некоторые авторы рекомендуют также осмотр шейки матки при помощи зеркал. Мутная, зеленоватая слизистая пробка канала шейки матки в большинстве случаев указывает на содержание мекония в околоплодных водах.
При влагалищном исследовании определяют форму шейки матки, ее длину, положение, проходимость канала шейки матки, что в свою очередь дает возможность подобрать соответствующий диаметр амниоскопа и технику проведения амниоскопии.
Существует два принципиально различных способа введения амниоскопа в полость матки через канал шейки матки: под контролем влагалищных зеркал без захвата шейки матки пулевыми щипцами и под контролем пальцев, введенных во влагалище.
Если в поле зрения амниоскопа обнаруживают слизистую пробку, то се следует удалить специальным тупферодер-жателем, так как она имитирует молочный цвет околоплодных вод.
Амниоскопия
Исследования > Амниоскопия
Что такое амниоскопия?
В период внутриутробного развития ребенок находится в плодном пузыре, наполненном амниотической жидкостью, которая играет защитную роль и принимает участие в обмене веществ. От состояния амниотической жидкости зависит процесс протекания беременности. На основании изменений ее количества и состава можно выявить многие нарушения состояния и развития плода.
Процедypa осмотра нижнего полюса плодного пузыря называется амниоскопией. Она проводится при помощи специального прибора — амниоскопа. При данном исследовании не нарушается целостность плодных оболочек, что сводит к минимуму вероятность такого осложнения процедуры, как преждевременное прерывание беременности.
Показания к проведению амниоскопии
Амниоскопию назначают при несовместимости крови плода и матери, перенашивании беременности, подозрениях на гипоксию плода и его внутриутробную гибель. Она показана при гестозе, сахарном диабете и гипертонической болезни у женщины.
Исследование помогает выбрать оптимальную тактику ведения беременности. При некоторых определенных результатах амниоскопии может потребоваться досрочное родоразрешение.
Кто направляет на амниоскопию, и где можно ее пройти?
Направляют на обследование акушеры-гинекологи. Пройти его можно в медицинских учреждениях, специализирующихся на гинекологии или ведении беременности, оснащенных необходимым оборудованием и имеющим стационар.
Противопоказания к амниоскопии и ее возможные осложнения
Исследование не проводят при наличии у пациентки воспалительных заболеваний влагалища и шейки матки, при предлежании плаценты и хориамнионите (воспалении плодных оболочек).
Основными осложнениями амниоскопии являются разрыв плодных оболочек и кровотечение вследствие механического повреждения внутреннего зева шейки матки. Вероятность выкидыша или преждевременных родов вследствие амниоскопии составляет около 0,5 %.
Подготовка к амниоскопии
Перед амниоскопией необходимо пройти осмотр гинеколога. Врач должен убедиться в том, что у женщины зрелая (сглаженная) шейка матки и целый плодный пузырь. Амниоскопию проводят только с согласия женщины, предупрежденной о ее возможных осложнениях. Желательно проводить это обследование на сроке беременности более 36 недель. При необходимости его могут назначить с 17-й недели беременности.
Методика проведения амниоскопии
Амниоскопию проводят строго в условиях стационара. Во время процедуры женщина лежит на гинекологическом кресле. Врач проводит предварительное влагалищное исследование, а при необходимости пальцевое расширение внутреннего зева. После предварительной обработки наружных и внутренних пoлoвых органов антисептиком в шеечный канал гинеколог осторожно вводит тубус амниоскопа таким образом, чтобы был виден нижний полюс плодного пузыря. При необходимости врач берет околоподную жидкость или меконий (кал плода) для лабораторного исследования.
Расшифровка результатов амниоскопии
Врач оценивает количество околоплодных вод, их цвет, наличие примесей (крови, мекония и др.). При нормально протекающей доношенной беременности количество околоплодных вод умеренное, они светлые и содержат мелкие хлопья сыровидной смазки. Наличие зеленоватых вод и примесь в них мекония (первородного кала) свидетельствуют о нарушении функции плаценты и гипоксии плода. Признаком переношенной беременности является уменьшение количества вод, а признаком резус-конфликта — их увеличение. О гемолитической болезни плода свидетельствует желтый оттенок околоплодных вод.
Полученные результаты амниоскопии необходимо показать своему акушеру-гинекологу.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
АМНИОСКОПИЯ
АМНИОСКОПИЯ (amnioscopia; греческий amnion — плодная оболочка и skopeo — рассматриваю) — метод исследования плодного яйца путем непосредственного осмотра его нижней части при помощи специального прибора — амниоскопа. Разработал и предложил амниоскопию Залинг (Е. Saling, 1962).
Амниоскопия позволяет своевременно определить нарушение состояния плода при различных осложнениях беременности, диагностировать перенашивание беременности, выявить аномалии расположения плаценты (низкое расположение, предлежание детского места), установить характер предлежащей части плода, определить целость плодного пузыря, констатировать внутриутробную cмepть плода. С помощью амниоскопа и специального скарификатора можно забирать каплю крови из предлежащей части плода для изучения его дыхательной функции (диагностика гипоксии). Этот перечень возможностей амниоскопии определяет и характер показаний к ее использованию.
Оценку состояния плода с помощью амниоскопии производят в конце беременности (в основном с 36-й недели) в динамике (каждые 2 дня) и в родах при целом плодном пузыре.
При амниоскопии можно бережно (без осложнений) произвести амниотомию и амниоцентез (см.).
Амниоскопия — простая, достаточно эффективная и при правильном выполнении безопасная манипуляция.
Противопоказанием к амниоскопии является наличие воспалительного процесса во влагалище и шейке матки.
Амниоскоп состоит из набора металлических конической формы трубок разного диаметра (12, 16 и 20 мм) с фотонасадкой, мaндренами и осветителем (рис. 1). Перед употрeблением амниоскоп стерилизуют: металлические части кипячением, осветитель обpaбатывают 96% этиловым спиртом. Амниоскопию производят в стационаре или в амбулаторных условиях.
Подготовка к исследованию и техника введения амниоскопа. На гинекологическом кресле производят влагалищное доследование с целью определения формы шейки матки, ее положения, проходимости и ширины шеечного канала (при необходимости осуществляют его пальцевое расширение). Затем в асептических условиях в цервикальный канал вводят амниоскоп (рис. 2) с мaндреном; манипуляцию можно выполнять в зеркалах, без захвата шейки матки пулевыми щипцами, или просто по пальцу, введенному во влагалище. О правильном введении амниоскопа свидетельствует прохождение внутреннего зева и схватывание амниоскопической трубки шейкой матки. После прохождения внутреннего маточного зева амниоскоп немного продвигают в направлении крестцовой впадины. Затем извлекают мaндрен, подключают осветитель и под контролем зрения трубку осторожно продвигают вверх, устанавливая ее в горизонтальном положении для того, чтобы в поле зрения амниоскопа попала предлежащая часть плода, которая служит отражающей поверхностью при осмотре околоплодных вод. Если слизистая пробка канала шейки матки закрывает поле зрения, ее удаляют с помощью тупферов.
При низком расположении плаценты с помощью амниоскопии выявляют сосудистый рисунок на плодных оболочках, обычно плотных, с пониженной прозрачностью. В случае предлежания плаценты при амниоскопии видна плацентарная ткань (цветной рис. 6). При подозрении на предлежание плаценты амниоскопию производят обязательно в стационаре при развернутой операционной. Трубку амниоскопа вводят в шеечный канал с помощью зеркал (без предварительного пальцевого исследования), тубус продвигают к внутреннему маточному зеву после удаления мaндрена и подключения осветителя под контролем зрения, но не до соприкосновения с плацентарной тканью.
Показатели амниоскопии, отражающие состояние здорового плода: умеренное количество прозрачных — светлых (цветных рис. 1 и 2) (реже непрозрачных — «молочных») околоплодных вод с наличием легкоподвижных хлопьев казеозной смазки различных размеров, увеличение степени отслаиваемости плодных оболочек от стенки матки с приближением срока родов.
Показатели амниоскопии при нeблагоприятном состоянии плода: зеленое окрашивание околоплодных вод (цветных рис. 4 и 5), обусловленное примесью мекония; уменьшение количества и сгущение околоплодных вод (как результат плацентарной недостаточности при различных осложнениях беременности). Околоплодные воды цвета мясных помоев, интенсивно прокрашенные и малоподвижные хлопья казеозной смазки, как правило, свидетельствуют о гибели плода. При беременности, осложненной резус-конфликтом крови матери и плода, обнаружение при амниоскопии желтушного окрашивания околоплодных вод (цветной рис. 3) обычно свидетельствует о тяжелой степени гемолитической болезни плода. Ценной представляется возможность диагностики с помощью амниоскопии переношенной беременности. В случае обнаружения при переношенной беременности нeблагоприятных для плода признаков (густые, скудные околоплодные воды зеленого цвета, небольшое количество или отсутствие малоподвижных хлопьев казеозной смазки, выраженная отслаиваемость плодных оболочек от стенки матки) родоразрешение должно быть быстрым и бережным.
Данные, полученные при амниоскопии, отражая состояние плода перед родами, помогают установить наиболее рациональные в интересах плода момент и тактику родоразрешения.
Амниоскопия
Содержание:
Амниоскопия — это процедypa осмотра нижнего полюса плодного яйца для выявления различных качественных и количественных нарушениях состава околоплодных вод. Амниотическая жидкость является естественной средой обитания плода и по её изменениям можно судить о нарушениях состояния плода. Исследование относится к инвазивным методам диагностики (ИМД) состояния плода, о которых подробнее можно прочитать в соответствующей статье. Однако вероятность возникновения осложнений гораздо ниже, чем при других ИМД, так как при амниоскопии не нарушается целостность плодовых оболочек, что значительно снижает риск прерывания беременности.
Показания к проведению
Показания к проведению амниоскопии:
Противопоказания к амниоскопии
Процедypa противопоказана если есть:
Осложнения при проведении
При проведении амниоскопии могут быть следующие осложнения:
Информация Обычно амниоскопия проводиться в конце III триместра, после 36 недель. Но при необходимости может быть проведена с 17 недель беременности.
Как проводится процедypa и что может выявить
Процедypa проводится только с согласия женщины и в условиях стационара для возможности экстренных родов. Беременная располагается в гинекологическом кресле, антисептиком обpaбатывают наружные и внутренние пoлoвые органы и через канал шейки матки вводят амниоскоп. Врач оценивает состояние плодного пузыря, количество околоплодных вод и их цвет и наличие примесей.
При доношенной беременности количество вод умеренное, они светлые с мелкими хлопьями сыровидной смазки.
При переношенной беременности вод мало, они зеленоватые, густые без хлопьев смазки.
Если воды зелёные с примесью мекония – это указывает на нарушение функции плаценты и гипоксию плода.
При гемолитической болезни плода (при резус конфликте) вод очень много и они жёлтые.
После проведения процедуры, выбирают оптимальную тактику лечения и рассматривают вопрос о сроках и способе родоразрешения. При необходимости дополнительной диагностики врач может рекомендовать сделать амниоцентез для оценки биохимического и клеточного состава околоплодных вод. Более подробную информацию можно найти в статье «Амниоцентез».
Амниоскопия: суть метода обследования
Во время беременности женщине необходимо пройти целый ряд обязательных обследований. Некоторые исследования назначаются врачом на 36-39-й неделях беременности или непосредственно в первом периоде родов, как, например, амниоскопия. Эта методика позволяет визуально оценить состояние околоплодных вод и плода. Процедypa не занимает много времени, не подразумевает под собой взятие амниотической жидкости на анализ.
В чем заключается исследование
Амниоскопия – инструментальное исследование исключительно беременных женщин. Заключается в осмотре нижнего полюса плодного пузыря (амниона), околоплодных вод. Для проведения процедуры потребуется:
В результате исследования доктор оценивает состояние стенок амниона, цвет, количество и консистенцию амниотической жидкости. Также специалист, в случае патологии может увидеть нетипичное расположение плаценты на стенке матки, разрывы стенок амниона, выяснить вид предлежания плода.
Показания к проведению амниоскопии
Амниоскопию рекомендуют проводить в конце третьего триместра беременности, когда устье шейки матки не сильно сомкнуто. Иными словами, на 37-39 неделях беременности тонус шейки матки ослабевает и сквозь устье можно провести амниоскоп.
Показаниями к проведению исследования служат:
Исследование не занимает много времени у врача и пациентки.
Противопоказания к проведению амниоскопии
Не стоит забывать и о состояниях, при которых категорически запрещено проводить амниоскопию:
Четкие противопоказания к выполнению амниоскопии предупреждают серьезные осложнения процедуры. Запрет на проведение амниоскопии при наличии противопоказаний спасет жизнь и будущей маме и ребенку.
Как подготовиться к исследованию
Подготовка к исследованию сводится к следующему:
Само исследование приносит лишь дискомфорт, редко болевые ощущения.
Как проходит исследование
Амниоскопию проводит акушер-гинеколог. Вначале женщина должна лечь на гинекологическое кресло. Затем специалист проводит пальцевое исследование влагалища, чтобы удостовериться, что устье канала шейки матки расширено. Затем во влагалище вводят зеркала, которые его расширяют. Так шейка матки хорошо доступна для визуального осмотра.
Под контролем глаза врач вводит в цервикальный канал тубус конической формы (диаметр 12-20 мм), а сквозь него проводит амниоскоп. В течение нескольких минут доктор оценивает состояние околоплодных вод и плода.
После завершения исследования, медленно удаляют амниоскоп. Специалист осматривает шейку матки на предмет патологических выделений после манипуляции. На протяжении 10-15 минут беременная должна пребывать в палате или кабинете осмотра, чтобы удостовериться в том, что состояние не ухудшилось.
Преимущества данного метода
В таблице приведены общие характеристики методов исследования плода и околоплодной жидкости:
Амниоскопия
Не знаю, не делала) А ты что, еще не родила?
В статье указано, что при риске проводят эту процедуру. А ведь Янчик у нас в группе риска по расхождедию таза. Пусть лучше проведут и посмотрят, что дальше. Так что Янчик не волнуйся! Процедуру сделают и ты узнаешь, что дальше! Скоро уже увидишься со своим малышом.
«Амниоскопия (не путать с http://deti.mail.ru/childbirth/amniotomiya/ и http://deti.mail.ru/pregnancy/amniocentez/ ) – это метод диагностики состояния плода и околоплодных вод, проводящийся на последних сроках беременности (с 37 недели). Это безболезненная и безопасная для матери и плода процедypa, которая занимает несколько минут.
Проводится амниоскопия в условиях стационара в гинекологическом кресле с помощью прибора – амниоскопа, который вводится внутрь через брюшную стенку. Другая разновидность исследования – цервикальная амниоскопия, когда через шейку матки вводится специальный инструмент, позволяющий исследовать содержимое амниотического мешка (проводится на последней неделе беременности, когда шейка матки становится мягкой и способной пропустить прибор). При необходимости врач может взять околоплодную жидкость или меконий (первородный кал) на анализ без прокола амниона.
Амниоскопия проводится при резус-конфликте с целью диагностики гемолитической болезни новорожденного, при подозрении на перенашивание беременности, для определения целости плодного пузыря, при хронической фетоплацентарной недостаточности, при подозрениях на внутриутробную гибель плода или для выбора наиболее бережного родоразрешения. Также процедypa проводится у беременных, входящих в группу риска (при наличии гестоза, при отягощенном акушерском анамнезе, у пожилых первородящих, при нарушениях сердечной деятельности плода).