ангионевротический отек в анамнезе что это такое
Лечение отека Квинке (ангионевротический отек) в Москве
Типичные проявления аллергии – высыпания, зуд и несильные припухлости в зоне ввода аллергена. Но есть и более серьезные признаки, среди которых – отек Квинке и симптомы, его сопровождающие. Данное явление относят к симптоматике обостренной аллергической реакции на раздражители, но из-за высокой опасности, которую несет эта реакция, она отдельного внимания специалистов.
Более всех склонны к образованию ангиоотека (терминологическое медицинское определение отека Квинке в диагностике, другие наименования – (ангио)невротический отек, гиганская крапивница) женщины, пациенты с различными аллергиями в возрасте, подростки.
В практике диагностики отека Квинке отмечены наиболее частые случаи проявлений заболевания:
Симптоматика ангиоаллергического отека
Симптомы отека Квинке
обычно проявляются неожиданно, спонтанно и развиваются быстро (10-20 минут), реже наблюдается замедленная реакция – до 2-3 часов. После лечения не оставляет следов, но может вернуться. В зависимости от причины, это могут быть:
Как может развиваться патология?
Суть патологии при симптомах отека Квинке
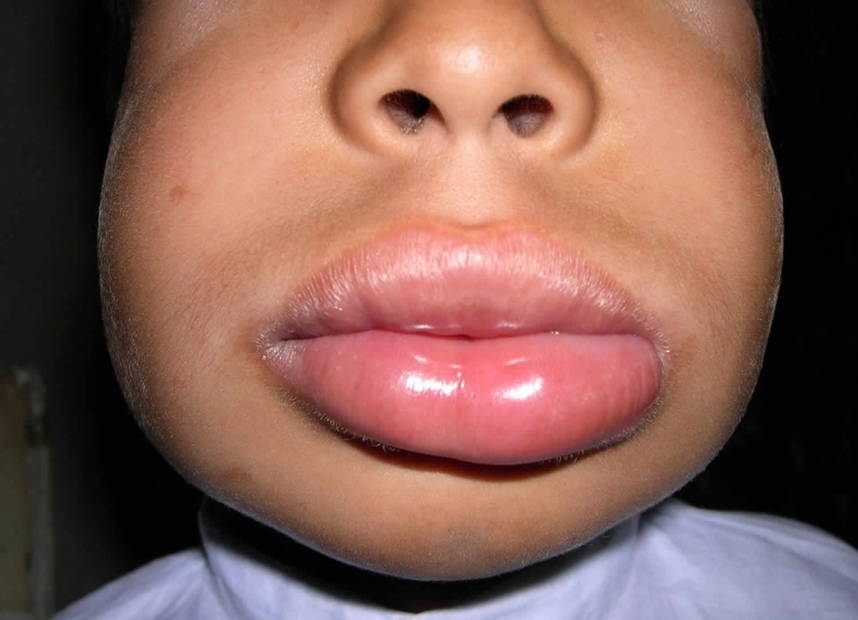
Самые серьезные симптомы отека Квинке связаны с отеканием лица (губы, щеки, веки) по двум причинам. Во-первых, высок риск распространения на каналы дыхательных путей (отек гортани, сужение зева). Во-вторых, возрастает угроза отекания в тканях мозга.
Виды, развитие, важные нюансы ангиоотека
В зависимости от провокатора отека Квинке и симптомов, заболевание делят на два вида – аллергическое и псевдоаллергическое. При аллергиях проблема в попадании в организм аллергенов-раздражителей. Это:
В случае с псевдоаллергической природой отека Квинке диагностика заболевания осложнена тем, что само заболевание вызвано патологиями системы комплемента. Последние себя не проявляют до определенного возраста или события. У таких больных симптомы отека Квинке могут появиться в любом возрасте при самых разных обстоятельствах – стресс, гормональный всплеск, изменения температуры (окружения, тела).
Памятка больным с отеком Квинке
Важно знать, какими признаками сопровождается ангиоотек при развитии в разных органах.
Гортань. Один из самых опасных в практике диагностики отека Квинке случаев касается распространения реакции в зону дыхательных каналов. Если у больного наблюдается затрудненное дыхание, лающий кашель, сниженная функция вдоха, – нужно срочное лечение отека Квинке, поскольку риск асфиксии (удушья) растет крайне быстро.
Двухступенчатая диагностика и лечение невротического острого отека
При отеке Квинке диагностика проводится в два этапа – первичная и вторичная. На первой стадии выполняется по внешнему осмотру, когда нужно срочное лечение отека Квинке.
В зависимости от симптоматики необходимо:
Вторичная диагностика и лечение болезни
На II этапе – госпитализация, более серьезная диагностика отека Квинке, его лечение. Обе задачи (лечение отека Квинке, постановка расширенного диагноза с выявлением типа аллергии и аллергенов) выполняются параллельно.
Для диагностики отека Квинке и причин, его спровоцировавших, выполняют лабораторные анализы – ОАК, БАК, анализ мочи, кожные пробы на этапе ремиссии.
Для лечения отека Квинке:
Если диагностика выявила наследственный фактор, нужен и важен курс стимуляции синтеза С1-ингибитора. Лечение отека Квинке псевдоаллергической природы сводится к приему препаратов и диете. Последняя в обоих случаях (аллергическая, псевдоаллергическая природа) должна включать потребление большого количества чистой воды.
Ангионевротический отек гортани
Ангионевротический отек (отек Квинке) – это стремительно развивающийся отек кожи, подкожной клетчатки и слизистой оболочки. Самым опасным является ангионевротический отек гортани. Отечность гортани может перекрыть дыхательные пути, приводя к острой дыхательной недостаточности, асфиксии и смерти.
Ангионевротический отек (отек Квинке) – это стремительно развивающийся отек кожи, подкожной клетчатки, слизистой оболочки. Существует аллергический отек Квинке, вызванный воздействием аллергена, и неаллергический, который может проявляться в ответ на стресс, температурные нагрузки, солнечное излучение и другие факторы. Отек прогрессирует от нескольких минут до нескольких часов. Чаще всего локализируется на лице и шее с одной стороны, то есть является асимметричным. Реже поражает кожные покровы рук, грудной клетки, слизистые оболочки органов дыхания, желудка, пищевода, кишечника, мочеполовой системы. Самым опасным является ангионевротический отек гортани. Отечность гортани может перекрыть дыхательные пути, приводя к острой дыхательной недостаточности, асфиксии и смерти. При отеке Квинке необходимо вызывать скорую помощь.
Что вызывает ангионевротический отек гортани?
В большинстве случаев – это ответ организма на попадание в него аллергенов. Эти аллергены – сугубо индивидуальны. Они могут вызывать отрицательную реакцию у одного человека и не вызывать никакой у другого. Разница в восприятии аллергенов зависит от особенностей и крепости иммунной системы.
Самые распространенные факторы, провоцирующие ангионевротический отек:
Попав в организм, аллергены провоцируют выброс в кровь серотонина, гистамина и других медиаторов аллергических реакций. Эти вещества вызывают патологически сильную проницаемость сосудистых стенок, находящихся в подкожно-жировой клетчатке и подслизистом слое. В результате чего кровь начинает пропотевать из просвета сосудов, что приводит к развитию ангионевротического отека. Впрочем, это состояние может развиться не мгновенно. Накопив аллергены в критичном количестве, организм может отреагировать резко спустя какое-то время.
Существует также идиопатическая форма заболевания, первопричину возникновения которой не удается установить.
Симптомы
Ангионевротический отек гортани локализуется на слизистой оболочке верхних дыхательных путей, захватывая гортань, глотку, трахею, губы, язык. Губы и язык сильно увеличиваются, глаза слезятся, нарушается носовое дыхание, глотание становится затрудненным вплоть до невозможного. Голос становится хриплым, дыхание – тяжелым, свистящим. Может возникнуть сухой, «лающий» кашель. Эти симптомы начинают ярко проявлять себя уже в первые минуты контакта с аллергеном.
Далее состояние стремительно ухудшается:
Без медицинской помощи возможно удушье и летальный исход, поэтому при первых признаках нужно срочно вызывать скорую помощь.
Первая помощь
После вызова медицинских работников важно помочь больному:
Как устраняется ангионевротический отек гортани?
Медицинская помощь делится на две составляющие: купирование непосредственно острого процесса и устранение причины отечности. Используется гормональная терапия (глюкокортикостероиды), десенсибилизирующая терапия (антигистамины), а также симптоматическая терапия, направленная на купирование отдельных проявлений заболевания.
При неаллергическом отеке Квинке применяют:
После скорой медицинской помощи, пациента направляют в стационарное отделение, так как какое-то время он должен находиться под контролем врача.
Для исключения рецидивов необходимо полное ограничение контакта человека с выявленным аллергеном, прием поддерживающих препаратов, индивидуально подобранная диета.
«Клиника уха, горла и носа» готова оказать вам помощь в лечении любых проблем со свободой дыхания и аллергическими реакциями.
Ангионевротический отёк или отёк Квинке
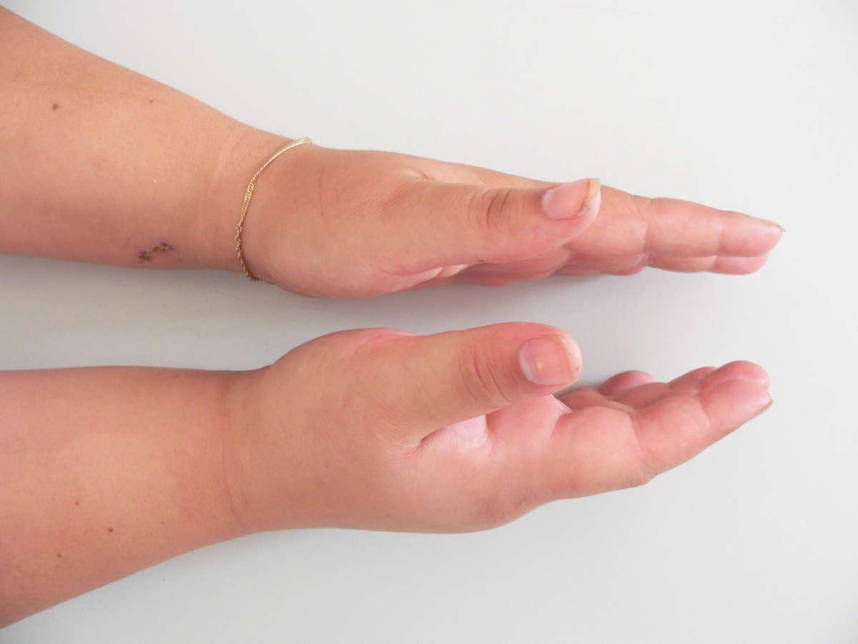
Ангионевротический отёк или отёк Квинке — реакция на воздействие различных биологических и химических факторов, часто имеющая аллергическую природу. Проявления ангионевротического отёка — увеличение лица либо его части или конечности.
При возникновении аллергической реакции, обязательно обратитесь к врачу!
Важно не допустить развития хронических заболеваний, системных осложнений
(крапивница, отек Квинке).
Принимая лекарственные препараты (антигистаминные), вы только устраняете симптомы!
Симптомы
При проявлении данных симптомов необходимо обратиться к врачу аллергологу-иммунологу!
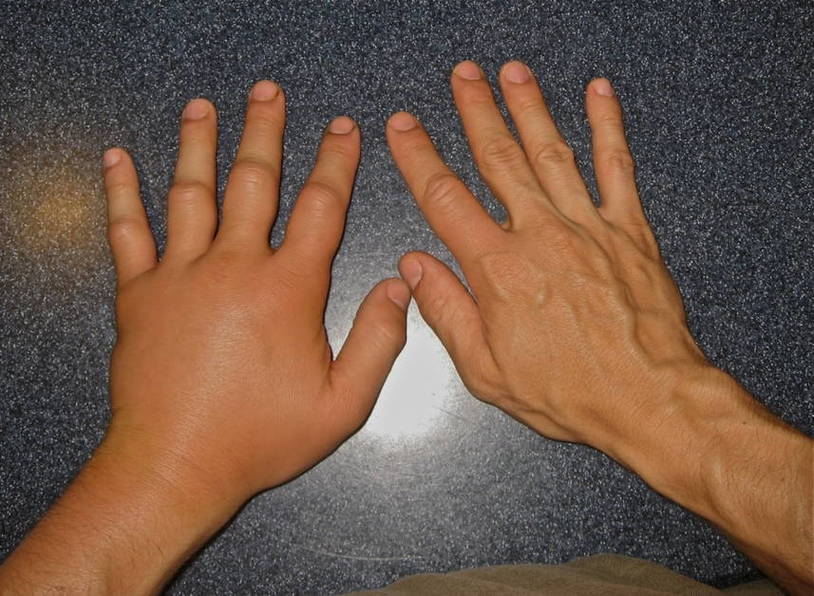
Первый признак — быстрое набухание кожи, вовлекается не только кожа, но и подкожная клетчатка со слизистыми тканями, пораженная часть тела увеличивается в размерах. Оттенок кожных покровов остается естественным. Может появиться зуд, который сменяется болью и сильным жжением. Наиболее часто ангионевротический отек развивается в зоне щек, губ, рта, половых органов и других мест, богатых подкожной клетчаткой.
При отеке на слизистой желудка и желудочно-кишечного тракта симптомами отека могут являться острая боль в животе, тошнота, рвота
При отеке слизистой оболочки дыхательных путей: охриплость голоса, лающий кашель, затрудненное дыхание (сначала выдох, потом вдох), шумное дыхание, лицо гиперемированное, затем резко бледнеет.
Наиболее опасным является отек, в области дыхательных путей! Необходима медицинская помощь, т.к. при этом появляется препятствие для нормального дыхания!
Классификация
По клиническим проявлениям
— с острым течением (до 1,5 месяца)
— с хроническим течением (от 1,5-3 месяца и дольше).
По отношению к крапивнице
— сочетающиеся с крапивницей
По механизму развития отека:
— обусловленные нарушением регуляции системы комплемента:
— обусловленные нарушением регуляции системы комплемента:
наследственные (имеется абсолютный или относительный дефицит C1-ингибитора, а также его нормальная концентрация);
приобретенные (с дефицитом ингибитора),
— ангиоотек, развивающийся при употреблении ингибиторов АПФ;
— на фоне аутоиммунных заболеваний
— на фоне инфекционных заболеваний.
Выделяют и идиопатический отек Квинке, когда выявить конкретную причину развития ангиоотека не удается.
Причины ангионевротического отёка или отёка Квинке
лекарственные препараты и препараты для вакцинации,
яд при укусах и ужалениях насекомых,
пыльца деревьев, злаковых, сорных трав.
Прием таких лекарственных препаратов, как ингибиторы АПФ (каптоприл, эналаприл), а также антагонистов рецепторов ангиотензина II (валсартана, эпросартана) (в основном наблюдаются в основном у лиц пожилого возраста).
Врожденный (наследственный) дефицит C1-ингибитора, регулирующего активность системы комплемента, свертывания крови и фибринолиза, калликреин-кининовой системы (возникает при недостаточном образовании, повышенном использовании, недостаточной активности).
Приобретенный отек Квинке, обусловленный дефицитом C1-ингибитора, развивается при его ускоренном расходовании или разрушении (выработка аутоантител) при злокачественных новообразованиях лимфатической системы, аутоиммунных процессах, некоторых инфекциях.
Семейные мутации гена фактора Хагемана,
Усиленная продукция брадикинина и его замедленное разрушение обусловлено торможением активности АПФ эстрогенами у женщин
Диагностика
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает фундаментальной базой, позволяющей провести весь комплекс диагностических и лечебных мероприятий при любой форме аллергии, соответствующих уровню международных стандартов. Многие из лечебно-диагностических методов разработаны сотрудниками нашего Института
Производится в соответствии с Приказ Министерства здравоохранения РФ от 24 декабря 2012 г. N 1430н «Об утверждении стандарта скорой медицинской помощи при ангионевротическом отеке, крапивнице»
Диагноз устанавливается на основании клинической картины, типичной для Отека Квинке и тщательного сбора анамнестических данных, установление наследственной предрасположенности, онкологических заболеваний, аутоиммунных заболеваний, прием ингибиторов АПФ, блокаторов рецепторов ангиотензина II, эстрогенов, наличия аллергии.
Лабораторная диагностика:
Дифференциальная диагностика отека Квинке направлена на дифференциацию с другими отеками, обусловленными гипотиреозом, синдромом сдавления верхней полой вены, патологией печени, почек, дерматомиозитом и т.д.
Лечение Ангионевротического отёка или отёка Квинке
Лечение направлено на профилактику, предотвращение осложнений и возможность улучшения качества жизни больных с ангионевротическим отёком или отёком Квинке.
При аллергическом генезе заболевания необходимо исключить факторы, вызывающие иммунную реакцию:
При наследственном ангиоотеке необходимо избегать повреждений, вирусных инфекций, стрессовых ситуаций, приема ингибиторов АПФ, эстрогенсодержащих средств.
Подбор лекарственной терапии должен производиться индивидуально с учетом тяжести течения заболевания, наличия сопутствующих заболеваний, возраста пациента и риска возможных побочных эффектов.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
Первая помощь при отеке Квинке
Необходимо учитывать стремительное развитие отека Квинке!
До приезда бригады неотложной скорой помощи необходимо:
Ангионевротический отек (T78.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Ангиоотек (АО) – наследственное или приобретенное заболевание, для которого характерно появление отека глубоких слоев кожи, подкожно-жировой клетчатки, а также слизистых оболочек различных органов и систем (дыхательной, пищеварительной, мочевыделительной и др.), исчезающего в большинстве случаев в период до 72 часов.
АНГИООТЕК (синоним: ангионевротический отек)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. По клинической характеристике:
— острый (до 6 недель);
— хронический (более 6 недель).
— изолированный;
— сочетанный.
II. По возможному механизму развития:
1. с преимущественным вовлечением системы комплемента:
— наследственный;
— приобретенный.
2. с участием других механизмов
3. идиопатический.
II.1.1. Наследственный ангиоотек (НАО):
I тип – абсолютный дефицит С1-ингибитора (изолированный ангиоотек);
II тип- относительный дефицит С1 – ингибитора (изолированный ангиоотек);
III тип – без дефицита С1-ингибитора (изолированный ангиоотек).
II.1.2. Приобретенный ангиоотек (ПАО):
Приобретенный дефицит С1-ингибитора (при лимфопролиферативных, аутоиммунных, инфекционных заболеваниях):
I тип – абсолютный (изолированный ангиоотек);
II тип – относительный с образованием аутоантител к С1-ингибитору (изолированный ангиоотек).
II.2.1. Вызываемый ингибиторами АПФ (изолированный ангиоотек).
II.2.2. Обусловленный гиперчувствительностью к лекарственным препаратам, пищевым продуктам, укусам и ужалениям насекомыми (в большинстве случаев сочетается с крапивницей).
II.2.3. Возникающий на фоне очаговой инфекции (может быть сочетанным).
II.2.4. Ассоциированный с аутоиммунными заболеваниями (может быть сочетанным).
II.3. Идиопатический (может быть сочетанным).
Этиология и патогенез
Эпидемиология
Распространенность АО изучена недостаточно. Считают, что АО и крапивница хотя бы раз в жизни возникают у 15-25% населения. АО наблюдается примерно у половины пациентов с крапивницей.
АО развивается у 0,1-0,7% пациентов, получающих ингибиторы АПФ.
НАО встречается редко, составляет не более 2% от всех случаев ангиоотека и выявляется в общей популяции с частотой 1:10000-150000, не зависит от пола и расы.
Клиническая картина
Cимптомы, течение
Заболевание можно заподозрить у пациентов с отеком кожи, подкожно-жировой клетчатки, а также слизистых оболочек различных органов и систем (дыхательной, пищеварительной, мочевыделительной и др.), в большинстве случаев исчезающим в течение 72 часов. АО может сочетаться с крапивницей или возникать без нее.
Для заболеваний, связанных с дефицитом С1-ингибитора (НАО, ПАО), характерны остро развивающиеся отеки кожи, подкожной клетчатки, слизистых оболочек.
Клиническая картина НАО характеризуется:
— при поражении верхних дыхательных путей отек обычно располагается выше гортани, захватывая губы, язык и глотку. Отеки гортани, проявляющиеся осиплостью голоса, афонией, стридорозным дыханием, хотя бы один раз в жизни отмечаются у 50% больных. В тяжелых случаях они приводят к асфиксии и смерти;
— рецидивирующий кишечный отек может вызывать абдоминальную боль, анорексию, диарею и рвоту, а при эндоскопии обнаруживают сегментарный подслизистый отек без признаков воспаления. Клиническая картина часто напоминает «острый живот» или кишечную непроходимость;
— редкими проявлениями НАО являются плевральный выпот, динамическое нарушение мозгового кровообращения с гемипарезом (при локальном отеке головного мозга), дизурия и задержка мочи (при отеке мочевого пузыря и уретры), отеки мышц (спины, шеи, плеча, предплечья и др.) и суставов (плечевых, бедренных).
Обычно НАО дебютирует в первые 20 лет жизни, чаще в пубертатный период.
Клиническая картина ПАО идентична таковой НАО. Отличительными особенностями ПАО являются:
Крапивница, сопровождающаяся зудом, для НАО и ПАО не характерна, однако у некоторых пациентов в продромальном периоде отека можно наблюдать кольцевидную эритему.
Наличие сопутствующей крапивницы, зуда и проявлений других атопических заболеваний характерны для аллергического АО. Эта форма АО развивается быстро и хорошо купируется на фоне применения эпинефрина (адреналина), ГКС и антигистаминных препаратов. Без лечения такой АО может сохраняться в течение нескольких часов и дней (но обычно не более 2-3 дней).
Изолированные отеки, вызванные иАПФ, могут развиваться как в первую неделю приема, так и через несколько месяцев регулярного приема препаратов. Они часто возникают в области губ, языка, шеи, глотки, гортани. Может развиться отек кишки, сопровождающийся болью в животе, без внешних проявлений со стороны кожи и видимых слизистых оболочек.
Диагностика
Анамнез
При сборе анамнеза необходимо:
1. изучить семейный анамнез отеков различной локализации, в том числе случаи гибели родственников от отека гортани и частых госпитализаций с клинической картиной «острого живота» без подтверждения диагноза;
2. выявить триггеры заболевания (связь АО с травмой, менструацией, приемом пищевых продуктов, лекарственных препаратов, хирургическими, стоматологическими вмешательствами, физическим, эмоциональным напряжением, ОРЗ и т.д.),
У женщин необходимо выяснить связь АО с беременностью и приемом оральных эстрогенсодержащих контрацептивов. Важно уточнить семейный анамнез (развитие отеков только у женщин-родственников).
Обратить внимание на прием иАПФ (C) и блокаторов рецепторов ангиотензина II (C), которые могут быть причиной ангиоотеков
3. обратить внимание на наличие лихорадки, потери веса, миалгии, артралгии у пациентов с приобретенным дефицитом С1-ингибитора. В этих случаях необходимо провести диагностический поиск аутоиммунных и онкологических заболеваний (C).
4. уточнить наличие рецидивирующих абдоминальных болей, которые часто встречаются при НАО и ПАО и связаны с отеком стенки кишки;
5. уточнить характер отека (цвет, появление зуда или жжения, плотность, время развития, сроки обратного развития).
Физикальное обследование
Во всех случаях АО необходимо внимательно осмотреть пациентов. Оценить дермографизм, измерить температуру тела, артериальное давление, ЧСС, провести аускультацию легких, пальпацию живота. Необходимо также внимательно осмотреть пациента для выявления лимфаденопатии, спленомегалии, артропатии и другой патологии, возможно, ставшей причиной АО. Осмотреть ротоглотку, оценить звучность голоса, возможность глотания, чтобы исключить угрожающий жизни отек ротоглоточной области. Обязательно охарактеризовать локализацию, размеры, плотность, цвет, температуру отека и окружающих тканей.
Признаки, характерные для НАО или связанных с приобретенным дефицитом С1-ингибитора:
— доступный осмотру отек бледный и незудящий, при надавливании не оставляет ямки;
— при оперативном вмешательстве в случае «острого живота» у пациента выявляют отек участка кишки и асцитический выпот;
— при отеке мочевыделительного тракта возникает задержка мочи;
— отмечают сильные головные боли при отеке мозговых оболочек;
— возможен отек гортани (C);
— отсутствие крапивницы.
Признаки других видов АО:
— в 50% случаев АО сопровождается крапивницей (D);
— отек горячий, гиперемированный;
— отек может быть болезненным или вызывать парастезию, если отечные ткани сдавливают чувствительные нервы;
— резкое снижение артериального давления, крапивница, бронхоспазм, болезненность при пальпации живота, кровянистые выделения из влагалища – признаки анафилактической реакции.
Особенности диагностики различных видов ангиоотека
Клинические критерии диагноза НАО,
вызванного дефицитом С1-ингибитора
— разрешающиеся самопроизвольно или под влиянием лечения невоспалительные подкожные отеки без крапивницы, часто рецидивирующие и продолжающиеся более 12 ч;
— разрешающаяся самопроизвольно или под влиянием лечения боль в животе без органической природы, рецидивирующая и часто продолжающаяся более 6 часов;
— рецидивирующие отеки гортани.
— наличие у кровных родственников рецидивирующих ангиоотеков, абдоминальной боли или отеков гортани.
Лабораторные критерии диагноза НАО,
вызванного дефицитом С1-ингибитора
— снижение уровня С1-ингибитора менее 50% от нормального при двукратном определении с интервалом в 1-3 мес. (в возрасте старше 1 года);
— снижение функциональной активности С1-ингибитора менее 50% от нормальной при двукратном определении с интервалом в 1-3 мес. (в возрасте старше 1 года);
— мутации гена С1-ингибитора, нарушающая синтез и (или) активность последнего;
Диагноз может быть поставлен на основании 1 большого клинического и 1 лабораторного критерия.
Ангиоотеки, вызванные ингибиторами АПФ
Обычно эти отеки локализуются на шее, в гортани, глотке, на языке и могут угрожать жизни пациента (20%). АО считают класс-специфичным побочным эффектом иАПФ. АО может возникать на различных сроках лечения этими препаратами, в этих случаях препарат должен быть отменен. Если АО продолжают рецидивировать даже после отмены иАФП, необходимо пересмотреть диагноз и исключить другие формы изолированного АО. Уровни С1-ингибитора, С4 и С1q компонентов в пределах нормы (C).
Ангиоотеки, обусловленные гиперчувствительностью к лекарственным средствам
Возникают изолированно или сочетано с крапивницей вскоре после использования НПВС, антибиотиков, рентгеноконтрастных препаратов. При этом выявляют нормальный уровень С1-, С2-, С4- компонентов комплемента, а также Сq1 – ингибитора.
Ангиоотеки, связанные с пищевой непереносимостью
Отмечают реакцию на продукты или пищевые добавки в виде АО и/или крапивницы. Выявляют нормальный уровень С1-, С2-, С4- компонентов комплемента (D), а также Сq1 – ингибитора, повышенный уровень специфических IgE, положительные результаты кожных проб с пищевыми аллергенами.
Лабораторная диагностика
Эпизод острой крапивницы в сочетании с АО, как правило, не требует лабораторной диагностики. Необходимость в поиске причины возникает при хроническом или тяжелом течении.
При подозрении на аллергический характер АО рекомендовано проведение специфического аллергологического обследования, включающего проведение кожного тестирования с аллергенами или определение общего и специфических IgE.
АО, связанный с физическими факторами, легко диагностируется с помощью соответствующих провокационных тестов.
При лабораторной диагностике наследственного АО определяют концентрацию и функциональную активность С1-ингибитора и компонентов системы комплемента (С1, С2, С4). Их изменения при разных видах НАО и ПАО представлены в табл.2.
Таблица 2
Изменение компонентов системы комплемента
при наследственном и приобретенном ангиоотеке
| Дефицит C1-ингитора | Уровень | С1-ингибитор функция/концентрация | ||
| C1q | C4 | C2 | ||
| Наследственный | ||||
| Тип I (абсолютный) | Норма | Низкий | Низкий | Низкая/низкая |
| Тип II (относительный) | Норма | Низкий | Низкий | Низкая/норма или повышена |
| Приобретенный | ||||
| Тип I (избыточное потребление) | Низкий | Низкий | Низкий | Низкая/низкая |
| Тип II (образование аутоантител) | Низкий | Низкий | Низкий | Низкая/вариабельная |
Объем дополнительного исследования при АО представлен в таблице 3.
Таблица 3
Дополнительные исследования при ангиоотеке
| Исследование | Комментарий |
| Клинический анализ крови | Патологический при лимфоме или лейкозе. Эозинофилия при паразитарной инвазии. Признаки неспецифического воспаления: увеличение СОЭ, сдвиг лейкоцитарной формулы влево. |
| Исследование сывороточных белков | Парапротеины при приобретенном АО, обусловленные макроглобулинемией Вальденстрема, или при синдроме Шнитцлера. |
| Уровень криоглобулина | Повышен при некоторых формах приобретенного АО |
| Уровень тиреотропного гормона | Повышен при гипотиреозе |
| Специфические IgE-антитела к пищевым аллергенам или положительные кожные тесты | При аллергической крапивнице и АО |
| Кожная биопсия | Уртикарный васкулит |
| Биопсия лимфатических узлов | Лимфома при ПАО |
| УЗИ брюшной полости | Отек слизистой оболочки кишечной стенки, а также свободная жидкость в брюшной полости (при локализации НАО в пищеварительной системе) |
| Рентгенографическое исследование грудной клетки в двух проекциях | При плевральном выпоте (возможен при НАО) |
Дифференциальный диагноз
Дифференциальная диагностика наследственного и аллергического ангиоотеков представлена в таблице 4.
Таблица 4
Дифференциальная диагностика наследственного и аллергического ангиоотеков
| Признаки | НАО | Аллергический ангиоотек |
| Начало заболевания | С детских лет | В ранним возрасте |
| наследственность | Наличие НАО у родственников | Аллергические заболевания в семье |
| Провоцирующие факторы | Микротравмы, давление, стресс, инфекции, лекарства | Контакт с аллергеном |
| Динамика развития | Постепенное начало (12-36 ч) и регрессия (в течение 2-5 дней) | Быстрое появление и исчезновение |
| Локализация | Чаще на одном и том же месте (конечности, лицо, туловище, гениталии, гортань и т.д.) | На разных местах |
| Сочетание с крапивницей | Не характерно | Характерно (в 80-85%) случаев |
| Отек гортани | Более характерен (в 50% случаев) | Менее характерен |
| Абдоминальные симптомы | Характерны (в 70-80% случаев) | Не характерны |
| Отягощенный аллергологический анамнез | Не характерен | Характерен |
| Лечение антигистаминными препаратами и ГКС | Малоэффективно | Эффективно |
| Уровни общего и специфического Ig E | Нормальны | Повышены |
| Концентрация С1-ингибитора, С2 и С4 | Чаще снижены | Нормальные |
| Эозинофилия крови | Нет | Есть |
Дифференциальная диагностика
Дифференциальную диагностику при АО проводят со следующими заболеваниями и состояниями:
— болезнью Крона с поражением губ, рта (характерны гранулематозное поражение губ, сопровождающееся лимфостазом; пациенты отмечают изменение слизистой рта по типу «булыжной мостовой»);
— дерматомиозитом (постоянный гелиотропный отек век);
— фациальным лимфостазом (ассоциируется с розацеа, редко с синдромом Мелькерссона-Розенталя);
— дискоидной волчанкой (постоянные красные отечные очаги на выступающих частях лица, часто рубцующиеся);
— синдромом Ашера (рецидивирующие отеки век, приводящие к атрофии кожи верхних век);
— синдромом Мелькерссона-Розенталя (гранулематозный отек губ, часто сочетающийся со складчатым языком и параличом Белла)
— синдромом верхней полой вены (постоянный отек шеи, лица, сочетающийся с венозным застоем)
— гипотиреозом (характерные признаки – слабость, сонливость, утомляемость, непереносимость холода, уменьшение потоотделения, сухость кожи, снижение тембра голоса. Возможно развитие периорбитального отека, макроглоссии, отеков рук. Отмечают нормальный уровень С1-, С2-, С4- компонентов комплемента, Сq1 – ингибитора, повышение уровня тиреотропного гормона, снижение свободного Т4 при первичном гипотиреозе, нормальный уровень свободного Т4 при субклинической форме).
— анасаркой (генерализованный отек может быть признаком гипопротеинемии (например, при нефротическом синдроме). Отеки тканей постоянные, присутствуют другие признаки соматической патологии. Уровень сывороточного альбумина низкий при нефротическом синдроме, болезнях печени, белково-дефицитной энтеропатии. В отличие от АО, развитие относительно медленное, отеки симметричные, нехарактерно поражение губ, гортани, кишечника; отсутствуют признаки анафилаксии.).
Следует помнить о том, что симптомы при АО длятся от часов до нескольких суток, если отек сохраняется более длительное время, то диагноз АО исключается.
Дифференциальная лабораторная диагностика отеков при различных заболеваниях представлена в таблицах 5 и 6.
Таблица 5
Дифференциальная лабораторная диагностика отеков
при различных заболеваниях
| Заболевание | Уровень С1-ингибитора | Активность С1-ингибитора | Уровень С2 | Уровень С4 | Уровень Сq1 |
| Наследственный АО, тип I | Низкий | Низкая | Низкий | Низкий | Нормальный |
| Наследственный АО, тип II | Нормальный | Низкая | Низкий | Низкий | Нормальный |
| Наследственный АО, тип III | Нормальный | Нормальная | Нормальный | Нормальный | Нормальный |
| Приобретенный АО | Низкий | Низкая | Низкий | Низкий | Низкий |
| АО от ингибиторов АПФ | Нормальный | Нормальная | Нормальный | Нормальный | Нормальный |
| Пищевая аллергия | Нормальный | Нормальная | Нормальный | Нормальный | Нормальный |
| Идиопатический АО | Нормальный | Нормальная | Нормальный | Нормальный | Нормальный |
| Уртикарный васкулит | Нормальный | Нормальная | Пониженный или нормальный | Пониженный или нормальный | Пониженный или нормальный |
| Синдром Мелькерссона-Розенталя | Нормальный | Нормальная | Нормальный | Нормальный | Нормальный |
| Микседема | Нормальный | Нормальная | Нормальный | Нормальный | Нормальный |
Таблица 6
Дифференциальная лабораторная диагностика отека
при различных заболеваниях (продолжение)
| Заболевание | Уровень тиреотропного гормона | Электрофо-рез белков | СОЭ | Биопсия | Уровень IgE |
| Наследственный АО, тип I | Нормальный | – | – | – | – |
| Наследственный АО, тип II | Нормальный | – | – | – | – |
| Наследственный АО, тип III | Нормальный | – | – | – | – |
| Приобретенный АО | Нормальный | ± | – | – | – |
| АО от ингибиторов АПФ | Нормальный | – | – | – | – |
| Пищевая аллергия | Нормальный | – | – | – | Повышенный или нормальный |
| Идиопатический АО | Нормальный | – | – | – | – |
| Уртикарный васкулит | Нормальный | – | – | Лейкоцито-клазия | – |
| Синдром Мелькерссона-Розенталя | Нормальный | – | – | Гранулема | – |
| Микседема | Повышенный | – | – | – | – |
Лечение
Оптимальное лечение НАО включает:
Обучение пациента поведению при обострении АО
Медикаментозное лечение
Необходимо подобрать лекарственную терапию для купирования острого АО и длительного контроля рецидивирующих АО.
Лечение наследственного АО в период обострения
СЗП используется, если концентрата С1-ингибитора нет в наличии по 250-300 мл. В настоящее время СЗП назначается в основном для краткосрочной профилактики атак НАО перед стоматологическими и хирургическими манипуляциями.
Транексамовая кислота в дозе 25 мг/кг массы тела внутрь или в/в медленно каждые 3-4 ч или 5% раствор аминокапроновой кислоты внутривенно капельно по 100-200 мл, затем по 100 мл капельно каждые 4 ч или по 7-10 г/сут внутрь до полного купирования обострения.
Долгосрочная профилактика НАО
Цель – уменьшить частоту и тяжесть атак до 2 и менее невыраженных эпизодов в год.
Показания:
Начальная доза станазолола составляет 12 мг/с, а по достижении эффекта дозу снижают до минимально эффективной (2 мг/с) каждый 2-й или 3-й день. Начальная доза даназола составляет 800 мг/с, затем (по мере получения ответа) дозу снижают до 200 мг/с и менее (уменьшая по 100 мг каждый месяц) до приема минимальной дозы через день. Минимальная доза даназола обычно составляет 50 мг/с 5 дней в неделю, при рецидивах НАО – дозу повышают.
Станазолол более эффективен, чем даназол и имеет меньшее вирилизирующее действие. В связи с возможными побочными эффектами при лечении андрогенами каждые 6 мес необходим контроль общего анализа крови, мочи, измерение уровня ферментов печени и липидный профиль, проведение УЗИ печени (1 раз в год при приеме даназола 200 мг/с и менее, 1 раз в 6 мес при дозе 300-600 мг/с. (С).
Краткосрочная профилактика НАО
Краткосрочная профилактика показана перед проведением стоматологических процедур или хирургических вмешательств в орофаренгиальной области интубации трахеи, бронхоскопии, эндоскопии (D). Препаратами выбора служат концентрат С1-ингибитора, СЗП и аттенуированные андрогены.
-аттенуированные андрогены (при отсутствии концентрата С1-ингибитора): станазолол или даназол за 5 сут до процедуры и в течение 2-5 дней после него. Доза даназола составляет 400-600 мг/сут, станозолола – 4-6 мг/сут;
— антифибринолитики (используются редко): транексамовая кислота 1 – 3 г/сут в 3-4 приема или ε-аминокапроновая кислота 8-12 г/сут в 3-4 приема перорально в течение 5 дней до процедуры и 2 дня после нее;
— концентрат С1-ингибитора 500-1500 ЕД за 1-6 ч до события или свежезамороженную плазму 250-300 мл за 1 час до операции.
При подготовке женщин, страдающих НАО, к беременности и весь период беременности из медикаментозных средств возможно использование только концентрата С1-ингибитора, антифибринолитических лекарственных средств, нативной или свежезамороженной плазмы. Назначение андрогенов противопоказано в течение всего периода беременности и родов.
Лечение АО без патологии С1-ингибитора
в период обострения и ремиссии
Основной задачей врача при ведении больных с ангиоотеком без патологии С1-ингибитора является выявление фактора или факторов, провоцирующих заболевание, и их устранение (D), что, к сожалению, не всегда возможно, так как у большинства пациентов причинный фактор остается неизвестным. Медикаментозная терапия АО без патологии С1-ингибитора аналогична терапии острой и хронической крапивницы в сочетании с ангиоотеком.
Немедекаментозное лечение
Выявленные пищевые аллергены должны быть исключены. В случае IgE-опосредованных реакций исключение причинно-значимых аллергенов приводит к разрешению симптомов крапивницы в течение 24-48 ч, тогда как для улучшения состояния при псевдоаллергических реакциях у больных с крапивницей/ангиоотеком требуются две-три недели, спонтанная ремиссия у 50% пациентов наступает в течение 3-6 мес. Отмена строгой элиминационной диеты осуществляется при ее неэффективности в течение 1 мес.
— исключение из применения причинно-значимых лекарственных препаратов;
— отказ от приема ацетилсалициловой кислоты и НПВС (постоянный у больных с доказанной непереносимостью НПВС, у остальных больных с крапивницей/ангиоотеком – в период обострения заболевания);
— замена принимаемых препаратов (особенно со свойствами гистаминолибераторов) лекарственными средствами других классов;
— больным с ангиоотеком, получающим ингибиторы АПФ должны быть подобраны препараты другого типа фармакологического действия.
Медикаментозное лечение
При аллергическом генезе АО и гистаминергическом отеке антигистаминные препараты, ГКС служат препаратами первого выбора.
Глюкокортикостероиды (D)
В случае тяжелого течения заболевания или его обострения, не контролируемых Н1-антигистаминными препаратами, рекомендовано применение ГКС парентерально или перорально коротким курсом (3-10 дней). Начальная доза по преднизолону 30-60 мг.
Достаточного количества исследований, обосновывающих длительность и оптимальные дозы ГКС, не проведено.