анизоцитоз незначительный что это такое у взрослых
Анизоцитоз незначительный что это такое у взрослых
Морфологическое исследование эритроцитов, лейкоцитов, тромбоцитов и подсчет лейкоцитарной формулы производят в окрашенных мазках крови.
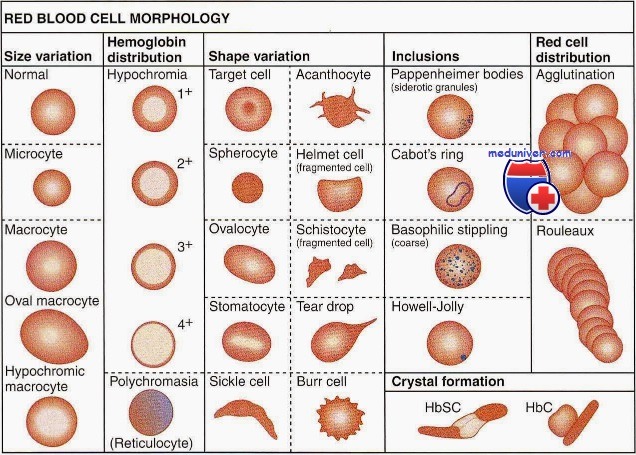
Качественная оценка эритроцитов имеет большое диагностическое и прогностическое значение. Обязательным является определение размеров и формы эритроцитов, их окраски, наличия и степени анизоцитоза и пойкилоцитоза, наличия патологических форм эритроцитов и включений в них.
При отсутствии автоматического анализатора для определения размеров эритроцитов измеряют их средний диаметр с построением эритроци-тометрической кривой Прайс-Джонса (гистограмма распределения эритроцитов по размеру). Диаметр нормальных эритроцитов в мазке равен 7-8 мкм, средний диаметр — 7,55 мкм.
Эритроциты размером более 8 мкм называются макроцитами (большие эритроциты с сохраненным просветлением в центре), более 12 мкм — мегалоциты или гигантоциты (гигантские эритроциты без просветления в центре). Эритроциты диаметром менее 6,5 мкм называются микроцитами, менее 2-3 мкм — шизоцитами. В норме в периферической крови выявляется 15,5% микроцитов и 16,5% макроцитов.
При использовании автоматического анализатора клеток крови проводится определение среднего объема эритроцитов (MCV), в зависимости от которого различают микроциты (MCV менее 75 мкм3), нормоциты (MCV в пределах 75-95 мкм3) и макроциты (MCV более 95 мкм3). На основании среднего объема эритроцитов строится эритроцитометрическая кривая.
Клиническое значение морфологического исследования клеток крови
При микроцитозе 30-50% от общего числа эритроцитов составляют микроциты. Микроцитоз наблюдается при ряде наследственных анемий (талассемии, гемоглобинопатии, микросфероцитоз, серповидноклеточная анемия, атрансферринемия, врожденная форма сидеробластной анемии).
Сдвиг эритроцитометрической кривой влево (увеличение количества эритроцитов малого диаметра) наблюдается при многих приобретенных анемиях (железодефицитные анемии, анемия хронических заболеваний, анемии при отравлении свинцом и др.).
При макроцитозе 50% и более от общего числа эритроцитов составляют макроциты. Макроцитоз чаще всего наблюдается при В12- и фолиеводефицитной анемиях.
Увеличение количества эритроцитов разного размера в мазке крови называется анизоцитозом. Это ранний признак анемии, наблюдающийся при ее легкой степени. Выделяют три степени анизоцитоза, которые обозначаются цифрами 1, 2 и 3.
Степень анизоцитоза эритроцитов (RDW — the Red cell Destribution Width) в современных гематологических анализаторах определяется автоматически. У здоровых людей большая часть эритроцитов (68%) представлена нормоцитами; микроциты составляют около 15%, макроциты — 17%. В норме RDW колеблется от 9,9 до 14,5%. При увеличении количества эритроцитов разного размера RDW нарастает.
В мазке крови большинство эритроцитов имеет округлую форму и только малая часть (до 10%) отличается по своей форме. Увеличение количества эритроцитов разной формы называется пойкилоцитозом. При этом эритроциты могут становиться овальными, грушевидными, звездчатыми, зазубренными и др.
Пойкилоцитоз является результатом продукции патологических клеток костным мозгом либо развивается вследствие повреждения нормальных клеток после выхода их из костного мозга в кровяное русло. Присутствие некоторых специфических форм эритроцитов (микросфероцитоз, эллиптоцитоз, стоматоцитоз) в большем количестве по сравнению с нормой имеет важное диагностическое значение.
Выделяют три степени пойкилоцитоза, которые также обозначаются цифрами 1, 2 и 3. Как и анизоцитоз, пойкилоцитоз является неспецифическим признаком любой анемии и отражает ее степень. Однако, в отличие от анизоцитоза, пойкилоцитоз появляется только при выраженной анемии и имеет более неблагоприятное прогностическое значение.
Эритроциты здоровых людей являются нормохромными, т. е. имеют равномерную окраску и небольшое (не более 1/3 диаметра клетки) просветление в центре. Гипохромия — увеличение центральной неокрашенной части эритроцита больше нормы. В зависимости от размеров просветления выделяют три степени гипохромии (1, 2, 3).
Усиленная окраска эритроцитов называется гиперхромией. Гиперхромия обусловлена увеличением объема эритроцитов и обычно сочетается с макроцитозом и мегалоцитозом. Более интенсивно окрашиваются микросфероциты.
В норме эритроциты окрашиваются кислыми красками, но молодые эритроциты с остатками ядерной субстанции (ретикулоциты) могут окрашиваться основными, приобретая различные оттенки серовато-сиреневого, серовато-фиолетового или серовато-голубого цвета. Эти клетки называются полихроматофилами. Полихроматофилия (полихромазия) — показатель усиленной регенерации костного мозга (наблюдается при гемолитических и постгеморрагических анемиях). В зависимости от числа полихроматофилов в поле зрения различают три степени полихромазии (1, 2, 3).
При различных состояниях в мазке крови могут обнаруживаться патологические формы эритроцитов (ядросодержащие — нормоциты), а также внутриэритроцитарные включения ядерного и цитоплазматического происхождения. Ядросодержащие эритроциты (синонимы: эритрокариоциты, нормоциты) в значительном количестве встречаются при гемолитических анемиях (прежде всего — гемолитическом кризе) и остром эритромиелозе (М6 по FAB-классификации).
Умеренный нормоцитоз наблюдается при постгеморрагических анемиях, сублейкемическом миелозе и метастазах злокачественных опухолей в костном мозге. Единичные нормоциты могут встречаться при В12-дефицитной анемии, миелодиспластических синдромах, хроническом миелолейкозе.
Среди внутриэритроцитарных включений ядерного происхождения различают тельца Жолли (круглые включения сине-фиолетового или вишнево-красного цвета диаметром 1-2 мкм), кольца Кебота (остатки ядерной оболочки в форме тонких нитеобразных колец, «восьмерки» или эллипса, окрашенные в красный цвет) и пылинки Вейденрейха (мелкая азурофильная, иногда голубая зернистость, чаще обнаруживается в мегалоцитах). Ядерные включения свидетельствуют о неэффективном эритропоэзе и встречаются при В12-дефицитных и гемолитических анемиях.
Кроме того, эритроциты с тельцами Жолли появляются после спленэктомии и при функциональной гипосплении и асплении у больных хроническими миелопролиферативными заболеваниями.
К внутриэритроцитарным включениям цитоплазматического происхождения относится базофильная пунктация (зернистость), которая представляет собой патологическую преципитацию вещества рибосом, перерожденных митохондрий и сидеросом и выглядит как точечная зернистость темно-синего цвета различной величины. Эритроциты с базофильной пунктацией встречаются при токсическом повреждении костного мозга (отравления свинцом, цинком, ртутью и др.), ряде анемий (талассемии, мегалобластные анемии), миелодиспластических синдромах и являются неблагоприятным прогностическим признаком.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое анизоцитоз тромбоцитов
Анизоцитоз – это патологическое изменение размера эритроцитов и тромбоцитов крови, возникающее на фоне различных заболеваний человека. Чаще в медицинской практике диагностируется анизоцитоз смешанного типа. Кровь является внутренней средой организма, выполняет важную функцию, обеспечивая все органы и системы кислородом и питательными веществами. Изменение формы и размера клеток этой субстанции чаще свидетельствует о развитии серьезных болезней, но для уточнения диагноза требуются дополнительные медицинские исследования.
Понятие заболевания
Значение понятия анизоцитоз и что это такое? Нормальные эритроциты, входящие в состав крови, называют нормацитами. У здорового человека размер этих клеток соответствует значению 7–7,5 мкм. Диаметр микроцитов составляет 6,9 мкм. Размер мегалоцитов – 12 мкм, макроцитов – 8 мкм. В процентном соотношении количество нормацитов занимает около 70% объема крови, соответственно, количество макроцитов и микроцитов должно быть до 15%. Нарушение этого соотношения свидетельствует о развитии анизоцитоза.
Симптоматика заболевания имеет схожий характер с анемией, сердечной недостаточностью. Пациент чувствует слабость, снижение работоспособности, быстро утомляется. Часто возникает нарушение сердцебиения, отдышка и другие симптомы.
Причины нарушения формы и размера кровяных клеток
Анизоцитоз тромбоцитов и лейкоцитов не относится к самостоятельным заболеваниям. Диаметр, окрас и форма кровяных клеток меняется на фоне различных нарушений у человека.
При длительном течении инфекционных заболеваний, сильной интоксикации организма отмечается транзиторный компенсаторный анизоцитоз. Для этого состояния характерно изменение структуры клеток лимфоцитов и лейкоцитов.
Макроцитоз чаще обнаруживается при анемии, лейкозе, болезнях печени и поджелудочной железы. Нередко в сочетании с этим у пациента диагностируется гипохромия – снижение выработки гемоглобина.
Cимптомы патологии
Анизоцитоз не является самостоятельным заболеванием, состояние характеризуется нарушением состава крови под воздействием той или иной патологии (например, анемии, онкологии, болезни печени). Симптомы этого состояния могут быть самыми разнообразными, что зависит от того, в каком органе происходят патологические изменения.
К общим признакам анизоцитоза относят астению. Понятие подразумевает развитие у человека слабости, быстрой утомляемости, раздражительности. При выполнении нетяжелой физической работы пациент отмечает отдышку, упадок сил. Возникают нарушения со стороны психологического состояния. Нередко нарушается сон, происходят смены настроения, человек становится агрессивным или, наоборот, развивается апатия, нежелание общаться с другими людьми.
У многих больных диагностируется нарушение сердечного ритма. Вследствие этого может возникнуть бледность или покраснение кожных покровов, головокружение, мерцание мушек перед глазами.
Виды и степени анизоцитоза
Анизоцитоз классифицируется в зависимости от того, какие виды кровяных клеток изменены. Патология имеет следующую классификацию:
Кроме этого, различают показатель rdw крови в зависимости от степени:
Учитывая такую классификацию, доктор может дать заключение, например, анизоцитоз смешанного типа умеренный, это означает, что в составе крови присутствуют макро- и микрочастички с измененным размером, а их общее количество составляет не более 50%.
Анизоцитоз у беременных и детей
У новорожденного ребенка часто отмечается физиологический макроцитоз. Объясняется это возрастными особенностями. Как правило, в течение первых 2–3 недель жизни показатели крови самостоятельно нормализуются без дополнительного лечения. Кроме этого, умеренный анизоцитоз у детей может возникать вследствие перенесения инфекционных заболеваний. Норма повышается незначительно, после выздоровления формула крови восстанавливается.
Анизоцитоз при беременности чаще развивается на фоне анемии из-за недостатка в организме железа. Корректируются показатели крови у женщин в положении с помощью правильного питания и приема железосодержащих препаратов.
Диагностика
Анизоцитоз, пойкилоцитоз – это основные показатели развития каких-либо нарушений в организме. Если изменена форма клетки, повышен ее размер или цвет, это свидетельствует о развитии патологического состояния во внутренних органах больного. Диагностика нарушения состава крови проводится исключительно с помощью лабораторного исследования. Для этого человеку назначают общий анализ крови. Дополнительные исследования требуются редко.
Чтобы правильно сдать анализ, больному необходимо придерживаться следующих рекомендаций:
Если пренебрегать данными рекомендациями, анализ будет неточным, что вызовет трудность в постановке диагноза.
Как проводится лечение
Лечение анизоцитоза проводится в зависимости от заболевания, спровоцировавшего нарушение состава крови. Современные технологии, используемые в медицинской практике, позволяют точно определить болезнь, вызвавшую нарушение. При анизоцитозе эритроцитов речь чаще идет о железодефицитной анемии. В этом случае больному назначают специальную диету, включающую продукты с достаточным содержанием железа и медикаментозные средства, восстанавливающие гемоглобин.
При обнаружении в составе крови большого количества клеток с нехарактерным размером и формой на фоне простудных и инфекционных заболеваний проводится дезинтоксикационная терапия, усилия направляются на подавление клеток, вызывающих интоксикацию организма, повышение иммунитета.
При обнаружении онкологии человеку назначают хирургическое лечение, лучевую и химиотерапию. Чем раньше выявлена патология, тем больше шансов справиться с ней, избежать метастаз, смерти больного.
Профилактические мероприятия
Анизоцитоз не является самостоятельной патологией, а лишь сигнализирует о развитии других заболеваний организма, поэтому следует уделить должное внимание профилактике данного состояния. Чтобы избежать изменения состава крови, следует придерживаться таких профилактических мер:
Придерживаясь здорового образа жизни, можно предотвратить серьезные заболевания. Правильное питание, закаливание и занятия спортом позволяют укрепить иммунитет, предотвратить развитие тяжелых патологий.
Анизоцитоз: причины возникновения и основные симптомы, способы лечения заболевания
Патологическое состояние, проявляющееся появление в общем анализе крови клеток большего или меньшего, чем в норме, размера.
Причины
Чаще всего анизоцитоз возникает при железодефицитной анемии, сидеробластной анемии, В12-фолиеводефицитной анемии, гиповитаминозе А, массивных кровопотерях, гемотрансфузии, поражении красного костного мозга с изменением полипотентных стволовых клеток, онкологических заболеваниях, хронических болезнях печени, беременности, гипотиреозе, некоторых острых интоксикациях.
В норме эритроцит человека – это безъядерная двояковогнутая клетка круглой формы, обладающая диаметром от 6,8 до 7,7 мкм. Максимально допустимый процент измененных эритроцитов не должен превышать 30%.
Симптомы
В связи с тем, что основной функцией эритроцитов является транспортировка газов, симптомы анизоцитоза в основном представлены кислородным голоданием органов и тканей и проявляются прогрессирующей слабостью, снижением работоспособности, быстрой утомляемостью, снижением концентрации внимания, снижением устойчивости к физическим нагрузкам, учащением сердцебиения, появлением одышки, бледности кожных покровов и слизистых оболочек, частых головных болей, эпизодов головокружения, нарушения режима бодрствования и сна.
Анизоцитоз – это всего лишь симптом патологического процесса, а не самостоятельное заболевание. Помимо этого, клиническая картина анизоцитоза дополняется проявлениями фонового заболевания.
Выраженный физиологический макроцитоз обнаруживается у новорожденных в течение первых 2 недель жизни, однако в норме формула крови самостоятельно нормализуется в течение 1 или 2 месяцев. После перенесенных инфекционных заболеваний у детей младшего возраста развивается реактивный умеренный анизоцитоз. Во время беременности и грудного вскармливания у женщин иногда выявляется умеренный микроцитоз или, напротив, мегалоцитоз, что может являться симптомом развития анемии.
Диагностика
Главным диагностическим критерием анизоцитоза считается присутствие в общем анализе крови клеток нехарактерного размера. Анализ крови позволяет выявить клетки нехарактерного размера Иногда в сложных диагностических случаях может потребоваться дополнительная диагностика, основанная на составлении гистограммы Прайс – Джонса (распределения эритроцитов по диаметру).
У здоровых людей эритроцитометрическая кривая имеет правильную треугольную форму с высокой вершиной и узким основанием. В ней преобладают эритроциты диаметром от 6 до 8 мкм, которые составляют 70-75% всех эритроцитов. Микро- и макроциты встречаются в приблизительно одинаковом количестве, на них приходится от 12 до 15%. Ширина эритроцитометрической кривой отражает степень анизоцитоза, а положение максимума – средний диаметр эритроцита. При микроцитозе кривая сдвигается влево, становится ассиметричной, ширина ее увеличивается. При макроцитозе кривая Прайс – Джонса сдвигается вправо, уплощается, ее основание расширяется.
Лечение
В связи с тем, что анизоцитоз является маркером патологического процесса, а не самостоятельным заболеванием, его специальное лечение не проводится. При обнаружении в общем анализе крови большого числа клеток нехарактерного размера больному рекомендуют пройти дальнейшее обследование и получить консультацию у узких специалистов, а также пройти инструментальные и лабораторные исследования для выявления истинной причины нарушения. После перенесенных инфекционных заболеваний у детей младшего возраста отмечается реактивный умеренный анизоцитоз. После выявления причины анизоцитоза и постановки корректного диагноза назначается специфическая терапия. Больным назначаются витаминные и железосодержащие препараты при анемии, дезинтоксикационная терапия, химио- или лучевая терапия – при онкологических процессах, тиреоидные препараты и витаминотерапия.
После успешной терапии основного заболевания явления анизоцитоза устраняются.
Профилактика
Предупредить развитие анизоцитоза можно путем соблюдения мер профилактики основного заболевания, которое его вызвало.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Анализы
Все лаборатории – в одном месте. Удобное расположение и подходящий график работы, все это позволит вам не тратить лишнее время на поиски.
Эритроциты в крови: норма по возрасту, причины повышенных и пониженных значений
Эритроциты – красные кровяные тельца, самые многочисленные клетки крови. Формально они не являются клетками, так как в процессе созревания теряют многие необходимые для клеток структуры. Например, в них отсутствуют ядра, и они не синтезируют никакие белковые молекулы, в отличие от остальных клеток организма. Так что название «клетка» в данном случае используется для удобства. Эритроциты образуются в костном мозге и постоянно циркулируют в организме, выполняя важнейшую функцию поддержания жизни – они переносят кислород из легких к тканям и органам и удаляют углекислый газ.
Кроме эритроцитов, кровь содержит плазму, тромбоциты, лейкоциты. Однако количество эритроцитов так велико, что всего пара капель крови содержит около одного миллиарда этих клеток. Они составляют около 40% всего объема крови. Собственно, именно эритроциты и придают нашей крови характерный красный цвет за счет содержания гемоглобина.
Эритроциты не вечны, со временем они изнашиваются и в конечном итоге умирают. Средний жизненный цикл эритроцита составляет примерно 120 дней – всего четыре месяца. Однако не стоит переживать, костный мозг постоянно производит новые клетки и поддерживает нужный уровень красных кровяных телец. Различные неблагоприятные обстоятельства могут сокращать или, наоборот, увеличивать их скорость воспроизводства и влиять на продолжительность их жизни – таким образом, нарушается баланс состава крови. Повышение или понижение красных кровяных телец связано с разными патологическими состояниями. Рассмотрим этот вопрос подробнее.
Эритроциты в крови в норме
Границы нормы различаются в зависимости от пола, возраста и других особенностей.
Так, для взрослого мужчины она составляет от 4,0 до 5,1×10¹² единиц на литр крови, а для женщин — 3,7 до 4,7×10¹² в 1 л.
У беременных женщин эритроциты могут снижаться до 3–3,5 х 10¹² в 1 л.
У детей до года концентрация красных кровяных телец постоянно меняется, поэтому для оценки состава их крови существует специальная таблица, которой руководствуются врачи при расшифровке анализов.
В детском возрасте после года еще существуют небольшие отклонения от «взрослой» нормы, но к подростковому возрасту уровень эритроцитов выравнивается.
Повышенные эритроциты
Эритроциты могут быть повышены из-за множества причин, начиная от банального обезвоживания и заканчивая эритремией – хроническим лейкозом. Поэтому при любых отклонениях в результатах анализов необходимо проконсультироваться со специалистом, чтобы определить причину.
Увеличение числа эритроцитов называют эритроцитозом, который бывает:
1. Первичный. Редкое наследственное заболевание, характеризующееся упадком сил, головокружением и более темным цветом слизистых оболочек.
2. Вторичный. Вызван другими заболеваниями или состояниями (например, курением или пребыванием в высокогорных районах) и связан с кислородным голоданием клеток.
Часто повышенный уровень эритроцитов объясняется обезвоживанием, жаркой погодой, сильным стрессом или чрезмерными физическими нагрузками. Патологическое повышение эритроцитов – достаточно редкая патология. Намного чаще пациенты сталкиваются с их пониженным уровнем.
Пониженные эритроциты
Есть много форм анемии, каждая из которых имеет свою причину. Анемия может быть временной или приобретенной; в зависимости от выраженности – от легкой до тяжелой степени. Согласно публикации журнала The Lancet от 2015 года, около одной трети населения мира страдает анемией.
Отклонение от нормы – не всегда болезнь
Если уровень эритроцитов при первом анализе несколько выходит за границы нормы, не стоит паниковать. Врач поможет интерпретировать результаты верным образом, учитывая ваши индивидуальные особенности и историю болезни. Единичный слегка повышенный или слегка пониженный результат может не иметь медицинского значения.
Анализы на эритроциты в крови
Подсчет красных кровяных телец и оценка их строения обычно производятся как часть общего анализа крови (ОАК). Общий анализ крови – самый частый анализ, информативный практически при любых патологических процессах. Этот тест также может использоваться для диагностики и/или мониторинга ряда заболеваний, которые влияют на выработку или продолжительность жизни эритроцитов.
Сдать общий анализ крови с определением 5 фракций лейкоцитов вы можете в любом медицинском центре Ситилаб.
Еще раз об анемии… Точная дифференциальная диагностика – залог успешного лечения
Куриляк О.А., к.б.н.
Анемией обозначается состояние, которое характеризуется снижением содержания в крови гемоглобина ( 3 4,5-11,0*10 9 /л
Дети до 2 лет: 0,4-1,0 мг/л (7 – 18,0 мкмоль/л)
Итак, на первом этапе в лаборатории следует повести анализ образца на гематологическом анализаторе. При выявлении снижения гемоглобина необходимо прежде всего определить характер анемии: гипо-, нормо- или гиперхромный. Критерием является величина МСН, отражающая, как известно, среднее содержание гемоглобина в эритроците.
Гипохромные анемии характеризуются низким значением МСН ( 95 фл). Значение MCHC тоже не выходит за пределы нормы, а снижение гемоглобина обычно обусловлено резким снижением количества эритроцитов с преобладанием фракции клеток с большим объемом (макроцитов). К данному типу анемий относят В12-дефицитную, фолиеводефицитную и аутоиммунную гемолитическую анемии.
Нормохромные анемии в большинстве случаев являются и нормоцитарными, т.е. все эритроцитарные индексы находятся в пределах нормы (см. Табл. 1). Причиной снижения гемоглобина в этих случаях является снижение общего количества эритроцитов. В группу нормохромно-нормоцитарных анемий входят анемии при острой кровопотере, а также разнообразные гемолитические анемии и анемии при костномозговой недостаточности.
МСН является аналогом цветового показателя (ЦП),который вычисляют в тех случаях, когда в лаборатории нет гематологического анализатора и подсчет эритроцитов осуществляется в камере Горяева. Нормальные значения ЦП находятся в пределах 0,85 – 1,0. Однако, в случае ошибочного подсчета числа эритроцитов, в частности занижения их количества (что при ручном подсчете случается достаточно часто!), цветовой показатель может оказаться близким к единице. Это может служить источником серьезной ошибки на начальном этапе диагностического поиска, которая повлечет за собой назначение необоснованных исследований, и, как следствие, существенно усложнит дифференциальную диагностику.
Алгоритм диагностического поиска при анемии
Гипохромно-микроцитарные анемии
Как было упомянуто выше, при выявлении у пациента гипохромного характера анемии в первую очередь следует заподозрить ЖДА (все ЖДА являются гипохромными!). Однако факт наличия гипохромной анемии сам по себе не исключает других патогенетических вариантов анемии, поскольку не все гипохромные анемии являются железодефицитными. Например, гипохромная анемия может возникать при нарушении синтеза гемоглобина в результате нарушения включения в его молекулу железа при нормальном или даже повышенном уровне железа в сыворотке крови (см. нарушение синтеза порфиринов). Поэтому для дифференциальной диагностики этих состояний следует в первую очередь провести исследование содержания железа в сыворотке. Причем, этот анализ надо выполнять обязательно до назначения больным лекарственных препаратов железа или проведения трансфузий эритроцитов.
Если уровень железа в сыворотке крови находится в пределах нормы или повышен, следует заподозрить у пациента анемию, связанную с нарушением синтеза порфиринов или талассемию и на следующем этапе диагностики целесообразно определить концентрацию ретикулоцитов. Выявление пониженного уровня железа в сыворотке крови однозначно указывает на необходимость определения других показателей обмена железа (ОЖСС и уровень ферритина).
При ЖДА этот показатель снижается (менее 15%), а при перегрузке железом значительно повышается (более 50%).
Еще одним высоко специфичным диагностическим признаком ЖДА является концентрация ферритина в сыворотке крови. Уровень ферритина отражает величину запасов железа в организме. Поскольку истощение запасов железа является обязательным этапом формирования ЖДА, то снижение содержания ферритина (менее 15 мкг/л) – характерный признак не только ЖДА, но и латентного дефицита железа. Однако этот показатель следует оценивать с осторожностью при сопутствующих острых воспалительных процессах, болезнях печени и некоторых опухолях. Дело в том, что ферритин принадлежит к классу острофазных белков и при перечисленных выше состояниях его синтез увеличивается, что при ЖДА может маскировать гипоферритинемию.
снижение содержания ферритина в сыворотке.
Клинический пример №1: У 34-летней женщины выявлена гипохромная микроцитарная анемия с очень низкими MCV (49,0 фл) и МCH (15.0 пг), а также существенно увеличенным значением RDW ( 21.3%).
Т. о., биохимические исследования подтвердили диагноз ЖДА.
После 10-дневного курса терапии пероральными препаратами железа отмечено увеличение RDW, а также появление на гистограмме распределения эритроцитов по объему второго пика в области нормоцитов (отмечен стрелкой).
Полученная кривая свидетельствует об адекватности назначенного лечения.
Таким образом, по данным гемограммы анемия отсутствует. Однако, в картине крови преобладают микроциты с низким содержанием гемоглобина. Наиболее вероятен диагноз – латентный дефицит железа.
2. Анемии при хронических заболеваниях (АХЗ) = железораспределитель-ные анемии
Среди микроцитарно-гипохромных анемий второе место по частоте после ЖДА занимают анемии при различных воспалительных заболеваниях как инфекционного, так и неинфекционного происхождения.
При всем многообразии патогенетических механизмов анемий в данных ситуациях одним из основных при АХЗ считается перераспределение железа в клетки макрофагальной системы, активирующейся при различных воспалительных или опухолевых процессах. Поступающее в организм и высвобождающееся из разрушающихся эритроцитов железо переходит, главным образом, в депо, где и накапливается в макрофагальных клетках в виде железосодержащего белка ферритина. В то же время, перенос железа из клеточного ферритина к трансферрину нарушен, что влечет за собой снижение уровня сывороточного железа. Развивается перераспределительный, или функциональный, дефицит железа вследствие накопления и блокады освобождения железа в тканевых макрофагах, что приводит к снижению доставки железа к эритрокариоцитам костного мозга, нарушению эритропоэза и развитию анемии. Поскольку истинного дефицита железа при этих АХЗ не наблюдается, более оправданно говорить не о железодефицитных, а о железоперераспределительных анемиях. Выделение железоперераспределительных анемий в отдельный патогенетический вариант имеет важное значение, так как при сходстве данного варианта с ЖДА терапевтические подходы при этих анемиях абсолютно различны.
Критерии железоперераспределительных анемий:
3. Анемии, связанные с нарушением синтеза порфиринов = сидероахрести-ческие анемии
Картина гемограммы при данном типе анемий аналогична таковой при ЖДА, поэтому для уточнения диагноза следует обращать пристальное внимание на биохимические показатели обмена железа (Табл.3).
Критериями сидероахрестических анемий являются:
Пациентку лечили препаратами железа. Эффекта не было. После проведения дополнительных исследований получены следующие результаты:
Поскольку при мегалобластном типе кроветворения соотношение лейкопоэз/эритропэз сдвигается в сторону эритропоэза, при анализе гемограммы обычно отмечается лейкопения и тромбоцитопения, которые носят умеренно выраженный характер. Нарушение процессов созревания гранулоцитарного ростка приводит к появлению в крови гигантских гиперсегментированных нейтрофилов.
На этапе синдромной диагностики основным методом является исследование костного мозга, при котором выявляется мегалобластический тип кроветворения с высоким уровнем неэффективного эритропоэза. Данное исследование должно проводиться до назначения витамина В12, т.к. иньекция В12 в течение 1-2 суток изменяет тип кроветворения в костном мозге. Мегалобласты уменьшаются в размерах, меняется структура ядра, клетки становятся макронормобластами. Только по присутствию гиганских форм нейтрофилов можно предположить, что имело место мегалобластическое кроветворение. При невозможности выполнить диагностическое исследование костного мозга допустимо пробное назначение витамина В12 с последующим обязательным исследованием количества ретикулоцитов через 3–5 дней (не позже), приобретающим диагностическое значение. Если анемия связана с дефицитом витамина В12, то под влиянием нескольких инъекций препарата происходит трансформация мегалобластического кроветворения в нормобластическое, что приводит к значительному увеличению в периферической крови количества ретикулоцитов по сравнению с исходным (ретикулоцитарный криз).
Окончательная верификация В12-дефицитного характера анемии может быть осуществлена с помощью исследования концентрации в крови витамина В12 (норма для взрослых: 148-616 пмоль/л, старше 60-ти лет: 81-568 пмоль/л).
Макроцитоз в комбинации с гиперсегментацией нейтрофилов и дефицитом витамина В12 подтверждают диагноз В12-дефицитной анемии.
Фолиево-дефицитные анемии
Фолиево-дефицитные анемии по своим гематологическим признакам (макроцитоз, мегалобластический эритропоэз) аналогичны В12-дефицитным анемиям. Отличительной особенностью является снижение в сыворотке крови уровня фолата (норма 6-20 нг/мл), а также снижение его концентрации в эритроцитах (норма 160-640 нг/мл).
Нормохромно-нормоцитарные анемии
1. Гемолитические анемии ГА
Основным патогенетическим механизмом развития гемолитической анемии (ГА) является укорочение продолжительности жизни эритроцитов (в норме в среднем 120 дней) и их преждевременный распад под воздействием различных причин.
Критерии ГА:
Большинство ГА являются нормохромными, за исключением ГА, связанной с нарушением синтеза глобина (талассемия), которая, как было отмечено выше, является гипохромной. Основным лабораторным признаком, позволяющим заподозрить ГА, является повышение в крови количества ретикулоцитов, в связи с чем данный анализ следует считать обязательным при всех неясных анемиях. Фактически ретикулоцитоз встречается в двух ситуациях, при которых активируется нормальный эритропоэз – при гемолизе и острых кровопотерях. Наряду с ретикулоцитозом при интенсивном гемолизе в крови обнаруживаются ядросодержащие эритроидные клетки (эритрокариоциты), обнаруживаемые в норме только в костном мозге. Наличие или отсутствие гипербилирубинемии определяется, с одной стороны, интенсивностью гемолиза, а с другой – функциональной способностью печени связывать билирубин с глюкуроновой кислотой и экскретировать его в желчь. Поэтому нормальные показатели содержания билирубина в крови не исключают гемолиза. При некоторых ГА, сопровождающихся внутрисосудистым гемолизом (болезнь Маркиафавы, аутоиммунные ГА), в крови увеличивается содержание свободного гемоглобина, выделяющегося с мочой в виде гемосидерина. Последний может быть обнаружен в моче с помощью бензидиновой пробы (аналогичной исследованию скрытой крови в кале) или при окраске осадка мочи на выявление гемосидерина. Эти информативные тесты должны чаще использоваться в лабораторной практике при подозрении на внутрисосудистый гемолиз.
Наследственные ГА связаны с различными генетическими дефектами, в частности с дефектом мембраны эритроцитов (наследственный микросфероцитоз, овалоцитоз), дефицитом некоторых ферментов в эритроцитах (глюкозо-6-фосфат-дегидрогеназа, пируваткиназа и др.), нарушением синтеза цепей глобина (талассемия), наличием нестабильных гемоглобинов.
Среди приобретенных ГА наиболее распространенными являются аутоиммунные ГА (симптоматические и идиопатические). Симптоматические аутоиммунные ГА возникают на фоне лимфопролиферативных заболеваний (хронический лимфолейкоз, лимфогранулематоз и др.), системных васкулитов (системная красная волчанка, ревматоидный артрит), хронического активного гепатита, некоторых инфекций, в частности, вирусных, при приеме ряда медикаментов (альфа-метилдопа). Если причина аутоиммунного гемолиза не выявляется, то говорят об идиопатических ГА. К приобретенным ГА относятся болезнь Маркиафавы (перманентный внутрисосудистый гемолиз), микроангиопатические ГА (гемолиз вследствие ДВС-синдрома на фоне различных заболеваний), механический гемолиз при протезированных сосудах и клапанах сердца, маршевой гемоглобинурии, ГА при воздействии различных токсических веществ (уксусная кислота, мышьяк и др.).
При наличии соответствующих подозрений уточнению причины ГА, т.е. нозологической диагностике, могут способствовать следующие исследования:
2. Анемии при костномозговой недостаточности
В основе данного патогенетического варианта анемий лежит нарушение нормальной продукции эритроидных клеток в костном мозге. При этом часто одновременно с угнетением эритропоэза имеется нарушение продукции клеток гранулоцитарного и тромбоцитарного ростков, что отражается на составе периферической крови (панцитопения) и служит ориентиром в распознавании возможного механизма развития анемии.
Критерии анемии при костномозговой недостаточности:
Ключевой особенностью, позволяющей предположить данный патогенетический вариант анемий, является нарушение со стороны других ростков костного мозга (гранулоцитопения, тромбоцитопения), что может проявляться соответствующей клинической симптоматикой в виде инфекционных осложнений (часто отмечается только лихорадка) или геморрагического синдрома (зависит от выраженности тромбоцитопении). Уместно напомнить, что при В12-дефицитной анемии также может наблюдаться лейко- и тромбоцитопения, однако цитопении при этом выражены умеренно и обычно не сопровождаются описанными симптомами.
Анемия при костномозговой недостаточности может возникать при следующих заболеваниях и патологических процессах: острые и хронические лейкозы; метастазы злокачественных опухолей в костный мозг; замещение костного мозга фиброзной тканью (миелофиброз) вследствие различных причин; замещение костного мозга жировой тканью (апластическая анемия) вследствие различных причин; изолированное угнетение продукции эритроидных клеток костного мозга, чаще иммунной природы (парциальная красноклеточная анемия); миелодиспластический синдром (гетерогенная группа гематологических нарушений, одними из которых являются так называемые рефрактерные анемии).
Фактически с помощью исследования костного мозга (цитологического, гистологического) при данном патогенетическом варианте осуществляется нозологическая диагностика, хотя часто требуется уточнение формы и причины выявленных изменений.
В основе развития анемии может лежать так называемый миелодиспластический синдром (МДС), который является результатом приобретенного дефекта стволовой клетки-предшественницы миелопоэза, что приводит к нарушению нормальной дифференцировки клеток различных ростков костного мозга (эритроидного, гранулоцитарного, тромбоцитарного). В результате этого гемопоэз оказывается неэффективным, что в конечном счете проявляется цитопениями в различных сочетаниях. Неэффективность эритропоэза позволяет трактовать анемию при МДС как следствие костномозговой недостаточности. Основным признаком, позволяющим заподозрить МДС, является бедность клетками периферической крови в сочетании с высокой клеточностью костного мозга и признаками дисплазии всех ростков кроветворения. МДС встречается почти исключительно у больных пожилого и старческого возраста, характеризуется анемией, рефрактерной к лечению препаратами железа, витамином В12, фолиевой кислотой, повышением в костном мозге эритроидных клеток, содержащих железо (рефрактерная анемия с сидеробластами).
3. Анемия при уменьшении массы циркулирующих эритроцитов
Данный патогенетический вариант анемии отличается от остальных и характеризуется уменьшением количества эритроцитов и гемоглобина за счет уменьшения массы циркулирующей крови. Основной причиной развития данного варианта анемий являются острые кровопотери различной локализации.
Основные признаки анемии при уменьшении массы эритроцитов: