антифибротический это эффект что
Антифибротический препарат оказался эффективен в терапии хронической сердечной недостаточности
Препарат для лечения идиопатического легочного фиброза показал высокую эффективность в снижении объема внеклеточного матрикса на фоне сохраненной фракции выброса у пациентов с хронической сердечной недостаточностью
17 мая на Ежегодной сессии Американской коллегии кардиологов были представлены результаты исследования эффективности иммунодепрессанта пирфенидона в предотвращении фиброза миокарда и нормализации уровня натрийуретического пептида при хронической сердечной недостаточности (ХСН).
Пирфенидон – антифибротический препарат, который широко используется в терапии идиопатического легочного фиброза для подавления синтеза и секреции трансформирующего фактора роста бета-1 (TGF- β1) и пролиферации фибробластов.
Миокардиальный фиброз – один из ключевых патогенетических факторов ХСН, который сопровождается изменением состава и объема внеклеточного матрикса. Для изучения действия пирфенидона в группе пациентов (n=94, средний возраст 78 лет, 46% женщин) с ХСН II или III функционального класса (по классификации Нью-Йоркской кардиологической ассоциации) ученые провели магнитно-резонансную томографию (МРТ) сердца и оценили изменения структурных и функциональных свойств миокарда на момент начала исследования и спустя 52 недели приема препарата или плацебо. Объем внеклеточного матрикса у пациентов превышал 27%; средняя фракция выброса составляла 64%, а медиана уровня предшественника мозгового натрийуретического пептида (pro-BNP) – 1104 пкг/мл.
При повторном МРТ-обследовании в группе пирфенидона наблюдалось снижение объема внеклеточного матрикса миокарда – основного маркера миокардиального фиброза – по сравнению с плацебо. Разница между группами составила 1.21% (-0.7% в группе пирфенидона против 0.5% в группе плацебо, p
Антифибротическая терапия позволяет замедлить прогрессирование идиопатического легочного фиброза
Опубликованы результаты исследования INMARK. Лечение с использованием нинтеданиба в течение 12 недель по сравнению с плацебо не повлияло на степень изменения метаболита C-реактивного белка (СРБМ), но оказалось связано с замедлением скорости снижения форсированной жизненной емкости легких (ФЖЕЛ).
В журнале The Lancet Respiratory Medicine были опубликованы результаты рандомизированного двойного слепого исследования INMARK, в ходе которого оценивалась эффективность применения препарата Варгатеф (нинтеданиб) в сравнении с плацебо в течение 12 недель с последующим 40-недельным открытым исследованием при идиопатическом легочном фиброзе (ИЛФ). Это первое клиническое исследование, целью которого стала оценка прогностической значимости биомаркеров у пациентов с ИЛФ, получающих антифибротическую терапию (нинтеданиб). Результаты исследования показали, что даже у пациентов с сохранной функцией легких можно отметить разницу в скорости снижения форсированной жизненной емкости легких (ФЖЕЛ) при применении нинтеданиба и плацебо в течение 12 недель лечения.
ИЛФ – редкая и тяжелая патология легких, которой страдает около 3 млн человек по всему миру. Она вызывает прогрессирующий фиброз легких, который приводит к постоянному и необратимому ухудшению их функции и затруднению дыхания. В связи с непредсказуемостью течения ИЛФ и необратимостью ухудшения функции легких, специалисты считают, что лечение должно назначаться как можно раньше.
Варгатеф, ингибитор тирозинкиназы, относящийся к классу малых молекул, разработанный учеными компании «Берингер Ингельхайм», предназначен для лечения ИЛФ у взрослых пациентов. В 2015 году препарат был включен в обновленные международные клинические рекомендации по лечению ИЛФ. Он замедляет прогрессирование заболевания, на 50% замедляя ухудшение функции легких у различных категорий пациентов с ИЛФ. Препарат зарегистрирован для лечения пациентов с ИЛФ более чем в 70 странах.
Опыт длительного применения пирфенидона у пациентов с идиопатическим легочным фиброзом
Оценка переносимости и эффективности длительной антифибротической терапии пирфенидоном у пациентов с идиопатическим легочным фиброзом в реальной клинической практике.
Материалы и методы
Проведен мониторинг симптомов, форсированной жизненной емкости легких (ФЖЕЛ), диффузионной способности легких по оксиду углерода (DLCO) и результатов пробы с 6-минутной ходьбой у 5 пациентов с идиопатическим легочным фиброзом, длительно получавших терапию пирфенидоном.
Длительное (от 13 до 51 месяцев) наблюдение за пациентами продемонстрировало хорошую переносимость лечения и стабилизацию течения заболевания в условиях антифибротической терапии.
Результаты наблюдения подтвердили безопасность и эффективность длительной антифибротической терапии пирфенидоном у пациентов с идиопатическим легочным фиброзом.
Идиопатический легочный фиброз (ИЛФ) – специфическая форма хронической интер сти циальной фиброзирующей пневмонии неизвестной этиологии, проявляющаяся в пожилом возрасте и ассоциированная с гистологической или радиологической картиной обычной интерстициальной пневмонии (ОИП) [1]. До конца ХХ века ИЛФ считали заболеванием воспалительной природы, и для лечения пациентов широко применяли глюкокортикостероиды, иммуносупрессоры (азатиоприн, циклофосфамид), так называемые «антифибротические средства», к которым в то время относили колхицин и D-пеницилламин, – по отдельности или в комбинациях [2]. Новая эра в лечении пациентов с ИЛФ началась после 2010 г., когда на основании длительного изучения механизмов развития ИЛФ было установлено, что воспаление не играет ведущей роли в фиброзной трансформации легких, и, соответственно, противовоспалительная терапия пациентов с ИЛФ не может быть эффективной [3]. «Нет данных об эффективности каких-либо лекарственных средств у больных с ИЛФ» – было написано в международных рекомендациях по диагностике и лечению ИЛФ, основанных на принципах доказательной медицины [1]. В 2012 г. после публикации предварительных результатов исследования PANTHER-IPF оказалось, что лечение ранее широко применявшейся «тройной комбинацией», включавшей преднизолон, азатиоприн и N-ацетилцистеин, не только не эффективно, но и сокращает продолжительность жизни пациентов по сравнению с плацебо [4]. Традиционная патогенетическая терапия ИЛФ оказалась вредной, в то время как антифибротические препараты в России еще не были доступны.
Новые данные потребовали пересмотреть тактику ведения 5 пациентов с ИЛФ, которые наблюдались в нашей клинике. Нашим первым шагом была постепенная отмена глюкокортикостероидной терапии. Доза глюкокортикостероидов в пересчете на преднизолон варьировалась от 10 до 75 мг, а длительность глюкокортикостероидной терапии составляла от 1 месяца до 7 лет. У 4-х пациентов глюкокортикостероиды были постепенно отменены в течение 2-6 месяцев, а один пациент, получавший препараты этой группы на протяжении 7 лет, продолжил прием метилпреднизолона в минимальной дозе (4 мг в день) в связи с развитием выраженного синдрома отмены.
Следующим шагом стал поиск возможного эффективного лечения. В 2012 г. единственным доступным для нас антифибротическим препаратом, предназначенным для пациентов с ИЛФ, был пирфенидон. Антифибротический эффект препарата основан на подавлении пролиферации фибробластов, синтеза и активности медиатора легочного фиброза – TGF-β, синтеза другого медиатора легочного фиброза и воспалительного цитокина – фактора некроза опухоли-a и выработки коллагена 10. Результаты исследований эффективности и безопасности пирфенидона – CAPA CITY и ASCEND – показали, что применение препарата на протяжении года достоверно тормозило снижение ФЖЕЛ по сравнению с плацебо [11,12].
Почти одновременно стало известно об эффективности второго антифибротического препарата – нинтеданиба – ингибитора тирозинкиназ, фактора роста тромбоцитов, фактора роста фибробластов и эндотелиального фактора роста [13]. Рекомендации по антифибротической терапии у пациентов с ИЛФ были опубликованы позже – в 2015 г. [14]. Таким образом, пирфенидон оказался единственным препаратом, применение которого могло замедлить прогрессирование ИЛФ у наших пациентов. На сегодняшний день максимальная продолжительность лечения пирфенидоном у них достигла 4 лет. В настоящей статье приведены результаты наблюдения за пациентами с ИЛФ, длительно получающими антифибротическую терапию пирфенидоном.
Целью исследования была оценка переносимости и эффективности лечения пирфенидоном у пациентов с ИЛФ в реальной клинической практике.
Материал и методы
На протяжении 2013-2018 гг. мы мониторировали лечение пирфенидоном у 5 пациентов с ИЛФ. Малочисленность группы пациентов объясняется отсутствием доступных антифибротических препаратов до момента их регистрации в России в период, когда было начато лечение. Необ хо димость назначения антифибротической терапии пациентам диктовалась прогрессирующим снижением показателей функции внешнего дыхания (ФВД) и нарастанием гипоксемической дыхательной недостаточности. Характеристика пациентов приведена в табл. 1. Наблю даемая группа состояла из мужчин, возраст их на момент выявления заболевания составлял от 49 до 70 лет. Диагноз ИЛФ был установлен после исключения известных причин заболевания на основании определенной или вероятной картины ОИП на компьютерных томограммах высокого разрешения. У двух пациентов с картиной возможной ОИП диагноз был подтвержден результатами хирургической биопсии легких, а у одного – на аутопсии. Длительность заболевания к моменту назначения антифибротической терапии варьировалась от 1 до 7 лет. Три из пяти пациентов, у которых при спокойной ходьбе показатель насыщения крови кислородом (SpO2) уменьшался до 88% и ниже, получали оксигенотерапию с помощью портативных концентраторов кислорода потоком 1,5-3 л/мин для поддержания целевых значений SpO2 в пределах 93-95%.
| Пациенты | Возраст, лет* | Длительность заболевания, лет** | Курение: статус/пачка-лет | ОИП доказан | Длительность наблюдения на лечении (мес.) | Исходы |
|---|---|---|---|---|---|---|
| Примечание:* к моменту установления диагноза; ** общая/к началу лечения. КТВР – компьютерная томография высокого разрешения. | ||||||
| З. | 69 | 5/1 | в прошлом/25 | КТВР | 51 | прогрессирование |
| М. | 68 | 6,5/3 | никогда не курил | КТВР | 50 | стабилизация |
| П. | 49 | 4,5/1 | в прошлом/30 | КТВР, биопсия | 27 | умер |
| С. | 51 | 8/7 | в прошлом/20 | КТВР, аутопсия | 13 | умер |
| Т. | 70 | 4/1 | никогда не курил | КТВР, биопсия | 32 | стабилизация |
Доза пирфенидона составляла 2400 мг/сут, ее постепенно увеличивали от минимальной до полной на протяжении трех недель согласно рекомендации производителя. Переносимость лечения оценивали на основании жалоб пациентов и мониторинга активности аланиновой аминотрансферазы (АЛТ) в крови на протяжении первого месяца приема препарата. Оценка эффективности лечения основывалась на результатах мониторинга выраженности одышки по шкале MRC [15], результатов пробы с 6-минутной ходьбой, исследования ФВД, газового состава крови и картины изменений в легких на компьютерных томограммах высокого разрешения. Первое обследование проводили через 3 месяца от начала лечения, а затем повторяли каждые 6 месяцев.
Результаты
Ни у одного из 5 пациентов после начала приема пирфенидона и на протяжении всего периода лечения не было отмечено нежелательных явлений, которые потребовали бы снижения дозы или временной отмены препарата. Двое пациентов испытывали незначительную тошноту, которая проходила в течение недели. Пока за тели АЛТ не превышали границ нормы.
К началу антифибротической терапии выраженность одышки у пациентов соответствовала 2-й или 3-й степени по шкале MRC и существенно не изменилась у 4 из 5 наблюдаемых. Лишь у одного пациента по мере прогрессирования ИЛФ тяжесть одышки за 2 года увеличилась со 2-й до 4-й степени.
Средняя дистанция, пройденная пациентами за 6 минут, к началу приема пирфенидона составляла 380±69,3 м. К концу наблюдения она постепенно уменьшилась до 230±78,7 м. До начала антифибротической терапии показатель SpO2 перед 6-минутной ходьбой составлял 91-98% (в среднем 94,7±2,7%) и снижался до 73-90% (80,7±7,0%) после пробы. К окончанию срока наблюдения эти показатели уменьшились, соответственно, до 90,3±3,1% (93-86%) и 78,0±3,7% (82-73%).
Динамика показателей ФЖЕЛ и DLCO до начала и в процессе лечения определялась характером течения ИЛФ и была весьма вариабельной (табл. 2). Исходная ФЖЕЛ была значительно снижена у 3 из 5 пациентов. В течение 3 месяцев до назначения терапии показатели ФЖЕЛ имели тенденцию к снижению у 2 пациентов и оставались стабильными у 2 других. У пациента З. лечение было начато в период обострения (острого прогрессирования) ИЛФ, о чем свидетельствовало уменьшение показателя ФЖЕЛ на 39,5% за 3 месяца наблюдения. У пациента Т. прогрессирование заболевания совпало с началом терапии и выражалось в быстром снижении ФЖЕЛ на 29,1% за первые 3 месяца лечения. В обоих случаях антифибротическая терапия была продолжена, и последующее наблюдение продемонстрировало стабилизацию ФЖЕЛ у пациента Т. и нормализацию ФЖЕЛ после ликвидации обострения ИЛФ у пациента З. Интересно отметить, что у данного пациента после 27 месяцев наблюдения в условиях продолжавшегося лечения развилось повторное обострение ИЛФ, которое удалось устранить в результате 3 месяцев двойной антифибротической терапии пирфенидоном по 2400 мг в день и нинтеданибом по 300 мг/сут, проведенной в амбулаторных условиях. Выбор лечебной тактики в данном случае основывался на существующем опыте применения двойной антифибротической терапии и сведениях о ее безопасности [16]. После стабилизации состояния пациента был продолжен прием одного антифибротического препарата – пирфенидона. Продолжительность наблюдения за пациентом после ликвидации повторного обострения и стабилизации течения ИЛФ достигла 20 месяцев.
| Пациенты | ФЖЕЛ, % | DLCO, % | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| -3 мес | 0 | 3 мес | 9 мес | 15 мес | Конец набл. | -3 мес | 0 | 3 мес | 9 мес | 15 мес | Конец набл. | |
| Примечание: 0 – перед началом лечения | ||||||||||||
| З. | 97,0 | 57,5 | 82,0 | 85,8 | 97,6 | 66,1 | 56,1 | 41,9 | 43,8 | 45,4 | 45,0 | 19,0 |
| М. | 60,3 | 55,0 | 56,8 | — | 56,0 | 55,0 | 39,0 | 31,2 | 31,9 | — | — | 27,5 |
| П. | 64,7 | 62,0 | 64,7 | 69,8 | 60,1 | 58,0 | 42,2 | 33,7 | 34,0 | — | — | 32,7 |
| С. | 50,2 | 46,0 | 50,1 | 55,0 | — | 50,5 | 44,9 | 26,7 | — | 34,0 | — | — |
| Т. | 89,4 | 91,0 | 61,9 | 64,3 | 64,3 | 58,9 | 43,2 | 37,3 | 28,5 | 26,1 | 28,7 | 27,8 |
Показатели ФЖЕЛ у остальных пациентов в процессе терапии пирфенидоном проявляли тенденцию к умеренному плавному снижению. В целом, суммарный показатель изменения ФЖЕЛ за 3 последовательных 6-месячных периода продемонстрировал следующую динамику: за 3 месяца до начала терапии и 3 первых месяца лечения его падение составило 49,6%, с 3-го по 9-й месяцы лечения суммарный прирост ФЖЕЛ был равен +15,4%, а в последующие 6 месяцев – с 9-го по 15-й месяцы – +2,1%, что совпадало со стабилизацией результатов пробы с 6-минутной ходьбой и показателей DLCO.
DLCO к началу антифибротической терапии была заметно снижена у всех пациентов и в отличие от ФЖЕЛ была подвержена меньшим колебаниям. Максимальное уменьшение DLCO за 51 месяц наблюдения составило 37,1% (с 56,1% до 19,0% должной величины) у пациента З., пережившего 2 обострения ИЛФ. У остальных пациентов в течение 13-50 месяцев показатель DLCO снизился на 10-13% должных величин.
Динамика изменений в легких на компьютерных томограммах заключалась в постепенном нарастании ретикулярных изменений, дистальных тракционных бронхоэктазов преимущественно в кортико-базальных отделах легких и формировании «сотового легкого». У пациента З. наряду с признаками ОИП в периоды развития обострений ИЛФ отмечалось диффузное снижение прозрачности легких по типу «матового стекла» за счет инфильтрации интерстициальных структур, которое заметно уменьшалось после прекращения обострений.
Один из наблюдавшихся пациентов умер от нарастающей дыхательной недостаточности в результате прогрессирования ИЛФ после 27 месяцев проведения антифибротической терапии. Общая продолжительность жизни пациента с момента установления диагноза составила 4,5 года. Причиной смерти другого пациента, наблюдавшегося на протяжении 8 лет и получавшего антифибротическое лечение в течение 13 месяцев, стала острая дыхательная недостаточность, вызванная гриппом. Заболевание у данного пациента до развития гриппа протекало стабильно, признаки прогрессирования отсутствовали. В настоящее время проводится наблюдение за 3 из 5 пациентов, продолжающими антифибротическое лечение. Течение ИЛФ у них можно оценить как стабильное. Интересно отметить, что у пациентов с анамнезом курения (20 и более пачка/лет) заболевание протекало неблагоприятно, в то время как у никогда не куривших пациентов под влиянием лечения была достигнута стабилизация (табл. 1).
Обсуждение
Результаты наших наблюдений подтвердили уже доказанную целесообразность длительного применения пирфенидона для лечения пациентов с ИЛФ [11,12,17]. Наш первый опыт применения пирфенидона весьма скромен, но он был для нас первым шагом в освоении нового подхода к лечению пациентов с ИЛФ, которое не претендует на излечение фатального недуга, но способно продлить жизнь. Опыт оказался положительным: мы убедились в хорошей переносимости препарата пациентами при его применении на протяжении более 4 лет и наблюдали прекращение обострения ИЛФ у 2 пациентов после назначения пирфенидона в амбулаторных условиях. Сейчас оба антифибротических препарата зарегистрированы и стали доступны в России, и в ближайшее время мы узнаем о результатах их применения у значительно большего числа российских пациентов.
В поиске идеального антифибротического препарата: как сказать «нет» фиброзу печени?

Согласно последним статистическим данным, около 0,1% жителей Европейского региона страдают ЦП, т. е. ежегодно диагностируется 14-26 новых случаев ЦП на 100 тыс. населения, а в течение года от этой патологии погибает 170 тыс. человек (Altamirano-Barrera А. et al., 2017). Ранее считалось, что фиброз печени сопровождается необратимым изменением структуры органа, но на протяжении последних нескольких лет накоплены убедительные данные доказательной медицины, подтверждающие обратимость процесса. К сожалению, в настоящее время речь не идет об обратном развитии прогрессирующего фиброза, а рассматривается возможность достижения положительной динамики в уменьшении стадии патологического процесса и инволюции начальных изменений при фиброзе печени. Выбор современных антифибротических препаратов невелик: только немногие лекарственные средства подтвердили свои антифибротические свойства в ходе рандомизированных контролированных исследований. Считается, что идеальный антифибротический препарат должен избирательно блокировать активность основного источника образования избыточного экстрацеллюлярного матрикса (ЭЦМ) – звездчатых клеток печени. В данном обзоре рассматриваются преимущества и недостатки существующих антифибротических лекарственных средств.
Немного патофизиологии
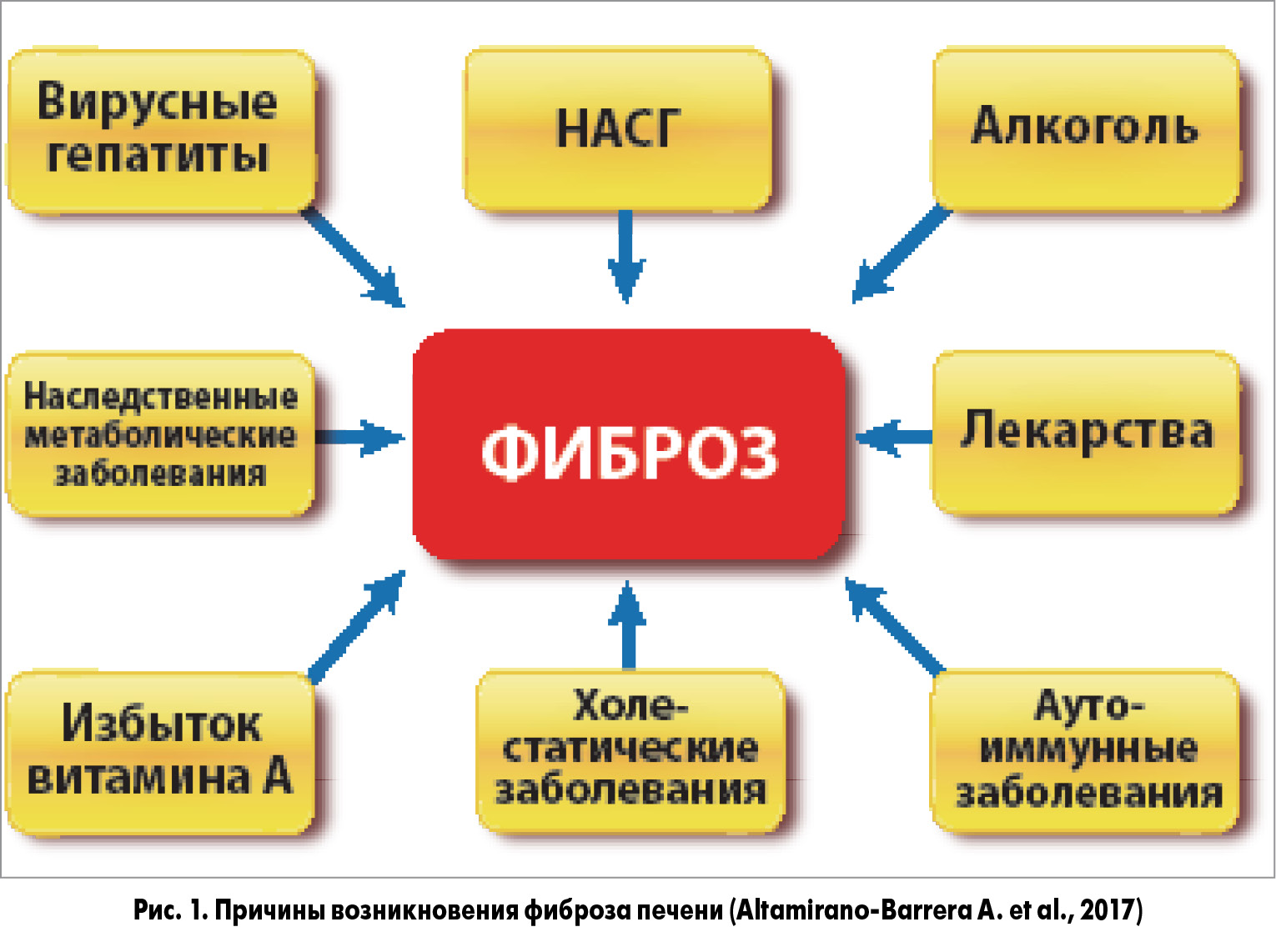
Ответ гепатоцитов на воспаление играет определяющую роль в патофизиологии фиброгенеза; активное участие в этом процессе принимают провоспалительные клетки, такие как моноциты и макрофаги. Активация макрофагов обусловливает выброс цитокинов и хемокинов, стимулирующих звездчатые клетки. Основным цитокином, активируемым макрофагами и обладающим профиброгенными свойствами, является трансформирующий фактор роста β (TGF-β): под его воздействием происходит превращение звездчатых клеток в миофибробласты (основной источник продукции ЭЦМ). Блокада рецепторов TGF-β приводит к ингибированию синтеза ЭЦМ и ускорению его деградации. В работе Friedman продемонстрирована основополагающая роль TGF-β в развитии фиброза печени и его инволюции при условии блокады действия этого цитокина.
Kluwe и соавт. (2010) подчеркивают роль c-Jun N-терминальной киназы (JNK) в воспалительном повреждении печени: в экспериментальных условиях введение антагонистов указанного фермента сопровождалось уменьшением прогрессирования фиброза.
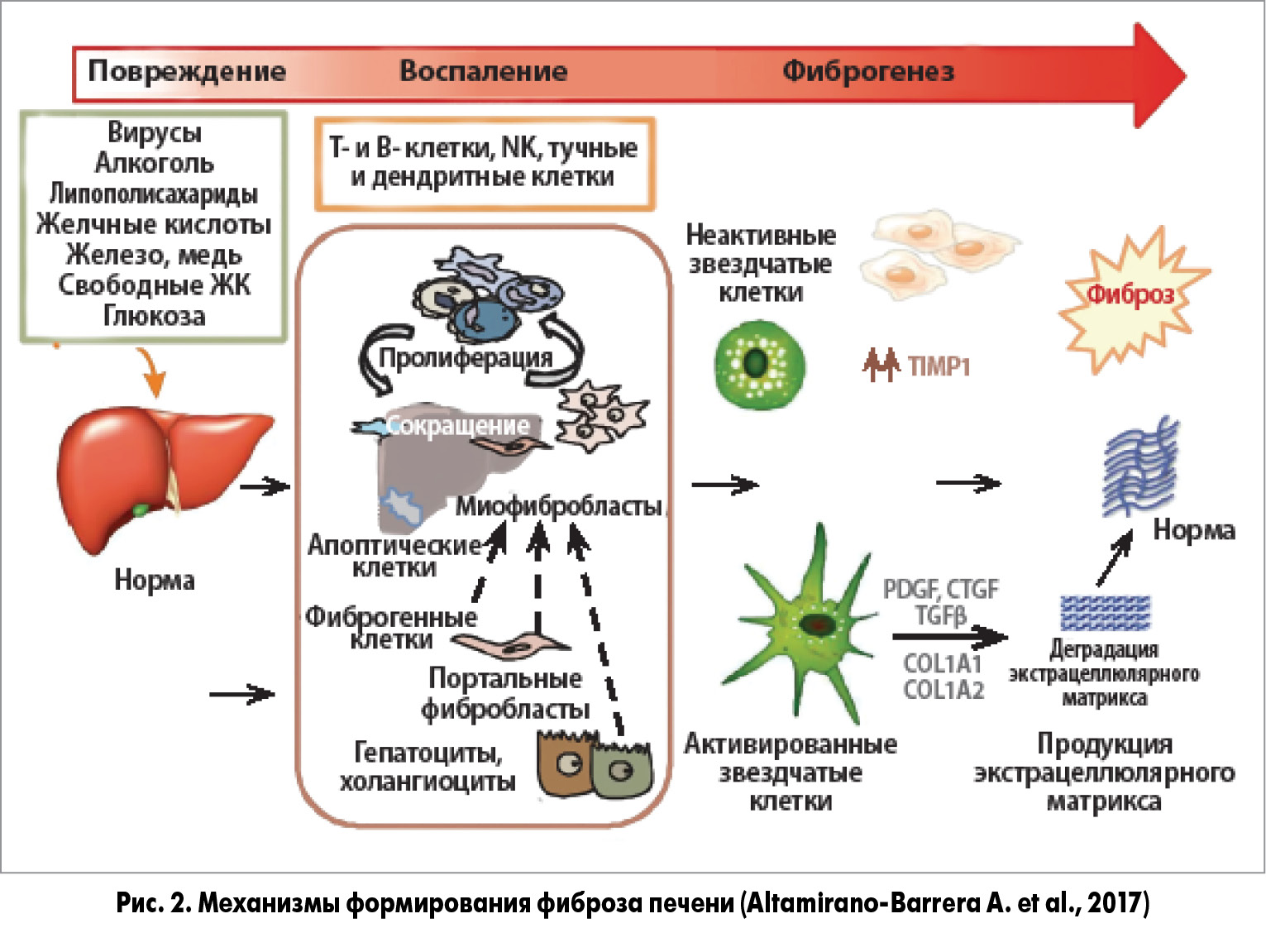
Изучение и понимание сложных механизмов формирования фиброза и ЦП позволили разработать эффективные терапевтические мероприятия, направленные на профилактику, предотвращение прогрессирования / обратное развитие фиброза и улучшение функции печени.
В настоящее время количество препаратов, обладающих доказанным выраженным антифибротическим действием, невелико. Поэтому лекарственные средства, способные противодействовать формированию фиброза, чрезвычайно ценятся гастроэнтерологами.
Препараты с антифибротическими свойствами
Терапию, направленную на подавление развития и сдерживание прогрессирования фиброза, подразделяют на несколько направлений, предполагающих:
Считается, что идеальный антифибротический препарат должен обладать всеми вышеперечисленными свойствами.
Наиболее эффективным способом профилактики формирования фиброза является исключение воздействия повреждающих факторов, но, к сожалению, это не всегда возможно. Несмотря на успешное применение новых противовирусных препаратов прямого действия и достижение устойчивого вирусологического ответа, у многих пациентов продолжают обнаруживать гистологические признаки фиброза и ЦП. Сохраняющиеся явления ЦП означают, что риск развития осложнений, свойственных данному заболеванию (портальная гипертензия, печеночная энцефалопатия, желудочно-кишечные кровотечения, печеночная недостаточность, спонтанный бактериальный перитонит, гепаторенальный синдром, ГЦК), остается чрезвычайно высоким. В случаях, когда поражение печени имеет невирусную этиологию, полностью исключить воздействие этиологических факторов не всегда удается. Поэтому наряду с устранением основных причин, приведших к заболеванию печени, применяют препараты патогенетической направленности, препятствующие развитию и прогрессированию воспаления, оксидативного стресса и фиброгенеза.
Кортикостероиды
В лечении различных заболеваний печени используются кортикостероиды (КС). Применение лекарственных средств этой фармакологической группы позволяет улучшить гистологическую картину печени у больных АИГ. А. Czaja и соавт. (2004) сообщили об уменьшении выраженности фиброза печени на 53% у пациентов, получавших КС на протяжении 57±7 месяцев. Исследователи также отметили снижение гистологической активности заболевания при применении КС по сравнению с плацебо (61 vs 32%; р=0,02). Молекулярные механизмы, посредством которых КС оказывают антифибротическое действие при АИГ, были относительно недавно описаны А. Montano-Loza и соавт. (2016): КС ограничивают повреждение печени, уменьшают молекулярные сигналы, направленные на активацию фиброгенеза, облегчают деградацию ЭЦМ. Однако большой спектр клинически значимых побочных действий, свойственных КС, существенно ограничивает возможность применения этих медикаментов в качестве антифибротических средств.
Урсодезоксихолевая (УДХК) и хенодезоксихолевая (ХДХК) кислоты
Доказано, что УДХК обладает некоторой противофибротической активностью: ее применение при первичном билиарном циррозе (в соответствии с новой терминологией – первичный билиарный холангит, ПБХ) способствует уменьшению клинических проявлений заболевания и замедлению прогрессирования фиброза печени. В работе Corpechot и коллег (2000) установлено, что терапия УДХК ассоциируется с 5-кратным снижением скорости прогрессирования ПБХ с начальных стадий заболевания до выраженного фиброза и ЦП (7% в год при использовании УДХК vs 34% при применении плацебо; р Особенности действия
Чем же глицирризин (гликозид, получаемый из корня солодки) заслужил такое привилегированное положение? Оказывается, он обладает выраженными противовоспалительными и антиаллергическими свойствами, имеет гепатопротекторное, антифибротическое, антиоксидантное, противоапоптотическое, антиканцерогенное, противовирусное и иммунорегуляторное действие. Противовоспалительную активность этого препарата объясняют особенностями структурного строения глицирризина (сходство молекул глицирризина и кортизола), за счет чего ему удается ингибировать ключевые ферменты метаболизма КС: 11-β- и 20-β-оксистероиддегидрогеназу, 5-β-редуктазу, что приводит к замедлению превращения кортизола в его неактивную форму, а также к увеличению концентрации эндогенного кортизола в крови. Глицирризин способен ингибировать ферменты, расщепляющие КС, поэтому его противовоспалительные свойства называют еще псевдокортикостероидным эффектом.
В экспериментальных исследованиях с участием лабораторных животных доказано, что глицирризин снижает экспрессию мРНК SMAD2 и SMAD3, уменьшает отложение коллагена в печени и активность фиброгенеза (Qu Y. et al., 2015). Эти же авторы в своей более ранней работе продемонстрировали замедление активации и пролиферации звездчатых клеток, усиление их апоптоза посредством транслокации NF-κB под воздействием глицирризина (Qu Y. et al., 2012). Антифибротические свойства глицирризина подтверждены еще в целом ряде исследований, проведенных на лабораторных животных (мыши, крысы): Х. Zhao и коллеги (2013) установили, что глицирризин препятствует развитию портальной гипертензии, а Т. Moro и соавт. (2008) зафиксировали ингибирование SMAD-опосредованной транскрипции гена коллагена I типа. Необходимо отметить, что глицирризин обладает еще одной уникальной способностью – он активирует коллагеназы, вызывающие дегрануляцию уже сформированного избыточного количества коллагена в ЭЦМ, способствуя тем самым обратному развитию фиброза.
Доказана способность глицирризина ингибировать апоптоз и некроз гепатоцитов посредством супрессии фактора некроза опухоли (ФНО) и каспазы-3. Это мнение полностью разделяют В. Liang и соавт. (2015), Х. Guo и коллеги (2013): ученые подтвердили наличие у препарата антиапоптотических свойств, позволяющих ему эффективно защищать гепатоциты и препятствовать развитию фиброза.
Еще одной немаловажной особенностью действия глицирризина является его иммуномодулирующая активность: в зависимости от исходного состояния иммунной системы препарат оказывает иммуностимулирующее или иммуносупрессивное действие. С. Tu и соавт. (2012) показали, что глицирризин предупреждал развитие воспалительного процесса в печени и формирование фиброза: он ингибировал инфильтрацию паренхимы печени Т-хелперами 1 типа, Th2, Th17, а также регулировал баланс Th1/Th2 и Treg/Th17. Ученые объяснили выявленные свойства препарата воздействием на JNK, ERK и PI3K/AKT-зависимые пути.
Мягкая противовирусная активность, способность усиливать некоторые иммунные функции (продукцию интерферона (ИФН), активность NK) и модулировать реакции роста лимфоцитов путем повышения синтеза интерлейкина-2 являются дополнительными преимуществами глицирризина.
Клиническое применение
Фармакологическая композиция, используемая для парентерального лечения различных хронических заболеваний печени, содержит 0,2% глицирризина, 2% глицина, 0,1% цистеина, физиологический раствор; форма выпуска для перорального приема вместо цистеина включает другую S-содержащую аминокислоту – метионин. Раствор глицирризина, предназначенный для парентерального применения, вводят в периферическую вену на протяжении 3-5 минут при этом пациенты могут лечиться амбулаторно.
В целом ряде исследований показано достоверное снижение уровня аланинаминотрансферазы (АЛТ) у пациентов с ХВГ, НАЖБП. Однако при различных заболеваниях используются разные дозы и схемы введения препарата. Например, Т. van Rossum и соавт. (2001) выполнили двойное слепое рандомизированное плацебо-контролированное исследование, рекомендуя больным хроническим гепатитом С, которые не ответили на противовирусную терапию ИФН (n=57), принимать 80, 160, 240 мг глицирризина или плацебо. Исследуемые препараты вводили внутривенно (в/в) 3 р/нед на протяжении 4 недель. Среднее снижение уровня АЛТ в конце исследования на фоне приема глицирризина было на 26% больше, чем в группе плацебо (6%). Эффективность терапии различными дозами глицирризина оказалась сопоставимой между группами.
В другом исследовании, имевшем подобный дизайн по подбору пациентов и выполненном этой же группой ученых, сравнивалась эффективность различных схем введения препарата: глицирризин назначали в одинаковой дозе, но вводили 3 р/нед или 6 р/нед на протяжении 4 недель. Среднее снижение АЛТ по сравнению с исходными значениями составило 26% при приеме препарата 3 р/нед и 47% при введении его 6 р/нед (в обоих случаях р Медична газета «Здоров’я України 21 сторіччя» № 24 (421), грудень 2017 р.