антирабический прием что это
Антирабическая помощь (иммунизация против бешенства)
В настоящее время единственной мерой защиты человека от этой смертельной болезни является вакцинация. Вакцина против бешенства вводится в первый день обращения в травматологический пункт.Схема вакцинации включает в себя шесть внутримышечных инъекций: в день обращения (0-й день), на 3-й, 7-й, 14-й, 30-й и 90-й дни от момента начала курса. Но следует помнить, что вакцинация максимально эффективна лишь при начале курса не позднее 14-го дня от момента укуса.
Пугающие курсы из 20-30 прививок под кожу живота ушли в прошлое. С 1993 года в практике используется концентрированная очищенная культуральная антирабическая вакцина (КОКАВ), которая позволила сократить курс вакцинации и уменьшить разовую прививочную дозу.
Обычная доза теперь составляет 1,0 мл внутримышечно. Взрослым и подросткам вакцина против бешенства вводится в дельтовидную мышцу, детям — в наружную поверхность бедра.
Защитные антитела появляются через 2 недели после начала прививок, достигая максимума через 30-40 дней. В связи с этим там, где можно думать о коротком инкубационном периоде (укусы в голову, шею, кисти и пальцы рук, гениталии, множественные укусы) вводят антирабический иммуноглобулин, который получают из сыворотки крови человека или лошади.
Иммуноглобулин вводят в течение 24 часов после возможного инфицирования, но не позднее 3 суток после контакта и до введения третьей дозы вакцины на 7-й день. Вводится иммуноглобулин однократно.
При этом одну половину дозы используют для обкалывания тканей вокруг укушенной раны (возможно орошение раны), вторую половину вводят внутримышечно в передненаружную поверхность верхней трети бедра (иммуноглобулин можно вводить в ягодичную мышцу).
Вакцина против бешенства переносится хорошо. Побочные эффекты наблюдаются всего в 0,02-0,03% случаев в виде лёгких аллергических реакций (сыпь).
Для постконтактной вакцинации отсутствуют противопоказания, поскольку заболевание смертельное.Поэтому, невзирая на наличие беременности или острой патологии, пострадавшиедолжны вакцинироваться.
Следует помнить, что во время всего курса вакцинации и в течение 6 месяцев после его окончания (итого 7-9 месяцев)строго противопоказаны:приём алкогольных напитков, физическое переутомление, перегревание на солнце или в бане/сауне, переохлаждение. Все эти факторы ослабляют действие вакцины, снижают выработку антител и подрывают иммунитет.
Лиц, которые имеют высокий риск заражения бешенством (сотрудники лабораторий, работающие с уличным вирусом бешенства; ветеринарные работники; егеря, охотники, лесники; лица, выполняющие работы по отлову и содержанию животных и другие профессиональные группы) вакцинируют с профилактической целью. В этом случае вакцина вводится внутримышечно в дельтовидную мышцу плеча по 1,0 мл в 0, 7 и 30 день. Ревакцинацию проводят однократно, в дозе 1,0 мл через год и далее каждые три года.
Антирабическую помощь в Курской области можно получить круглосуточно, обратившись в ОБУЗ «Курская городская больница скорой медицинской помощи» (г. Курск, ул. Пирогова, 14, тел.: 52-98-75), ОБУЗ «Курская областная детская больница №2» (г. Курск, ул. Хуторская, 43А, тел.: 53-65-07) и в Центральных районных больницах всем обратившимся бесплатно.
Что такое бешенство? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Бешенство (rabies, гидрофобия, водобоязнь) — это острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который посредством специфического воспаления тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Является предотвратимым при проведении своевременного курса вакцинации до (в профилактических целях) или после момента заражения.
Этиология
Вид — вирус бешенства Rabies virus:
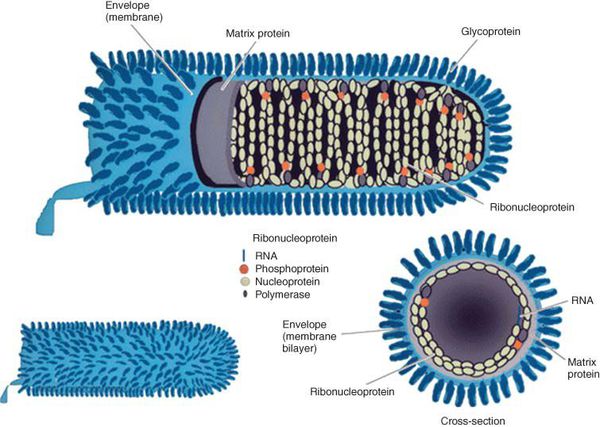
Вирус бешенства имеет вид винтовочной пули, размерами 75-175 нм, с одним плоским и другим закруглённым концами. РНК-содержащий вирус снаружи покрыт гликопротеиновым каркасом, имеющим специфические шипы (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Различают семь серотипов вируса бешенства. В РФ распространён серотип 1.
Вирус бешенства неустойчив в окружающей среде, практически мгновенно погибает под воздействием прямых солнечных лучей, при нагревании до 60°C инактивируется в течении 10 минут, при действии различных бытовых дезинфектантов и спирта, а также при высушивании — практически мгновенно, при воздействии желудочного сока — за 20 минут.
В трупах павших животных может сохраняться до трёх месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать заболевание. При оттаивании и повторном замораживании погибает — это, в совокупности в другими факторами, обуславливает невозможность такого пути заражения.
Культивация вируса происходит посредством внутримозгового заражения лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней. [1] [2] [3]
Эпидемиология
Бешенство — зоонозная природно-очаговая инфекция. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида).
Какие животные переносят бешенство
Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут болеть бешенством, но в подавляющем большинстве не представляют опасности для человека (например, птицы).
Как можно заразиться бешенством
В широкой практике вирус передаётся только через слюну, всё остальное является казуистическими случаями (при поедании животного — через мозговое вещество, при пересадке роговицы и т.п.).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний наличия кормовой базы грызунов, численности плотоядных животных.
Заражение может наступить при:
Следует понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передаёт человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии антирабической вакцинации у укушенного заболевают не более 30% человек. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и т.п. опасности для человека не представляет.
Восприимчивость всеобщая. Наибольшей опасности подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Ежегодно от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересной особенностью является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб. [1] [4] [5]
Симптомы бешенства
Инкубационный период бешенства составляет от 10 дней до 3 месяцев. Он зависит от локализации укуса:
Описаны казуистические случаи скрытого периода до 1 года.
В развитии бешенства выделяют несколько периодов, последовательно сменяющих друг друга (иногда без чётко прослеживающейся динамики):
После укуса формируется рубец, ничем не отличающийся от рубцов другого происхождения.
Первыми признаками бешенства у человека являются:
Симптомы бешенства у человека: общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон больных нарушен — нередки кошмары в начале болезни, сменяющиеся бессонницей. Нарастает беспричинная тревога, беспокойство, тоска, появляется страх смерти (с нарастающим компонентом), причём выраженность данных симптомов повышается в зависимости от того, насколько сильно человек осознает возможность заболевания.
Повышается чувствительность к раздражителям (звуковым, тактильным, световым) с постепенным нарастанием их выраженности. Крайняя степень — аэрофобия, фотофобия, акустикофобия, гидрофобия — характеризуется вздрагиванием всего тела при малейшем дуновении ветра, звуках, ярком свете, судорогами мышц глотки, одышкой, вытягиванием рук вперёд, чувством страдания на лице с экзофтальмом, расширением зрачка, взглядом в одну точку в течении нескольких секунд.
Часто симптомы бешенства у людей сопровождаются икотой и рвотой. Во рту скапливается густая вязкая слюна, больной покрывается холодным липким потом, повышается ЧСС (пульс).
Часто на этом фоне при прогрессировании заболевания возникает возбуждение, больные мечутся, взывают о помощи, могут приходить в яростное состояние с помрачением сознания — дерутся, рвут одежду, могут ударить окружающих или укусить. После наступает состояние относительного покоя, сознание проясняется, и поведение становиться вполне адекватным.
Наиболее известный симптом бешенства — гидрофобия, когда при попытке выпить воды или даже при виде и мысли о воде развивается характерный судорожный приступ. В течении нескольких дней из-за невозможности пить и есть развивается обезвоживание, снижение массы тела. Начинается обильное слюноотделение, больные не сглатывают слюну, и она стекает с уголков рта и по подбородку.
Не всегда бешенство включает все указанные периоды, иногда наблюдается выпадение продромального периода, фазы возбуждения, может наблюдаться картина восходящих параличей («тихое» бешенство) с более длинным инкубационным периодом и временем развития заболевания без типичных симптомов (часто верный диагноз не устанавливается).
Бешенство у детей имеет более короткий инкубационный период и чаще протекает в «тихой» форме без выраженного периода возбуждения.
У беременных бешенство может протекать в достаточно видоизменённой форме (часто первично принимается за токсикоз), летальность 100%, влияние на плод в настоящее время недостаточно изучено. [1] [2] [5]
Патогенез бешенства
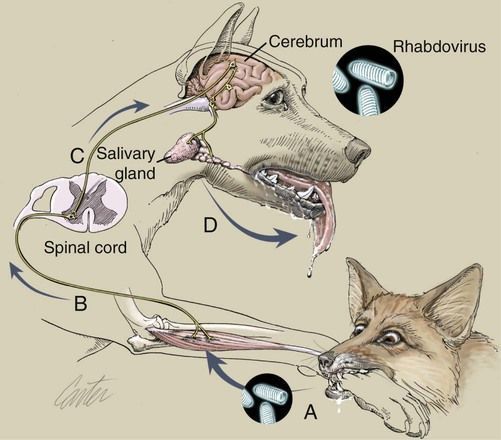
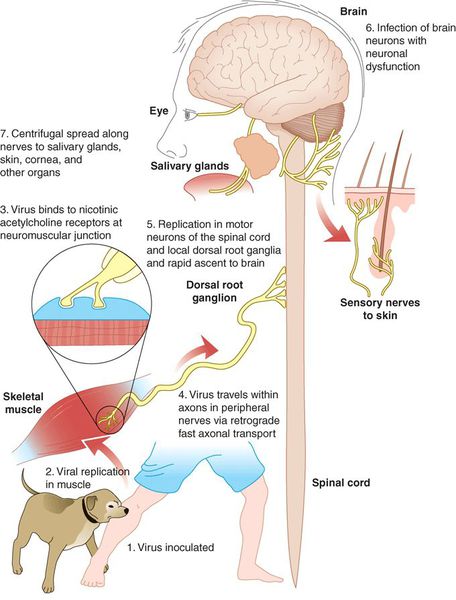
После укуса или ослюнения повреждённого кожного покрова вирус бешенства некоторое время (до трёх недель) находится в месте внедрения. После этого начинается его центростремительное распространение в направлении центральной нервной системы (ЦНС) по периневральным пространствам со средней скоростью 3 мм/ч (аксоплазматический ток). Каких-либо значимых изменений в структуре нервной ткани не отмечается.
Возможно лимфогенное распространение вируса, однако роли в патогенезе и заражении это не играет.
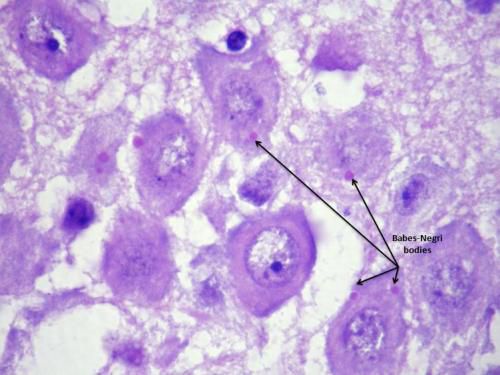
При исследовании материала мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
Из мозга вирус по центробежным нефронам попадает в различные органы и ткани, в том числе и слюнные железы и выделяется со слюной в окружающую среду. [1] [2] [3]
Классификация и стадии развития бешенства
Осложнения бешенства
Ввиду быстрого наступления смерти при развитии бешенства осложнения просто не успевают развиться. [1]
Диагностика бешенства
Диагностика бешенства происходит на основании комплекса эпидемиологических и клинико-лабораторных данных. Общеклинические методы исследований малоинформативны.
Из специфических лабораторных тестов выделяют прижизненные методы и посмертные (имеют наибольшее значение). Практически все они недоступны в общелабораторной сети и выполняются только в лаборатории особо опасных инфекций (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
Посмертные диагностические методы:
Лечение бешенства
При заражении человека и появлении начальных симптомов бешенства практически неизбежен летальный исход. В мире известно лишь о нескольких случаях излечения от развившегося бешенства (т.н. «Милуокский протокол» — введение в искусственную кому с поддержанием основных жизненных функций), однако в большинстве случаев любые методы лечения оказываются неэффективными и способны лишь незначительно продлить время жизни человека.
В целях повышения качества жизни и уменьшения страданий больного помещают в отдельную изолированную палату с минимизированными факторами внешней агрессии (затемнение, звукоизоляция, отсутствие сквозняков). Назначается комплекс лекарственных средств, направленный на уменьшение возбудимости нервной системы, дезинтоксикацию организма, поддержку дыхательной и сердечно-сосудистой функций. [1] [3]
Народные средства для лечения бешенства неэффективны, при контакте с предположительно больным животным нужно немедленно обратиться к врачу.
Прогноз. Профилактика
Основным средством предупреждения распространения и заболевания бешенством является выполнение ряда профилактических мероприятий, позволяющий снизить риски инфицирования и развития заболевания.
Выделяют мероприятия, направленные на предотвращение распространения бешенства в природе (как дикой, так и в антропургической среде):
В случае, если произошла встреча с животным и последующее прямое ослюнение им повреждённых кожных покровов (слизистых оболочек) или укус необходимо провести комплекс профилактических мероприятий, направленных на предотвращение потенциального заражения вирусом бешенства и развитие заболевания.
В первую очередь необходимо оценить и зафиксировать:
По возможности животное доставляют в ветеринарную службу для осмотра и помещения на карантин до 10 дней, при гибели животного должно быть обязательно проведено исследование на бешенство.
Постэкспозиционная профилактика
Постэкспозиционная профилактика (ПЭП) — это оказание первой помощи после контакта с предположительно заражённым животным. ПЭП позволяет предотвратить проникновение вируса в центральную нервную систему, которое неминуемо приводит к смерти.
ПЭП заключается в следующем:
Как можно раньше после укуса необходимо промыть рану концентрированным мыльным раствором и незамедлительно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения показаний к проведению антирабической вакцинации и её объёму. При этом будет иметь значение наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и локализация повреждений и др.
Достаточно распространены мифы и излишние страхи о возможности заражения в абсолютно невозможных для этого ситуациях или, напротив, преуменьшение рисков в действительно опасной ситуации. Поэтому не следует оставлять такие инциденты на самотёк, необходимо изложить все факты врачу на приёме и совместно принять верное решение.
Единственным методом высокоэффективного предотвращения развития заболевания и сохранения жизни человека является вакцинация.
В зависимости от степени риска практикуется введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все вакцины от бешенства являются взаимозаменяемыми, в РФ допускается введение до шести доз вакцины, в прочих странах курс может несколько отличаться в зависимости от вакцины.
Введение вакцин должно осуществляться строго по графику, утверждённому производителем и лечащим врачом. Отход от схемы грозит нарушением выработки антител и смертью.
ПЭП зависит от степени контакта с животным, предположительно заражённым бешенством:
Противопоказания к вакцинации
Не существует абсолютных противопоказаний к вакцинации от бешенства. При наличии каких-либо заболеваний и состояний, препятствующих проведению процедуры, её выполнение должно осуществляться в стационаре под контролем медицинского персонала и прикрытием противоаллергических и иных средств.
Чем раньше начат курс вакцинации, тем больше шансов на благоприятный исход ситуации, поэтому основное правильное действие после опасной ситуации — незамедлительно очно посетить врача-рабиолога, который проведёт анализ ситуации и примет ответственное решение.
Как правило, вакцинация не приводит к каким-либо негативным последствиям, наиболее выраженные из них — это умеренная болезненность и чувствительность в районе инъекции и аллергические реакции, достаточно легко купируемые соответствующими средствами.
На время вакцинации следует отказаться от чрезмерных нагрузок на организм, приёма иммунодепрессивных препаратов (при возможности), употребления алкоголя (имеют место случаи ухода в длительный запой и пропуска прививок), так как истощающие и иммунодепрессивные влияния могут ослабить выработку защитных антител и быть причиной неудачи вакцинации.
После окончания курса все ограничения снимаются, так как к этому времени происходит формирование адекватного уровня иммунитета и гибель вируса. [1] [3]
Антирабическая помощь и профилактика бешенства
По данным ВОЗ, бешенство является десятой по значимости причиной смерти людей в структуре инфекционных заболеваний и регистрируется более, чем в 150 странах. Ежегодно в мире от этой болезни погибает более 55 тысяч человек. В РФ ежегодно регистрируется от 4 до 22 случаев заболевания. Вместе с тем, за медицинской помощью в связи с нападением животных, каждый год обращается до 450 тысяч человек. За всю историю наблюдений известно, что от бешенства удалось излечить только троих заразившихся, поэтому единственно эффективным средством спасения является профилактика.
Неспецифическая профилактика. В кратчайшее время после укуса рану необходимо обработать. Выполняется обильное промывание проточной водой с мылом. Глубокие раны промывают струей мыльной воды с помощью катетера. После этого, края раны и кожа вокруг нее обрабатывается медицинским спиртом или настойкой йода, поле вокруг раны обкалывается антирабическим иммуноглобулином.
Специфическая профилактика. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу, а затем на 3,7, 14, 30 и 90 дни. Если за укусившим животным удалось установить наблюдение, и в течение 10 суток после укуса оно осталось здоровым, то дальнейшие инъекции прекращают. Во время вакцинации и в течение 6 месяцев после последней прививки запрещено употребление алкоголя. В период вакцинации также необходимо ограничить употребление в пищу продуктов, способных вызвать у пациента аллергическую реакцию.
В соответствии с Приказом Минздрава России от 07.10.97 г. №297 «О совершенствовании мероприятий по профилактике заболевания людей бешенством», на базе приёмного покоя ГОБУЗ «Новгородская областная клиническая больница» организован Центр антирабической помощи населению. Центр курирует антирабическую помощь в районах Новгородской области. Руководит службой Дмитрий Володин, врач травматолог-ортопед высшей квалификационной категории. По всем спорным вопросам, касающимся необходимости и порядка профилактики бешенства можно обращаться в антирабическую службу по тел. : 8-921-842-69-14 или 8-921-842-69-17
 ГУЗ «КИМОВСКАЯ ЦЕНТРАЛЬНАЯ РАЙОННАЯ БОЛЬНИЦА»
ГУЗ «КИМОВСКАЯ ЦЕНТРАЛЬНАЯ РАЙОННАЯ БОЛЬНИЦА»
Официальный сайт центральной больницы г. Кимовска и Кимовского района
Организации и оказания антирабической помощи.
Тульской области от______№___
Инструкция для врачей — хирургов (травматологов)
по вопросам организации и оказания антирабической помощи.
Бешенство остается одной из актуальных медико-социальных проблем современного общества.
Источником и резервуаром вируса являются дикие животные, преимущественно лисы, волки и енотовидные собаки, а среди домашних животных — собаки, кошки, сельскохозяйственные животные. Человек, как правило, заражается при укусе, ослюнении поврежденной кожи или слизистых, редко через загрязненные слюной больного животного предметы, при разделке туш и т.д. Вирус в слюне больного животного появляется не ранее, чем за 10 дней до развития у него симптомов бешенства, что определяет срок наблюдения при укусе домашним животным.
Инкубационный период — от нескольких дней до 1 года (чаще 30-90 дней), зависит от инфицирующей дозы и места укуса: наиболее опасны укусы лица, пальцев и кистей рук, половых органов.
Перечень действующих нормативно-правовых актов и организационных документов:
1.СП 3.1.7.2627-10 «Профилактика бешенства среди людей»;
2.Постановление Главного государственного санитарного врача Российской Федерации от 01.02.2012 № 13 «Об усилении мероприятий, направленных на профилактику бешенства в Российской Федерации»;
3. Приказ Министерства здравоохранения Российской Федерации от 07.10.1997 № 297 «О совершенствовании мероприятий по профилактике заболеваний людей бешенством»;
4. Методическме указания 4.2.2839-11 «Порядок отбора, упаковки, хранения и транспортирования биологического материала для лабораторной диагностики бешенства»;
5. Инструкции по применению вакцины против бешенства и антирабического иммуноглобулина.
Для проведения профилактической и лечебно-профилактической иммунизации человека против бешенства в РФ зарегистрированы следующие медицинские иммунобиологические препараты:
1. Вакцина антирабическая культуральная концентрированная очищенная инактивированная сухая (производство ФГУП «Предприятие зпо производству бактерийных и вирусных препаратов института полиомиелита и вирусных энцефалитов им. М.П. Чумакова РАМН»);
2. Вакцина антирабическая культуральная концентрированная очищенная инактивированная («КОКАВ»), лиофилизат для приготовления раствора для внутримышечного введения и антирабического иммуноглобулина (ФГУП«НПО«Микроген»);
3. Вакцина антирабическая культуральная инактивированная для иммунизации человека («Рабивак-Внуково-32», лиофилизат для приготовления раствора для подкожного и внутримышечного введения и антирабического иммуноглобулина (производства ФГУП НПО «Микроген»);
4. Вакцина «Рабипур» (производство «Новартие Вакцинас и диагностике ГммбХ Ко, КГ, Германия) и др. Для проведения постэкспозиционной лечебно-профилактической иммунизации человека против бешенства:
1. Иммуноглобулин антирабический из сыворотки крови лошади (производство РосНИПЧИ «Микроб», Россия, ЗАО «Биолек», г.Харьков, Украина);
2. Иммуноглобулин антирабический из сыворотки крови лошади жидкий, раствор для инъекций (производство ФКУЗ РосНИПЧИ «Микроб»);
3. Иммуноглобулин антирабический из сыворотки крови человека (производство ООО «Сычуанская Юанда Шуян фармацевтическая компания» Китай, ОАО «Торговый дом Аллерген») и др.
1.Первичная обработка раны:
Раневую поверхность (ссадина, царапина, рана) или места ослюнения немедленно или как можно раньше (в течение 24 часов) после укуса или ослюнения обильно промыть в течение нескольких минут (до 15 минут) водой с хозяйственным мылом (10-20% концентрации) или другим моющим средством. После этого края раны обработать 70% спиртом или 5% водно-спиртовым раствором йода или любым других дезинфицирующим средством.
2.Хирургическая обработка раны проводится только при необходимости, после предварительной обработки:
— при обширных ранах — несколько наводящих кожных швов;
-по косметическим показаниям (наложение кожных швов на раны лица);
— прошивание кровоточащих сосудов в целях остановки наружного кровотечения.
3.Показания к введению антирабических препаратов:
Контакт и укусы людей бешенными, подозрительными на бешенство или неизвестными животными. Под контактом подразумеваются раны, царапины, ссадины и места ослюнения.
Антирабическая вакцина обеспечивает выработку активного иммунитета через 10-14 дней от момента начала профилактики. Введение иммуноглобулина антирабического обеспечивает максимальную концентрацию антител через 2-3 дня.
| Категорияповреждения | Характер контакта у человека | Данные оживотном | Лечение |
| 1. | Нет повреждений и ослюнения кожных покровов. Нет прямого контакта | Больное бешенством | Не назначается |
| 2. | Ослюнения неповрежденных кожных покровов, ссадины, одиночные поверхностные укусы и царапины туловища, верхних и нижних конечностей (кроме головы, лица, шеи, кисти, пальцев рук и ног,гениталий), нанесенные домашними и сельскохозяйственными животными | Если в течение 10 суток наблюдения заживотным оно остается здоровым, то лечение прекращают (т.е. после 3-ей инъекции). Во всех других случаях, когда невозможно наблюдение за животным (убежало, убито, исчезло и др.) лечение продолжить по схеме. | Начать лечение немедленно по схеме: КОКАВ 0, 3,7, 14, 30 и 90 день |
| 3. | Любые ослюнения слизистых оболочек, любые укусы головы, лица, шеи, кисти, пальцев рук и ног, гениталий, множественные укусы иглубокие одиночные укусы любой локализации, нанесенные домашними и сельскохозяйственными животными. Любые ослюнения и повреждения, нанесенные дикими плотоядными животными, летучими мышами и грызунами. | Если животное вПериод наблюдения (10 суток и более) Осталось здоровым, то лечение прекращают, во всех остальных продолжают по схеме. | Начатькомбинированное лечение немедленно и одновременно: АИГ в 0 день + КОКАВ по 1,0 мл в 0, 3, 7, 14, 30 и 90 день. |
4. Сроки введения антирабических препаратов.
Введение антирабических препаратов должно осуществляться как можно раньше, в первые 24 часа. При комбинированном курсе: антирабическая вакцина вводится после введения иммуноглобулина антирабического. Последний срок введения гомологичного препарата (антирабического) — не позднее 7 дня после контакта с больным и подозрительным на заболевание бешенством животным, гетерологичного — не позднее 3 дня.
Курс лечения антирабической вакцины назначается независимо от срока обращения пострадавшего за помощью, даже через несколько месяцев.
5. Последовательность и техника введения антирабических препаратов.
Иммуноглобулин гомологичный вводят внутримышечно, взрослым и детям — 1 дозу (20 МЕ/кг) но не более 20 мл, т.к. это может подавить продукцию антител. Часть дозы — максимально — вводят, инфильтрируя в рану, а остаток — внутримышечно (бедро, ягодица) вместе с Пой дозой вакцины, вводимой в дельтовидную мышцу — как можно дальше от места инъекции иммуноглобулина. В случае задержки, иммуноглобулин должен быть введен не позднее седьмого дня после первой дозы вакцины, независимо от интервала времени между укусом и началом терапии. Для обеспечения хорошей инфильтрации пораженных участков у детей (особенно при множественных укусах) препарат разводят в 2-3 раза 0,9% раствором хлорида натрия.
Иммуноглобулин гетерологичный вводят в дозе 40 МЕ/кг только после постановки внутрикожной пробы с препаратом, разведенным 1:100. При отрицательной пробе под кожу плеча вводят 0,7 мл разведенного 1:100 и через 10 минут при отсутствии реакции дробно в 3 приема с интервалом 10-15 минут — всю дозу неразведенного препарата, подогретого до 37+0,5 гр. Часть дозы вводят вокруг мест укуса, а остальное внутримышечно. При положительной внутрикожной или подкожной пробах препарат вводят по витальным показаниям при дробной сенсибилизации: перед 1-й дозой — в/м антигистаминный препарат, рекомендуется и/к 0,1% раствор адреналина в возрастной дозе. Препарат вводится не позднее 3-х суток после укуса.
Если анатомическое расположение повреждения (кончик пальца и др.) не позволяет ввести всю дозу АИГ в ткани вокруг ран, то остаток АИГ вводят внутримышечно (наружная верхняя часть бедра взрослым, переднебоковая область бедра детям). Всю дозу АИГ вводят в течение одного часа.
Введение антирабического иммуноглобулина должно осуществляться за 15-30 минут до введения антирабической вакцины. Необходимо строго соблюдать последовательность введения антирабических препаратов. Введение иммуноглобулина антирабического после ведения антирабической вакцины строго запрещается. Локализация введения иммуноглобулина должна отличаться от места введения вакцины. Вакцину вводят на другой стороне.
КОКАВ. Перед применением в ампулу с вакциной вносят 1 мл растворителя, раствор должен быть использован в течение не более 5 минут. Растворенная вакцина вводится медленно внутримышечно в дельтовидную мышцу плеча, детям до 5 лет — в верхнюю часть переднебоковой поверхности бедра.
Введение вакцины в ягодичную область не допускается.
6. Расчет дозы антирабического иммуноглобулина.
Гомологичный АИГ вводится в дозе 20 ME на 1 кг массы тела, гетерологичный АИГ — 40 ME на 1 кг массы тела. На производственной этикетке упаковки (флакона) указывается фактическая активность иммуноглобулина данной серии (минимальный титр для гомологичного и гетерологичного АИГ — 150/МЕ на 1 мл).
Например, масса тела пострадавшего составляет 65 кг, фактическая активность гетерологичного АИГ серии 0236 (производство Украина) 257 МЕ/мл, форма выпуска ампула объемом 5 мл. Для определения дозы и количества ампул для введения необходимо вес тела (65 кг) умножить на 40 ME (для гетерологичного АИГ 40 ME на 1 кг) и разделить полученное число на фактическую активность препарата (257 МЕ/мл), т.е.:
65 х 40/257 = 10 мл. Таким образом, необходимо для
комбинированного курса лечения 2 ампулы по 5 мл.
При введении гомологичного АИГ — доза в 2 раза меньше, необходимо 3 ампулы по 2 мл (форма выпуска по 2 мл).
В случае введения антирабических препаратов, не зарегистрированных в России (например, при пребывании за рубежом), необходимо продолжить курс лечебно-профилактической иммунизации против бешенства, препаратами зарегистрированными в России.
8. Взаимодействие с лекарственными средствами и другими МИБП.
При необходимости проведения экстренной профилактики столбняка последнюю осуществляют только после введения АИГ и Пой дозы антирабической вакцины.
Введение других МИБП допускается не ранее чем через 2-3 месяца после завершения курса комбинированного антирабического лечения. Прием кортикостероидов и иммунодепрессантов могут привести к сбою выработки иммунитета.
9. Нарушение сроков введения антирабической вакцины.
Необходимо соблюдение введения первых 3-х доз антирабических препаратов в соответствии со схемой — 0, 3, 7 дни. При прерывании курса введения схема назначения и введения индивидуальна, в основном при прерывании курса со сроком более 1 месяца — вводят по новой схеме.
10. Повторное назначение курса лечебно-профилактических прививок.
Если с момента завершения лечебно-профилактического курса (полного) прошло более 1 года или курс лечения был прерван, неполный (только 3 инъекции), пострадавшему назначается курс в соответствии со схемой.
Если с момента завершения лечебно-профилактического курса (полного) или профилактического (полный — 3 инъекции вакцинации + 1 ревакцинация) прошло менее 1 года, пострадавшему назначается 3 инъекции по 1,0 мл по схеме 0. 3, 7 дни.
Доза и схема введения иммунизации как и для взрослых.
12. Секционный материал.
При вскрытии трупа, подозрительного на заболевание бешенством и возникновении аварийной ситуации, вызванной повреждением кожных покровов, проводится местная обработка ран, назначается курс лечебно-профилактической иммунизации против бешенства.
При подозрении на заболевание бешенством для постмортальной диагностики осуществляют забор секционного материала (аммонов рог, мозжечок, кора больших полушарий, слюнные железы, размером 15 х 15 мм по 2 пробы для ПЦР-диагностики и вирусологического исследования). Пробы секционного материала помещают в стерильные пластиковые флаконы, содержащие физиологический раствор, покрывающий весь материал и сохраняют при температуре до минус (20+4) град. Запрещается помещать и хранить секционный биологический материал в формалине, а также в парафиновых блоках. Отобранный материал до упаковки для транспортирования хранится при температуре 20+4 град, в течение 30 суток с момента отбора проб. Доставка осуществляется в термоконтейнере с охлаждающими элементами (замороженными при температуре минус 20+4 градусов в течение 20+2 часа) в лабораторию по согласованию с Управлением Роспотребнадзора по Тульской области. В направлении указывается наименование ЛПО, ФИО, возраст больного, место жительства, предварительный диагноз, эпидемиологический анамнез, вид материала, дата и время взятия материала.
13. Профилактическая (предэкспозиционная) иммунизация.
Профилактическая (предэкспозиционная) иммунизация проводится путем трехкратного в/м введения 1 дозы вакцины (0,3,7 день) с ревакцинацией через 12 месяцев, далее каждые 3 года. Лицам групп риска рекомендуется ежегодный контроль уровня специфических антител: в случаях его снижения ниже 0,5 МЕ/мл проводится однократная ревакцинация одной иммунизирующей дозой.
14. Прививочные реакции и осложнения.
Культуральные вакцины не вызывают неврологических осложнений и могут применяться у лиц с неблагоприятным неврологическим анамнезом. В месте введения могут быть легкие реакции — болезненность, отек и уплотнения, краснота, зуд. Общее недомогание, повышение температуры, увеличение лимфоузлов, артриты, миалгии редки. Перерыв в прививках на 1-2 дня и прием жаропонижающих средств обычно ликвидирует симптомы болезни. Описаны единичные случаи аллергических реакций.
После применения гетерологичного антирабического иммуноглобулина возможно развитие местной аллергической реакции, наступающей на 1-2 день после введения и осложнений: анафилактический шок, сывороточная болезнь на 6-8 день.
15. Центр по борьбе с бешенством.
Центр по борьбе с бешенством (ФГБУ «НЦЭСМП» Минздравеоцразвития России), контактные телефоны (499)-241-37-84. Вопросы о проведении исследования на определение уровня вируснеитрализующих антител в сыворотке крови можно уточнить в Центре по борьбе с бешенством.
16. Введение медицинской документации:
Сведения об обращении за медицинской помощью по поводу укуса, ослюнения, нанесенного животным, о медицинском осмотре перед вакцинацией, проведении иммунизации вносятся в медицинскую документацию и индивидуальные отчетные формы:
1. ф.045/у «Карта обратившегося за антирабической помощью»;
2. ф.064/у «Журнал учета профилактических прививок»;
3.ф. ООЗ/у «Медицинская карта стационарного больного»;
4.ф. 025/у-87 «Медицинская карта амбулаторного больного»;
5. ф. 026/у-2000 «Медицинская карта ребенка»;
6.ф.112/у «История развития ребенка»;
7. ф.ОбО/у «Журнал учета инфекционных заболеваний»;
8. ф.074/у «Журнал регистрации амбулаторных больных».
Тульской области от №___
Памятка дежурному врачу
При обращении за медицинской помощью по поводу укусов (ослюнения), нанесенных животными необходимо:
1. Обработать рану (ссадину, царапину и т.д.), место ослюнения: обильно промыть мыльным раствором 10%, далее любым антисептическим раствором — спиртом, йодом и др.в случае кровотечения — остановить, избегать хирургического вмешательства.
2. Опросить пострадавшего, выяснить обстоятельства контакта с животным, в первую очередь, вид животного, принадлежность (бродячая, хозяйская), спровоцированный или нет укус. Зарегистрировать данные о пострадавшем в журнале амбулаторного приема больных (ф.074/у), заполнить карту ф.045/у «Карта обратившегося за антирабической помощью», ф.058/у «Экстренное извещение об инфекционном заболевании, пищевом, остром профессиональном отравлении, необычной реакции на прививку» и передать о пострадавшем в ФБУЗ «Центр гигиены и эпидемиологии в Тульской области» или его филиал (по территориальному расположению).
3. По показаниям назначить курс лечебно-профилактической иммунизации против бешенства (медицинское наблюдение по результатам ветеринарного наблюдения за животным, полный курс КОКАВ, комбинированный курс КОКАВ + АИГ и т.д.) и выдать на руки пострадавшему справку о назначении и проведении курса прививок против бешенства для представления в лечебно-профилактическое учреждение по месту жительства для продолжения курса.
4. Ознакомить под роспись пострадавшего об опасности заболевания бешенством при несвоевременности и не проведения курса прививок против бешенства.
5. При назначении комбинированного курса КОКАВ + АИГ, тяжелых повреждениях, нахождении пострадавшего в алкогольном опьянении для проведения курса прививок госпитализировать пострадавшего в стационар.
6. В случае отказа от госпитализации при необходимости введения АИГ необходимо обеспечить медицинское наблюдение в течение 6 часов в амбулаторно-поликлинических условиях.
7. При отказе пострадавшего от лечебно-профилактического курса против бешенства, оформить отказ за 2-я подписями (врача и пострадавшего).
8. Провести экстренную профилактику столбняка по показаниям.
9. При обращении заполнить ф.045/у и передать её в течение рабочего дня врачу-травматологу (хирургу), ответственному за антирабическую помощь, для контроля за дальнейшим проведением прививок против бешенства пострадавшим в ЛПО по месту жительства или антирабическом центре.
Тульской области от______№___
Форма годового отчёта об оказании антирабической помощи
(для врачей-травматологов (хирургов),ответственных за оказание антирабической помощи) для представления в областной центр антирабической помощи
Составлять отчет на основании формы 054/у «Карта обратившегося за антирабической помощью» (по закрытым картам).
1. Количество обратившихся за медицинской помощью по поводу укусов, ослюнений, нанесенных животными, в ЛПО.
2. Из них количество подлежащих лечебно-профилактической иммунизации против бешенства всего, в т.ч.:
2.1. вакцинированные полные курсом КОКАВ + АИГ;
2.2. вакцинированные полным курсом КОКАВ (без АИГ);
2.3. вакцинированные прерванным курсом, так как животное здорово КОКАВ (3 прививки) +АИГ;
2.4. вакцинированные прерванным курсом, так как животное здорово КОКАВ (3 прививки) без введения АИГ;
2.5. отказ от прививок;
2.6. самовольно прервавшие курс прививок;
2.7. выбывшие в другой регион.
3. Количество госпитализированных.
4. Количество осложнений после введения антирабических препаратов;
5. Количество пострадавших по видам домашних животных:
5.1. домашние животные — собаки, доступные наблюдению или исследованию (постмортальная диагностика);
5.2. домашние животные — собаки бродячие, недоступные наблюдению;
5.5. КРС, МРС и прочие сельскохозяйственные животные;
5.6. прочие домашние животные;
6. Количество пострадавших по видам диких животных:
6.2. другие дикие плотоядные;
Тульской области от №___
Алгоритм расчета антирабической вакцины и антирабического
иммуноглобулина на год работы.
Определение годовой потребности в антирабических препаратах осуществляется исходя из среднего числа количества лиц, обратившихся с укусами, за антирабической помощью за год.
1. Определение среднего количества лиц с укусами (среднеарифметическая величина за последних три года «САВ»).
2. Расчет потребности антирабической вакцины.
— полный курс вакцинации (получают 34% из числа укушенных)
— шестикратная иммунизация КОКАВ (6 ампул/комплекта)«САВ» х 0,34 х 6 ампул = количество комплектов на полный курс вакцинации;
— неполный трехкратный курс вакцинации (получают 37% из числа укушенных) (КОКАВ 3 ампулы/комплекта)«САВ» х 0,37 х 3 ампулы = количество комплектов на неполный курс вакцинации.
— неполный четырехкратный курс вакцинации (получают 3,5% из числа укушенных) (КОКАВ 4 ампулы/комплекта) по причине выезда в другие регионы. «САВ» х 0,035 х 4 ампулы = количество комплектов на неполный курс вакцинации.
— неполный двукратный курс вакцинации (получают 9% из числа укушенных) (КОКАВ 2 ампулы/комплекта) по причине самовольного прерывания. «САВ» х 0,09 х 2 ампулы = количество комплектов на неполный курс вакцинации.
— 16% не вакцинировались (отказ от вакцинации). Кроме того к полученной сумме необходимо прибавить 10% (неснижаемый запас). Количество вакцины должно быть кратное пяти.
3. Расчет антирабического иммуноглобулина (лошадиного).
введение антирабического иммуноглобулина получают 12% из числа укушенных, используется 3 ампулы по 5 мл. на пострадавшего или 15 мл. «САВ» х 0,12 х 15 мл. = годовая потребность лошадиного иммуноглобулина. Детям раннего возраста, лицам с аллергическими заболеваниями и поздно обратившимся (после 3-х суток) показано введение человеческого иммуноглобулина, 10% от общего объема АИГ должен быть человеческий антирабический иммуноглобулин.
Годовая потребность лошадиного иммуноглобулина х 0,1 = потребность человеческого антирабического иммуноглобулина.


 ГУЗ «КИМОВСКАЯ ЦЕНТРАЛЬНАЯ РАЙОННАЯ БОЛЬНИЦА»
ГУЗ «КИМОВСКАЯ ЦЕНТРАЛЬНАЯ РАЙОННАЯ БОЛЬНИЦА»
