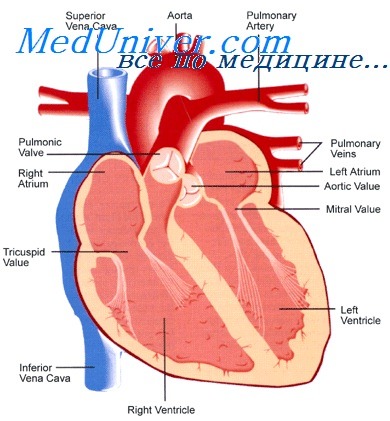
аорто легочная коллатераль что это
Случай успешной паллиативной коррекции тетрады Фалло
В научно-консультативный телемедицинский центр поступила выписка пациента И. 32 лет из Костромы с диагнозом:
ВПС — Тетрада Фалло (дефект межжелудочковой перегородки, стеноз легочной артерии, декстрапозиция аорты, гипертрофия правого желудочка). Хроническая сердечная недостаточность 2а, функциональный класс 3. Кифосколиоз грудного отдела позвоночника. Хронический панкреатит, вне обострения. Дуоденогастральный рефлюкс.
Обледование по месту жительства
Диагноз «врождённый порок сердца» был установлен после рождения. Но лечение пациент не получал. В дошкольном возрасте пациент госпитализировался в больницу г. Иваново на обследование, однако от оперативного лечения мать отказалась. Пациент неоднократно проходил стационарное лечение в областном кардиодиспансере без эффекта, при этом от операции отказывался.
В возрасте 32 лет пациент в тяжелом состоянии госпитализирован в ОГБУЗ Костромской кардиодиспансер с диагнозом: «Тетрада Фалло».
Пациент предъявил жалобы на одышку, усиливающуюся при небольшой физической нагрузке, подъеме на 1 этаж и ходьбе на расстояние более 500 м.
Из объективного обследования:
выраженный акроцианоз, симптом «барабанных палочек», симптом «часовых стекол». Дыхание везикулярное, хрипов нет. Грубый систолический шум во всех точках аускультации, АД=105/80 мм.рт.ст., печень не увеличена. Проводимое лечение не дает эффекта.
Для решения вопроса о дальнейшей тактике лечения и возможности оперативного вмешательства пациент был консультирован в НМХЦ им. Н. И. Пирогова: показано оперативное лечение, рекомендовано обратиться в НЦССХ им. А. Н. Бакулева.
Телемедицинская консультация в Центре Бакулева
Консультирован в телемедицинском отделе НЦССХ — при условии транспортабельности пациента рекомендовано обследование в центре (катетеризация полостей сердца и ангиография) для уточнения анатомии порока и возможностях проведения оперативного лечения.
Поликлиника НЦССХ имени А.Н. Бакулева
Через две недели после телемедицинской консультации в поликлинике НЦССХ проведено обследование по результатам которого установлен диагноз:
«Тетрада Фалло. Большие аорто-легочные коллатерали к обоим лёгким. Недостаточность кровообращения 2а степени».
Принято решение о госпитализации.
Госпитализация в Центр Бакулева
Госпитализирован пациент в отделение врождённых пороков сердца (ВПС) в возрасте 32 лет.
В стационаре при осмотре:
Состояние тяжелое. Рост 168 см, вес 53 кг. BSA = 1,59. Кожные покровы и слизистые цианотичные, подкожная клетчатка развита слабо, отёков нет. Симптомы «барабанных палочек» и «часовых стекол». Грудная клетка диспластическая. Дыхание везикулярное, хрипов нет, частота дыхания (ЧД) — 24/мин. Тоны сердца ритмичные, частота сердечных сокращений (ЧСС) — 74 уд/мин. Систолический шум над всей областья сердца. Верхушечный толчок в 5 межреберье слева. АД 100/70 — мм.рт.ст. Печень расположена справа у края реберной дуги. Селезенка не пальпируется. Физиологические отправления в норме.
Обследование в отделении:
ЭКГ: синусовый ритм, отклонение электрической оси вправо. Незначительное замедление внутрижелудочковой проводимости. Гипертрофия правых отделов сердца.
Рентгенография огранов грудной клетки: лёгкие расправлены, без свежих инфильтративных изменений. Лёгочный рисунок ассиметричен, справа — обеднён, слева — усилен. Сердце типичной конфигурации. Выраженный сколиоз грудного отдела позвоночника. КТИ = 67%.
КЛА – резко уплотнен
МК – створки тонкие
АК – min краевой фиброз
ТК – створки тонкие
Аорта – дуга 33 мм, перешеек 23 мм.
ДМЖП – 22 мм, подаортальный
МПП — открытое овальное окно 3 мм.
Дополнительно: под дугой аорты лоцируется кровоток большой аорто-легочной коллатерали. Расширение ВПВ, НПВ.
Заключение: Тетрада Фалло. Стеноз легочной артерии. Большие аорто-легочные коллатерали.
ЛП — левое предсердие, ЛЖ — левый желудочек, КДР — конечный диастолический размер, КСР — конечный систолический рамер, КДО — конечный диастолический объем, КСО — конечный систолический объем, ФВ — фракция выброса, ПП — правый предсердие, ПЖ — правый желудочек, АК — аортальный клапан, ФК — фиброзное кольцо, КЛА — клапан легочной артерии, МК — митральный клапан, ТК — трикуспидальный клапан, ЛГ — лёгочная гипертензия, ВПВ — верхняя полая вена, НПВ — нижняя полая вена
На вторые сутки госпитализации проведена ангиокардиография (АКГ) для более детального уточнения анатомии порока.
АКГ заключение: Тетрада Фалло. Комбинированный (выраженный подклапанный) стеноз легочной артерии. Большие аорто-лёгочные коллатерали к обоим лёгким.
По результатам обследований в стационаре принято решение о выполении паллиативной коррекции порока в условиях искусственного кровообращения и гипотермии.
На четвёртые сутки госпитализации проведена операция:
«Реконструкция путей оттока из правого желудочка с пластикой выводного отдела правого желудочка ксеноперикардиальной заплатой, в условиях ИК, гипотермии и ФХКП».
Послеоперационный период и выписка
При поступлении в отделение реанимации состояние тяжелое, соответствует объёму оперативного вмешательства. Послеоперационный период протекал без осложнений.
Из реанимации больной переведён на вторые сутки в удовлетворительном состоянии. Артериальное давление = 110/65. Частота сердечных сокращений 84/мин. Систолический шум в 4 межреберье слева. Дыхание везикулярное. Хрипов нет. Печень не увеличена.
ЭКГ: ритм синусовый, нарушений ритма и проводимости нет.
ЭхоКГ: ФВ = 58%. Жидкости в плевральных полостях нет. Сепарация листков перикарда 3-5 мм с фибрином.
Рентген: лёгкие расправлены, без воспалительных изменений, плевральные синусы свободны.
Анализы крови и мочи без патологии. Насыщение крови кислородом 93%.
На десятые сутки после операции в удовлетворительном состоянии пациент выписывается домой с рекомендациями: наблюдение кардиолога по месту жительства, ограничение физических нагрузок, продолжить приём препаратов, контроль анализа крови и мочи через семь дней после выписки, еженедельный контроль ЭКГ и ЭхоКГ в течение одного месяца после выписки. Контроль в поликлинике НЦССХ через год.
Желательна реабилитация в санатории кардиологического профиля.
Описание подготовлено Макаренко М.В.
Случай паллиативного оперативного лечения сложного врожденного порока сердца (ЕЖ) у ребенка первого года жизни
В отдел Телемедицины Научного Центра Сердечно-Сосудистой хирургии им. А.Н. Бакулева для уточнения диагноза и определения плана дальнейшего лечения поступила выписка на ребенка 3х дней жизни из г. Курска с направительным диагнозом: Единственный желудочек сердца (ЕЖС). Двойное отхождение сосудов (ДОС) от единственного желудочка. Признаки гипоплазии/стеноза легочной артерии. Признаки атрезии створок трикуспидального клапана. Декстракардия.
Обледование по месту жительства.
Ребенок от четвертой беременности, протекавшей на фоне многоводия во втором триместре. Из анамнеза матери известно, что один ребенок умер из-за тяжелого врожденного порока сердца, остальные двое здоровы. Родоразрешение самостоятельное в 40 недель. Оценка по шкале Апгар: 7/8 баллов. Масса при рождении: 3200г, длина 52 см.
Анамнез заболевания: Врожденный порок сердца заподозрен внутриутробно на 26 недели беременности. При рождении отмечен разлитый цианоз, глухость и нечистота тонов сердца. Цианоз усиливается при нагрузке (плаче, кормлении), SpO2 = 58%.
Состояние ребенка: тяжелое по основному заболеванию. Кожные покровы чистые, разлитой цианоз. Видимые слизистые чистые, цианотичные. При аускультации дыхание пуэрильное. Тоны сердца приглушены, ритмичные. Язык чистый, влажный. Живот мягкий, безболезненный. Физиологические отправления в норме. Пуповинный остаток не отпал. Кормится через зонд.
Общий анализ крови: в норме.
Биохимический анализ крови: умеренная гипогликемия.
Общий анализ мочи:в норме.
Рентгенография органов грудной клетки:без очаговых и инфильтративных изменений. Декстрокардия.
УЗИ внутренних органов: без патологии.
Нейросонография:гипоксические изменения головного мозга. Без организованных патологических включений.
ЭхоКГ: сочетанный ВПС: единственный желудочек сердца. Двойное отхождение сосудов от единственного желудочка сердца. Признаки атрезии/стеноза легочной артерии. Признаки атрезии трикуспидального клапана. Открытое овальное окно. Открытый артериальный проток достоверно не выявляется. Право-левое аневризматическое выбухание межпредсердной перегородки. Декстракардия.
Для подтверждения диагноза и определения тактики лечения решено направить данные в НЦССХ им. А.Н. Бакулева.
Телемедицинская консультация в Центре Бакулева.
Телемедицинская конференция проведена на 5 день жизни ребенка. После разговора с лечащими врачами, изучения результатов обследований диагноз подтвержден и пациенту по жизненным показаниям необходим перевод в кардиохирургический стационар.
Поликлиника НЦССХ.
Через 3 дня в поликлинике НЦССХ проведено обследование по результатам которого поставлен диагноз: Правосформированное праворасположенное сердце. Инверсия желудочков (предсердно-желудочковая дискордантность). Единственный правый желудочек (атрезия митрального клапана и гипоплазия полости левого желудочка). Двойное отхождение сосудов от правого желудочка с Д-транспозицией магистральных сосудов. Атрезия легочной артерии 1 тип. Открытый артериальный проток. Межпредсердное сообщение. Ребенок госпитализирован для оказания специализированной кардиохирургической помощи.
ЛЖ резко гипоплазирован, расположен справа.
АК – не изменен, отходит от ПЖ
ТК – расположен слева, створки удлинены
Аорта – дуга и перешеек не сужены. Перешеек 6мм.
МПП – истончена, диаметр отверстия в 3,5 мм, заслонка залипает.
Дополнительно: НПВ и ВПВ впадают в праворасположенное предсердие. НПВ умеренно расширена. ОАП со стороны аорты 5.5 мм. Большие аорто-легочные коллатерали.
Заключение: Праворасположенное правосформированное сердце. Инверсия желудочков. Двойное отхождение сосудов от правого желудочка. Единственный правый желудочек. Д-транспозиция магистральных сосудов. Атрезия легочной артерии 1 тип. Открытый артериальный проток. Рестриктивное межпредсердное сообщение.
ЛП – левое предсердие, ЛЖ – левый желудочек, КДР – конечный диастолический размер, ФВ – фракция выброса, ПП – правый желудочек, ПЖ – правый желудочек, АК – аортальный клапан, ФК – фиброзное кольцо, КЛА – клапан легочной артерии, МК – митральный клапан, ТК – трикуспидальный клапан, ЛГ – легочная гипертензия, ОАП – открытый артериальный проток, ВПВ – верхняя полая вена, НПВ – нижняя полая вена.
Рентген:
ЭКГ: ритм синусовый. Отклонение ЭОС вправо. Признаки перегрузки правых отделов.
Госпитализация в Центр Бакулева.
Ребенок госпитализирован в возрасте 9 дней.
В стационаре при осмотре: общее состояние ребенка тяжелое. Рост 53 см, вес 3,4 кг. Развитие по возрасту. Акроцианоз, слизистые цианотичные, отеков нет, лимфатические узлы не увеличены. Дыхание пуэрильное, проводные хрипы, частота дыхания (ЧД) 60 в мин. Тоны сердца ритмичные, приглушены. Выслушивается систолический шум вдоль правого края грудины. Частота сердечных сокращений (ЧСС) 116 уд/мин. Пульсация на верхних и нижних конечностях определяется. АД 90/50 мм.рт.ст. Печень расположена центрально, +2 см. Селезенка не пальпируется. Физиологические отправления в норме.
Обследование:
ЭКГ: синусовый ритм, ЧСС 122 в мин, отклонение электрической оси сердца вправо. Признаки перегрузки правых отделов сердца.
Рентгенография огранов грудной клетки: свежих инфильтративных изменений не выявлено. Декстрокардия. КТИ = 60%. Сосудистый пучок не изменен.
ЛЖ резко гипоплазирован, расположен справа.
АК – не изменен, отходит от ПЖ
ТК – расположен слева, створки удлинены
Аорта – дуга и перешеек не сужены. Перешеек 6мм.
МПП – истончена, диаметр отверстия 4 мм, заслонка залипает.
Дополнительно: НПВ и ВПВ впадают в праворасположенное предсердие. НПВ умеренно расширена. ОАП со стороны аорты 5 мм. Большие аорто-легочные коллатерали.
Заключение: Праворасположенное правосформированное сердце. Инверсия желудочков. Двойное отхождение сосудов от правого желудочка. Единственный правый желудочек. Д-транспозиция магистральных сосудов. Атрезия легочной артерии 1 тип. Открытый артериальный проток. Рестриктивное межпредсердное сообщение.
ЛП – левое предсердие, ЛЖ – левый желудочек, КДР – конечный диастолический размер, ФВ – фракция выброса, ПП – правый желудочек, ПЖ – правый желудочек, АК – аортальный клапан, ФК – фиброзное кольцо, КЛА – клапан легочной артерии, МК – митральный клапан, ТК – трикуспидальный клапан, ЛГ – легочная гипертензия, ОАП – открытый артериальный проток, ВПВ – верхняя полая вена, НПВ – нижняя полая вена.
Учитывая тежялое состояние ребенка, наличие рестриктивного межпредсердного сообщения в день госпитализации решено провести процедуру Рашкинда – транслюминальная баллонная дилатация дефекта межпредсердной перегородки.
После операции состояние ребенка тяжелое. ЧСС 140 уд/мин. Cистолический шум по правому краю грудины. Дыхание пуэрильное. Хрипов нет. Печень + 2см.
ЭхоКГ: Жидкости в полости перикарда нет. Фракция выброса 56%. Межпредсердное сообщение 6-7 мм.
Ребенку выполнен 1 этап лечения (процедура Рашкинда). Вторым этапом планируется наложение подключично-легочного анастомоза.
На следующий день (в 11 дней жизни ребенка) проведена операция наложения подключично-легочного анастомоза по Blalock слева с синтетическим протезом.
Послеоперационный период и выписка
При поступлении ребенка в реанимацию состояние удовлетворительное. Кардиотоническая поддержка. Искусственная вентиляция легких.
Незначительный акроцианоз, отеков нет, лимфатические узлы не увеличены. Дыхание пуэрильное, хрипов нет, частота дыхания (ЧД) 56 в мин. Тоны сердца ритмичные. Выслушивается систоло-диастолический шум во втором межреберье. Частота сердечных сокращений (ЧСС) 136 уд/мин. Пульсация на верхних и нижних конечностях определяется. АД на правой руке 94/60 мм.рт.ст. Печень расположена центрально, +2,5см.
ЭхоКГ: Жидкости в полости перикарда нет. ФВ = 56%. Функционирующий анастомоз.
ЭКГ: нарушений ритма и проводимости нет.
Рентгенография: легкие расправлены. Свободной жидкости в плевральных полостях не выявлено.
Из реанимации переведен на 2е сутки после операции в удовлетворительном состоянии. Не лихорадит. Кожные покровы чистые. В легких дыхание пуэрильное, хрипов нет. Сердечные тоны ритмичные, ясные, ЧСС = 142 уд/мин. Систоло-диастолический шум анастомоза. Пульс на верхних и нижних конечностях удовлетворительный. АД = 90/52 мм рт ст. Печень +1,5см. Физиологические отправления в норме. Послеоперационная рана без признаков воспаления.
На четырнадцатые сутки после операции в удовлетворительном состоянии ребенок выписывается домой с диагнозом: “Праворасположенное правосформированное сердце. Инверсия желудочков. Единственный правый желудочек (атрезия митрального клапана и гипоплазия полости левого желудочка). Двойное отхождение сосудов от правого желудочка с Д-транспозицией магистральный артерий. Атрезия легочной артерии (1 тип). Открытый артериальный проток. Состояние после операции Рашкинда. Состояние после операции наложения подключично-легочного анастомоза. Межпредсердное сообщение. Функционирующий анастомоз слева. НК 1 степени”.
Рекомендации: наблюдение кардиолога по месту жительства, продолжить прием препаратов, отвод от прививок на 1 год, ограничение физических нагрузок, контроль анализа крови и мочи через 7 дней после выписки и контроль в поликлинике НЦССХ через 1 год.
Желательна реабилитация в санатории кардиологического профиля.
Аорто легочная коллатераль что это
Бронхиальная артерия при одновременном пересечении диафрагмального нерва развивается не так сильно, как без него. Через 2 года после перевязки одной легочной артерии размер бронхиальной артерии увеличивается в 3—4 раза, а после перевязки с френикотомией — в 2 раза.
В расчете на развитие индуративного процесса в легком после перевязки легочной артерии были сделаны попытки применить эту операцию с терапевтической целью в тех случаях, когда можно было ожидать излечения от рубцевания и сморщивания легочной ткани (туберкулез, бронхэктазии). Была разработана методика подхода и перевязки отдельных долевых ветвей легочной артерии.
В 1910—1920 гг., когда лобэктомия или не делалась совершенно, или давала чрезмерно высокую смертность, были попытки делать эту операцию в несколько этапов.
В этот период было предложено при многоэтапной лобэктомии в один из этапов перевязывать долевую легочную артерию.
В 1912 г. И. И. Греков сообщил об удачной операции остановки кровотечения из легкого путем перевязки одной из долевых ветвей легочной артерии. Однако другие авторы, испытавшие эту операцию для остановки кровотечения, признали ее малоэффективной из-за богатой системы коллатералей между легочной и бронхиальной артериями.
С. А. Смирнов для выяснения вопроса о коллатералях между легочной и бронхиальной артериями произвел опыты на собаках.
Предварительно перевязав легочную артерию, он вскрывал просвет ее ниже лигатуры. Из разреза тотчас же вытекала артериальная кровь. Тогда автор изолировал бронх вместе с сосудами и перетягивал его лигатурой. Кровотечение быстро останавливалось. Снятие лигатуры с бронха вновь влекло за собой кровотечение из разреза легочной артерии.
При тех же условиях он вводил внутривенно 10% раствор желтой кровяной соли. В крови, полученной из разреза легочной артерии ниже лигатуры и обработанной полуторахлористым железом, он находил ясную реакцию берлинской лазури.
Этими и другими подобными опытами на животных было объяснено, почему в ряде случаев кровотечение из легкого не останавливалось перевязкой ветвей легочной артерии.
Таким образом, перевязка долевых ветвей легочной артерии из-за наличия нескольких ветвей в каждой доле и богатой системы коллатералей не давала эффекта и не получила распространения.
Механизм действия перевязки главной ветви легочной артерии на паренхиму органа мы представляем следующим образом.
При перевязке долевых артерий, которые (а их имеется несколько) идут к одной доле и анастомизируют между собой, этого не происходит.
В эксперименте можно перевязать более половины общего объема легочной артерии с обеих сторон без того, чтобы появились признаки сердечной недостаточности.
Таким образом, имелись все основания полагать, что перевязка легочной артерии хорошо переносится больными. Не было только известно, окажется ли она в качестве самостоятельной операции полезной при хронических гнойных заболеваниях, захвативших все легкое с одной стороны.
Дефект перегородки между аортой и легочной артерией (Q21.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Типы дефекта аортолегочной перегородки (Meisner и соавторы):
1. Дефект находится на 10-20 мм выше полулунных клапанов легочной артерии, ветви которой располагаются нормально, дистальнее дефекта (наиболее частый вариант).
2. Дефект очень большой и доходит до дуги аорты, ветви легочной артерии отходят от вершины дефекта.
3. Дефект средних размеров, оба сосуда разделены ближе к бифуркации легочной артерии.
4. Аортолегочная перегородка отсутствует, ветви легочной артерии отходят от задней стенки общего сосуда (встречается очень редко).
Этиология и патогенез
Эпидемиология
Факторы и группы риска
Факторы риска, влияющие на формирование врожденных пороков сердца у плода
Семейные факторы риска:
— наличие детей с врожденными пороками сердца (ВПС);
— наличие ВПС у отца или ближайших родственников;
— наследственные заболевания в семье.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Лабораторная диагностика
Дифференциальный диагноз
Лечение
Прогноз
Профилактика
Профилактика возникновения врожденных пороков сердца (ВПС) очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди людей, относящихся к группе повышенного риска заболевания. К примеру, в случае, когда 3 человека, состоящие в прямом родстве, имеют ВПС, вероятность появления следующего случая составляет 65-100% и беременность не рекомендуется. Нежелателен брак между двумя людьми с ВПС. Помимо этого необходимо тщательное наблюдение и исследование женщин, имевших контакт с вирусом краснухи или имеющих сопутствующую патологию, которая может привести к развитию ВПС.
Профилактика неблагоприятного развития ВПС:
— своевременное выявление порока;
— обеспечение надлежащего ухода за ребенком с ВПС;
— определение оптимального метода коррекции порока (чаще всего, это хирургическая коррекция).
Обеспечение необходимого ухода является важной составляющей в лечении ВПС и профилактике неблагоприятного развития, так как около половины случаев смерти детей до 1-го года во многом обуславливаются недостаточно адекватным и грамотным уходом за больным ребенком.
Специальное лечение ВПС, (в том числе, кардиохирургическое) должно проводиться в наиболее оптимальные сроки, а не немедленно по выявлению порока, и не в самые ранние сроки. Исключение составляют только критические случаи угрозы жизни ребенка. Оптимальные сроки зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
СБУГ — Аномальное отхождение коронарной артерии от легочной артерии
В современной кардиологии за названиями пороков часто закрепляется сокращенное название — аббревиатура (а за названиями операций — фамилии врачей, впервые предложивших методику, например, операция Фонтена). Обычно эти аббревиатуры образуются от слов в названии порока — ДМЖП (дефект межжелудочковой перегородки), ОАП (открытый артериальный проток) и др. Краткое название порока «аномальное отхождение коронарной артерии от легочной артерии» образовано по другому принципу: от первых букв имен врачей, которые впервые описали этот порок – Блант, Уайт, Гарланд, а буква «С» вначале аббревиатуры означает «синдром».
В правильно развитом сердце обе коронарные, или венечные, артерии, которые несут артериальную кровь для самого сердца, отходят от начала восходящей аорты, у самого ее корня. Это ее первые, важнейшие ветви, благодаря которым сердце получает свой кислород и питательные вещества.
При пороке сердца СБУГ, который мы сейчас рассматриваем, одна из коронарных артерий начинается не от аорты, а от рядом лежащей легочной артерии, в которой содержится венозная, а не артериальная кровь. Чаще всего это происходит с левой, т.е. главной артерией, которая питает большую часть сердечной мышцы.
Что же при этом происходит?
Во внутриутробной жизни обе коронарных артерии получают кровь под одинаковым давлением, т.к. в легочной артерии давление почти равно давлению в большом круге, а разница в насыщении крови кислородом незначительна.
Но после рождения условия кровотока в сердце резко меняются. По правой артерии продолжается поступление артериальной крови из аорты. А левая, а вместе с ней и вся масса мышц левого желудочка, получает артериальную кровь только через мелкие обходные пути, так называемые «коллатерали», из системы той же правой артерии. Из левой артерии часть крови вытекает в легочную артерию, не успев попасть в сосудистую сеть и отдать содержащийся в ней кислород. Происходит то, что называется «синдромом воровства». Для мышцы сердца такое воровство опасно: левые отделы начинают очень быстро страдать от недостатка кислорода и питательных веществ, а вся картина чрезвычайно напоминает и, в сущности, является ишемической коронарной болезнью, столь хорошо известной всем. У СБУГ и у ишемии, которая часто развивается у людей пожилого возраста, совершенно разные причины. Однако, следствия очень похожи: сердечная недостаточность, инфаркты сердечной мышцы, сопровождающиеся сильнейшими болями, о которых грудной ребенок не может ничего сказать.
Симптоматика чаще всего проявляется в течение первых 4-х месяцев, а если ничего не будет предпринято, то до своего первого дня рождения не доживут почти 90% детей с этим пороком. У части детей коллатерали развиваются хорошо и дети могут перенести период новорожденности, но, тем не менее, требуют хирургической помощи.
Катетеризация сердца позволит точно определить место расположения устья левой коронарной артерии.
Методов хирургической коррекции несколько. Прежде всего, можно просто перевязать устье аномальной левой коронарной артерии. Это прекратит утечку, повысит давление в коронарном бассейне и значительно улучшит питание сердечной мышцы. Сегодня закрытие устья может быть сделано без операции, в рентгенохирургическом кабинете. Но, даже если это невозможно, то операция перевязки достаточно проста, не требует искусственного кровообращения и может быть выполнена в любой детской кардиохирургической клинике.
В ряде случаев можно наложить анастомоз между подключичной и коронарной артерией, перевязав ее устье. Это тоже закрытая операция. Обе они — паллиативны, т.е. не решают главной задачи: восстановление нормальной двукоронарной системы снабжения сердца кровью.
Понятно, что это можно решить только с помощью «пересадки» устья левой веночной артерии от легочной в аорту, туда, откуда она должна отходить. Для этого предложено несколько вариантов операций, и детали вам должен объяснить оперирующий вашего ребенка хирург.
Операция непростая, довольно длительная, выполняется в условиях искусственного кровообращения, и, что самое важное — не частая, т.к. этот порок встречается достаточно редко. Поэтому значительным опытом обладают только крупные центры, имеющие постоянный поток больных с врожденными пороками сердца.