ашваганда для чего применяется
Что нельзя делать при выпадении волос
10 “нельзя” или что не рекомендуется делать при выпадении волос
Волосы у человека давно уже утратили свою биологическую целесообразность – они не защищают нас от холода и ветра, других негативных факторов. Единственная функция, которую продолжает осуществлять волосяной покров, – это эстетическая.
Волосы представляют и для мужчин, и для женщин, огромную психологическую ценность, а их потеря становится для большинства тяжелой эмоциональной трагедией. Необходимо хорошо представлять, что запрещено делать при выпадении волос, ведь неправильное поведение в этот момент может повлиять на течение процесса потери волос и привести к его усугублению.
Какие ошибки мы совершаем, столкнувшись с выпадением волос
При выпадении волос нельзя паниковать
Всем известна тесная взаимосвязь процесса выпадения волос и состояния психо-эмоционального фона. Ведь стресс является фактором-причиной выпадения, а может и затягивать выпадение, вызванное другими факторами. Перспектива грядущего облысения – одна из основных причин, способствующих появлению невроза, особенно у женщин, от природы обладающих густым волосами. Чем дольше протекает выпадение, тем больше становится страх потерять «последние» волосы и возрастает акцентуация на факте выпадения. Необходимо понять, что сильные и внезапные формы выпадения волос чаще всего являются наиболее благоприятными, чаще всего они имеют четкую связь с перенесенной температурой, заболеванием, лекарством и т.д., и в большинстве случаев проходят даже сами по себе.
Нельзя мыть голову редко
Мытье головы является важной мерой ухода за волосами, особенно в период активного выпадения волос. Ограничение кратности мытья, особенно боязнь мытья головы, нежелательна не только с психологической точки зрения, но и с точки зрения здоровья. Сальный секрет, накапливающийся на поверхности головы при редком мытье, может являться причиной воспаления кожи и усугубления выпадения волос. Наоборот, трихологи рекомендуют в периоды активного выпадения усиливать очищение кожи – использовать активные медицинские шампуни, регулирующие сальность, и пилинги, эксфолианты.
Нельзя ограничивать расчесывание волос, «накапливать» выпадающие волосы
Стадия выпадения волоса длится 3 месяца – это период от прекращения роста волоса до того момента, как волос покидает кожу головы. Если волосы не вычесывать вовремя, то мертвый волос механически будет препятствовать росту «нового» волоса, растущего вместо него.
Нельзя находиться на солнце без головного убора
Доказана роль негативного влияния ультрафиолета на потерю волос. Чем интенсивнее выпадение, чем более редкими волосы становятся, тем больше будет прогрессия процесса потери волос.
Нельзя собирать и подсчитывать выпавшие волосы
По статистике трихологов, собирание и подсчет волос, которые покинули голову, обладает только негативным эффектом на течение выпадения волос. Собирание волос способствует акцентуации женщин на процессе потери волос, невротизирует, а ни в коем случае не позволяет понять, насколько выпадение превышает суточную норму.
Нельзя втирать масла в кожу головы
Кожа головы относится к зоне с очень высокой секрецией кожного сала. Дополнительное нанесение жирных средств, особенно масел, которые обладают комедоногенным действием, может способствовать появлению воспаления, перхоти и болезненности кожи и усугубить выпадения.
Нельзя сидеть на гипокалорийной и безбелковой диете
Клетки волосяного фолликула относятся к одним из наиболее интенсивно делящихся клеток человеческого организма, именно поэтому им требуется большое количество энергии для нормального метаболизма. Считается, что калорийность пищевого рациона менее 1200 ккал может приводить к выпадению волос. Что касается белка, это основной структурный элемент стержня волоса (белок кератин), поэтому в пищевом рационе обязательно должны присутствовать все незаменимые аминокислоты.
Нельзя отменять оральные контрацептивы
Многие из существующих оральных контрацептивов обладают положительным влиянием на рост волос, поскольку содержать женские гормоны эстрогены, а в ряде случаев снижают и мужские. Отменять «подпитывающие» фолликул препараты не целесообразно в момент выпадения, когда клетки волоса и так слишком чувствительны ко всем неблагоприятным факторам.
Нельзя лечить волосы иммуностимуляторами и противогельминтнами препаратами
По старинке, часть врачей связывают выпадение волос со сниженным иммунитетом или глистной инвазией, назначая соответствующие препараты для «лечения» потери волос. На самом деле большинство иммуностимуляторов и антигельминтных лекарств, наоборот, являются «виновниками» выпадения.
Нельзя самостоятельно начинать и отменять препараты с миноксидилом
Миноксидил – единственный препарат для наружного применения, который имеет высокую степень эффективности при поредении волос. В России он находится в свободной продаже и часто начинает применяться самостоятельно, по рекомендации фармацевта или консультанта в интернете. Тем не менее, миноксидил – препарат для постоянного применения, который обладает «синдромом отмены», может вызывать нежелательные явления и дает усиления в начале применения. Именно поэтому при острых, доброкачественных формах выпадения, при диффузном выпадении он может только навредить.
Не стоит отчаиваться, столкнувшись с выпадением волос. Чаще всего, это временное явление, которое не принесет непоправимых последствий. Помните, что если выпадение волос продолжается до 3 месяцев, волосы покидают голову со всей поверхности, – это острое выпадение, которое при правильном уходе пройдет даже само по себе.
Пролактин и волосы
Пролактин является лактотропным гормоном, большая его часть синтезируется гипофизом согласно циркадному ритму при участии биологически активных веществ- медиаторов, которые вырабатывает гипоталамус. Однако в дальнейшем было установлено, что и многие другие ткани, являющиеся мишенями для действия данного гормона, способны вырабатывать собственный пролактин. Его количество, безусловно, очень низкое, но вполне достаточное для проявления эндокринной активности.
Пролактин обладает исключительно широким разнообразием биологической активности: стимулирует рост грудных желез и лактацию, способствует появлению инстинкта заботы у потомства, модулирует иммунный ответ, ангиогенез и пр., всего около 300 функций.
Клиническое значение имеет значительное повышение уровня пролактина, так называемая гиперпролактинемия. Для этого состояния характерен комплекс симптомов: нарушения менструального цикла вплоть до аменореи (отсутствие менструаций), бесплодие, себорея, акне, гирсутизм, выделения из молочных желез – галакторея у 30-60% пациентов, а также выпадение волос. Чаще всего гиперпролактинемия обусловлена наличием пролактиномы, или микроаденомы гипофиза, что требует тщательной диагностики и контроля врача-специалиста.
Выпадение волос и повышенный пролактин
Волосяные фолликулы являются непосредственной мишенью и источником пролактина, т.е. не только экспрессируют функциональные рецепторы пролактина, но и сам гормон. Учитывая, что в среднем на теле человека находится около 5 млн волосяных фолликулов, суммарно они могут быть значимым источником пролактина.
В ряде исследований было показано, что значительное повышение уровня пролактина в кровотоке снижает пролиферацию (рост и деление клеток), индуцирует апоптоз (запрограммированную гибель) кератиноцитов волосяной луковицы. Это приводит к отчетливому угнетению роста волос и стимуляции преждевременного вхождения волосяных фолликулов в фазу выпадения.
Обычно фолликулы затылочной зоны не чувствительны к действию таких гормонов, как андрогены. Но пролактин способен индуцировать катаген (переходную фазу от активного роста волоса к его отдыху) даже в этой гормононезависимой зоне скальпа. Таким образом, повышенный уровень пролактина может приводить и к диффузному телогеновому выпадению волос, и к потере волос по женскому типу – АГА.
Также было показано, что нейроэндокринные факторы опосредуют появление воспалительных элементов акне, вызванных стрессом. Волосяные фолликулы и сальные железы экспрессируют функциональные рецепторы гормонов, связанных со стрессом, в том числе, пролактина. В результате происходит модуляция андрогенного обмена в сальной железе, и эти активированные андрогены также могут усугублять вызванное стрессом выпадение волос.
Таким образом, по результатам исследований, можно сделать вывод, что волосяные фолликулы кожи головы, находящиеся в стадии анагена, оказываются очень чувствительны к ингибирующим сигналам, опосредованным пролактином.
Это имеет клиническое значение, поскольку объясняет разумный механизм увеличения процента телогеновых волос при наличии гиперпролактинемии, а также стимулирует к поиску новых терапевтических стратегий для управления стрессом и гормонального выпадения волос у женщин и мужчин, например, путем разработки препаратов – антагонистов рецепторов к пролактину.
Всегда ли нужно снижать повышенный пролактин с помощью лекарств
Повышение пролактина может являться физиологическим состоянием – реакцией на перенесенный стресс, переутомление, следствием приема лекарственных препаратов и многих других факторов. В таких случаях медикаментозное снижение пролактина не всегда целесообразно. Гиперпролактинемия может происходить за счет увеличения биологически неактивного пролактина – макропролактина. Если говорить о потере волос, то повышение уровня пролактина за счет макропролактина не будет приводить к усилению выпадения и появлению других симптомов гиперпролактинемии. Наоборот, сами препараты для снижения пролактина будут стимулировать выпадение волос.
Как проверить уровень пролактина
Для определения уровня пролактина необходимо сдать анализ крови на данный гормон. В сомнительных случаях (при повышении его в 1,5-2 раза) также может определяться не только пролактин мономерный (биологически активный), но и макропролактин, или big-пролактин, биологически неактивный. Это помогает в дифференцировке ряда патологических состояний.
При выраженном увеличении уровня пролактина может потребоваться МРТ гипофиза.
Обратившись к врачу-эндокринологу, вы определите причину повышенного пролактина, а также выявите необходимость его снижения и вероятность влияния на волосы.
Дисфункция надпочечников. Человек Уставший, продолжение.
Дисфункция – это как предболезнь. Заболевание еще не развилось, а жалобы есть, но они стертые, поэтому человеку плохо, но он не может понять, что с ним и с каким органом это состояние связать.
В современном обществе формируется неправильная тенденция социального поведения. Тебя постоянно подгоняют «еще, еще. больше работай, будь успешным, делай карьеру, но не забудь про семью, роди 2-3 детей (надо поднимать демографию страны), имей хобби, выучи языки, имей 2 образования, занимайся спортом, путешествуй, не забывай посещать театр (для кого-то ночной клуб, дискотеку), води машину и т.д.»
И как, скажите мне, человеку выдержать такой прессинг? Ни малейшего времени на передышку, на созерцание. Резервы организма ИМЕЮТ ПРЕДЕЛ, и у каждого свой срок «до срыва». И этим пределом часто является истощение функции надпочечников, одного из важнейших эндокринных органов.
Какими же симптомами дисфункция надпочечников может выражаться: (симптомы могут быть разной степени выраженности от минимальных до максимальных)
Как проверить работу надпочечников?
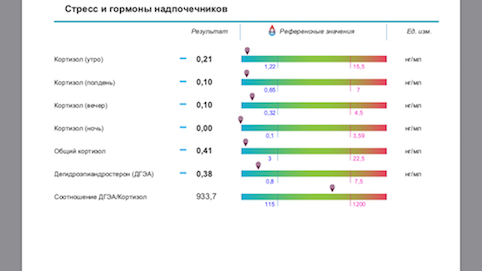
До 2015 года основным способом были: анализ крови на кортизол, АКТГ по часам 8:00- 24:00 (или еще промежуточно 13:00) и сбор суточной мочи на кортизол, кровь на ДГА-С. Это было крайне неудобно. Ни одна лаборатория, кроме расположенных в стационаре, кортизол в 24:00 не брала. А без этого показателя оценить функцию надпочечников правильно не возможно. Собирать суточную мочу не все соглашались, очень трудоемко и может быть не так достоверно.
С 2015-2016 года появился метод оценки кортизола слюны.
Собирается суточный профиль слюны на кортизол по 4 точкам 8:00- 13:00 и 17:00- 24:00.
Ниже привожу материал лаборатории «CHROMOLAB» по исследованию состояния надпочечников и его интерпретации.
«Организм человека постоянно подвергается воздействию различных факторов внешней и внутренней среды. Это могут быть абиотические факторы, такие как холод, жара, атмосферное давление, влажность, недостаток кислорода. Избыток или дефицит поступающих в организм веществ (белков, углеводов, липидов), недостаток витаминов и микроэлементов, вирусная или микробная инфекция, токсины также оказывают определенное влияние. Негативные последствия имеют вредные привычки, физическая перегрузка, переедание, гиподинамия, нарушение ритма сна и бодрствования. Кроме того, к серьезным стрессорам относят техногенные и психологические воздействия: переизбыток компьютерной и телевизионной информации, монотонный труд, конфликты, чрезмерную рабочую нагрузку, эмоциональное истощение, завышенный уровень ответственности, общую неудовлетворенность и прочее. Все эти и многие другие причины ведут к постоянному напряжению физиологических резервов организма, который вынужден приспосабливаться (адаптироваться) к этим факторам или защищаться. Если воздействия носят интенсивный, внезапный или незнакомый («новый») характер, то организм отвечает на них универсальной (в формате «скорой помощи») физиологической реакцией, называемой СТРЕССОМ (стрессорной реакцией). Стрессорная реакция не связана с положительным или отрицательным восприятием внешних раздражителей, с которыми сталкивается человек. Она необходима для скорейшей адаптации организма с целью его защиты от гибели. Стресс – это защитная реакция организма. Однако длительная стрессорная реакция приводит к избыточному нерегулируемому ответу организма на повреждающий фактор и обратному эффекту. Вместо защитных процессов активируются деструктивные, что может стать пусковым механизмом для развития патологических состояний: сахарного диабета, тромбозов, инсультов, инфарктов, аритмии, бесплодия, эректильной дисфункции, аллергии, онкологических заболеваний, иммунодефицитов, ранней менопаузы, остеопороза, гипотиреоза, бессонницы, депрессии, ожирения, анорексии и многого другого. Стресс инициирует различные патологические состояния, и это зависит от провоцирующих факторов внешней и внутренней среды.»
Стадийность стрессорных реакций. Выделяют три стадии стресса (согласно Г. Селье):
Глубокое понимание механизмов регуляции стресса стало возможным благодаря исследованию процессов синтеза, обмена и метаболизма стероидных гормонов коры надпочечников: кортизола и дегидроэпиандростерона (ДГЭА), которые регулируют реализацию стрессорной реакции.
Согласно современным исследованиям, физиологический смысл этого феномена заключается в том, что ДГЭА – это мощный естественный антиглюкокортикоид, противостоящий кортизолу, уровень которого резко повышается при любом стрессе. Известно, что отношение ДГЭА к кортизолу следует рассматривать как ключевой маркер устойчивости организма к любому стрессу, для обеспечения которой в целях адекватной защиты в организме всегда должен превалировать уровень ДГЭА.
Оценку суточного ритма секреции кортизола по его концентрации в слюне (4-кратное определение в течение дня в разных порциях слюны) применяют для отличия стрессорной реакции от иных патологических состояний, связанных с дисфункцией секреции стероидных гормонов.
Оценка проводится только врачом.
Известно, что уровень кортизола – величина непостоянная, и он подвержен колебаниям в течение суток.
С 7 до 9 часов утра концентрация кортизола максимальна, в связи с чем утренний уровень этого гормона считается хорошим индикатором для определения функционального состояния надпочечников.
С 11 часов утра до 13 часов дня концентрация кортизола возвращается к среднему значению, что служит показателем адаптивной функции надпочечников.
С 15 до 17 часов дня уровень кортизола постепенно опускается.
С 22 часов вечера до полуночи концентрация гормона находится на самом низком уровне, что отражает нормальную надпочечниковую функцию.
Такое развернутое исследование надпочечников поможет определиться с диагнозом, нет ли здесь дебюта надпочечниковой недостаточности или это просто дисфункция и определиться с лечебной тактикой. Ведь кому-то надо будет отдохнуть и правильно питаться. А кому-то понадобится подобрать препараты гормонов надпочечников сроком от 1,5-3-х месяцев до пожизненной терапии при выявленной надпочечниковой недостаточности. Радует то, что надпочечниковая недостаточность встречается очень редко.
НО очень часто встречается дисфункция.
Особенную благодарность в идее составления этой статьи выражаю своему учителю Гострому Андрею Владимировичу.
10 ошибок, которые совершают люди при приеме витаминов, микроэлементов и БАДов
Как принимать витамин Д, Омегу-3 и железо, чтобы извлечь из них пользу, а не вред? Почему стоит внимательно изучать состав спортивных БАДов? Что еще кроме гиалуроновой кислоты и коллагена полезно для нашей кожи? Врач высшей категории, эндокринолог Либеранская Наталья Сергеевна делится полезными рекомендациями, которые помогут справиться с сезонным авитаминозом и сохранить здоровье.
Ошибка №1. Не контролировать уровень витамина Д
Витамин Д положительно влияет на инсулинорезистентность и обмен веществ, способность организма противостоять ОРВИ и окислительному стрессу, снижает риск развития онкологических заболеваний и отклонений в развитии плода во время беременности. Более того, «солнечный» витамин Д помогает не хандрить и снижает болевые ощущения во время родов.
В регионах с низким уровнем инсоляции (к ним относится Санкт-Петербург) дефицит витамина Д крайне распространен. Однако принимать его в профилактических целях не стоит, поскольку витамин Д – это все-таки стероидный гормон. Только после специального лабораторного анализа крови на Д-гормон можно узнать его уровень в организме, после чего корректировать дефицит.
Ошибка №2. Принимать кальций без нормализации витамина Д и магния
Кальций — важный минерал, который поддерживает хорошее состояние костей и зубов, отвечает за свертываемость крови и рост, поддерживает тонус мышц и нервной системы. Достаточное поступление кальция необходимо для профилактики и лечения остеопороза, а также артериальной гипертензии.
Но кальций не усваивается, если в организме есть дефицит витамина Д и магния. Принимать кальций в этом случае просто бессмысленно.
Ошибка №3. Не знать, какой витамин Д принимать
Холекальциферол — неактивная форма витамина Д, именно она нужна для коррекции его дефицита, чтобы все системы организма работали исправно, и вы чувствовали себя хорошо. Препарат холекальциферола безопасен — вероятность передозировки мала. Но есть другая, активная форма витамина Д — кальцитриол. Его можно принимать только под контролем врача и по медицинским показаниям.
Ошибка №4. Принимать витамин D — не всегда значит нормализовать его уровень
Витамин D плохо усваивается в следующих ситуациях:
Ошибка №5. Игнорировать Омега-3
Для чего принимают Омега-3 полиненасыщенную кислоту? Она сохраняет остроту зрения, красоту и защищает эндотелий сосудов от повреждений. головной мозг на 30% состоит именно из Омега-3 жирных кислот. Вещество не синтезируется в организме самостоятельно. К сожалению, даже приверженцы Средиземноморской диеты не всегда получают достаточное количество Омега-3. Жирная кислота содержится в жирной рыбе, льняном, облепиховом и горчичном маслах.
Взрослым ежедневно следует принимать 2 г Омега-3 — и даже больше.
Точная дозировка может быть подобрана после анализа, который называется Омега-3 индекс.
Преимущество Омега-3 в капсулах перед той же красной рыбой заключается в хорошей очистке жирных кислот от вредных примесей, которые мы можем получать вместе с рыбой, пойманной в водоеме.
Ошибка №6. Не различать Омега-3 и Омега-6
Омега-3 и Омега-6 относятся к полезным и важным для организма ненасыщенным жирным кислотам. Однако принимать Омега-6 дополнительно нет необходимости — этот компонент мы в достаточном количестве получаем из пищи из растительных масел, мяса птицы, овсянки и др. Избыток Омега-6 может сыграть на руку воспалительным процессам в организме.
Ошибка №7. Игнорировать железо (ферритин)
Дефицит железа приводит к анемии, быстрой утомляемости, мышечной слабости, сухости кожи, выпадению волос. Женщины находятся в группе риска по потере железа из-за менструации, не получают нужное количество этого микроэлемента и вегетарианцы.
Ошибка №8. Принимать железо вслепую
В плане усвоения железо — особенно капризный микроэлемент. Принимать его следует особенно осторожно. Дело даже не в том, что препарат в каплях окрашивает зубную эмаль. Избыток железа откладывается во внутренних органах (печень, поджелудочная, щитовидная железа), приводя к серьезным нарушениям: гемохроматозу, циррозу, гепатиту, меланодермии (пыльно-бронзовый цвет кожи).
Железо плохо усваивается с молочными продуктами и кофе.
Напротив, витамин С, В12, фолиевая кислота способствуют благоприятному усвоению железа.
Если железо усваивается плохо, врач назначает специальные комплексы.
Ошибка №9. Спортивные БАДы — доверять и не проверять
Некоторые спортсмены для ускорения роста мышц и «сушки» принимают протеины. Одним из самых популярных сегодня является казеин, который изготавливается из обыкновенного коровьего молока. Протеин казеин — дешевый в производстве, однако подходит он далеко не всем. Чем вреден казеин? Попадая в организм, он превращается в казоморфин, который вызывает привыкание, может провоцировать воспаления слизистой кишечника, аутоиммунные заболевания, отечность и заторможенность.
Протеин казеин не следует принимать тем, у кого есть проблемы с ЖКТ, а также индивидуальная непереносимость лактозы и казеина.
Ошибка №10. Для кожи полезны не только коллаген и гиалуроновая кислота
После 35-40 лет кожа стареет. У многих женщин наблюдается недостаток пептидов коллагена и гиалуроновой кислоты: в этом случае на помощь приходит инъекционная косметология и капсулы — в качестве вспомогательного метода борьбы с признаками возрастных изменений.
Однако для кожи полезны и другие компоненты:
Консультация эндокринолога — вектор вашего внутреннего баланса!
Либеранская Наталья Сергеевна — эндокринолог, врач высшей категории с опытом работы более 10 лет. Наталья Сергеевна принимает пациентов с самыми разными проблемами и вопросами в рамках своей специализации — избыточный вес, сахарный диабет, проблемы с щитовидной железой, повышенная утомляемость и сонливость, беременность, менопауза, нарушение обмена веществ и работы эндокринных желез.
Наталья Сергеевна — автор популярного блога @doctor_liberanskaya, в котором регулярно дает подписчикам советы по поддержанию здоровья и терапии. Все рекомендации основаны на принципах научно-доказательной медицины и собственного профессионального опыта.
С 2017 года доктор Либеранская Наталья Сергеевна принимает пациентов в клинике Пирогова — вы тоже можете пройти консультацию эндокринолога высшей категории.
Пройти обследование быстро, без очередей и в удобное для вас время можно и в нашей клинике. Благодаря новейшему диагностическому оборудованию и команде квалифицированных специалистов лаборатории клиники Пирогова, вы можете быть уверены в объективных и достоверных результатах.
5 продуктов для здоровья щитовидки
Нарушение полноценного функционирования щитовидной железы обычно связывают с дефицитом в организме полезных веществ: витаминов и микроэлементов. При незначительных сбоях в эндокринной системе человек чувствует постоянную вялость, снижение работоспособности, ухудшение памяти.
Дальнейшее ослабление приводит к серьезным патологиям. Например, образованию зоба, отечности, прибавке в весе или резкому снижению массы тела при повышенном аппетите, нарушениям сна, вспыльчивости и раздражительности, высокой температуре.
Эндокринологи выделяют несколько причин возникновения заболеваний щитовидной железы. Среди них особое место отводится несбалансированному питанию, которое приводит к нехватке важных микроэлементов в организме. По сути, не получая полноценную «подпитку» извне, этот орган эндокринной системы «угасает». Синтез гормонов Т3 и Т4 резко снижается, что приводит к развитию целого букета хронических патологий. Для лечения заболеваний щитовидки используют различные медпрепараты.
Однако для профилактики болезней эндокринологи советуют периодически принимать мультивитаминные комплексы с микроэлементами в виде добавок к пище.
Витамины для щитовидной железы
Стабильную подпитку эндокринной системы гормонами обеспечивают следующие витаминные группы:
Кроме витаминных комплексов, состояние здоровья щитовидки зависит от наличия микроэлементов в организме. К важным минералам относят:
Железо – микроэлемент, который влияет на уровень гемоглобина в крови человека. Нормальное содержание железа помогает стабильно переправлять кислород к органам и тканям организма. Как и с антиоксидантами «Е», избыток или нехватка минерала приводит к проблемам с эндокринной системой, в частности вызывает гипертиреоз.
Селен – микроэлемент, без которого невозможна выработка гормонов Т3 и Т4. Этот минерал защищает органы от окисления, улучшает обмен веществ, контролирует рост и поддерживает репродуктивную функцию у мужчин. Нехватка селена приводит к такой болезни, как тиреоидит Хашимото – проблемы с иммунитетом.
Йод – без этого микроэлемента эндокринная система не сможет полноценно работать. Минерал участвует в обменных процессах и в синтезе более 100 ферментов, регулирует водносолевой баланс организма. Недостаток элемента приводит к образованию зоба и развитию гипотиреоза, ухудшает интеллектуальные способности. Избыток йодистых соединений приводит к отравлению организма.
Продукты при заболевании щитовидной железы
Чтобы снизить риск патологий эндокринной системы врачи рекомендуют диетическое питание с важными для здоровья щитовидки веществами. Для предупреждения болезней и лечения органа необходимо включить в питание продукты:
Также нужно отметить пользу яблок, ягод и орехов для всех систем организма. Кедровые и грецкие орехи богаты йодистыми соединениями. Яблоки и черника содержат антиоксидантные вещества, которые защищают клетки от пагубного воздействия свободных радикалов.
Вредные продукты
Эндокринологи не просто так говорят о сбалансированном и правильном рационе. По статистике ВОЗ, свыше 670 млн человек в мире страдают разными формами гипертиреоза, а более 1,7 млрд рискуют заболеть патологиями эндокринной системы. Почти 70% из этого числа любят и ежедневно едят вредную пищу. Это повод – задуматься!
От какого питания нужно отказаться при проблемах с щитовидной железой:
Что касается алкоголя, кофе, сигарет и крепкого чая, то их также следует исключить из рациона при проблемах с выработкой гормонов Т3 и Т4. Здоровый человек может позволить себе выпить кофе или вина в меру, но при патологиях иммунной системы такие «слабости» приведут к серьезным осложнениям.
Резюме
Правильная диета, физическая активность и витаминные комплексы – это три столпа, на которых держится здоровье эндокринной системы. Мы рассказали, какую пищу желательно включить в ежедневный рацион, а от какой лучше отказаться. Мультивитаминные комплексы, а тем более медпрепараты для лечения рекомендуем покупать только после консультации с эндокринологом. Специалист поможет также подобрать специальную диету, проконтролирует результаты лечения или профилактики.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ