аст и алт повышены после ковида что делать
Повышенные АЛТ и АСТ после коронавируса: что это значит и как нормализовать показатели
Коронавирус, попадая в организм, воздействует на него системно. Разрушаются ткани и клетки разных органов. Обычно у пациента после ковида повышены АЛТ и АСТ. Рассмотрим, что это значит, к какому врачу обращаться, как нормализовать показатели.
* необходима предварительная запись
Что такое АЛТ и АСТ в биохимии крови
Разберемся с сокращениями и выясним, что за ферменты скрываются за ними:
Таким образом, АСТ и АЛТ – ферменты, которые в организме находятся преимущественно в печени и в почках. Они участвуют в синтезе многих полезных веществ. Если органы, в которых находятся аспартатаминотрансфераза и аланинаминотрансфераза разрушаются, то ферменты попадают в кровь. Это выявляют путем проведения анализа.
Норма АЛТ и АСТ у здорового человека
Показатели отличаются у людей разного пола и возраста. Подробнее описано в таблицах.
| Пол пациента/фермент | АЛТ | АСТ |
|---|---|---|
| мужчины | до 45 Ед/л | до 37 Ед/л |
| женщины | до 34 Ед/л | до 30 Ед/л |
У ребенка показатели уровня ферментов постоянно меняются. Они таковы:
| Возраст/фермент | АЛТ | АСТ |
|---|---|---|
| менее 5 дней | до 49 | до 97 |
| от 5 дней до 6 месяцев | до 56 | до 57 |
| от полугода до года | до 54 | до 82 |
| до 3 лет | до 33 | до 48 |
| с 3 до 6 лет | до 29 | до 36 |
| до 12 лет | до 39 | до 47 |
Если больной старше, чем указано в последней строке таблицы, нужно ориентироваться на нормы для мужчин и женщин.
Необходимо знать, что существует еще и коэффициент Ритиса, которым определяют соотношение ферментов друг к другу. В норме он составляет 1,3 – то есть, на столько АСТ в плазме крови должно быть меньше, по сравнению с АЛТ.
Коэффициент Ритиса полезен для выявления проблем с миокардом. АСТ больше всего в этой мышце. Если показатель аспартатаминотрансферазы приближается к уровню аланинаминотрансферазы, то, скорее всего, проблему нужно искать в области сердца.
Почему после коронавируса повышаются АЛТ и АСТ
В период с 11 января по 21 февраля 2020 года в Третьей Народной больнице Шэньчжэня наблюдали за 417 пациентами с COVID-19. Медики изучали параметры печеночных тестов и отклонения. Было выявлено повышение АЛТ и АСТ после коронавируса.
Врачи на основе анализов установили отклонения: АЛТ > 40 Ед/л, АСТ > 40 Ед/л, гамма-глутамилтрансферазы (ГГТ) > 49 Ед/л.
Китайские медики пришли к выводу, что коронавирусная инфекция прямо воздействует на печень, почки, миокард, мышцы, разрушая ткани. Из-за этого число АЛТ и АСТ в крови увеличивается.
Это не единственная версия того, почему ферментов в красной жидкости при КОВИД-19 становится больше. Высокие показатели АЛТ и АСТ могут быть причиной терапии – применения различных препаратов. Особенно если больной принимает их без назначения врача.
При обследовании пациентов медики учитывают наличие побочных эффектов и тот факт, что ковид негативно воздействует на ткани, клетки перечисленных органов. Ситуация ухудшается, когда, помимо вируса, на организм влияют и лекарства, из-за которых разрушается печень.
Осложнения на печень после ковида
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Частым клиническим нарушением, развивающимся на фоне COVID-19, является изменение сосудистого тонуса и расстройство адекватной гемодинамики. Артериальное давление при коронавирусе у человека, в зависимости от исходного состояния и других немаловажных факторов, может повышаться или понижаться. С чем же связано подобное последствие и можно ли его преодолеть?
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 29 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Почему страдает печень
Среди лабораторных данных, не характерных для атипичной пневмонии, следует выделить аномальные уровни биохимических показателей крови (АЛТ, АСТ, билирубина, ГГТ, холестерина, щелочной фосфатазы). Существует несколько факторов, способных вызвать повреждение печени:
У людей, не имеющих хронических заболеваний печени, нарушение биохимических показателей печеночных проб, в большинстве случаев, носит временный характер и не требует специальной медикаментозной коррекции. В группу риска фатальных последствий входят пациенты с циррозом, гепатоцеллюлярной карциномой, получающие препараты-иммуносупрессоры и перенесшие печеночную трансплантацию. Все пострадавшие от COVID-19, для минимизации риска отдаленных осложнений, должны находиться под диспансерным наблюдением.
Восстановление печени после коронавируса
Реактивный токсический гепатит после коронавируса требует проведения детоксикации (очищения крови) и гепатопротекторной терапии. В данной ситуации очень важна оценка иммунного статуса, постоянный мониторинг функции печени, персонализированный подход к лечению, строгое обоснование назначений и оценка межлекарственного взаимодействия препаратов.
Пациентам, у которых болит печень при коронавирусе, назначается специальная диета и оздоровительные процедуры (ЛФК, физиотерапия, массаж, минеральные ванны, терренкур и пр.). Восстановление должно проводиться поэтапно. Чтобы стабилизировать отток желчи, нужно ограничить употребление острой, жирной, копченой и жареной пищи. Прием желчегонных препаратов допустим только с разрешения врача, после проведения УЗИ. Для активации регенеративной функции гепатоцитов необходимо принимать рекомендованные гепатопротекторы, отказаться от вредных привычек, поддерживать оптимальный питьевой баланс и умеренную физическую активность.
Аст и алт повышены после ковида что делать
Общий и биохимический анализы крови пациентов с СОVID-19 относятся к неспецифическим методам диагностики, но при этом играют большую роль в оценке тяжести заболевания, позволяют прогнозировать его развитие и исход, корректировать схемы лечения. Данная тема подробно обсуждалась в ходе одной из онлайн-сессий в рамках республиканского научно-практического вебинара «Актуальные вопросы биобезопасности и лабораторной диагностики COVID-19».

Людмила Анисько отметила, что изменения лабораторных показателей крови зависят от стадии инфекции. Этих стадий три:
Лимфоцитопения
Людмила Анисько:
Снижение уровня лимфоцитов, главных клеток иммунной системы, — один из основных признаков при COVID-19. Лимфоцитопения встречается у 80 % пациентов.
В ряде ретроспективных исследований показана прямая связь между выраженностью лимфоцитопении и вероятностью развития острого респираторного дистресс-синдрома.
Факторами, способствующими снижению уровня лимфоцитов при COVID-19, являются: лизис (непосредственное влияние вируса SARS-CoV-2 на лимфоциты); апоптоз (этому способствует повышенный уровень интерлейкина); снижение лимфопоэза в костном мозге (при гиперактивации иммунной системы и продукции противовоспалительных цитокинов).
Соотношение нейтрофилы/лимфоциты
Основная составляющая популяции лейкоцитов, участвующая в уничтожении патогенных микроорганизмов, — нейтрофилы, которые продуцируют сосудистый эндотелиальный фактор роста, противовоспалительные цитокины (ИЛ-1, ФНО, у-IFN).
Людмила Анисько:
В ряде исследований было показано, что повышенный показатель соотношения нейтрофилы/лимфоциты может рассматриваться как прогрессирование COVID-19. Соотношение более 3,13 расценивается как неблагоприятный признак с высоким риском летального исхода.
Тромбоцитопения
Снижение уровня тромбоцитов связано, во-первых, с прямой инфекцией гематопоэтических клеток костного мозга SARS-CoV-2, что приводит к угнетению кроветворения. Во-вторых, с увеличением их потребления, поскольку повреждение легочной ткани сопровождается активацией, агрегацией и удержанием тромбоцитов в местах повреждения, образованием тромбов.
Людмила Анисько:
В большинстве исследований за пороговое значение количества тромбоцитов принималось 150×109/л, — сообщила Людмила Анисько. — Так, по результатам крупного китайского исследования количество тромбоцитов менее 150×109/л наблюдалось в 31,6 % случаев, при этом у тяжелых пациентов — в 57,7 % случаев. Тромбоцитопения статистически значимо ассоциирована с увеличением риска тяжелого течения COVID-19 более чем в 5 раз. Динамика снижения уровня тромбоцитов ассоциирована с летальным исходом.
Повышение активности клеточных ферментов крови
Причинами повышения активности клеточных ферментов являются нарушение проницаемости мембраны клеток (при воспалительных процессах); нарушение целостности клеток (при некрозе); повышенная пролиферация клеток с ускорением клеточного цикла и др.
Аспартатаминотрансфераза (АСТ)
Обратимо катализирует трансаминирование, в частности, межмолекулярный перенос аминогруппы с 1-аспарагиновой кислоты на альфа-кетоглутаровую кислоту. Содержится во всех органах и тканях, больше всего в сердечной мышце.
Аланинаминотрансфераза (АЛТ)
Обратимо катализирует трансаминирование, в частности, межмолекулярный перенос аминогруппы с аланина на альфа-кетоглутаровую кислоту. Содержится во всех органах и тканях, больше всего в клетках печени.
Людмила Анисько:
Ретроспективное когортное исследование в США (n=130) выявило повышение уровня трансаминаз в 56 % случаев у пациентов с COVID-19. Повышенные уровни АСТ и АЛТ были связаны с тяжелым течением и худшим прогнозом, риск летального исхода у таких пациентов повышался в 2,9 раза.
Креатинфосфокиназа (КФК)
Катализирует обратимую реакцию креатинина с участием АТФ, в результате чего образуются креатинфосфат и АДФ. Повышается при травмах, операциях, инфаркте миокарда, миопатиях, мышечных дистрофиях, отравлениях, сопровождающихся комой, инфекционных болезнях.
Людмила Анисько:
Большинство исследователей отмечают повышенные уровни КФК почти у всех госпитализированных пациентов с COVID-19. Одна из причин повышения КФК — развитие воспалительной реакции в мышечной ткани. Метаанализ клинических проявлений (1995 пациентов) показал проявление миалгий в 35,8 % случаев.
Также сообщается о развитии миокардита у пациентов с COVID-19. При аутопсии умерших пациентов описаны некроз миоцитов и инфильтраты мононуклеарных клеток в миокарде. Кроме того, высказываются предположения о том, что вирус может дестабилизировать имеющиеся атеросклеротические бляшки и обусловить развитие острых коронарных синдромов.
Лактатдегидрогеназа (ЛДГ)
Катализирует обратимое восстановление пирувата до лактата. Повышается при остром повреждении сердца, эритроцитов, почек, скелетных мышц, печени, легких, кожи (в норме в перечисленных органах и тканях уровень ЛДГ более чем в 500 раз выше, чем в сыворотке крови).
Изменение уровней электролитов — Na, K, Ca
Людмила Анисько:
У большинства пациентов, находящихся на стационарном лечении, отмечается снижение уровня натрия, калия, кальция в крови. Так, в пяти исследованиях с общей выборкой 1 415 пациентов (17,8 % с тяжелой формой COVID-19) выявлено значительное снижение натрия (ДИ 1,33–0,5 ммоль/л), калия (ДИ 0,18–0,07 ммоль/л), кальция (ДИ 0,25–0,20 ммоль/л).
У 20 % пациентов с тяжелой инфекцией COVID-19 отмечается гипокалиемия. Ее вероятные причины: увеличение экскреции калия почками, потери калия с диареей и рвотными массами, повышенное потоотделение при лихорадке, ведущее к потере электролитов, в т. ч. калия.
Белки острой фазы
Самый распространенный белок острой фазы, определение которого используется в клиниках, это С-реактивный белок. Его основные функции — ограничение поврежденных тканей, нейтрализация воспалительного агента, запуск механизмов репарации для восстановления повреждений. При остром воспалении концентрация С-реактивного белка в течение 12 часов повышается в десятки и сотни раз.
Людмила Анисько:
У 60 % пациентов с COVID-19 С-реактивный белок повышен с первых дней заболевания! Для того чтобы как можно раньше диагностировать присоединение вторичной бактериальной инфекции в условиях стационара, необходимо использовать определение прокальцитонина (ПКТ). Повышенный уровень ПКТ — предиктор неблагоприятного исхода заболевания, он говорит о том, что к коронавирусной инфекции присоединилась бактериальная флора и пациенту требуется назначение антибактериальных препаратов.
Дополнительно уровень С-реактивного белка может использоваться как косвенный маркер активности интерлейкина-6.
Интерлейкин-6 (ИЛ-6)
ИЛ-6 является маркером цитокинового шторма, его избыточное образование ведет к повреждению тканей, усилению проницаемости сосудов, снижению сократимости миокарда и др. Определение ИЛ-6 применяется при оценке прогноза тяжести синдрома высвобождения цитокинов, а также при мониторинге эффективности терапии блокаторами рецепторов ИЛ-6.
Людмила Анисько:
Повышенный уровень ИЛ-6 наблюдается более чем в 50 % случаев при COVID-19. Исследования показали, что по мере прогрессирования тяжести заболевания уровни противовоспалительных цитокинов в сыворотке также увеличиваются и имеют корреляцию с летальностью.
Согласно метаанализу, средний сывороточный уровень ИЛ-6 у пациентов с тяжелым течением в 2,9 раза выше по сравнению с нетяжелым течением заболевания. Пороговые значения сывороточного ИЛ-6 для выявления пациентов с риском тяжелого течения инфекции — 55 нг/мл, риском летального исхода — 80 нг/мл.
Ферритин
Цитозольный белок (способен связывать до 4 500 атомов железа), состоящий из легкой L и тяжелой H субъединиц, соотношение которых варьируется и может изменяться при воспалительных и инфекционных заболеваниях. Уровень ферритина в плазме обычно отражает общие запасы железа в организме, при этом 1 нг ферритина на 1 мл указывает примерно на 10 мг общих запасов железа.
Людмила Анисько:
Ферритин является ключевым медиатором иммунной дисрегуляции при тяжелом прогрессирующем течении COVID-19. Метаанализ 6 320 пациентов показал повышение уровня ферритина у тяжелых пациентов. Ретроспективное многоцентровое исследование выявило повышенные уровни ферритина — в среднем 1297,6 нг/мл — у умерших пациентов против 614,0 нг/мл у выживших.
D-димеры
Продукты распада фибринового сгустка, образуются в результате расщепления плазмином стабильного фибрина. По их уровню можно оценить процессы тромбообразования и фибринолиза. Референтное значение до 500 нг/мл. Повышенный уровень D-димера наблюдается при тромбозах, тромбоэмболиях, массивных поражениях тканей, обширных гематомах, обширных хирургических вмешательствах, сепсисе, ИБС, сердечной недостаточности, онкологических и тяжелых инфекционных заболеваниях, осложнениях в послеродовом периоде, тяжелых заболеваниях печени.
Людмила Анисько:
У пациентов с COVID-19 часто повышен уровень D-димера, высокая концентрация которого является предиктором летального исхода. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня D-димера в 3–4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
Аст и алт повышены после ковида что делать
Новый коронавирус, вызывающий острый респираторный синдром (SARS-CoV-2), в настоящее время, по оценкам специалистов, заразил более 200 млн чел. во всем мире. В клинической картине наряду с острым респираторным дистресс-синдромом отмечается также поражение печени у больных с COVID-19, обуславливаемое прямым действием SARS-CoV-2. На современном этапе проводятся научные исследования возможных механизмов поражения печени. Предварительное исследование показало, что SARS-CoV-2 может напрямую связываться с АПФ2-позитивными холангиоцитами и может вызывать нарушение функции печени [1]. Сходные данные приводят G. Feng и соавт. в своей работе [2]. Также иммуноопосредованное воспаление при тяжелых формах COVID-19 сопровождается высоким уровнем СРБ, D-димера, интерлейкина-6, ферритина, что способствует повреждению печени [3]. Гипоксия, связанная с пневмонией, также может обуславливать повреждение гепатоцитов и может способствовать развитию печеночной недостаточности у пациентов с тяжелым течением COVID-19 [4]. Лекарственное поражение печени в свою очередь является фактором, способствующим повышению уровня биохимических показателей в крови у многих пациентов с COVID-19 [5]. Во время клинического течения болезни, связанной с COVID-19, было замечено, что повреждение печени обнаруживается у значительной части пациентов, и особенно у тех, кто находится в тяжелом или критическом состоянии [6, 7]. Замечено, что имеющиеся у больных хронические заболевания печени усугубляют течение COVID-19. Более высокая частота повреждения печени отмечается у тяжелых пациентов с инфекцией SARS-CoV-2. Имеется мнение, что крайне тяжелый COVID-19 служит независимым фактором риска повреждения печени. В случаях COVID-19 с летальным исходом частота поражений печени может достигать 58,1–78 % [8]. С момента госпитализации больных коронавирусной инфекцией лечащие врачи обращают внимание на повышение уровня биохимических показателей (АЛТ, АСТ, общий билирубин), характеризующих повреждение печени [9]. Нарушение функции печени сопровождается умеренным повышением уровня общего билирубина. Как правило, повышение аминотрасфераз отмечается в 1–3 раза от верхней границы нормы. В исследовании Q. Cai и соавт. нормальный уровень АЛТ отмечен у 49,79 %, а АСТ – у 63,09 % пациентов [10, 11].
В настоящее время еще не до конца понятно, относятся ли изменения клинико-биохимических показателей печени у пациентов с COVID-19 к диагностированным ранее заболеваниям печени или же они отражают повреждение печени непосредственно при COVID-19. В последнее время частота повреждений печени у пациентов с COVID-19, согласно данным различных исследований, варьируется от 14 до 53 % [4]. На наш взгляд, особое внимание следует уделять пациентам с COVID-19, относящимся к группам риска, таким как перенесшие трансплантацию печени, получающие иммуносупрессанты, а также больным, страдающим циррозом печени, хроническими гепатитами, гепатоцеллюлярной карциномой, либо при проведении противовирусной терапии [12–14].
Цель исследования: изучение клинико-биохимических изменений и поражения печени у больных с COVID-19 при неблагоприятном исходе болезни.
Материалы и методы исследования
В качестве материала для исследования использованы истории болезни 79 пациентов, умерших от COVID-19, вызванной SARS-CoV-2. Из них было выбрано для анализа 28 больных, имеющих поражение печени. У всех пациентов была достоверно идентифицирована с помощью полимеразной цепной реакции (ПЦР) инфекция SARS-CoV-2. Критерием включения в исследование было наличие поражения печени больных, имеющих характерные симптомы коронавирусной инфекции и наличие SARS-CoV-2, определенные с помощью ПЦР.
Результаты исследования и их обсуждение
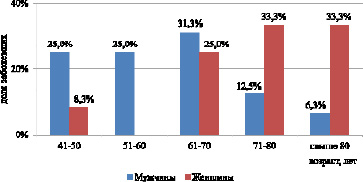
В ходе исследования нами было выявлено, что при неблагоприятном исходе болезни от COVID-19 у 35,4 % от общего числа пациентов имелись поражения печени. При этом количество мужчин среди заболевших с поражением печени составляло 57,1 %. Возрастная структура больных представлена на рис. 1. Из рис. 1 видно, что основную группу больных в возрасте от 41 до 70 лет составляют пациенты мужского пола. У женщин в выборке максимальные значения показателей преобладали в возрастной группе от 70 лет и выше (33,3–33,4 %).
Рис. 1. Возрастная структура больных с поражением печени при COVID-19, n = 28
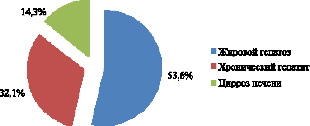
Рис. 2. Структура заболеваний печени при COVID-19, n = 28
Интересно отметить отсутствие заболеваний печени у женщин в возрастной группе 51–60 лет. Можно заметить также, что тенденции у мужчин и женщин, связанные с заболеванием печени, прямо противоположны. Так, у мужчин показатель сначала возрастает (25,0–31,3 %), затем убывает (12,5 % в интервале 71–80 лет) и далее до 6,3 % – свыше 80 лет. У женщин, наоборот, в возрастной динамике показатель все время возрастает (8,3–25,0 %, в интервале 41–70 лет), затем стабилизируется в интервале 71–80 лет и выше.
Пациенты с хроническими заболеваниями печени (ХЗП) могут быть более предрасположены к тяжелым клиническим последствиям COVID-19, включая гипоксию и гипоксемию, возникающие при тяжелой пневмонии и цитокиновом шторме [15, 16]. Неалкогольная жировая болезнь печени, при метаболическом синдроме (сахарный диабет, ожирение), хронические гепатиты, цирроз печени, возникающий при хронических вирусных гепатитах В, С и D – все эти заболевания могут быть основными причинами повреждения печени у пациентов с COVID-19. Не исключено также, что пациенты с ХЗП являются более восприимчивыми к инфицированию SARS-CoV-2, что приводит к еще более тяжелым повреждениям печени.
Выявленные нами заболевания печени у пациентов при COVID-19 представлены на рис. 2. Обращает на себя внимание, что наибольшее количество среди пациентов с COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. Все эти заболевания печени в основном встречались на фоне сердечно-сосудистых патологий и сахарного диабета.
В ранее проведенных исследованиях ситуации с коронавирусом различными авторами было установлено, что SARS-CoV и MERS-CoV вызывают непосредственное повреждение печени у инфицированных пациентов. При COVID-19 также были обнаружены существенные отклонения в функциональном состоянии печени, которые коррелировали с прогрессированием и тяжестью инфекционного процесса [12]. Наши исследования также подтверждают наличие отклонений в функциональном состоянии печени и закономерности в прогрессировании заболевания ее с тяжестью инфекционного процесса.
В опубликованных статьях, анализирующих состояние печени у китайских пациентов с COVID-19 из Уханя (Китайская Народная Республика), было показано, что у 14–53 % из них регистрировались изменения биохимических показателей. А в 2–11 % от общего числа случаев инфекция развивалась на фоне хронических заболеваний печени. Повышение активности АЛТ/АСТ (аланиновая и аспарагиновая аминотрансферазы), как правило, не превышало 1,5–2 норм от верхней границы нормы и сопровождалось незначительным увеличением концентрации в крови общего билирубина [7]. Повышение уровня трансаминаз, снижение концентрации тромбоцитов, а также низкий уровень альбумина в крови, в момент поступления в стационар коррелируют с более высокими показателями летальности больных.
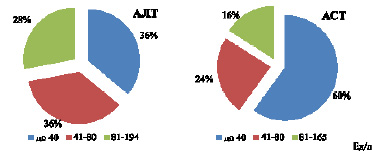
В ходе ретроспективного исследования больных, имеющих поражения печени, нами показано, что у большинства пациентов с COVID-19 имелись отклонения лабораторных показателей печеночного статуса от нормы, связанные с цитолитическим ее повреждением. Отмечается также незначительное повышение уровня активности АЛТ и АСТ (рис. 3).
Рис. 3. Показатели АЛТ и АСТ в крови при COVID-19, n = 25
В норме АЛТ для мужчин старше 18 лет составляет менее 41 Ед /л, у женщин менее 33 Ед/л. При хроническом гепатите для активности АЛТ характерно обычное превышение нормы более 4 раз. На рис. 3 такой показатель отмечен в 28 % случаев (81–194 Ед/л), т.е. несколько выше, чем 4 раза. Для АСТ – норма для мужчин старше 18 лет менее 40 Ед/л, женщин – менее 32 Ед/л. Превышение нормы АСТ в 4 раза наблюдается в группе, состоящей из 16 % пациентов. Такие показатели выше, чем отмечены в работе Шу-Юань Сяо [7]. Такие группы, у которых показатели превышают норму в 4 и более раз (81–194 Ед/л для АЛТ и 81–165 Ед/л для АСТ), можно отнести к группам повышенного риска. Четырехкратное и более превышение показателей от нормы свидетельствует о наличии у пациентов острой вирусной инфекции, усугубляющей тяжесть поражения печени.
Показатели, в пределах нормы, активности АЛТ и АСТ отмечаются у 36 % и 60 % соответственно. Показатели до 1,5–2 раз выше нормы (41–80 Ед/л) отмечаются в 36 % и 24 % соответственно, для АЛТ и АСТ.
Желтушное окрашивание тканей (склеры, кожи) и тканевой жидкости, происходящее вследствие повышения общего уровня билирубина в сыворотке крови, у значительной части больных не наблюдалось. Лишь у 4 % пациентов отмечалось незначительное превышение уровня общего билирубина (21–35 мкмоль/л), в норме от 0,5 до 20,5 мкмоль/л. Также наблюдалось одновременное снижение концентрации в крови общего белка, у 54,2 % пациентов (44–63 г/л) и альбумина – у 60 % (22–34 г/л). Исследование функции почек показало, что уровни креатинина и мочевины были выше нормы у 20 % пациентов с COVID-19. Также обращает на себя внимание снижение количества тромбоцитов у 33,3 % пациентов (ниже 180 х10**9/л), при норме 180–320 х10**9/л.
Уровень протромбинового индекса у 96,4 % пациентов оставался в пределах нормы, и только у одного больного отмечалось снижение данного показателя ниже нормы.
Заключение
Патологические изменения при неблагоприятном исходе от COVID-19 в печени встречались в нашем исследовании у 35,4 % больных. Наибольшее количество среди пациентов с инфекцией COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. К основным клинико-биохимическим показателям этих изменений можно отнести незначительное увеличение уровня ферментов печени (АЛТ, АСТ). Показатели активности трансаминаз АЛТ и АСТ, превышающих норму в 4 раза, в нашем исследовании наблюдались у 28 % и 16 % соответственно. Уровень общего билирубина у 96,0 % пациентов оставался в пределах нормы. Также у больных COVID-19 с поражением печени было зарегистрировано снижение общего белка, альбумина, тромбоцитов и протромбинового индекса. Все больные, имеющие патологию печени, инфицированные COVID-19, на наш взгляд, нуждаются в дальнейшем тщательном наблюдении для своевременной оценки возможных последствий и улучшения качества лечения. Характер повреждений в печени непосредственно при COVID-19 изучен недостаточно и требует дальнейшего уточнения.