ацетальдегид в крови что означает
Идентификация ацетальдегида в биологических объектах газохромато-графическим методом
Publication in electronic media: 22.10.2011 under http://journal.forens-lit.ru/node/392
Publication in print media: Актуальные вопросы судебной медицины и права, Казань 2010 Вып. 1
Судебно-медицинская диагностика причины смерти в случаях алкогольной интоксикации нередко вызывает серьезные затруднения. Это, в первую очередь, относится к тем случаям, когда отсутствуют достаточно выраженные изменения внутренних органов, а концентрация этанола в крови либо незначительна, либо он вообще не обнаруживается. В подобных ситуациях объективным доказательством алкогольной интоксикации может служить обнаружение продуктов окисления этанола, в частности ацетальдегида, так как он служит одной из причин похмельного состояния, долго сохраняясь в организме [3].
Ацетальдегид (АЦ) – уксусный альдегид, органическое соединение, легко летучая бесцветная жидкость с удушающим запахом, смешивается во всех отношениях с водой, спиртом, эфиром. АЦ обладает всеми типичными свойствами альдегидов. В присутствии минеральных кислот он полимеризуется в жидкий тримерный паральдегид и тетрамерный метальдегид. Пары тяжелее воздуха, на воздухе окисляется с образованием перекисей. При разбавлении водой приобретает фруктовый запах. Применяют в огромных масштабах в производстве уксусной кислоты, уксусного ангидрида, различных фармацевтических препаратов и т.д. [2].
В организме человека постоянно присутствует эндогенный этанол, образующийся в биохимических процессах. Источник эндогенного этанола – эндогенный ацетальдегид, являющийся продуктом углеводного обмена, который образуется, главным образом, в результате декарбоксилирования пирувата при участии соответствующего фермента пируватдегидрогеназного комплекса. По литературным данным концентрация эндогенного этанола в крови здоровых людей в среднем составляет 0,0004 г/л; максимальные значения не превышают сотых долей г/л, концентрация эндогенного ацетальдегида в 100-1000 раз меньше. АЦ является основным промежуточным метаболитом этанола. Основной путь – с участием алкогольдегидрогеназы по схеме:
Образующийся АЦ окисляется альдегиддегидрогеназой (АДГ) до ацетата [5]. В течение 1 часа в организме человека может быть метаболизировано 7- 10 г алкоголя, что соответствует снижению его концентрации в среднем на 0,1-0,16‰. Окислительные процессы могут активироваться и достигать 0,27‰/ч. Длительность токсикодинамики определяется, в первую очередь, количеством принятого алкоголя. При приеме больших количеств АЦ может сохраняться в организме 1 сутки и дольше. В течение 1-2 ч после взятия крови у живых лиц ферментативное окисление алкоголя прекращается, равно как и после наступления смерти в крови трупов [1]. Основным местом образования АЦ из этанола и последующего его окисления является печень. Поэтому наибольшее количество ацетальдегида в опытах определяли в печени, затем в крови, наименьшее – в цереброспинальной жидкости.
Идентификацию АЦ в биологических объектах проводили на газовом хроматографе «Кристаллюкс-4000М», снабженном компьютерной программой «NetchromWin», пламенно-ионизационным детектором на капиллярных колонках. Использовались три капиллярные колонки:
Температура колонок 50 °С, температура детектора 200 °С, температура испарителя 200 °С. Скорость потока газа-носителя (азота) 30 мл/мин, воздуха 500 мл/мин, водорода 60 мл/мин.
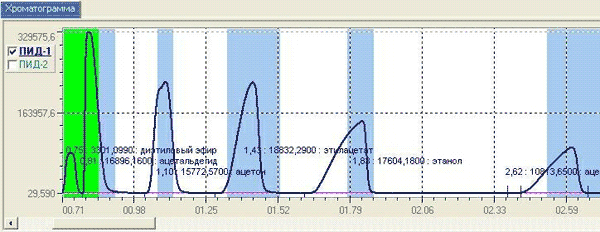
Отмечали хорошее разделение смеси (рис. 1): ацетальдегид+диэтиловый эфир+ацетон+этилацетат+этанол+ацетонитрил.
Рис. 1. Распределение веществ.
Обнаружению и определению ацетальдегида (табл. 1) не мешают ацетон, метанол, этанол и другие алифатические спирты, этилацетат, хлорорганические соединения, ароматические углеводороды, диэтиловый эфир.
Таблица 1. Сравнительные результаты идентификации ацетальдегид в смеси с другими веществами
| Анализируемое вещество | Колонка №1 | Колонка №2 | Колонка №3 |
| Диэтиловый эфир | 44 с | 2 мин 22 с | 5 мин 41 с |
| Ацетальдегид | 49 с | 2 мин 04 с | 6 мин 06 с |
| Ацетон | 1 мин 10 с | 2 мин 20 с | 7 мин 10 с |
| Этилацетат | 1 мин 43 с | 3 мин 14 с | 8 мин 24 с |
| Этанол | 2 мин 49 с | 2 мин 11 с | 9 мин 32 с |
| Ацетонитрил | 2 мин 52 с | 2 мин 21 с | 12 мин 57с |
Колонку №3 HP – FFAP не использовали для количественного анализа, так как такой анализ требует больших временных и экономических затрат.
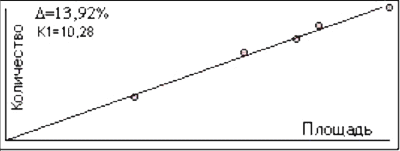
Построение калибровочного графика ацетальдегида. Для построения ка-либровочного графика использовались водные растворы ацетальдегида (х.ч. для хроматографии) с концентрацией 1,5; 15; 30; 60; 150 мг/л. В качестве внутреннего стандарта – водный раствор ацетонитрила с концентрацией 78 мг/л.
Методика исследования: во флакон из стеклодрота, содержащий 0,5 мл 50% раствора фосфорно-вольфрамовой кислоты, помещали 0,5 мл внутреннего стандарта – раствор ацетонитрила с концентрацией 78 мг/л и 0,5 мл раствора ацетальдегида с известной концентрацией. Для уменьшения парциального давления паров воды к смеси добавляли 2 г безводного сульфата натрия. Флакон закрывали резиновой пробкой, фиксировали металлическим зажимом, нагревали в кипящей водяной бане в течение 5 минут и 0,5 мл тёплой парогазовой фазы вводили в испаритель хроматографа. Производили расчёт фактора чувствительности (табл. 2) для 2-х колонок:
Таблица 2. Расчёт фактора чувствительности
| Аац, мг/л | Колонка № 1 | Колонка № 2 | ||
| Sх, в мв/мин | Sст, в мв/мин | Sх, в мв/мин | Sст, в мв/мин | |
| 150 | 69 | 10 | 15 | 2 |
| 60 | 39 | 11 | 4.5 | 1.7 |
| 30 | 24 | 14 | 3 | 2 |
| 15 | 10 | 12 | 1.2 | 1.5 |
| 1,5 | 1.2 | 15 | 0.18 | 2 |
Обозначения: Аац – концентрация ацетальдегида; Sх – площадь пика ацетальдегида; Sст – площадь пика ацетонитрила.
Рис. 2. График зависимости отношения площадей от концентраций ацетальдегида для 1-ой колонки.
По вышеописанной методике проводили исследования из биологических объектов (кровь, моча, вещество головного мозга, печень, почка и др.).
Исследовано 40 случаев при подозрении на отравление «суррогатами алкоголя». Результаты исследования этих случаев сведены в таблицу 3.
Таблица 3. Распределение этанола
| Отсутствие АЦ и этанола | Обнаружение АЦ до 1 мг/л и этанол менее 0,3‰ | Обнаружение АЦ 1-10 мг/л и этанола 0,3‰-6‰ | Обнаружение АЦ 30 мг/л и отсутствие этанола | |
| 15% из них: | 25% | 55% | 5% | |
| 83% из ЛПУ | 17% скоропостижная смерть | |||
Случай из практики: доставлен труп мужчины 40 лет из реанимационного отделения. В стационаре больной находился 4 часа, в анамнезе для лечения использован «Эспераль». В процессе судебно-химического исследования биологических объектов дисульфирам и другие лекарственные вещества не обнаружены. В крови этиловый алкоголь не обнаружен. Обнаружен АЦ с концентрацией: 0,5 мг/л в крови, 28 мг/л в желудке, 2 мг/л в печени, 1 мг/л в почке, 29 мг/л в кишечнике.
При одновременном употреблении этилового алкоголя и дисульфирама (тетурам) образуется АЦ. Механизм заключается в том, что дисульфирам ингибирует фермент алкогольдегидрогеназу, задерживая окисление этанола на уровне АЦ, что приводит к интоксикации организма человека. Некоторые лекарственные препараты могут оказывать тетурамоподобную активность, вызывая непереносимость к алкоголю. Это, прежде всего, хлорпропамид и другие противодиабетические сульфаниламидные препараты, метронидазол и т.п., производные нитро-5- имидозола, бутадион, антибиотики [4].
ДНК-тест на метаболизм алкоголя
Переносимость алкоголя может быть абсолютно разной. Кому-то достаточно пары рюмок, чтобы быть навеселе, а кто-то может выпить достаточно большое количество спиртного. Состояние после употребления горячительных напитков тоже отличается.
Причина такого разнообразия кроется в генах. И именно генетическими особенностями обусловлена скорость опьянения и восстановления после употребления спиртного.
Как генетика влияет на метаболизм алкоголя
Спиртное, попавшее в организм, сразу проникает в кровоток. С током крови спирт заносится в головной мозг и влияет на происходящие там процессы, вызывая расслабляющий и веселящий эффект. Чем больше этанола попадет в мозг, тем сильнее будет опьянение.
В ответ на попадание в организм спирта начинает выделяться фермент алкогольдегидрогеназа (АДГ, ADH1B), превращающий его в токсичный ацетальдегид. Возникает похмелье.
Однако в большинстве случаев ацетальдегид сразу начинает расщепляться ферментом ацетальдегиддегидрогеназой (АлДГ, ALDH2), который превращает ядовитое соединение в безобидную уксусную кислоту.
Однако не у всех людей этот процесс происходит гладко. У многих наблюдается врожденная непереносимость алкоголя, вызванная неправильной выработкой ферментов:
Несмотря на убеждение, царящее в народе, устойчивость к воздействию алкоголя определяется не стажем его употребления, а генетическими особенностями. Скорость опьянения и восстановления после принятия дозы этанола зависит от генов, кодирующих активность ферментов. Поэтому способность выпить много и не пьянеть чаще всего наследственная.
Сбои в метаболизме алкоголя часто наблюдаются у азиатских народов. Представители разных монголоидных наций быстро пьянеют или, наоборот, вместо приятного расслабления получают после принятия дозы спиртного покраснение лица и отравление.
Люди с непереносимостью алкоголя долго болеют после принятия спиртного, а при попытке опохмелиться им становится только хуже.
Существует и другое сочетание генов, при котором опьянение наступает быстро и похмелье почти не наблюдается. Отсутствие неприятных ощущений после застолий провоцирует алкоголизм.
В России наблюдается достаточно много случаев непереносимости алкоголя. Генетики это связывают с длительным пребыванием на территории татаро-монгольских племён. Поэтому изменённые генетические структуры называют «генами Чингисхана». Кстати, многие, страдающие такой особенностью, заказав генетическое исследование на национальность, находят у себя большую примесь азиатской крови.
Как проводится анализ
У пациента берётся анализ буккального эпителия с обратной стороны щек. Для этого используются ватные палочки, поэтому обследование не вызывает боли и дискомфорта.
Иногда члены семьи или даже руководство некоторых компаний хотят проверить сотрудников и родственников на склонность к алкоголизму. В этом случае можно провести анализ анонимно, используя в качестве материала ногти, волосы с волосяными луковицами, взятые с расчёски, салфетки, палочки для еды и другие предметы, где может обнаружиться ДНК обследуемых лиц. Как собрать такой генетический материал, можно узнать, обратившись в наш Генетический центр.
Полученный биоматериал доставляют в лабораторию, где из него выделяют ДНК. Генный материал сравнивают с эталоном, выявляя отклонения, вызывающие снижение или увеличение выработки ферментов, разлагающих алкоголь. По этим данным можно судить о непереносимости спиртного и возможной склонности к алкоголизму.
Таким больным нужно максимально снизить или даже исключить употребление спиртосодержащих напитков из-за риска развития серьезных заболеваний печени, поджелудочной железы, кишечника. Например, установлено, что опасность рака пищевода при разных вариантах нарушения метаболизма спиртного повышается в 7-10 раз.
Результаты анализов указывают, какой именно фермент вырабатывается в недостаточном количестве и какие нужно принять меры, чтобы сохранить свое здоровье.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Ацетальдегид в крови что означает
Маркер связан с особенностями метаболизма алкоголя. Исследуется для выявления генетической предрасположенности к алкоголизму, связанной со скоростью превращения ацетальдегида в ацетат в организме и степенью алкогольного отравления. Ассоциирован с риском развития осложнений алкоголизма: алкогольного цирроза, рака пищевода.
Автоматическое секвенирование ДНК.
Какой биоматериал можно использовать для исследования?
Венозную кровь, буккальный (щечный) эпителий.
Как правильно подготовиться к исследованию?
Специальной подготовки не требуется.
Локализация гена на хромосоме – 12q24.12
Ген ALDH2 кодирует митохондриальный белок альдегиддегидрогеназу (ALDH). Белок ALDH2 – фермент, участвующий в метаболизме этанола, окисляя ацетальдегид до ацетата.
Генетический маркер G1510A
Участок ДНК гена ALDH2, в котором происходит замена гуанина (G) на аденин (А) в позиции 1510, обозначается как генетический маркер G1510A. Следовательно, изменяются и биохимические свойства фермента, в котором происходит замена глутаминовой кислоты на лизин.
G1510A – обозначение замены нуклеотида гуанина на аденин в позиции 1510 последовательности ДНК гена ALDH2.
Glu504Lys – обозначение замены глутаминовой кислоты на аминокислоту лизин в белке в позиции 504.
Возможные генотипы
Встречаемость в популяции
Встречаемость минорного (A или *2) аллеля в человеческой популяции составляет 6 %, наиболее часто аллель *2 распространен у азиатов и достигает 22 %.
Ассоциация маркера с заболеваниями
Общая информация об исследовании
В метаболизме алкоголя участвуют два основных фермента. Сначала под действием фермента алкогольдегидрогеназы этанол превращается в ацетальдегид, а далее ацетальдегид при помощи фермента альдегиддегидрогеназы в ацетат. Работа этих ферментов, скорость их метаболизма обусловлены генетически и зависят от разных вариантов генов, кодирующих эти ферменты.
Этанол (этиловый спирт) сам по себе является достаточно токсичным соединением, и употребление алкоголя наносит вред здоровью. Но существует множество фактов, свидетельствующих о пользе умеренного потребления, например, красного вина. Однако, как выяснили ученые, все зависит от особенностей метаболизма алкоголя в организме человека.
Существует два основных изофермента альдегиддегидрогеназы (ALDH): цитоплазматический и митохондриальный. Ген, кодирующий митохондриальную форму фермента, называется ALDH2 и локализован на 12-й хромосоме. Отсутствие активности фермента ALDH2, по-видимому, является причиной непереносимости алкоголя, наблюдаемой у азиатских и северных народностей. На активность фермента сильно влияет замена одного нуклеотида в кодирующей последовательности ДНК. В процессе эволюции образовались два варианта данного гена. Основной вариант обозначается как *1 (или G), а вариант гена, произошедший в результате мутации, обозначается как *2 (или A). Вследствие такой замены фермент ALDH2 утрачивает активность. Присутствие в генотипе даже одного аллеля *2 значительно снижает работоспособность альдегиддегидрогеназы, и как следствие, вызывает непереносимость алкоголя.
Выявление данного генетического маркера может во многом объяснить различия в реакции на алкоголь у разных людей.
У некоторых после употребления даже небольшого количества алкоголя проявляются признаки непереносимости, такие как покраснение лица, тахикардия, тошнота, мышечная слабость и другие. Это врождённое свойство сохраняется на всю жизнь и связано с особенностями метаболизма. При этом этанол достаточно быстро превращается в ацетальдегид, происходит быстрое удаление спирта из крови. Но ацетальдегид, в свою очередь, расщепляется очень медленно и циркулирует в крови в высоких концентрациях (недостаточная активность ферментов обусловлена аллелем ALDH2*2). Именно его длительное присутствие и вызывает неприятные симптомы и плохое самочувствие у человека сразу после принятого алкоголя. Данный вариант метаболизма считается в какой-то мере защитой от алкоголизма. Но при постоянном употреблении алкоголя существует повышенный риск развития рака печени, пищевода, так как ацетальдегид является канцерогеном. Такой тип обмена спиртов встречается преимущественно в азиатской популяции.
У большинства европейцев все происходит наоборот: первый этап окисления идет медленно и этанол длительно не выводится из организма, а второй этап (превращение до нетоксичных продуктов – ацетата) – быстро (за это отвечает «быстрый» аллель альдегиддегидрогеназы ALDH2*1). При таком варианте работы ферментов риск развития алкогольной зависимости выше. Соответственно, и риск развития заболеваний вследствие токсического действия этанола значительно возрастает. У регулярно принимающих алкоголь людей нередко развивается алкогольный гепатит, затем цирроз. Также существенно повышается риск сердечно-сосудистых заболеваний, таких как атеросклероз и ишемическая болезнь сердца. Увеличивается риск развития панкреатита.
Оценка генотипа по маркеру:
*1/*1 – нормальная (быстрая) активность фермента
*1/*2 – низкая активность фермента
*2/*2 – отсутствие активности фермента
Интерпретация результатов исследования должна проводиться врачом в комплексе с другими генетическими, анамнестическими, клиническими и лабораторными данными.
Для данного маркера не существует понятия «норма» и «патология», т. к. исследуется полиморфизм гена.
АЛКОГОЛЬНАЯ БОЛЕЗНЬ ПЕЧЕНИ: Механизмы прогрессирования, патогенетическая терапия
Каковы факторы риска, способствующие возникновению алкогольной болезни печени? Какова роль ацетальдегида в механизме повреждения печени? Почему препараты эссенциальных фосфолипидов являются центральным звеном в медикаментозной терапии алкогольной б
Каковы факторы риска, способствующие возникновению алкогольной болезни печени?
Какова роль ацетальдегида в механизме повреждения печени?
Почему препараты эссенциальных фосфолипидов являются центральным звеном в медикаментозной терапии алкогольной болезни печени?
Впонятие алкогольной болезни печени входят различные нарушения структуры и функциональной способности органа, вызванные длительным систематическим употреблением алкогольных напитков. Алкогольные поражения печени по распространенности и социальному значению занимают второе место после острых и хронических болезней печени вирусной этиологии.
Отличительной особенностью алкогольной болезни печени, как и других экзогенных токсических поражений, является четкая зависимость патологических изменений в органе от дозы алкоголя и продолжительности его употребления. Важно подчеркнуть обратимость алкогольных повреждений печени на начальных, а у ряда больных даже на развернутых этапах болезни при полном воздержании от употребления алкогольных напитков. В соответствии с этим отмечается неэффективность любого метода лечения на фоне продолжающегося употребления алкоголя.
Серьезные заболевания печени наблюдаются при ежедневном потреблении более 40-60 г этанола мужчинами и более 20 г женщинами в течение продолжительного времени. Токсический эффект не зависит от вида принимаемых напитков и определяется количеством в них этанола.
Вместе с тем среди больных, страдающих хроническим алкоголизмом, жировой гепатоз выявляется в 60-65% и цирроз печени — в 20% случаев. Это дает основание считать, что наряду с алкоголем, играющим решающую роль в развитии алкогольной болезни, имеют значение генетические, иммунные и ряд внешних факторов.
Факторы риска алкогольной болезни печени:
Патогенез алкогольных поражений печени
Выделяют следующие прямые и непрямые эффекты воздействия этанола на печень, лежащие в основе алкогольных поражений печени:
Дезорганизация липидов клеточных мембран, ведущая к адаптивным изменениям их структуры
Два важнейших свойства обеспечивают нормальное функционирование мембран. Во-первых, из-за наличия углеводородной внутренней области фосфолипидные мембраны практически непроницаемы для большинства биологических молекул и ионов, и именно эта особенность позволяет мембране осуществлять барьерную функцию. Во-вторых, двойной слой природных фосфолипидов представляет жидкую фазу, и это придает мембране достаточную гибкость и вязкость.
Нарушение синтеза важнейшего структурного элемента мембраны — фосфолипидов и адаптивные изменения в составе липидов, ведущие к повышенному их окислению, вызывают снижение текучести мембран.
Поврежденные мембраны не способны обеспечить связывание и включение крупных лигандов, а также мелких лигандов. Присутствие фосфолипидов необходимо также для нормального функционирования других встроенных в мембрану компонентов, в том числе протеинов, ответственных за образование и активность клеточных рецепторов. Фосфолипиды играют активную роль в метаболических процессах, ими активируются связанные с мембраной ферменты — аденилатциклаза, фосфатидилэтаноламиновая метилтрансфераза и цитохромоксидаза.
Основным механизмом формирования алкогольной болезни печени является прямое цитопатическое действие ацетальдегида.
Ацетальдегид представляет собой токсичный и реактивный метаболит. Он приводит к запуску перекисного окисления липидов, что вызывает разрушение клеточных мембран, связывается с тубулином, повреждает микротрубочки цитоскелета.
Ацетальдегид оказывает выраженное влияние на синтез белков в печени: резко тормозит окислительное дезаминирование аминокислот и ингибирует синтез альбумина, а также нарушает метаболизм кофакторов ферментов — пиридоксина, фосфата холина, цинка, витамина Е.
Синтез проколлагена I типа и фибронектина под действием ацетальдегида активизирует фиброгенез.
В патогенезе алкогольной болезни печени участвуют также иммунные механизмы. Аутоиммунные реакции на печеночные антигены могут запускаться ацетальдегидбелковыми комплексами; они рассматриваются как основа прогрессирования заболеваний печени после прекращения приема алкоголя.
На несомненное патогенетическое значение нарушений системы клеточного иммунитета указывают сенсибилизация Т-клеток ацетальдегидом или алкогольным гиалином, повышенная продукция цитотоксических лимфоцитов.
Наибольший интерес представляют экспериментальные и клинические данные о роли цитокинов в развитии алкогольной болезни печени, в том числе провоспалительных, вызывающих повреждение печени.
Современная классификация алкогольной болезни печени основана на клинико-морфологических критериях. Выделяют четыре формы алкогольной болезни печени:
Жировая дистрофия характеризуется диффузным патологическим внутри- и внеклеточным отложением жировых капель. Часто протекает бессимптомно, и больные попадают под наблюдение врача случайно, при выявлении гепатомегалии. Функциональные пробы печени мало изменены: у трети больных выявляют гипербилирубинемию, гипарлипидемию. Нерезкое повышение активности аминотрансфераз и γ-глютамилтранспептидазы отмечается менее чем в половине наблюдений.
Алкогольный гепатит — это острое или хроническое прогрессирующее дегенеративно-воспалительное повреждение печени у алкоголиков. Морфологическими проявлениями этой формы является баллонная дистрофия гепатоцитов, некрозы с нейтрофильной инфильтрацией, периваскулярный фиброз, стеатоз, отложения алкогольного гиалина. Поздняя фаза заболевания определяется лимфоцитарной инфильтрацией портальных трактов и паренхимы. Клиническая картина варьирует от бессимптомной гепатомегалии до развития печеночной недостаточности. Из практических соображений целесообразно выделять латентный, желтушный и холестатический варианты течения заболевания. Почти всегда выявляется лейкоцитоз с увеличением числа нейтрофилов, ускорение СОЭ. У 50-75% больных определяется анемия макроцитарного типа. При биохимическом исследовании отмечается гипербилирубинонемия с преобладанием прямого билирубина, соотношение АСТ/АЛТ всегда больше 1, характерен значительный подъем γ-ГТ и ЩФ, может иметь место гипер-γ-глобулинемия. Повышение билирубина, гипоальбуминемия и снижение протромбина являются признаками плохого прогноза.
В развитии цирроза печени важным патогенетическим фактором, наряду с воспалительно-некротическими изменениями, является перицеллюлярный и перисинусоидальный фиброз.
Лечение алкогольной болезни печени
Лечение алкогольной болезни печени — длительный и комплексный процесс. Он включает в себя в качестве необходимого условия полное воздержание от приема алкоголя, полноценную диету с достаточным содержанием белка (1г на 1кг массы тела в сутки) и повышенным содержанием ненасыщенных жирных кислот и микроэлементов.
На ранних этапах алкогольной болезни печени соблюдение этих условий и медикаментозная терапия могут привести к полному обратному развитию патологических изменений печени. Основу медикаментозной терапии при всех формах алкогольной болезни печени составляют препараты «эссенциальных» фосфолипидов (субстанция EPL), являющихся высокоочищенным экстрактом из бобов сои.
Стандартные схемы лечения включают: использование EPL внутривенно в дозе 500-1000 мг в сутки в течение первых 10-14 дней и длительный прием — в течение 2-6 месяцев внутрь в суточной дозе 1800 мг (две капсулы три раза в день). При тяжелом повреждении печени в первые недели лечения внутривенное введение препаратата комбинируется с приемом внутрь.
EPL является основным компонентом клеточных мембран, восстанавливает их целостность. Это приводит к нормализации функции мембран и повышению их текучести, активации мембранных ферментов и увеличению синтеза эндогенных фосфолипидов. Повышение детоксикационного и экскреторного потенциала гепатоцитов под действием EPL снижает разрушение мембран при оксидантном стрессе.
Ослабление выраженности оксидантного стресса и антифибротический эффект EPL показаны в экспериментальных работах, проведенных С. Lieber.
Механизм антифибротического действия при применении EPL связывается с торможением трансформации клеток Ито в коллагенпродуцирующие.
В клинических работах показано, что под влиянием EPL у больных хроническим алкогольным гепатитом и циррозом снижается интенсивность липопероксидации, уровень эндогенной интоксикации и увеличивается концентрация полиненасыщенных жирных кислот.
Глюкокортикостероиды применяются у больных с тяжелыми формами острого алкогольного гепатита, проводится трех-четырех-недельный курс в начальной дозе, эквивалентной 32 мг метипреда.
Рандомизированные клинические исследования показали значительное увеличение краткосрочной выживаемости больных, особенно при наличии энцефалопатии. Имеются данные, что глюкокортикостероиды наиболее эффективны у больных с высоким уровнем провоспалительных цитокинов. Назначение глюкокортикостероидов противопоказано при наличии инфекции, диабета, панкреатита, гепатоцеллюлярной карциномы.
При наличии синдрома холестаза у больных алкогольной болезнью печени показано использование гептрала (S-аденозилметионина) в дозе 10 мл (800 мг) внутривенно с последующим переходом на прием в капсулах в дозе 800-1600 мг в день в течение двух-трех недель.
В ходе отдельных исследований выявлены антифиброгенный и противовоспалительный эффекты колхицина.
Алкогольная болезнь печени остается актуальной проблемой современной медицины. В ее решении важнейшая роль отводится медико-социальным программам, направленным на устранение алкогольной зависимости. Понимание механизма прогрессирования алкогольной болезни печени необходимо практическим врачам для проведения эффективной патогенетической терапии.