аугментация в стоматологии что это
Аугментация в стоматологии
Современные методики, используемые в стоматологии, позволяют восстанавливать целостность и эстетику зубного ряда различными способами. Один из популярных вариантов – имплантация, в ходе которой разрушенный элемент заменяется искусственной конструкцией, полностью повторяющей его структуру. Это позволяет избежать проблем с атрофией, и сохранить правильное распределение механической нагрузки при жевательном процессе. Однако встречаются ситуации, когда объема костной ткани, необходимой для вживления имплантата, недостаточно. Восстановить и укрепить структуру позволяет процедура аугментации.
Общее представление
Аугментация, также известная как синус-лифтинг, представляет собой операцию, в рамках которой стоматолог увеличивает объем костной ткани в челюстном отделе. Ввиду болезненности вмешательства, процедура проводится с применением анестезирующих препаратов.
Установка замещающих имплантатов на верхний зубной ряд – сложная процедура. Проблематичность обуславливается необычной анатомической структурой – верхняя челюсть не отличается высотой, поэтому места для закрепления искусственного штифта чаще всего оказывается недостаточно. Аугментация позволяет поднять дно гайморовой пазухи, освободив пространство для введения состава, формирующего костную ткань. По итогам операции проблемный участок становится пригоден для вживления титанового корня, способного выдержать жевательную нагрузку.
Показания и противопоказания
Основным фактором, обуславливающим необходимость проведения процедуры, является недостаточность костного материала. Причиной могут являться механические повреждения и травмы, длительное отсутствие зуба на оперируемом участке, а также врожденные патологии. Аугментация также проводится при пародонтите, повышающем риск утраты здоровых зубов ввиду недостаточной плотности их естественной фиксации.
Возможность проведения операции определяется по итогам комплексного обследования. К числу факторов, исключающих синус-лифтинг, относятся:
Кроме того, обязательным предварительным этапом является санация полости рта, в ходе которой залечиваются локальные воспаления и кариозные очаги, что позволяет предотвратить инфицирование внутренних тканей.
Методики проведения
Способ наращивания костной ткани определяется исходя из специфики анатомического строения челюстного отдела. Существует два метода:
Продолжительность восстановления и сроки установки имплантата зависят от качества проведения операции и внутренней способности тканей к регенерации. Как правило, при открытом методе период восстановления занимает от 20 до 22 недель.
Подготовка
Перед тем, как принять решение о проведении аугментации, стоматолог проводит ряд диагностических процедур, позволяющих сформировать подробную клиническую картину. В их число входят:
Кроме того, проводятся лабораторные исследования, необходимые для выявления возможных противопоказаний.
Этапы процедуры
После введения анестезирующего препарата проводятся последовательные манипуляции:
При использовании закрытого метода разрез не требуется – хирург сразу переходит к сверлению кости, с последующим вводом в отверстие стоматологического зонда.
Восстановление и возможные осложнения
Продолжительность сохранения швов после операции составляет около недели. В дальнейшем пациент должен придерживаться врачебных предписаний, воздерживаясь от физических нагрузок и соблюдая назначенную диету.
Нарушение рекомендаций может привести к инфицированию образовавшейся раны, и потребовать повторного медицинского вмешательства. При первых признаках, к числу которых относятся воспаление, кровоточивость и выраженные болезненные ощущения, следует немедленно обратиться к лечащему врачу для повторного обследования.
Наращивание кости (аугментация), стоматология в Харькове
Виды аугментации костной ткани
Различают несколько типов процедуры наращивания кости — по месту проведения, направлению костной регенерации и типу материала используемого для костной пластики.
Техника аугментации
Некоторые виды аугментации привязаны к месту предстоящей имплантации. Самым ярким примером такого лечения является синус лифтинг. Это очень популярная процедура, но работает такая методика только в области гайморовой пазухи человека — область верхнего 5-го, 6-го и 7-го зубов. В области других зубов невозможно провести sinus lift. Поднятие дна гайморовой пазухи позволяет только увеличить высоту альвеолярного гребня, но не увеличивает его ширину. Прибыль кости можно получить только вверх и только в локальном участке. Методика синус лифтинг как ничто другое хорошо демонстрирует, что методика не может работать везде и во всех направлениях.
Материал аугментации
Исторически, на протяжении долгих лет, стоматологи пробовали разные виды материалов для остеопластики. Эти материалы называют терминами графт или трансплантат. Трансплантат должен обладать высокими остеотропными свойствами. Не секрет, что не все материалы одинаково хорошо способствуют костной регенерации (росту костной ткани). Не станем перечислять все виды костных графтов. В настоящее время, стоматологи стоят перед выбором: или использовать аутокость (взять кость у пациента в одном месте и добавить в другом) или использовать ксенокость из пробирки (препараты, изготовленные из тканей животного другого вида).
Аутокость имеет самую высокую остеоиндуктивность, так как являются точной копией наших челюстных костей со всеми индивидуальными, структурными особенностями. Но есть недостаток — запас такого материала ограничен, а для забора кости требуется нанести дополнительную травму.
Ксенокость хотя уступает аутокости, но также имеет высокую остеоиндуктивность. Ксенокость можно купить в любом количестве и это плюс. Препараты авторитетных производителей являются качественными графтами, при производстве которых обеспечивается высочайший контроль безопасности продукции.
Клинический пример. Сложные условия для проведения зубной имплантации
Наш клинический пример демонстрирует сложную для проведения имплантации ситуацию. Но он отлично демонстрирует возможности современной стоматологии.
Пациентка пробовала пользоваться бюгельным протезом, изготовленным на нижнюю челюсть. Получив этот опыт, она категорично решила преодолеть все трудности, но изготовить несъемную конструкцию.
В чем сложность этого случая? Кость очень истончена в результате атрофии. Имплантологи составляют план лечения на основании данных компьютерной томографии (КТ). КТ позволяет определить размеры анатомических объектов в трех направлениях, за что и называется 3D. Определим размеры челюстных костей.
В области премоляров верхней челюсти альвеолярный отросток очень узкий, а в области моляров высота гребня очень маленькая и гайморова пазуха вплотную приближается к вершине гребня. Есть и другие анатомические особенности, прибавляющие сложности. О них ниже.
 | Данная статья рассматривает вопросы увеличения костной ткани. Текст такой темы невозможно иллюстрировать, не показав врачебные аспекты лечения. Поэтому, если Вы впечатлительный человек и подобная информация сложна для Вас, то не продолжайте читать этот раздел нашего сайта. |
Для увеличения высоты проводим синус лифтинг. В ходе операции самыми негативными являются осложнения кровотечения и перфорация мембраны Шнайдера (слизистая синуса). Мы столкнулись с кровотечением. На КТ до лечения стрелкой обозначена верхнечелюстная артерия. Останавливать кровотечения в этой области сложно и фото демонстрирует момент остановки кровотечения.
После завершения процедуры sinus lift, проводим направленную регенерацию костной ткани (НКР). Костный графт Geistlich Bio-Oss®, удерживаемый титановой сеткой, обеспечит костную регенерацию, увеличивая высоту и ширину альвеолярного гребня. Увеличение кости по высоте не одинаковые. Sinus lift увеличивает высоту кости, добавляя объем вверх, а НКРК вниз. Это хорошо видно на КТ через 4 месяца.
Процессы костной интеграции протекают медленно. Сначала формируются костные балки и растут коллагеновые и эластические волокна. Потом долго идет процесс минерализации ткани, и кость набирает прочности. В середине этих процессов можно устанавливать зубные импланты. Это срок 4 месяца.
Через 4 месяца мы осматриваем место операции. Если где-то через мягкие ткани выступает наружу титановая сетка, то процедуру надо считать неудачной. У нашей пациентки все отлично, переходим к установке имплантатов.
Через 4 месяца после аугментации КТ демонстрирует высоту кости — 15 мм и и больше, ширину — около 8 мм. Многие пациенты преживают, что после такой операции гайморова пазуха не сможет выполнять свою функцию. Обратите внимание, что объем пазухи остается очень большим и наша операция ничего не портит.
Удаляем мембрану и видим молодую, костную ткань.
Теперь когда объем кости большой мы установили зубные импланты. На фото видно, что ширина альвеолярного отростка — это отличные условия для зубной имплантации, поэтому имплантация проведена качественно.
Самочувствие пациента
Насколько тяжело перенести такую операцию человеку? Что ощущает пациент после операции?
До операции каждый пациент сильно переживает. Так устроена наша психика, что мы боимся всего неизвестного. Те, кому предстоит второе подобное вмешательство, почти не волнуются, потому что ничего сверх естественного их не ждет. Все проходит под местным обезболиванием и пациент ничего не чувствует. Самым сложным является то, что длится операция долго. Многие хирурги обещают, что все происходит быстро. Мы не такие и возможно аккуратничаем излишне. Это оправдано, ведь все манипуляции требуют тонкой и неторопливой работы. Общее время работы от одного до двух часов.
Очень, очень редко пациенты жалуются на боль после вмешательства. После операции пациент один раз выпивает обезболивающее. И не смотря на то, что мы даем все мед. препараты с собой большинство говорят, что не нуждались в приеме анальгетиков. Однако, все пациенты в обязательном порядке принимают противовоспалительный препарат «Нимесил».
После вмешательства длительное время есть чувство распирания, как будто объем под щекой увеличился. Все пациенты после вмешательства на пазухе носа должны соблюдать режим исключающий большие физические нагрузки и моменты повышения носового давления.
Заключение.
Пациентка (возраст 41г.) пробовала пользоваться бюгельным протезом на нижней челюсти. Считает, что съемное протезирование хотя и очень бюджетный вариант, но не комфортный для нее.
Приняли решение, что протезирование на верхней челюсти будет проводиться несъемными конструкциями. В ходе подготовки к зубной имплантации провели синус лифтинг и НКР. Столкнулись с кровотечением из верхней альвеолярной артерии. Через 4 месяца остались довольны качеством кости, установили 3 зубных импланта. Стоматология Харькова постоянно развивается и соответствует уровню стран с самым прогрессивным уровнем Медицины.
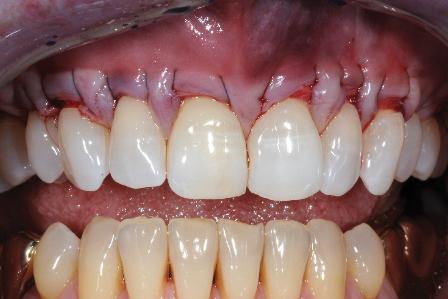
Аугментация мягких тканей
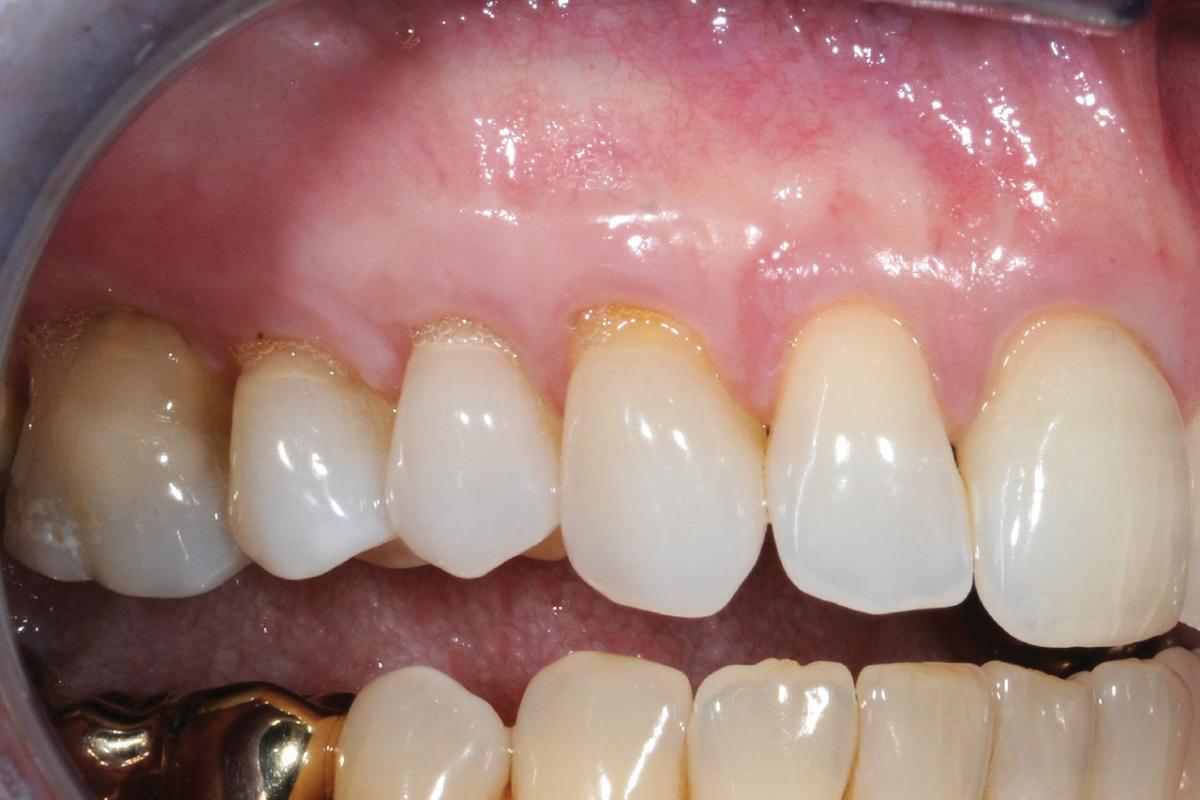
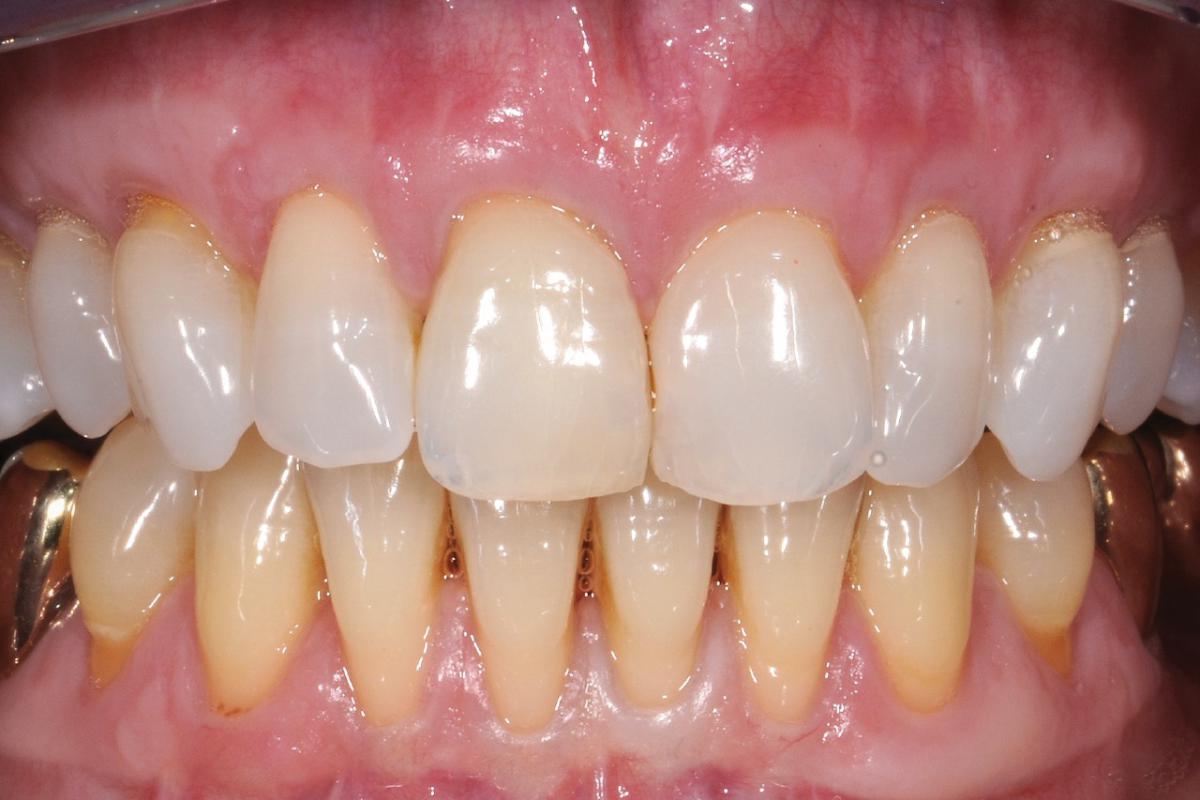
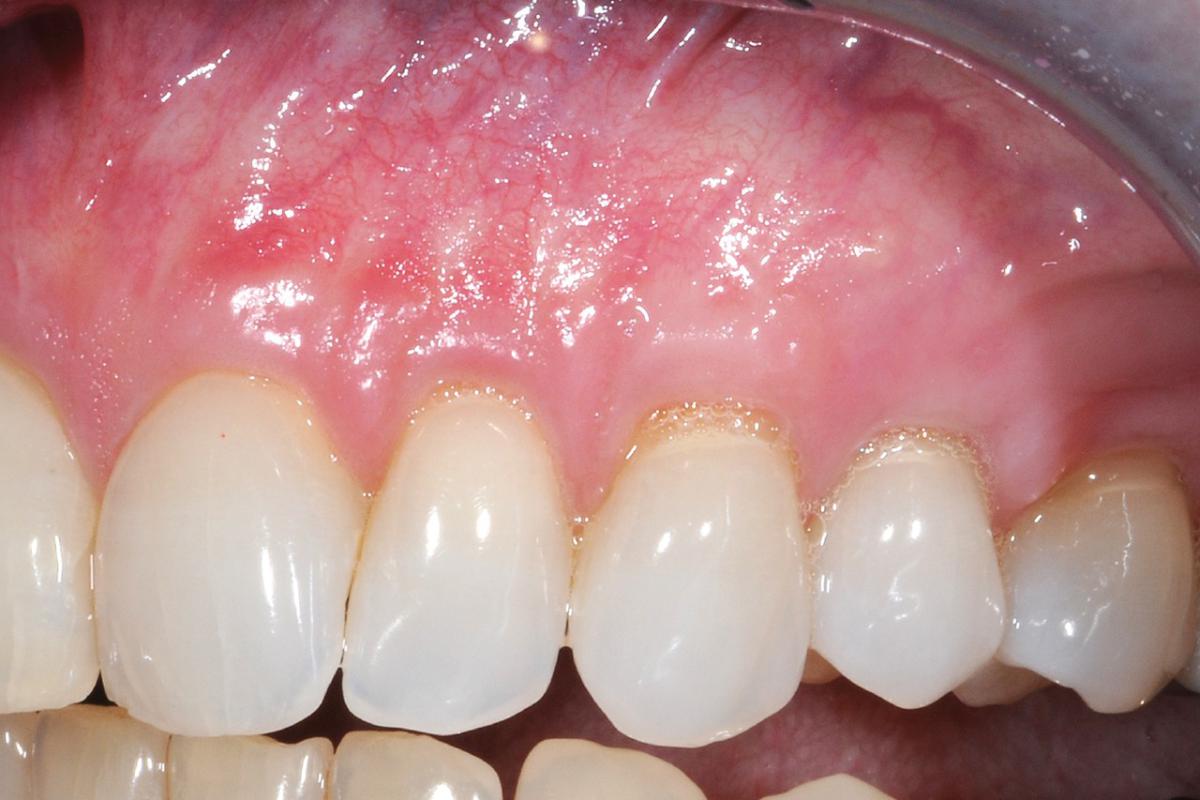
В стоматологической практике достаточно распространены случаи, когда атрофия кости выражена умеренно и зубной имплантат может функционировать много лет, если обеспечить его защиту мягкими тканями. Следует создать большой объем кератинизированной десны вокруг установленного имплантата. Британские ученные насчитывают сто двадцать различных методик аугментации мягких тканей. Мы мы выбрали для своей работы самую близкую по духу технику и она дает неплохие результаты.
Фото ДО имплантации
Фото ПОСЛЕ имплантации
Видео состояние мякгих тканей после завершения процедуры
Вместе с материалами на увеличение кости часто ищут материалы
Существует несколько протоколов проведения зубной имплантации и безчисленное количество техник выполнения операции установки дентальных имплантов и процедур изготовления зубных протезов опирающихся на имплантанты. В каждом клиническом случае стоматол.
Анализ, позволяющий разобраться в параметрах, влияющих на долгосрочный результат функционирования зубного импланта: первичная стабильность, хорошая интеграция (приживляемость), формирование и сохранение стабильности мягких тканей, способность выдержи.
До какого возраста можно ставить зубные импланты? Этот вопрос волнует наших мам и бабушек. Вопрос вполне законный, ведь пользоваться съемным протезом не хочется никому. Наши рекомендации порадуют Вас – зубные импланты отлично приживаются в любом возр.
Минимально инвазивная мягкотканная трансплантация
Процедура аугментации мягких тканей становится все более популярной среди врачей стоматологов, поскольку манипуляция в ходе своего усовершенствования за последние годы приобрела минимально инвазивный и более эстетический характер, а эффективность и предсказуемость результатов подобного вмешательства аргументировано повысились. Современные хирургические операции подобного типа практически исключают необходимость выполнения поверхностных надрезов: так метод туннельной аугментации заместил классические методики формирования лоскута, а использование аллотрансплантатов вместо донорской аутоткани уменьшило сроки послеоперационной реабилитации, а также помогло исключить проблемы и осложнения, связанные с забором мягких тканей с области неба. Повышение комфорта лечения для пациента, как и предсказуемости полученных результатов, вывели процедуру мягкотканой аугментации на новый уровень, обеспечивающий более индивидуализированный подход к лечению рецессий как эстетической, так и функциональной проблемы в стоматологической практике.
Показания к аугментации мягких тканей
Выполнение процедуры аугментации мягких тканей показано в случаях рецессии или же с целью восстановления ширины и толщины кератинизированных десен вокруг зубов и имплантатов. Рецессии десен инициируют возникновение гиперчувствительности у пациентов с обнаженной поверхностью корня, а также значительный эстетический дискомфорт, особенно в случаях, когда патология находится во фронтальном участке. Восстановление полного покрытия поверхности корня возможно только в случаях сохранения высоты костной межзубной перегородки, а на участках, где патологическая потеря высоты костной ткани уже состоялась, частичного покрытия, как и остановки процесса рецессии, можно добиться посредством утолщения области кератинизированных десен.
Хирургические методы
Свободные десневые трансплантаты (СДТ) начали использовать еще в 1960-х годах, и в то время они были единственной возможностью восстановления объема тканей десен вокруг зубов. Недостатком техники аугментации свободными трансплантатами является необходимость забора материала мягких тканей из области неба, что является весьма травматичной и не всегда достаточно успешной процедурой. Субэпителиальные соединительнотканные трансплантаты (ССТ) были впервые представлены в начале 1980-х годах, а техника их получения предполагала процедуру куда более удобного для пациента забора тканей. Кроме того, данная техника доказательно оказалась более эффективной для восстановления мягкотканого покрытия поверхности корня, нежели использование СДТ. При заборе СДТ неизбежно проходит обнажение сосудистого ложа, в то время как при формировании ССТ часть тканей лоскута остается нетронутой для покрытия донорской области. Тоннельная техника забора ССТ была описана в более ранних работах многих исследователей и клиницистов. Суть метода состоит в том, чтобы избежать выполнения поверхностных разрезов, что делает манипуляцию более комфортной для пациента, а эффективность процедуры при этом не уступает классическому подходу.
Туннельная техника
Препарирование реципиентной области
Как и при большинстве аналогичных процедур восстановления мягкотканого покрытия вокруг зубов, перед хирургическим вмешательством выполняется полная очистка и выравнивание поверхности корня. Реципиентная область подготавливается без проведения каких-либо поверхностных разрезов. Мягкие ткани в пришеечной области отсепаровывают при помощи интрасулькулярного ножа Аллена (Hu-Friedy), углубляясь в область борозды не более чем на 2 мм по направлению к альвеолярному гребню. Данный интрасулькулярный разрез обеспечивает доступ для проведения процедуры отслаивания тканей с помощью тупоконечных инструментов по типу микрохирургического элеватора Аллена (Hu-Friedy). Таким образом, формируется карман для установки тканей трансплантата. Процедуру тупой сепарации мягких тканей продолжают до области боковых сосочков вокруг каждого зуба, создавая, таким образом, тунелеподобное пространство. После этого реципиентную область расширяют с помощью модифицированного ножа Орбана (Hu-Friedy), проводя, таким образом, расширенную мобилизацию тканей. Данная процедура является обязательной для корональной миграции десен и покрытия эмалево-цементной границы в будущем.
Вышеописанная манипуляция выполняется более легко на верхней челюсти, где анатомические особенности строения сопутствуют качественному выполнению вмешательства. В области нижней челюсти всегда нужно учитывать позицию ментального отверстия, находящегося апикальнее второго премоляра. Кроме того, наличие мелкого преддверья полости рта, аберрантное прикрепление уздечек и тонкий биотип тканей значительно усложняют процесс подготовки реципиентной области при выполнении туннельной техники.
Отсутствие необходимости проведения вертикальных разрезов обеспечивает лучшие результаты покрытия поверхности корня, более комфортные условия послеоперационного периода для пациентов, а также значительно повышает уровень эстетических результатов данной хирургической манипуляции. Недостатком метода туннельной аугментации считается лишь сложность подготовки реципиентной области: традиционно данная процедура требует несколько больше времени и более прецизионного подхода. Хирургический опыт выполнения дополнительных разрезов в области сосочков несколько упрощает процедуру подготовки реципиентного участка.
Аллотрансплантат
В ходе туннельной техники в качестве трансплантата может быть использован либо ССТ, либо аллотрансплантат. Следует учесть, что использование аллографта в ходе аугментации исключает риск нежелательных послеоперационных осложнений, возможных побочных эффектов и дискомфорта, связанного с забором биоматериала с области неба. Даже несмотря на то, что забор ССТ значительно оптимальнее забора СДТ, многие пациенты предпочитают не соглашаться на дополнительные хирургические вмешательства, связанные с манипуляциями на их собственных тканях.
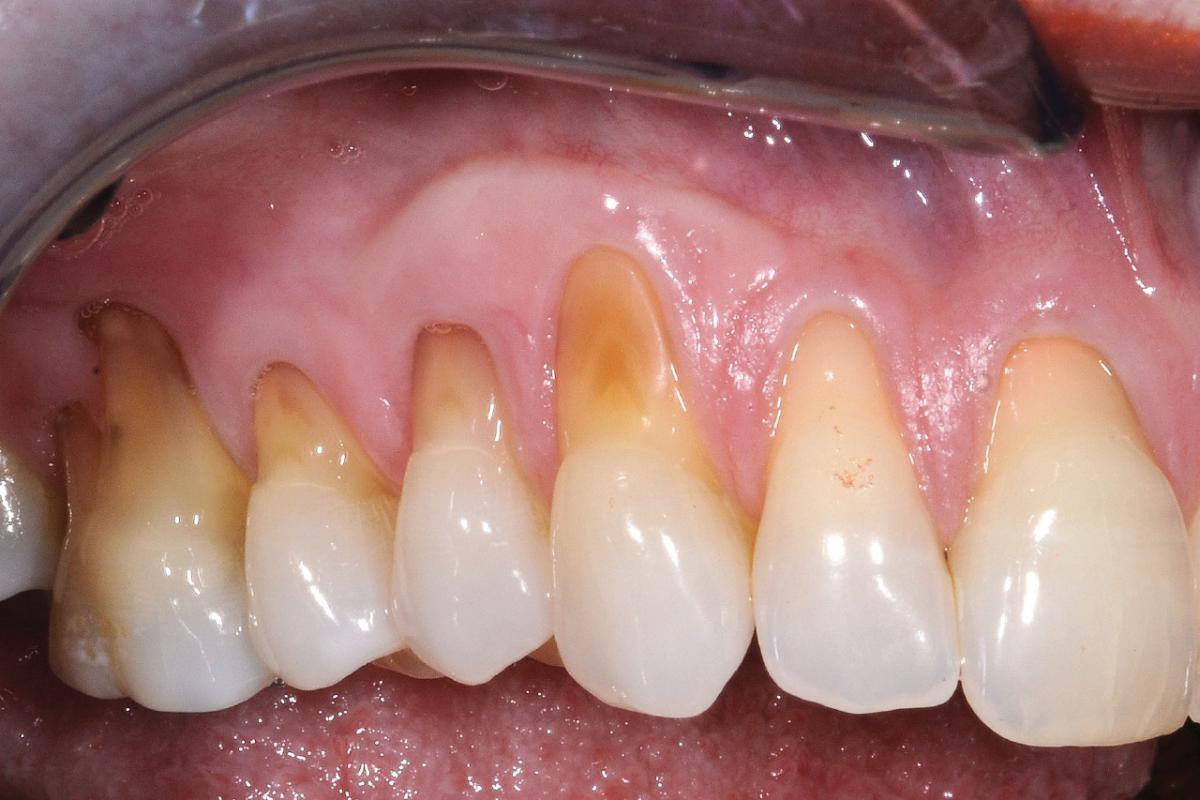
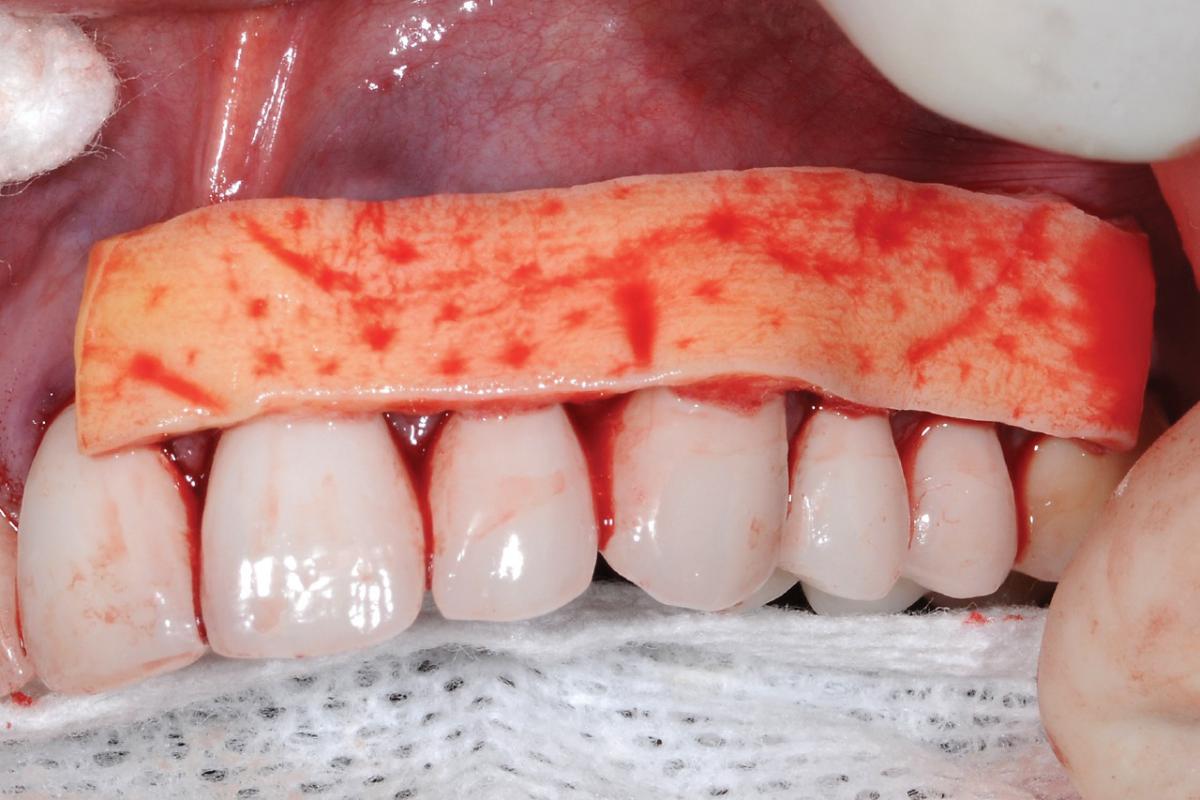
Аллотрансплантная ткань может быть использована в неограниченном количестве для лечения рецессий сразу нескольких зубов разной топографической локализации. Кроме того, использование аллографта экономит время клинициста, которое он тратит на забор мягких тканей с области неба, где возможный объем вмешательства весьма ограничен. На фото 1-10 продемонстрирован клинический случай лечения 65-летнего пациента с тяжелой формой рецессии зубов верхней челюсти, комбинированной с абразией поверхностей корней.
Фото 1-3. 65-летний пациент с признаками генерализированной тяжелой формы рецессии и абразией поверхности корней зубов верхней челюсти.
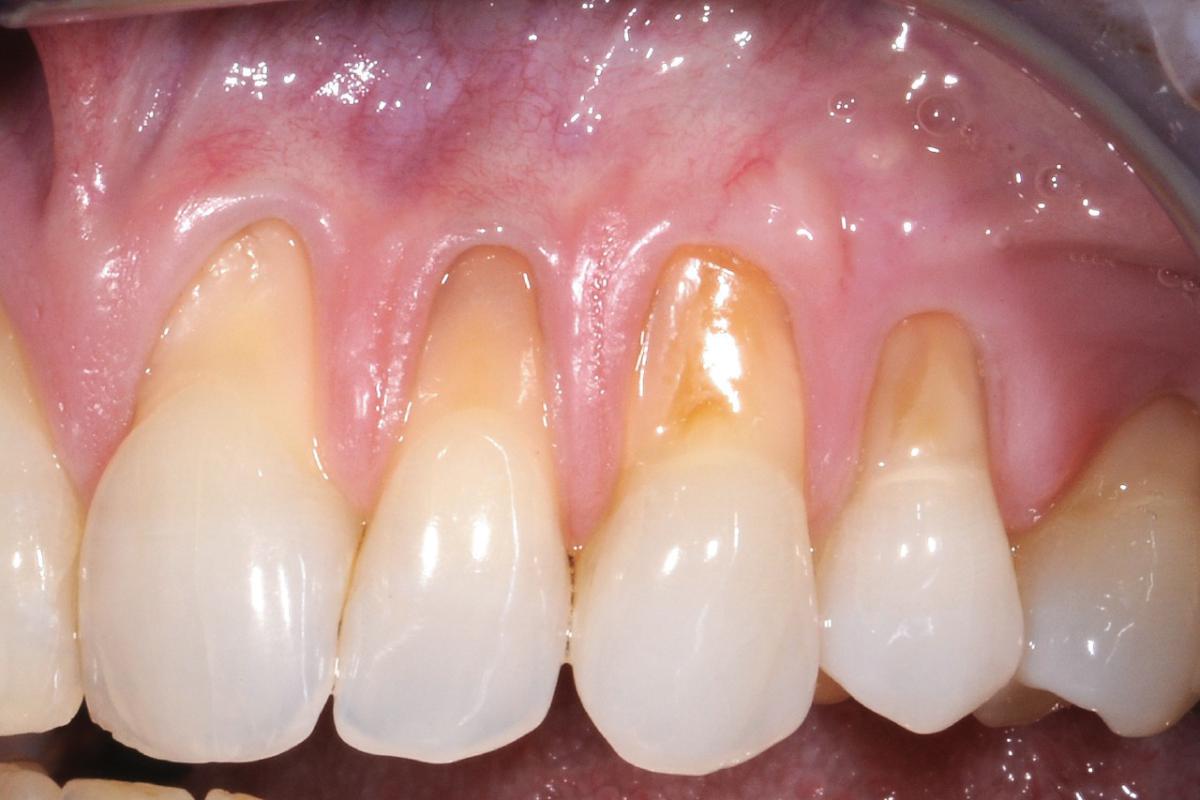
Фото 4. Пример бесклеточного дермального матрикса (AlloDerm), установленного на область поверхности корней перед выполнением техники туннельного доступа (покрывает область от первого моляра до центрального резца) (другой пациент).
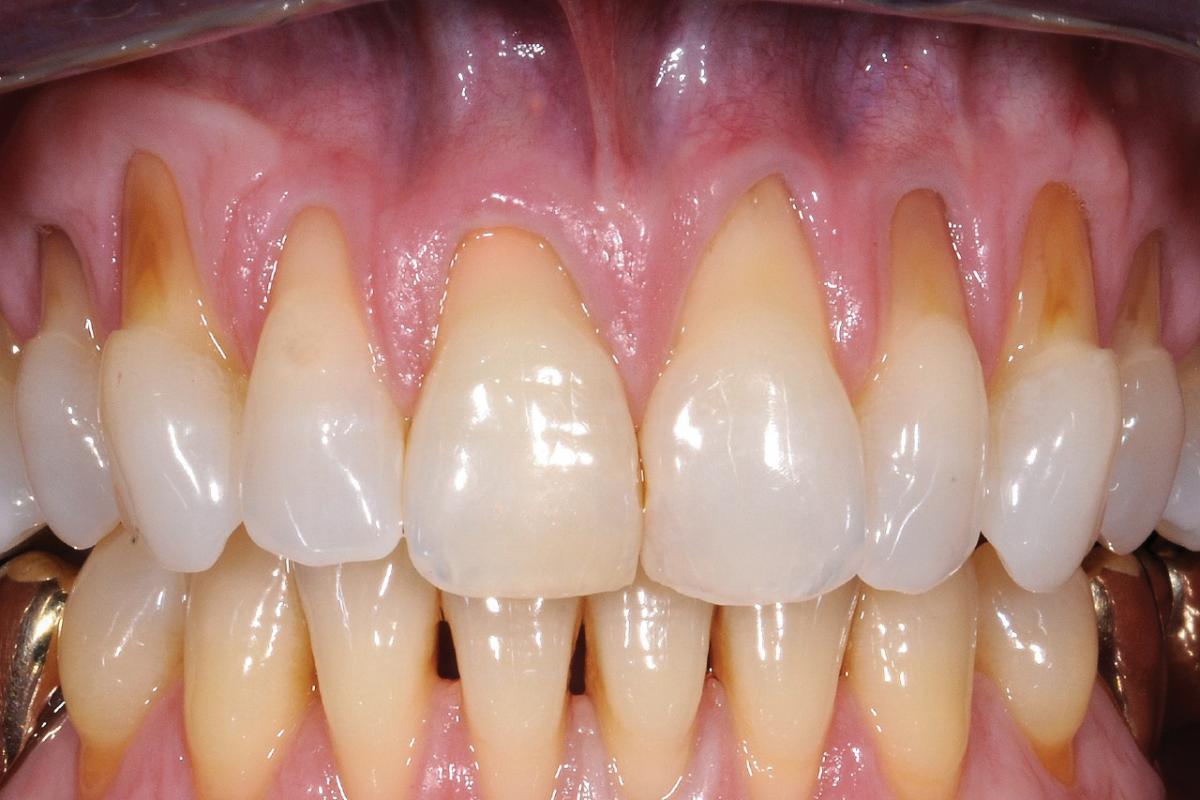
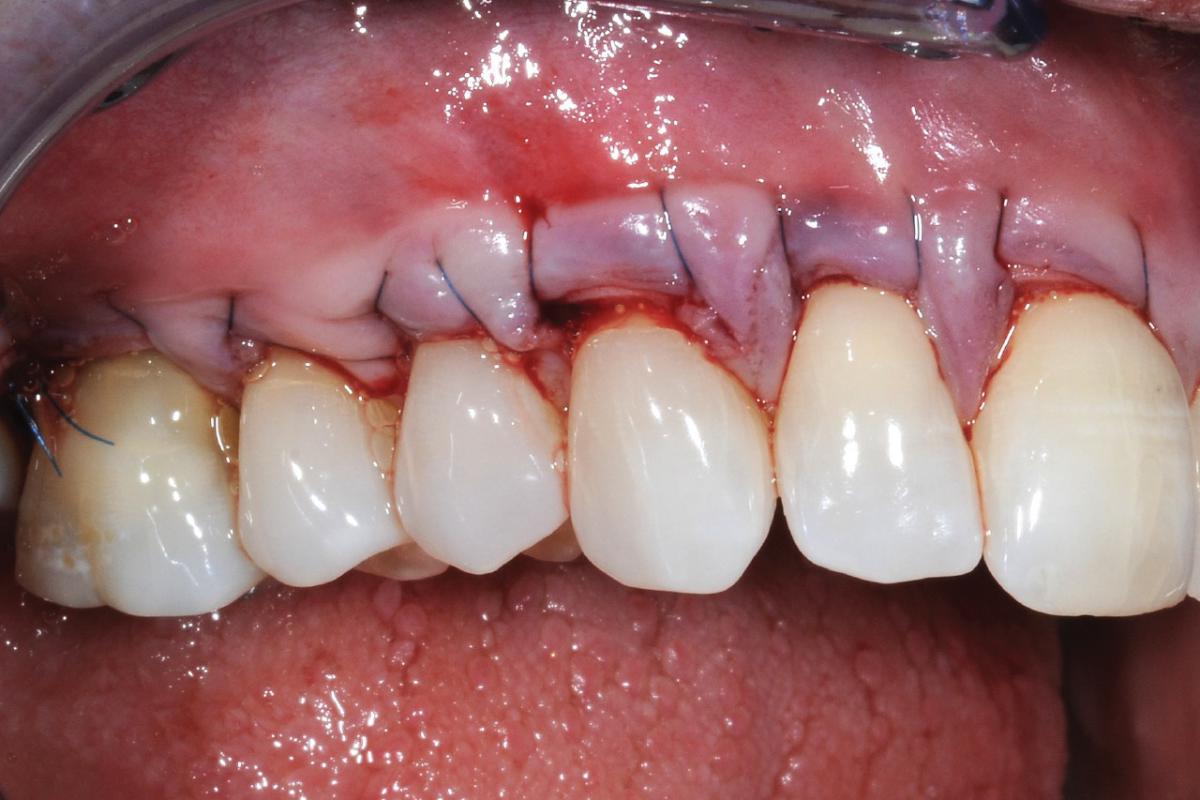
Фото 5-7. После установки AlloDerm от правого первого моляра до левого второго премоляра, область вмешательства была ушита непрерывным швом, фиксирующим как материал трансплантата, так и мягкие ткани десен, и при этом полностью покрывая область корней.
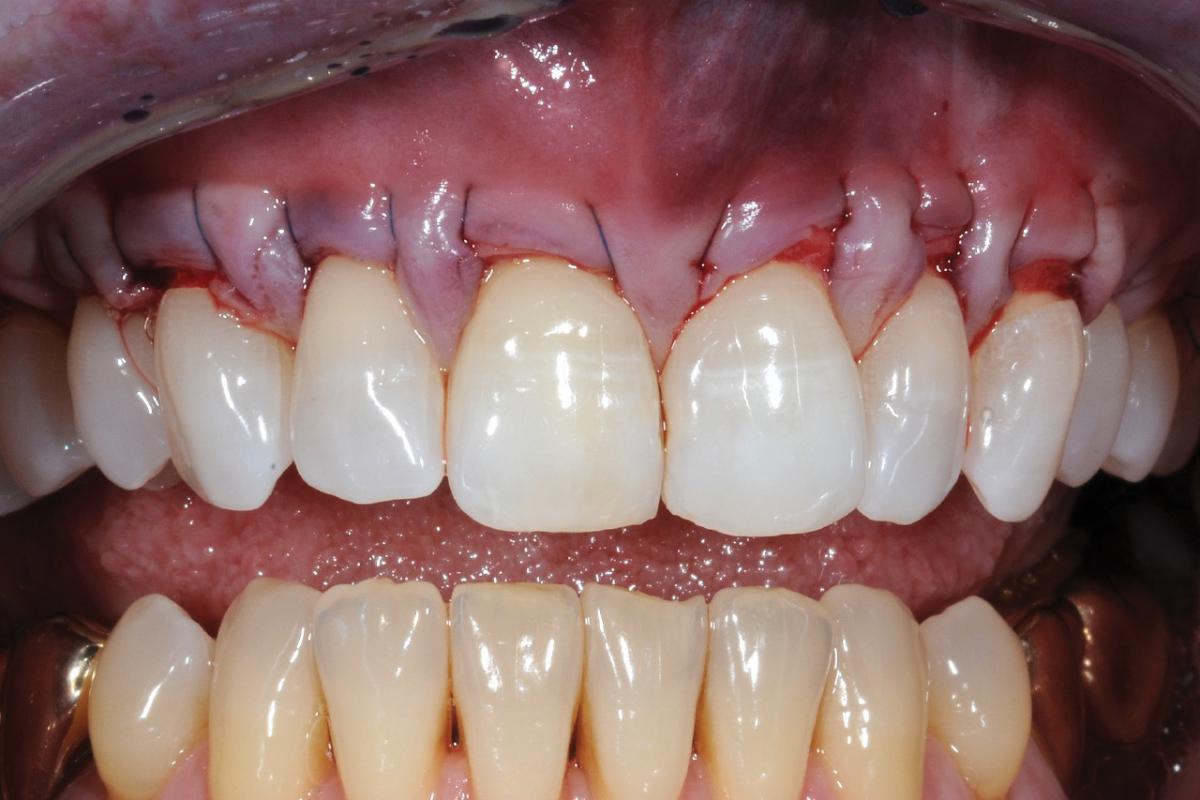
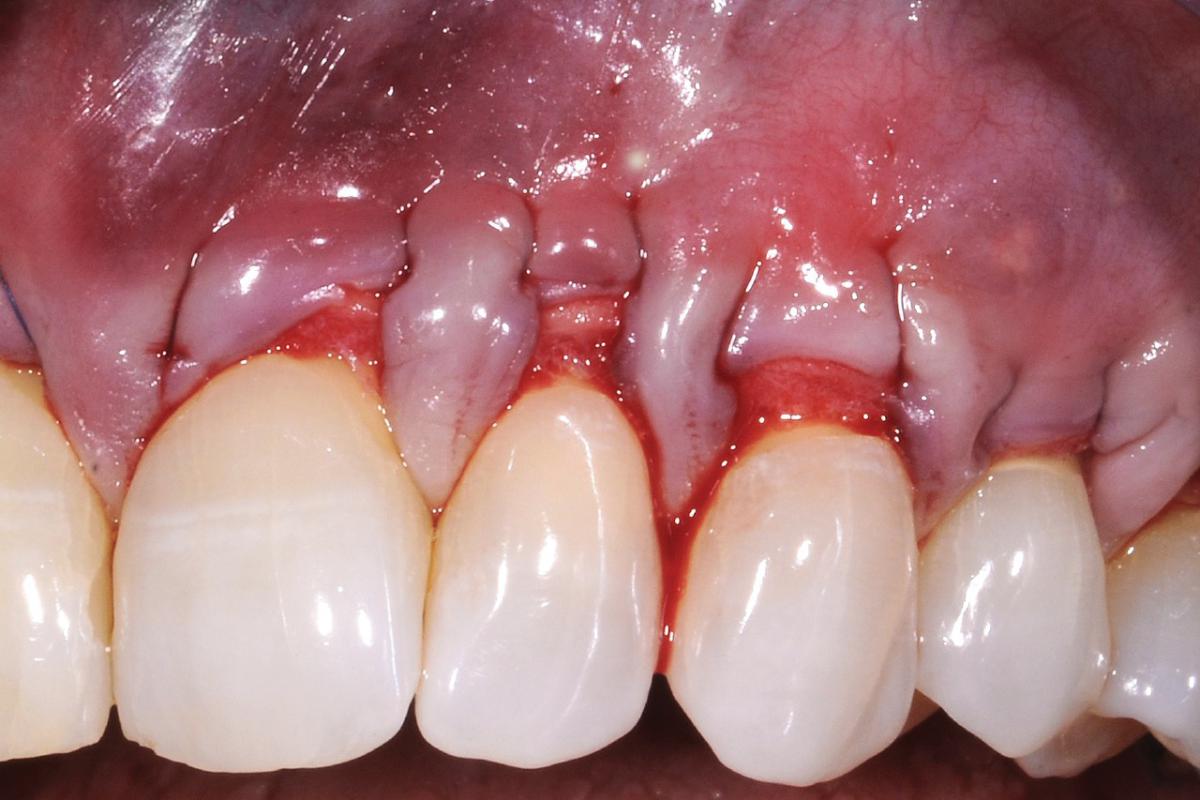
Фото 8-10. Полноценное восстановление мягкотканного покрытия области корней через 8 месяцев после выполнения аугментации. Полного покрытия не удалось добиться лишь в области первого моляра по причине его небольшой экструзии из зубного ряда.
Ацеллюлярный (бесклеточный) дермальный матрикс (АДМ) является наиболее распространенным видом аллотрансплантата, представленном сегодня на рынке. Из всех вариантов АДМ автор статьи предпочитает AlloDerm (LifeCell), который появился на общемедицинском рынке еще в 1994 году и первоначально предназначался для лечения ожогов у тяжелобольных, но в настоящее время используется при многих хирургических вмешательствах. Начиная с 1994 года, многочисленные исследования использования AlloDerm были опубликованы в медицинской и стоматологической периодике, включая рандомизированные контролируемые исследования, систематические обзоры литературы и комплексные мета-анализы. С этой точки зрения, ни один другой аллотрансплантат не имеет такого огромного количества научных исследований, подтверждающих безопасность и эффективность его использования. По сравнению с ССТ, AlloDerm обеспечивает эквивалентную, а в некоторых случаях, возможно, и лучшую эффективность восстановления мягкотканого покрытия корня, увеличения толщины тканей и прироста объема кератинизированных десен.
Установка трансплантата
Трансплантат устанавливается в подготовленное туннельное ложе и выравнивается до необходимого уровня десны. Как трансплантат, так и отсепарированные ткани фиксируются на уровне цементно-эмалевой границы непрерывным швом с использованием 6-0 полипропиленовой нити и иглы С-17 (Hu-Friedy).
Послеоперационный уход
Как правило, после туннельной аугментации пациенты не требуют какого-то особенного ухода, кроме, возможно, одно- или двухразового приема обезболивающих. Важно, чтобы пациент избегал активного жевания в области подсадки аллотрансплантата или влияния других возможных травмирующих факторов, в том числе и раздражения при гигиенических мероприятиях на протяжении первых 2 недель. Гигиена полости рта поддерживается посредством ротовых полосканий антимикробными средствами, а после двухнедельного периода пациенты аккуратно возобновляют чистку зубов в области вмешательства с помощью щетки. В последнее время большую популярность приобрел антиоксидантный гель АО ProVantage гель (PerioSciences, Inc), который обеспечивает как антимикробное, так и противовоспалительное действие без окрашивания зубов. Кроме того, местное действие активных антиоксидантов стимулирует заживление раны путем активации миграции фибробластов.
Заключения
До нынешнего времени методы аугментации мягких тканей являлись травматическими и инвазивными процедурами, требующими выполнения вертикальных разрезов и забора материала с области неба. Но сейчас подходы к восстановлению объема мягких тканей изменились, и туннельная техника аугментации, являясь минимально инвазивной, обеспечивает отличные результаты лечения рецессии и восстановления оптимальных параметров кератинизированных десен. Также при проведении туннельной техники нет необходимости в проведении поверхностных разрезов, а операционный доступ обеспечивается через сепарацию ткани в области зубной борозды. Использование при этом микроинструментария и мононитей 6-0 делает данную процедуру минимально инвазивной и более комфортной как для врача, так и для пациента. Подобный подход обеспечивает оптимальные эстетические результаты лечения и возможность восстановления околокорневого покрытия сразу в нескольких анатомических участках.
Автор: Edward P. Allen, DDS, PhD
Процедура аугментации мягких тканей становится все более популярной среди врачей стоматологов, поскольку манипуляция в ходе своего усовершенствования за последние годы приобрела минимально инвазивный и более эстетический характер, а эффективность и предсказуемость результатов подобного вмешательства аргументировано повысились. Современные хирургические операции подобного типа практически исключают необходимость выполнения поверхностных надрезов: так метод туннельной аугментации заместил классические методики формирования лоскута, а использование аллотрансплантатов вместо донорской аутоткани уменьшило сроки послеоперационной реабилитации, а также помогло исключить проблемы и осложнения, связанные с забором мягких тканей с области неба. Повышение комфорта лечения для пациента, как и предсказуемости полученных результатов, вывели процедуру мягкотканой аугментации на новый уровень, обеспечивающий более индивидуализированный подход к лечению рецессий как эстетической, так и функциональной проблемы в стоматологической практике.
Показания к аугментации мягких тканей
Выполнение процедуры аугментации мягких тканей показано в случаях рецессии или же с целью восстановления ширины и толщины кератинизированных десен вокруг зубов и имплантатов. Рецессии десен инициируют возникновение гиперчувствительности у пациентов с обнаженной поверхностью корня, а также значительный эстетический дискомфорт, особенно в случаях, когда патология находится во фронтальном участке. Восстановление полного покрытия поверхности корня возможно только в случаях сохранения высоты костной межзубной перегородки, а на участках, где патологическая потеря высоты костной ткани уже состоялась, частичного покрытия, как и остановки процесса рецессии, можно добиться посредством утолщения области кератинизированных десен.
Хирургические методы
Свободные десневые трансплантаты (СДТ) начали использовать еще в 1960-х годах, и в то время они были единственной возможностью восстановления объема тканей десен вокруг зубов. Недостатком техники аугментации свободными трансплантатами является необходимость забора материала мягких тканей из области неба, что является весьма травматичной и не всегда достаточно успешной процедурой. Субэпителиальные соединительнотканные трансплантаты (ССТ) были впервые представлены в начале 1980-х годах, а техника их получения предполагала процедуру куда более удобного для пациента забора тканей. Кроме того, данная техника доказательно оказалась более эффективной для восстановления мягкотканого покрытия поверхности корня, нежели использование СДТ. При заборе СДТ неизбежно проходит обнажение сосудистого ложа, в то время как при формировании ССТ часть тканей лоскута остается нетронутой для покрытия донорской области. Тоннельная техника забора ССТ была описана в более ранних работах многих исследователей и клиницистов. Суть метода состоит в том, чтобы избежать выполнения поверхностных разрезов, что делает манипуляцию более комфортной для пациента, а эффективность процедуры при этом не уступает классическому подходу.
Туннельная техника
Препарирование реципиентной области
Как и при большинстве аналогичных процедур восстановления мягкотканого покрытия вокруг зубов, перед хирургическим вмешательством выполняется полная очистка и выравнивание поверхности корня. Реципиентная область подготавливается без проведения каких-либо поверхностных разрезов. Мягкие ткани в пришеечной области отсепаровывают при помощи интрасулькулярного ножа Аллена (Hu-Friedy), углубляясь в область борозды не более чем на 2 мм по направлению к альвеолярному гребню. Данный интрасулькулярный разрез обеспечивает доступ для проведения процедуры отслаивания тканей с помощью тупоконечных инструментов по типу микрохирургического элеватора Аллена (Hu-Friedy). Таким образом, формируется карман для установки тканей трансплантата. Процедуру тупой сепарации мягких тканей продолжают до области боковых сосочков вокруг каждого зуба, создавая, таким образом, тунелеподобное пространство. После этого реципиентную область расширяют с помощью модифицированного ножа Орбана (Hu-Friedy), проводя, таким образом, расширенную мобилизацию тканей. Данная процедура является обязательной для корональной миграции десен и покрытия эмалево-цементной границы в будущем.
Вышеописанная манипуляция выполняется более легко на верхней челюсти, где анатомические особенности строения сопутствуют качественному выполнению вмешательства. В области нижней челюсти всегда нужно учитывать позицию ментального отверстия, находящегося апикальнее второго премоляра. Кроме того, наличие мелкого преддверья полости рта, аберрантное прикрепление уздечек и тонкий биотип тканей значительно усложняют процесс подготовки реципиентной области при выполнении туннельной техники.
Отсутствие необходимости проведения вертикальных разрезов обеспечивает лучшие результаты покрытия поверхности корня, более комфортные условия послеоперационного периода для пациентов, а также значительно повышает уровень эстетических результатов данной хирургической манипуляции. Недостатком метода туннельной аугментации считается лишь сложность подготовки реципиентной области: традиционно данная процедура требует несколько больше времени и более прецизионного подхода. Хирургический опыт выполнения дополнительных разрезов в области сосочков несколько упрощает процедуру подготовки реципиентного участка.
Аллотрансплантат
В ходе туннельной техники в качестве трансплантата может быть использован либо ССТ, либо аллотрансплантат. Следует учесть, что использование аллографта в ходе аугментации исключает риск нежелательных послеоперационных осложнений, возможных побочных эффектов и дискомфорта, связанного с забором биоматериала с области неба. Даже несмотря на то, что забор ССТ значительно оптимальнее забора СДТ, многие пациенты предпочитают не соглашаться на дополнительные хирургические вмешательства, связанные с манипуляциями на их собственных тканях.
Аллотрансплантная ткань может быть использована в неограниченном количестве для лечения рецессий сразу нескольких зубов разной топографической локализации. Кроме того, использование аллографта экономит время клинициста, которое он тратит на забор мягких тканей с области неба, где возможный объем вмешательства весьма ограничен. На фото 1-10 продемонстрирован клинический случай лечения 65-летнего пациента с тяжелой формой рецессии зубов верхней челюсти, комбинированной с абразией поверхностей корней.
Фото 1-3. 65-летний пациент с признаками генерализированной тяжелой формы рецессии и абразией поверхности корней зубов верхней челюсти.
Фото 4. Пример бесклеточного дермального матрикса (AlloDerm), установленного на область поверхности корней перед выполнением техники туннельного доступа (покрывает область от первого моляра до центрального резца) (другой пациент).
Фото 5-7. После установки AlloDerm от правого первого моляра до левого второго премоляра, область вмешательства была ушита непрерывным швом, фиксирующим как материал трансплантата, так и мягкие ткани десен, и при этом полностью покрывая область корней.
Фото 8-10. Полноценное восстановление мягкотканного покрытия области корней через 8 месяцев после выполнения аугментации. Полного покрытия не удалось добиться лишь в области первого моляра по причине его небольшой экструзии из зубного ряда.
Ацеллюлярный (бесклеточный) дермальный матрикс (АДМ) является наиболее распространенным видом аллотрансплантата, представленном сегодня на рынке. Из всех вариантов АДМ автор статьи предпочитает AlloDerm (LifeCell), который появился на общемедицинском рынке еще в 1994 году и первоначально предназначался для лечения ожогов у тяжелобольных, но в настоящее время используется при многих хирургических вмешательствах. Начиная с 1994 года, многочисленные исследования использования AlloDerm были опубликованы в медицинской и стоматологической периодике, включая рандомизированные контролируемые исследования, систематические обзоры литературы и комплексные мета-анализы. С этой точки зрения, ни один другой аллотрансплантат не имеет такого огромного количества научных исследований, подтверждающих безопасность и эффективность его использования. По сравнению с ССТ, AlloDerm обеспечивает эквивалентную, а в некоторых случаях, возможно, и лучшую эффективность восстановления мягкотканого покрытия корня, увеличения толщины тканей и прироста объема кератинизированных десен.
Установка трансплантата
Трансплантат устанавливается в подготовленное туннельное ложе и выравнивается до необходимого уровня десны. Как трансплантат, так и отсепарированные ткани фиксируются на уровне цементно-эмалевой границы непрерывным швом с использованием 6-0 полипропиленовой нити и иглы С-17 (Hu-Friedy).
Послеоперационный уход
Как правило, после туннельной аугментации пациенты не требуют какого-то особенного ухода, кроме, возможно, одно- или двухразового приема обезболивающих. Важно, чтобы пациент избегал активного жевания в области подсадки аллотрансплантата или влияния других возможных травмирующих факторов, в том числе и раздражения при гигиенических мероприятиях на протяжении первых 2 недель. Гигиена полости рта поддерживается посредством ротовых полосканий антимикробными средствами, а после двухнедельного периода пациенты аккуратно возобновляют чистку зубов в области вмешательства с помощью щетки. В последнее время большую популярность приобрел антиоксидантный гель АО ProVantage гель (PerioSciences, Inc), который обеспечивает как антимикробное, так и противовоспалительное действие без окрашивания зубов. Кроме того, местное действие активных антиоксидантов стимулирует заживление раны путем активации миграции фибробластов.
Заключения
До нынешнего времени методы аугментации мягких тканей являлись травматическими и инвазивными процедурами, требующими выполнения вертикальных разрезов и забора материала с области неба. Но сейчас подходы к восстановлению объема мягких тканей изменились, и туннельная техника аугментации, являясь минимально инвазивной, обеспечивает отличные результаты лечения рецессии и восстановления оптимальных параметров кератинизированных десен. Также при проведении туннельной техники нет необходимости в проведении поверхностных разрезов, а операционный доступ обеспечивается через сепарацию ткани в области зубной борозды. Использование при этом микроинструментария и мононитей 6-0 делает данную процедуру минимально инвазивной и более комфортной как для врача, так и для пациента. Подобный подход обеспечивает оптимальные эстетические результаты лечения и возможность восстановления околокорневого покрытия сразу в нескольких анатомических участках.
.jpg)