базисная терапия это что такое
Базисное лечение ревматоидного артрита
Ревматоидный артрит – это патология аутоиммунного характера. Болезнь проявляется после 30 лет у 1% населения планеты, и разрушает суставы. Женщины болеют в 4 раза чаще мужчин.Базисное лечение ревматоидного артрита должно начинаться с появлением первых признаков заболевания. Применение комплекса препаратов и использование физиотерапевтических методик позволяет замедлить течение болезни.
Описание заболевания
Ревматоидный артрит (РА) поражает суставы. Для патологии характерно воспаление запястных и фаланговых участков, плечевые, локтевые, коленные, голеностопные и тазобедренные суставы. Системные поражения приводят к их диструкции.
Точная причина проявления патологии неизвестна. К факторам, которые способствуют прогрессу артрита, причисляют:
Заболевание запускает процесс выработки антител. Вначале макрофаги мигрируют в зону поражения синовиальной оболочки. Это становится причиной воспалительных процессов в сосудах. Макрофаги и лимфоциты продуцируют цитокины и хемокины, провоцирующие воспаление суставов. Считается, что системные проявления вызывает высвобождение энзимов и медиаторов воспаления. Это приводит к разрушению суставного хряща. В сложных случаях разрушается и кость.
Клинические проявления начинаются с утренней скованности суставов, потери аппетита и общей слабости. Наибольший прогресс РА отмечается в первый год. Поражённые суставы отекают и становятся чувствительными. Малейшее движение приносит боль. Синовиальная оболочка утолщается, а суставная капсула растягивается и деформируется.
Базисная терапия РА
Их целью является снижение воспалительных процессов, протекающих в синовиальной оболочке. Противовоспалительные препараты могут уменьшить боль и степень скованности. Они не могут изменить течения болезни. Устранить причины РА и обеспечить стойкую ремиссию такие препараты не могут. Их применяют для снятия симптоматики и замедления деструктивных процессов.
Применяемые средства делятся на разные группы.
Препараты первого ряда
Базисными препаратами для лечения ревматоидного артрита являются самые эффективные лекарственные средства. Они оказывают противоопухолевое и цитостатическое воздействие. В группу входят препараты.
Противопоказаниями к приёму могут быть нарушения в работе печени, выраженная анемия и тромбоцитопения. Не назначаются лекарства первой линии в случае выявления неконтролируемой инфекции или иммунодефицита, почечной недостаточности или гипопротеинемии. Противопоказан приём беременным и кормящим женщинам.
К побочным действиям относят повышение АД, снижение массы тела, повышение КФК, головные боли и головокружения, выпадение волос и аллергические реакции.
Препараты второго ряда
Эти медикаменты назначаются больным ревматоидным артритом в случаях, когда есть противопоказания для приёма препаратов первого ряда. В группу второй линии входят такие лекарства.
Эти препараты не используют в терапии ревматоидного артрита, если выявлены заболевания почек или сахарный диабет, декомпенсированный порок сердечной мышцы или милиарный туберкулёз. Базисные средства не применяются после обнаружения поливалентной аллергии и сильного истощения, язвенного колита и печёночной недостаточности.
Среди побочных эффектов приёма лекарств называют нефропатию, проявление дерматитов, стоматитов, анемий. При передозировке меняется состав крови, и появляется белок в моче.
В базисной терапии ревматоидной патологии препараты применяются системно на протяжении 0,5-1,5 года. Улучшение клинической картины наступает через 50-60 дней их приёма.
Симптоматические препараты
Эти средства назначают для снятия симптомов. В группу входят глюкокортикоиды и нестероидные препараты противовоспалительного действия (НПВП). Приоритетным является назначение НПВП, которые снимают боль, и увеличивают степень суставной подвижности. Лекарства блокируют синтез простагландинов (веществ, провоцирующих воспаление). В группу НПВП входят:
Если использование нестероидных противовоспалительных препаратов в течение 4-8 недель не даёт результатов, назначаются глюкокортикоиды. Гормональные препараты снимают боли, когда эксудат скапливается в суставной полости. В число препаратов входят:
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Бронхиальная астма. Лечение
Автор статьи
Здравствуйте. Меня зовут Косова Анна Николаевна, я врач педиатр, аллерголог-иммунолог клиники «Скандинавия». Сейчас мы будем говорить о лечении бронхиальной астмы. Лечение состоит из двух основных компонентов. Это базисная терапия, постоянная, которую получает пациент. И терапия по потребности для снятия приступов бронхиальной астмы. Лечением пациентов с атопической бронхиальной астмой занимается врач-аллерголог. Есть иные виды астмы, которые связаны с хронической обструктивной болезнью легких, то есть, не атопического генеза, не аллергического генеза. В такой ситуации, такими пациентами занимается пульмонолог.
Я буду говорить про атопическую бронхиальную астму. На данный момент это заболевание хроническое, то есть, лечение предполагается постоянное. Только в некоторых случаях, когда самый легкий вариант бронхиальной астмы, ее называют интермиттирующая, от приступа к приступу, а они бывают довольно редко, можно использовать препараты по потребности без базиса. Во всех остальных случаях применяется базисная терапия, которую пациент применяет ежедневно практически всю свою жизнь.
Базисная терапия это ингаляционные гормональные препараты глюкокортикостероиды. На данный момент это единственные препараты, которые могут сдерживать и снимать хроническое обострение. Применять их необходимо, так как в противном случае обострение придет к ремоделированию бронхов и переформированию нормальной ткани бронхиол, альвеол в соединительную ткань и развитию осложнений, таких как эмфизема легких и уменьшение поверхности дыхательной легочной ткани. Современные гормональные препараты совершенно безопасны для длительного применения. Мы не имеем таких серьезных страшных побочных эффектов от стероидов, какие были 30-40 лет назад при лечении бронхиальной астмы.
На данный момент современное руководство рекомендует именно гормоны для базисной терапии. Дозировку и кратность приема подбирает врач-аллерголог. Для удобства подбора дозы, для правильного контроля бронхиальной астмы рекомендовано вести дневник пикфлоуметрии. Можно вести его не постоянно, но на период подбора дозы и в периоды обострений это делать необходимо. Есть периоды в жизни ребенка, сопровождающиеся взрослением, гормональной перестройкой, если переносит ОРВИ, если начинают цвести причинно-значимые растения, когда надо усиливать базисную терапию. В этом случае помогает пикфлоуметрия для контроля этого базиса.
Помимо базисной терапии могут существовать и вспомогательные препараты, которые доктор также может назначить. Например, антилейкотриеновые препараты. Не для всех пациентов они подходят, но в некоторых ситуациях, когда есть смешанный вариант бронхиальной астмы, реакция на физическую нагрузку, на некоторые медикаменты и холодный воздух, они достаточно хорошо могут помогать. Препараты скорой помощи. Если все-таки, не смотря на базисную терапию, обострение случилось, они могут использоваться по потребности и также выводить пациента обратно в хорошую стойкую ремиссию. Базис и препараты экстренной помощи. Помимо этого надо помнить, что без удаления аллергена, сколько бы мы базиса не давали, мы все равно будем провоцировать возникновение бронхоспазма. Поэтому даже для того, чтобы можно было легче выйти в стабильное состояние и уменьшить дозировку базисных препаратов, необходимо поддержание гипоаллергенного быта. Для этого, конечно, надо выявить причинно-значимый аллерген. Не существует гипоаллергенных домашних животных, ни собак, ни кошечек. Всегда у них есть аллергены, даже если нет шерсти у животного. Очень много аллергенов может содержаться в слюне и в выделениях собаки или кошки.
Пиклоуметр – это прибор, который мы используем для контроля терапии бронхиальной астмы и можем его использовать для диагностики бронхиальной астмы у детей моложе 5 лет. Что это такое? Здесь есть шкала и бегунок, мундштук, на него одевается переходник, который можно снять и помыть. Это прибор индивидуального использования, он действует чисто механически. Мундштук пациент плотно охватывает губами, делает глубокий вдох и резкий короткий выдох. Бегунок, соответственно, идет вверх и останавливается на отметке, которая будет означать пиковую скорость выдоха количества литров в минуту – единица измерения. Есть нормы пиковой скорости выдоха, которые зависят от роста пациента. По таблице мы смотрим среднее значение, которое должно быть у пациента данного роста. Мы высчитываем диапазон минимально возможных значений. Если пациент укладывается, считается, что он находится в благоприятной зоне – так называемый зеленый коридор. Если пиковая скорость выдоха менее 80% от должной, но более 60% – это уже желтая зона, когда надо насторожиться. Менее 60% от должного – это уже красная зона, когда надо срочно обращаться к врачу. Уже в желтой зоне надо корректировать терапию. У пациентов с бронхиальной астмой средние показатели пиковой скорости выдоха могут отличаться от таковых у здоровых людей, то есть, могут быть индивидуальны и несколько ниже, чем рекомендуется согласно росту. Это все выясняется со временем, когда доктор наблюдает пациента
и подбирает ему терапию. Такой прибор желательно чтобы пациент с бронхиальной астмой имел.
Бронхиальная астма
Согласно современному энциклопедическому словарю медицинских терминов, бронхиальная астма (БА) представляет собой воспалительное заболевание, аллергической природы, поражающее преимущественно дыхательную систему человека. БА характеризуется:
Несмотря на многочисленные исследования, посвященные данной теме, проблема диагностики и лечения бронхиальной астмы остается до сих пор актуальной. Истинную распространенность и заболеваемость астмой трудно оценить в мировом масштабе. Это, вполне может быть связано с тем, что в разных странах используют определенные диагностические критерии, специфичны только для этого региона. Быстрая урбанизация, загрязнение окружающей среды, химизация сельского хозяйства и постоянное использование неорганических пищевых добавок – все это привело к стремительному росту аллергизации населения земного шара.
На сегодняшний день наиболее высокий уровень заболеваемости бронхиальной астмой зарегистрирован в США, Российской Федерации и Австралии. Кроме того, БА может появиться в любом возрасте, но чаще всего она дебютирует в раннем возрасте.
Лечением бронхиальной астмы в Москве успешно занимаются специалисты клиники терапии Юсуповской больницы. Опытные врачи, с огромным стажем работы за плечами, применяют современные методики диагностики и терапии различных заболеваний дыхательной системы. Благодаря сплоченному сотрудничеству с европейскими клиниками и обменом опытом, пациенты клиники терапии Юсуповской больницы имеют уникальную возможность получить наиболее эффективные и безопасные лекарственные препараты для лечения БА, обладающие минимальными побочными действия на организм.
Основные причины развития бронхиальной астмы
Бронхиальная астма – заболевание мультифакторное, то есть у него имеются разные причины развития как внешние, так и внутренние. Традиционно, считается, что БА вызывается специфическим аллергенами:
Для того чтобы возникла гиперчувствительность трахеи и бронхов, количество аллергенов во время контакта с ними должно быть очень большим. В дальнейшем, если период сенсибилизации все же прошел, достаточно лишь малую часть аллергена, чтобы наступил приступ бронхиальной астмы.
На втором месте после аллергенов, находятся фармакологические агенты:
Аспирин – это классический препарат, который способный провоцировать острый бронхоспазм. Типичный приступ аспириновой БА сочетается с вазомоторным ринитом и риносинуситом.
Факторы окружающей среды, также, играют немаловажную роль, в возникновении БА. Она чаще всего встречается в районах с развитой тяжелой промышленностью, высокой плотностью населения, сухим климатом, частыми перепадами температуры и застоем воздушных масс.
Четвертой причиной развития БА считаются производственные отходы. Бронхоспазм может быть обусловлен воздействием многообразных соединений, использующихся в промышленности:
Физическая нагрузка может провоцировать появление симптомов бронхоспазма и бронхообструкции. В механизме развития, при данном виде бронхиальной астмы, лежат температурные изменения, которые возникают в бронхах в результате усиления вентиляции и последующего охлаждения и сухости вдыхаемого воздуха.
Кроме того, общеизвестным фактором является, то, что психоэмоциональная лабильность могут как усугубить, так и улучшить состояние больного. Это напрямую связанно с изменением тонуса блуждающего нерва. Блуждающий нерв отвечает за двигательную активность гладких мышц трахеобронхиального дерева.
Недавно, особенно в России, считалось, что вирусы или бактерии способны вызывать приступы БА. Но, благодаря, многим исследованиям, посвященным этой проблематики, данное мнение не нашло обширной поддержки и подтверждения. Можно лишь сказать, что инфекционный процесс органов дыхания провоцирует действие других экзогенных и эндогенных факторов.
Современная классификация бронхиальной астмы
Благодаря углубленному изучению такого уникального заболевания как бронхиальная астма, со временем были разработаны множество классификаций этой патологии. Например, согласно международной классификации болезней десятого пересмотра (МКБ-10), выделяют следующие формы БА:
После того как врачами была установлена форма бронхиальной астмы, необходимо оценить тяжесть состояния пациента до начала лечения. С этой целью используют классификацию по тяжести течения. Она базируется на четырех простых показателях:
Бронхиальная астма протекает в две стадии. Первая стадия, когда симптомы появляются время от времени, называется интермиттирующей (эпизодической) БА. Вторая стадия, когда симптомы присутствуют длительное время или постоянно, называется персистирующей (постоянной) БА. В зависимости от выраженности симптомов эта стадия имеет три степени тяжести: легкую, среднюю и тяжелую.
Интермиттирующая (эпизодическая) БА характеризуется кратковременными эпизодами приступа БА, менее 1 раза в неделю. Ночью приступы возникают не чаще двух раз в месяц (в течение не менее трех месяцев). ПСВ и ОФВ1 > 80% от прогнозируемого значения. Колебания ПСВ в течение суток менее 20 %.
Персистирующая БА (легкая степень) характеризуется обострением дневных и ночных приступов (2 раза в неделю). Эти эпизоды вызывают нарушение сна и активности. ПСВ соответствует 60-80% от прогнозируемого значения. Колебания ПСВ в течение суток – 20-30%.
Персистирующая форма (тяжелая степень) характеризуется частыми ночными приступами, обострениями, резким ограничением физической активности. ПСВ
Осложнения бронхиальной астмы
Самое грозное осложнение бронхиальной астмы является развитие астматического статуса. Это затяжной приступ, характеризующийся тяжелой обструкцией, выраженной дыхательной недостаточностью, нарушением дренажной функции бронхов. Во время такого приступа привычные пациенту ингаляционные препараты не помогают. Требуется только стационарное лечение. Одной из причины возникновения астматического статуса может стать передозировка ингаляционных симпатомиметиков или быстрая отмена глюкокортикоидных препаратов. В механизме формирования этого осложнения БА выделяют три стадии:
Еще одним, довольно редким осложнением БА является спонтанный пневмоторакс. При длительном и упорном течении БА развивается эмфизема легких и легочное сердце, которое приводит к легочно-сердечной недостаточности.
Лечение осложнений БА
Так как астматический статус (АС) является чрезвычайно опасным осложнением БА, которое потенциально может угрожать жизни пациент, то его лечение необходимо проводить в стенах лечебного учреждения. Первое мероприятие в терапии АС – это внутривенное введение больших доз глюкокортикоидных препаратов, параллельно с симпатомиметиками и лекарственными средствами, которые способствуют быстрому расширению спазмированных бронхов. Кроме того, пациент нуждается в проведении инфузионной и симптоматической терапии. Если купировать АС на первой стадии не удалось, тогда больного переводят на искусственную вентиляцию легких и проводят санационную бронхоскопию.
Профилактика БА
Профилактика бронхиальной астмы делиться на первичную и вторичную. Цель первичной заключается в предупреждение развития сенсибилизации у пациентов группы риска. В группу риска по развитию аллергических заболеваний входят люди с наследственной предрасположенностью к атопии. Вторичная профилактика проводится в группе людей со сформировавшейся сенсибилизацией, у которых симптомы астмы отсутствуют. К ним можно отнести детей с атопическим дерматитом или аллергическим ринитом, с отягощенным семейным анамнезом по бронхиальной астме.
Терапевтическое отделение Юсуповской больницы проводят первоклассное обследование и лечение пациентов с заболеваниями органов дыхания, в том числе и бронхиальной астмой. Все исследования специалисты выполняют на современном медицинском оборудовании ведущих стран Европы. На базе стационара используются инновационные методики исследования и терапии. Бронхиальная астма – это больше не проблема для пациентов Юсуповской больницы. Каждый желающий может записаться на консультацию к врачу клиники по телефону, который расположен на сайте. Также, круглосуточно действует онлайн консультация.
Спецагенты по борьбе с аутоиммунным воспалением: место моноклональных антител в современной ревматологии
Моноклональные антитела — новая надежда в лечении ревматических заболеваний.
Автор
Редакторы
Статья на конкурс «био/мол/текст»: Вам когда-нибудь снились кошмары о том, как организм разъедает себя изнутри? А что если это становится реальностью? Именно процессы аутофагии лежат в основе развития ревматических заболеваний. В борьбе с аутоиммунным воспалением медицина слишком часто проигрывала. пока не появились они. Моноклональные антитела.
Конкурс «био/мол/текст»-2017
Эта работа опубликована в номинации «Биомедицина сегодня и завтра» конкурса «био/мол/текст»-2017.
Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий и партнером номинации «Биомедицина сегодня и завтра» выступила фирма «Инвитро».
Основы нормального иммунитета и аутоиммунного процесса в доступной форме изложены на «Биомолекуле» в статье «Иммунитет: борьба с чужими и. своими» [1].
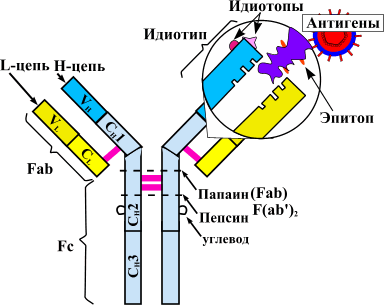
Рисунок 1. Схема строения антител. Антитела представляют собой белки-иммуноглобулины, имеющие две H-цепи (тяжелые) и две L-цепи (легкие). В каждой молекуле белка есть специфические Fab-фрагменты. Эти области отвечают за связывание с антигеном — «мишенью», на которую воздействует антитело. Структура Fab-фрагмента очень вариабельна, что позволяет ей подстраиваться под активные центры антигена — эпитопы. Между антителом и антигеном формируются химические связи (ионные, водородные, гидрофобные). Другой конец молекулы — Fc-фрагмент — отвечает за связывание образовавшихся иммунных комплексов с Fc-рецептором, расположенным на мембранах иммунных клеток (нейтрофилов, макрофагов, тучных клеток). Активация компонентов иммунитета запускает «реакцию уничтожения» по отношению к чужеродному антигену. Таким путем осуществляется антителозависимая цитотоксичность.
В 2017 году «Биомолекула» опубликовала спецпроект, посвященный аутоиммунным заболеваниям.
Несмотря на многолетний поиск новых путей фармакотерапии, современная медицина не может предложить способов лечения, непосредственно влияющих на причину возникновения аутоиммунитета. Врачи способны лишь замедлить прогрессирование патологии и снизить выраженность клиники — провести патогенетическое и симптоматическое лечение. Для этого разработана базисная терапия, которая применяется уже многие годы. Однако не всегда проверенные препараты работают так, как надо.
Почему необходимо искать новые способы лечения?
Для лечения аутоиммунных заболеваний используют широкий арсенал противоревматических лекарств. Классическая терапия включает нестероидные противовоспалительные средства, глюкокортикоиды, цитостатики. В зависимости от особенностей развития заболевания подбирают препараты из той или иной группы [4].
Лекарства, применяемые при ревматических болезнях
Разберемся, почему нужны новые лекарства. В качестве примера можно рассмотреть классическую терапию одного из самых распространенных аутоиммунных заболеваний — ревматоидного артрита [3]. Современные стратегии борьбы с этой патологией должны соответствовать концепции Treat to target — «лечение до достижения поставленной цели». Она направлена на ремиссию (исчезновение симптомов) заболевания или резкое снижение активности артрита [5], [6].
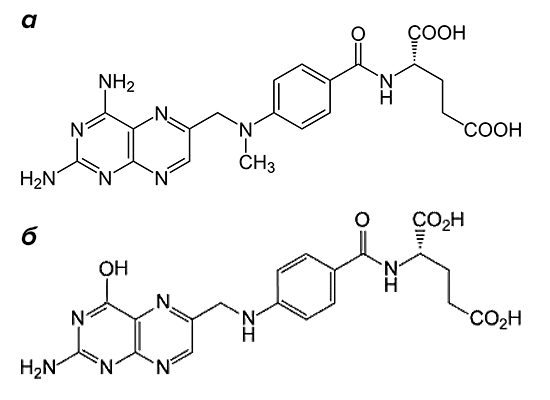
«Золотым стандартом» в терапии заболевания является метотрексат (рис. 2). Препарат входит в группу базисных противовоспалительных средств.
Рисунок 2. Структурные формулы метотрексата и фолиевой кислоты. Препарат (а) по строению похож на фолиевую кислоту (б). Он состоит из птеридиновых групп и парааминобензойной кислоты. Действующий компонент метотрексата отличается от структуры фолата отсутствием гидроксильной группы (–OH) и наличием дополнительного метильного радикала (–CH3).
По механизму действия метотрексат относится к антиметаболитам. Препараты этой группы тормозят физиологические реакции в организме, связываясь с ферментами и выключая их активность. Вещество, которое в норме участвует в реакции, уже не может попасть в биохимический круговорот из-за повышенной конкуренции с компонентами лекарства. Основной мишенью для действия метотрексата является фермент, расщепляющий фолиевую кислоту, — дигидрофолатредуктаза (ДГФ). Этот белок воздействует на поступающий в организм фолат, переводя его в активную форму. При этом образуется тетрагидрофолиевая кислота. Она участвуют в синтезе строительного материала для ДНК — пуриновых оснований и тимидилата.
Метотрексат вклинивается в цепочку реакций благодаря структурному сходству с молекулой фолиевой кислоты (рис. 2). Конкуренция за фермент приводит к тому, что содержание активного фолата в ткани значительно снижается. Нет строительного материала — нет и новых молекул ДНК, без которых клетки не могут размножаться. Повышенной чувствительностью к воздействию лекарства обладают те ткани, структурные элементы которых постоянно делятся. К ним относятся и компоненты костного мозга, из которых формируются будущие иммунные клетки.
Еще один важный момент в работе метотрексата связан с активностью его полиглутамированных метаболитов. Эти молекулы формируются после активации препарата непосредственно в клетках человеческого организма. Они ингибируют другие ферменты, которые взаимодействуют с фолиевой кислотой. В эту группу входят тимидилсинтетаза и АИКАР-трансамилаза. Активность производных метотрексата запускает процесс выработки аденозина. Он оказывает мощное противовоспалительное действие, благодаря чему снижается выраженность симптомов ревматоидного артрита [7].
Метотрексат удобно использовать — он легко дозируется и может назначаться длительными курсами. Кроме того, важное преимущество этого препарата — низкая цена, в сравнении с современными лекарствами импортных фармкомпаний [8]. Несмотря на все достоинства, лечение метотрексатом не всегда приводит к снижению активности заболевания. У многих пациентов использование препарата неэффективно даже в комбинации с другими классическими средствами [5]. Это подтверждается при анализе статистики. Исследования показали, что при проведении лечения метотрексатом и комбинациями базисных препаратов только половина пациентов достигла ремиссии [9], [10].
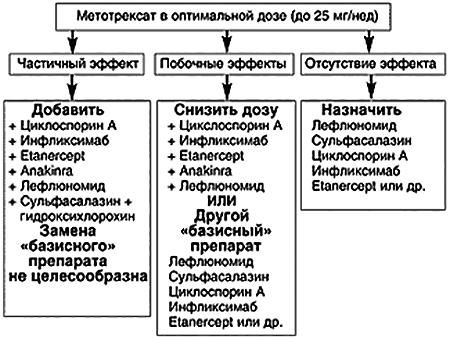
Несостоятельность классической терапии заставляет ученых искать новые способы лечения ревматоидного артрита. Стоит отметить, что, несмотря на новые разработки, борьбу с заболеванием все же начинают с назначения метотрексата и его аналогов. Дополнительные препараты используют только при высокой активности аутоиммунного процесса. У таких пациентов применение одного лекарства часто бывает неэффективно [7]. В зависимости от особенностей течения патологии подбирают подходящую схему терапии (рис. 3).
Рисунок 3. Тактика ведения пациента с ревматоидным артритом при неэффективности использования метотрексата.
Неэффективность препаратов базисной терапии встречается не только при ревматоидном артрите, но и при других заболеваниях аутоиммунного происхождения (системной красной волчанке, склеродермии, болезни Бехтерева). Это мотивирует специалистов-ревматологов разрабатывать другие лекарства и подбирать новые схемы терапии.
Генно-инженерные препараты: дополнение к базисной терапии
По-новому взглянуть на лечение аутоиммунных заболеваний позволила разработка терапевтических моноклональных антител [11]. Принципиально новый класс препаратов получен благодаря достижениям генной инженерии. Для понимания механизма действия этих лекарств стоит вспомнить о том, как работают иммунные клетки в норме и при патологии [1], [12].
Иммунная система — это сложный механизм, состоящий из множества «винтиков» — иммунных клеток. Каждая из них имеет свои функции и занимает определенное место в общей структуре защитной системы. В ответ на поступление «вражеского» агента (антигена) включаются компоненты врожденного иммунитета — неспецифические факторы защиты. Это нейтрофилы, эозинофилы и базофилы, которые первыми стоят на пути у вредного воздействия.
Винтики крутятся — активируются новые компоненты иммунной системы. В борьбу с патогеном вступают Т- и В-лимфоциты. Они включают более тонкие механизмы защиты — специфическую цитотоксичность. Вырабатываются антитела, ищут себе «жертву» Т-киллеры. Тонкая регуляция процесса с помощью цитокинов позволяет быстро достигнуть поставленной цели. Согласованное действие всех компонентов иммунитета приводит к выполнению программы — уничтожению патологического агента.
Во время подбора подходящих «деталей» для механизма — при селекции лимфоцитов — неизбежно возникают ошибки. Иммунная система производит аутореактивные клоны — клетки, которые специфичны к антигенам тканей организма. В норме они отсеиваются в «мастерских» — тимусе и лимфатических узлах. Те клоны лимфоцитов, которые не различают собственные и чужеродные антигены, сразу же уничтожаются еще до того, как они приступят к выполнению своей функции. Но что происходит, если «винтики» выпадают из машины иммунитета? Поломка возникает в специфической части механизма — в работе Т- и В-лимфоцитов. При нарушении процесса селекции аутореактивные клетки выходят в кровь. Они ищут своих «жертв» и находят их в нормальных элементах собственных тканей.
В зависимости от типа реакции отличается патофизиологический процесс, лежащий в основе аутоиммунной агрессии. Т-лимфоциты могут самостоятельно убивать клетки тела, а могут и работать «чужими руками» — активировать выработку аутоантител В-лимфоцитами. При поражении В-клеточного иммунитета аутофагия реализуется через систему комплемента, а также путем формирования цитотоксических иммунных комплексов [13], [14]. Подробнее о механизмах нормального и измененного иммунного ответа можно почитать на «Биомолекуле» [1], а также в статьях [15], [16].
При аутоиммунных заболеваниях можно подавлять сразу весь сложный механизм иммунитета, что и делают препараты классической терапии. Но это оставляет человека без защиты от вражеских агентов — бактериальных инфекций, вирусов и прочих патогенов. Поэтому предпочтительнее сохранить активность иммунной системы в целом, избавив человека от аутоагрессии определенных ее компонентов. Именно так работают новые препараты — моноклональные антитела.
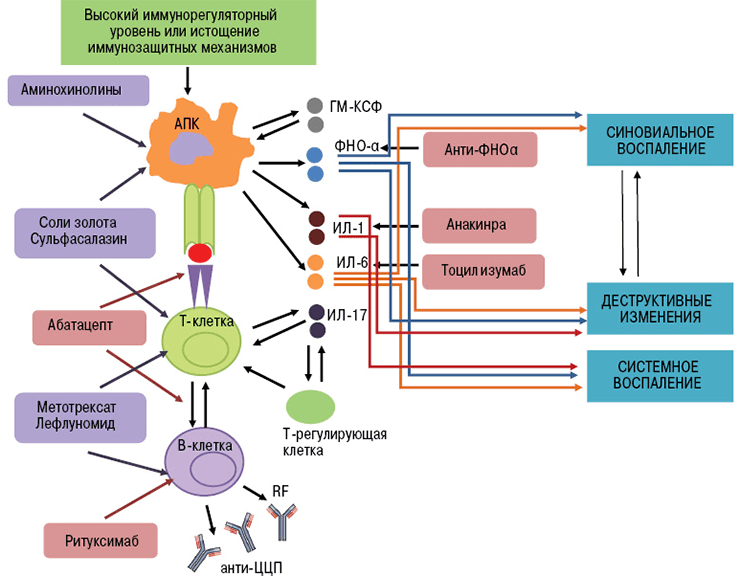
Биологические агенты воздействуют на отдельные «винтики» механизма иммунной защиты. Их мишенями могут быть цитокины и их рецепторы, мембранные молекулы лимфоцитов. В зависимости от точки приложения препарата моноклональные антитела делятся на группы (рис. 4):
Рисунок 4. Патофизиологические «жертвы» моноклональных антител — интерлейкины, ФНО, поверхностные белки лимфоцитов.
Ингибиторы ФНО
Ингибиторы фактора некроза опухолей — это первые моноклональные антитела, внедренные в ревматологическую практику. В эту группу входят инфликсимаб, этанерцепт, цертолизумаб, голимумаб, адалимумаб.
Фактор некроза опухолей (ФНО) — это провоспалительный цитокин (вещество, которое стимулирует развитие воспалительной реакции). В норме при его выделении происходит пролиферация клеток сосудов, активация макрофагов, лизис опухолевых агентов. Эти эффекты играют важную роль в защите организма от патогенов. Воспаление можно считать ответной реакцией на воздействие повреждающих факторов.
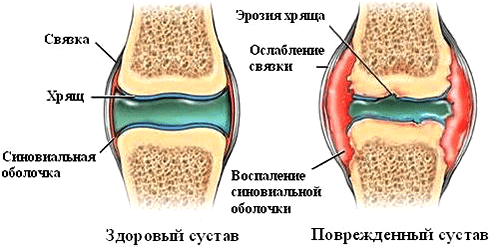
Однако влияние ФНО на суставы при ревматических заболеваниях нельзя назвать положительным. Так, при ревматоидном артрите цитокин стимулирует размножение синовиальных фибробластов — клеток оболочки сустава. Это приводит к формированию паннусов — разрастаний агрессивной ткани. С течением заболевания процесс воспаления и деструкции распространяется на суставный хрящ и подлежащие кости (рис. 5). Ткани сустава заполняются иммунными клетками — макрофагами, Т- и В-лимфоцитами, нейтрофилами. Эти механизмы лежат в основе развития хронического воспаления. Освежить знания о патогенезе ревматоидного артрита можно в статье «Ревматоидный артрит: изменить состав суставов» [3].
Рисунок 5. Патологические изменения в суставе при ревматоидном артрите. Аутоиммунный процесс вызывает появление эрозий, синовит (воспаление синовиальной оболочки), разрушение суставного хряща.
Одним из ингибиторов ФНО является препарат инфликсимаб. Он имеет «человеческую» и «мышиную» области. Примерно 25% всех аминокислот в составе моноклонального антитела получены из организма мышей. Это Fab-фрагмент — специфический участок, отвечающий за связывание с ФНО. Fc-фрагмент белка образуется из IgG1 — антитела человека.
Такое строение связано с механизмом получения препарата. Первоначально синтезируют антитело к фактору некроза опухолей в организме мыши. Полученный иммуноглобулин специфичен к ФНО и уже может его обезвреживать, но полностью чужеродные белки вводить в организм пациентов, конечно, нельзя. Это вызовет активную иммунную реакцию — выработку антител уже против терапевтических агентов. Поэтому домены мышиного иммуноглобулина заменяют сходными участками человеческих белков. Антитела, имеющие фрагменты разного происхождения, называются химерными. Фактически, они берут лучшие качества своих предшественников. Мышиная часть обеспечивает высокую чувствительность к ФНО, а человеческие фрагменты снижают иммуногенность — вероятность развития иммунного ответа.
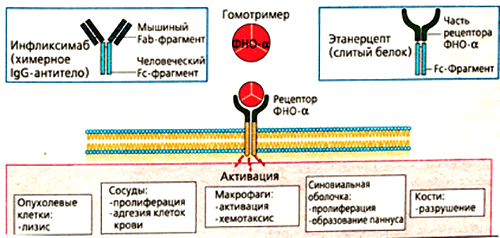
Механизм действия инфликсимаба понятен из его строения. Fab-фрагмент молекулы связывает фактор некроза опухолей, образуя с ним устойчивый комплекс. Такое взаимодействие полностью блокирует активность цитокина, препятствуя его соединению с мембранными рецепторами p55 и p57. Инфликсимаб «обезвреживает» как растворимую, так и мембраноассоциированную формы ФНО (рис. 6). В клетках суставов снижается содержание и других провоспалительных факторов — ИЛ-1, ИЛ-6, монооксида азота.
Рисунок 6. Основные эффекты ФНО и блокирующие его моноклональные антитела (инфликсимаб и этанерцепт). Мишенями для моноклональных антител являются свободная и мембраноассоциированная формы фактора некроза опухолей. Лекарства препятствуют связыванию цитокина с рецептором, благодаря чему снижается активность ревматоидного артрита.
Немного другую структуру имеет еще один эффективный препарат из группы ингибиторов ФНО — этанерцепт. В его состав входит внеклеточная часть рецептора к фактору некроза опухолей. Она «подсоединяется» к человеческому IgG1. Гибридная молекула вступает в жесткую конкуренцию за свободный ФНО и обезвреживает его до того, как цитокин успевает связаться с рецепторами и запустить воспалительную реакцию. Дополнительное действие этанерцепта, которого нет у других ингибиторов ФНО, — это нейтрализация лимфотоксина. Это вещество тоже относится к провоспалительным цитокинам. Выработка лимфотоксина стимулирует пролиферативные процессы в суставах. Соответственно, блокировка его действия снижает активность воспаления при ревматологических заболеваниях [18].
Ингибиторы ФНО хорошо показали себя не только при лечении ревматоидного артрита, но и при других аутоиммунных патологиях. Например, у пациентов с болезнью Бехтерева широко используют новые препараты. Замедление прогрессирования патологии в этом случае очень важно, так как аутоагрессия направлена на суставные и костные образования позвоночника. С течением времени болезнь превращает позвоночный столб в «бамбуковую палку» — монолитное негнущееся образование. Анкилоз развивается постепенно, но неотвратимо. С каждым годом двигательные возможности больных становятся все более ограниченными. Применение биологических препаратов позволяет снизить активность воспаления в позвоночнике. Это замедляет процесс формирования анкилоза [19].
Блокаторы интерлейкиновых рецепторов
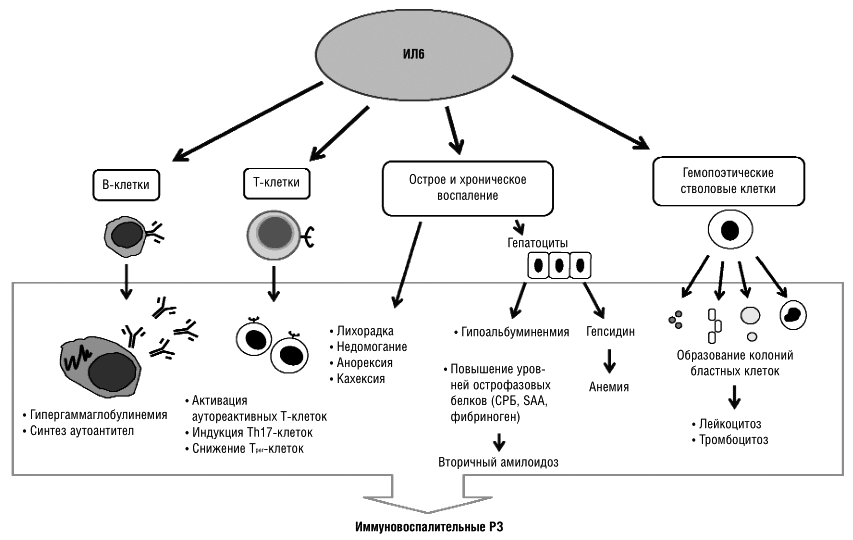
В развитии аутоиммунного воспаления важную роль играют интерлейкины, которые, как и ФНО, относятся к провоспалительным цитокинам (рис. 7). Основными представителями этой группы являются ИЛ-6, ИЛ-1, ИЛ-17. Функция интерлейкинов — это контроль процессов дифференцировки, пролиферации и гибели (апоптоза) иммунных клеток, который осуществляется через соответствующие гены-мишени [20].
Рисунок 7. Механизм действия интерлейкинов при аутоиммунном воспалении (на примере ИЛ-6). Цитокин влияет на T- и B-лимфоциты, гемопоэтические клетки, гепатоциты. Он стимулирует выработку аутоантител В-клетками, а также формирование аутореактивных Т-клонов, которые непосредственно участвуют в аутоиммунном процессе. Влияние на костный мозг заключается в стимуляции выработки новых клеток крови — повышается число лейкоцитов и тромбоцитов. Воспаление сопровождается ответной реакцией клеток печени, появлением характерных симптомов аутоиммунного заболевания.
Влияние интерлейкинов — один из «спусковых крючков» воспалительного процесса. Поэтому блокировка их активности улучшает состояние пациентов с аутоиммунными заболеваниями. Приостановить работу интерлейкинов можно, если связать их рецепторы — молекулы, передающие сигнал иммунным клеткам. На этом основан механизм действия моноклональных антител из группы ингибиторов интерлейкиновых рецепторов.
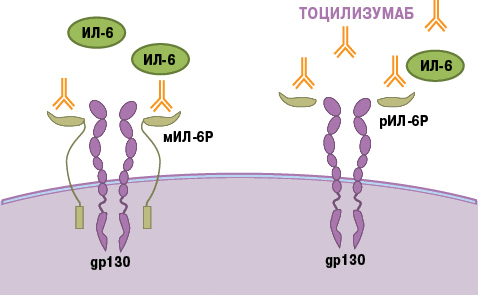
Тоцилизумаб — это препарат, который блокирует работу ИЛ-6. Рецептор этого вещества состоит из двух компонентов — мембранного ИЛ-6R (α-цепь) и гликопротеина g130 (β-цепь). Мембранная часть рецептора связывается с ИЛ-6, образуя устойчивый комплекс. Вместе они активируют компонент g130, вызывая изменение его структуры (гомодимеризацию). Образуется рецепторный комплекс из двух молекул g130, который в свою очередь активирует JAK1-киназу. Этот фермент запускает каскад реакций в клетке, который приводит к появлению биологического эффекта цитокина — развитию воспаления. В некоторых случаях ИЛ-6 связывает не мембранная, а растворимая форма α-цепи (рис. 8). Механизм действия рецептора при этом не меняется [21].
В основе работы тоцилизумаба лежит конкуретное ингибирование. Сигнальные молекулы активно связываются с моноклональным антителом. Вакантное место занято — интерлейкин не может образовать комплекс с рецептором, а значит, он не способен активировать процесс воспаления.
Рисунок 8. Механизм действия тоцилизумаба. Препарат связывает растворимые и мембранные рецепторы ИЛ-6, блокируя передачу сигналов.
Тоцилизумаб считается одним из самых безопасных препаратов, входящих в группу моноклональных антител. Это позволяет применять его при ювенильном идиопатическом артрите, который возникает в возрасте до 16 лет. Дети особенно остро реагируют на токсические воздействия, поэтому препараты, которые используют при их лечении, должны иметь минимальное число побочных реакций. Применение тоцилизумаба позволяет достигнуть необходимого эффекта лечения, не вызвав тяжелых осложнений.
Анти-B-клеточная терапия
Одними из главных элементов, участвующих в аутоиммунном воспалении, являются В-лимфоциты. Именно они вырабатывают аутоантитела, которые связываются со здоровыми клетками организма. Образовавшийся комплекс антитела и аутоантигена атакует система комплемента или цитотоксические лимфоциты. Этот процесс лежит в основе воспалительной реакции при таком ревматическом заболевании, как системная красная волчанка. Ей на «Биомолекуле» посвящена отдельная статья: «Системная красная волчанка: болезнь с тысячью лиц» [2].
Препараты из группы анти-B-клеточной терапии (ритуксимаб и белимумаб) блокируют активность В-лимфоцитов путем связывания их мембранных молекул CD20. Эти вещества есть только у определенных категорий В-клеток. Они специфичны для пре-В-лимфоцитов и зрелых В-лимфоцитов. CD20 нет у стволовых элементов и про-В-клеток, из которых будут образовываться новые лимфоцитарные элементы. Мембранные молекулы данного типа не содержатся и у плазматических клеток, которые вырабатывают иммуноглобулины [22].
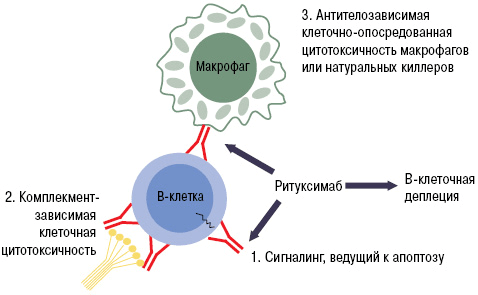
Благодаря этой особенности белок CD20 является идеальной «жертвой» для биологических препаратов. При «выключении» его активности не нарушается ни образование новых лимфоцитов, ни выработка нормальных антител. Одним из лекарств с таким механизмом действия является ритуксимаб. Моноклональное антитело связывается с молекулой CD20. Это приводит к запуску иммунологических реакций по отношению к B-лимфоцитам, которые обеспечивают разрушение (лизис) этих клеток (рис. 9).
Рисунок 9. Механизм работы ритуксимаба. Fab-фрагмент моноклонального антитела связывается с CD20 на поверхности B-лимфоцита. Это запускает лизис клетки, который может осуществляться несколькими путями: через систему комплемента, программу апоптоза или агрессию натуральных киллеров и макрофагов.
Анти-Т-клеточная терапия
Блокировка действия Т-лимфоцитов возможна благодаря особенностям их активации. Чтобы Т-лимфоцит вступил в аутоиммунный процесс и связался с антигеном, он должен получить два сигнала от антигенпрезентирующих клеток (АПК). Первый сигнал обеспечивает распознавание специфического аутоантигена Т-клеточными рецепторами. Второй сигнал — это неспецифический процесс связывания мембранных молекул CD80 и CD86 на поверхности АПК с рецептором CD28 лимфоцита. Сочетание этих взаимодействий вызывает активацию Т-клеток, которые в свою очередь стимулируют выработку провоспалительных цитокинов. Это и есть основной вклад Т-лимфоцитов в аутоиммунный процесс.
Знания о механизме активации Т-клеток использовали при разработке моноклональных антител. Основной представитель анти-Т-клеточных агентов — это абатацепт. Препарат представляет собой белок, состоящий из двух частей. Специфическая часть образована молекулой CTLA-4 (антиген 4 цитотоксических лимфоцитов). Неспецифическая область — это Fc-фрагмент человеческого иммуноглобулина G1 [23].
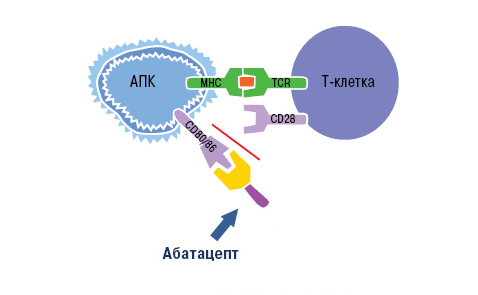
Воздействие абатацепта направлено как раз на неспецифический (костимулирующий) сигнал. Компонент CTLA-4 связывает белки CD80 и CD86 на поверхности антигенпрезентирующих клеток. Рецептор лимфоцита CD28 уже не может взаимодействовать с ними, из-за чего активация Т-клетки не завершается (рис. 10).
Рисунок 10. Механизм действия абатацепта. Абатацепт модулирует иммунный ответ через связывание с CD80/CD86 на антигенпрезентирующих клетках. Это препятствует связыванию CD80/CD86 с CD28 T-клеток, то есть активация Т-клеток отменяется через блокировку костимуляции.
Не всё так просто: возможные проблемы при использовании моноклональных антител
Препараты моноклональных антител уже довольно долго используют в ревматологической практике. Однако назначают их далеко не всем — не каждому первому и даже не каждому второму пациенту. Главным ограничением, с которым сталкиваются врачи и больные, является действительно «заоблачная» стоимость препаратов этой группы. Ревматические заболевания нельзя вылечить за неделю или месяц — они требуют многолетнего (или даже пожизненного) использования терапии. Поэтому при подборе лекарственного средства важна не только его эффективность, но и цена.
Например, одна пачка метотрексата стоит примерно 200 рублей. Цена упаковки инфликсимаба — около 43 тыс. рублей. Разница очевидна. За год лечения метотрексатом даже в максимальной дозировке пациент потратит на лекарство 1–2 тыс. рублей (в зависимости от фирмы-производителя, схемы лечения и стоимости препарата в местных аптеках). Цена годовой терапии инфликсимабом составляет примерно 700 тыс. рублей. Понятно, что самостоятельно обеспечить себя этим лекарством сможет только очень ограниченная группа пациентов.
Поэтому лечение ревматических заболеваний проводят по строгим алгоритмам. При выявлении патологии пациенту назначают базисный препарат. К примеру, при ревматоидном артрите основным лекарством, вероятнее всего, станет метотрексат. Добавлять моноклональные антитела к стандартной схеме лечения врачи будут только в исключительных случаях. В России их считают препаратами резерва — дополнительными средствами, которые стоит «оставить на потом», даже несмотря на высокую эффективность. Так, если выраженность симптомов не снижается долгое время (как минимум 6 месяцев!), к метотрексату могут добавить биологический препарат. Базисная терапия при этом не отменяется.
Если заболевание изначально имеет высокую активность, быстро прогрессирует и сопровождается внесуставными осложнениями, то больному сразу могут назначить комбинированное лечение базисными средствами и моноклональными антителами. Это связано с тем, что лучше всего биологические препараты работают именно в «остром периоде», когда выраженность симптомов максимальная. Кроме того, эффект от их использования наблюдается быстрее. Лечение инфликсимабом дает результаты уже через 2–4 недели, тогда как метотрексат «включается в работу» только через несколько месяцев.
Использование биологических препаратов допустимо в тех случаях, когда к базисным средствам у пациента развивается непереносимость. Больные испытывают тяжелое побочное воздействие лекарства, которое еще сильнее ухудшает их состояние. Применение препаратов с другим механизмом действия, в том числе и моноклональных антител, позволяет минимизировать побочные эффекты [18].
Назначение и реализация биологических препаратов контролируется государством. Многие средства из группы моноклональных антител (инфликсимаб, этанерцепт, тоцилизумаб, голимумаб) входят в «Перечень жизненно необходимых и важнейших лекарственных средств». В соответствии с ним формируется список лекарств, которые поступают в стационары по всей России. Конечно, биологические препараты сегодня есть далеко не в каждой больнице. Обычно их используют в региональных центрах или специализированных стационарах.
При неспособности обеспечить себя лекарствами пациенты получают инвалидность и проходят терапию за счет государства. Это право закреплено в действующей «Программе государственных гарантий оказания бесплатной медицинской помощи». Лечение биологическими препаратами предоставляется при ревматоидном артрите, болезни Бехтерева, СКВ, дерматополимиозите, ювенильном артрите и других заболеваниях. При этом врачи должны определить четкие показания к назначению того или иного средства. Получить дорогостоящее лечение довольно сложно — нужно пройти полное обследование, собрать документы. Однако предоставление государственной квоты для многих пациентов является последним шансом на полноценную жизнь.
Другая сложность, с которой можно столкнуться при использовании биологических препаратов, — это побочные реакции. Параллельно с накоплением данных об эффективности использования лекарств выявляют все новые нежелательные эффекты от их применения. Большая часть таких реакций связана с процессом иммуносупрессии. Подавляя активность иммунных клеток, моноклональные антитела снижают защитную функцию организма. В первую очередь страдают противоинфекционный и противоопухолевый иммунитеты [18], [24].
Парадоксально, но применение новых лекарств против аутоиммунитета может вызвать острые аутоиммунные реакции. Все биологические препараты представляют собой белковые молекулы, которые в той или иной степени чужеродны для организма. Поэтому при проникновении терапевтических агентов в тело больного иммунитет может распознать их как антигены. Появляется активный иммунный ответ — вырабатываются антитела уже против компонентов препарата.
Аутоиммунные синдромы, спровоцированные введением лекарства, обычно представлены васкулитами, СКВ, антифосфолипидным синдромом, псориазом [25]. Высокой иммуногенностью обладает инфликсимаб, в составе которого есть чужеродные мышиные фрагменты. Менее активно провоцируют иммунитет полностью «человеческие» препараты. Но даже при их применении есть высокий риск развития побочных аутоиммунных реакций. Чтобы устранить эти нарушения, необходимо скорректировать схему лечения больного. В нее включают дополнительные иммуносупрессоры, которые будут подавлять осложнения. Возможно, поэтому комбинации биологических препаратов с базисными лекарствами часто более эффективны, чем изолированная терапия, пусть даже и самыми новыми средствами [24].
Несмотря на все возможные сложности, моноклональные антитела прочно вошли в регистр лекарств, применяющихся в ревматологии. Перспектива использования биологических препаратов и их место в ревматологии будет зависеть от результатов многолетних исследований, которые еще предстоит провести. Но даже сейчас можно сказать, что разработка терапевтических моноклональных антител является важным шагом на пути к победе над аутоиммунным воспалением.