белая поджелудочная железа на узи что значит и что делать
Вкусно и опасно: питание как причина острого панкреатита у детей
Такая форма воспаления поджелудочной железы у детей чаще всего развивается как хроническая проблема, но в случаях систематического нарушения питания возможно обострение болезни.
Симптомы реактивного панкреатита у детей
Боль при реактивной форме панкреатита сосредотачивается в области пупка (при вопросе «где болит» дети чаще всего указывают именно это место). Но бывает и так, что ребенок указывает на другую часть брюшной полости. Это связано с незрелостью детской нервной регуляции: малышу может казаться, что болит в разных частях живота. Именно поэтому точно связать наличие боли с проявлением реактивного панкреатита может только врач.
Помимо боли проявляются и сопутствующие симптомы реактивного панкреатита у детей 1 :
Причины реактивного панкреатита у детей
В отличие от взрослых, дети чаще реагируют на инфекции и воспаления именно нарушением работы поджелудочной железы.
Наиболее характерными причинами реактивного панкреатита у детей являются 1 :
Продукты, которые могут провоцировать возникновение реактивного панкреатита у детей:
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения реактивного панкреатита у детей является диета. Принципы питания при болезни подразумевают:
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный или кроличий бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей реактивного панкреатита направлено на:
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
УЗИ поджелудочной железы: 2 метода обследования
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?fit=826%2C550&ssl=1″ />
Поджелудочная железа имеет особое анатомическое расположение, поэтому исследовать её пальпацией (прощупыванием вручную) проблематично. Общепринятый метод исследования этого органа в Европе — УЗИ поджелудочной железы. УЗ-исследование — простая и информативная процедура, которая позволяет исследовать форму, контуры, размеры и структуры органа. Обследование на хорошем оборудовании и правильная подготовка к нему обеспечит достоверные результаты диагностики.
Основные показания к УЗИ поджелудочной
Поджелудочная железа — орган, относяшийся к пищеварительной системе. Эта самая крупная железа выполняет две важнейшие функции: выделяет панкреатический сок с пищеварительными ферментами плюс производит гормоны, регулирующие углеводный, жировой и белковый обмен.
УЗИ поджелудочной железы
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi-826×550.jpg?resize=790%2C526″ alt=»УЗИ поджелудочной железы» width=»790″ height=»526″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?resize=826%2C550&ssl=1 826w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?resize=768%2C512&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/UZI-podzheludochnoy-zhelezyi.jpg?w=1042&ssl=1 1042w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Существует ряд факторов, при которых нужно пройти УЗИ поджелудочной железы в обязательном порядке:
Какие патологии выявляет ультразвук
При помощи этой процедуры можно оценить изменение размеров и контуров органа, состояние протоков, а также диагностировать ряд опасных патологий:
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy.jpg?fit=450%2C279&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy.jpg?fit=888%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy-888×550.jpg?resize=790%2C489″ alt=»кисты поджелудочной» width=»790″ height=»489″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy.jpg?resize=888%2C550&ssl=1 888w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy.jpg?resize=450%2C279&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy.jpg?resize=768%2C475&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/kistyi-podzheludochnoy.jpg?w=1121&ssl=1 1121w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Как подготовиться к УЗИ поджелудочной железы
В экстренной ситуации УЗИ поджелудочной проводится без предварительной подготовки. Несмотря на возможные искаженные результаты, опытный специалист сможет выявить патологию, требующую неотложной медицинской помощи.
Для более качественной диагностики, дающей точные результаты исследования необходима подготовка. Начать подготовительные мероприятия, необходимо за 2 дня до процедуры:
Несоблюдение правил подготовки снижает информативность УЗИ практически на 70%. Также искажению результатов будет способствовать обследования с контрастным веществом и эндоскопические манипуляции, проводимые накануне УЗИ поджелудочной железы.
Как проводится исследование
УЗИ поджелудочной проводится двумя методами — классическим и эндоскопическим. Первая методика является стандартом и назначается в первую очередь. Эндоскопическое УЗИ требуется для подтверждения сомнительного диагноза и в сложных случаях.
Классическое обследование поджелудочной железы
Методика проведения УЗИ поджелудочной железы проходит обычно – через брюшную стенку с помощью специального наружного датчика. Пациент ложится в одежде (без обуви) на кушетку спиной, оголяет живот. Врач наносит гипоаллергенный гель для УЗИ, обеспечивающий максимальный контакт с прибором, а затем, медленно перемещая датчик от центральной части живота к левому подреберью, исследует поджелудочную железу. Во время визуализации пациенту необходимо глубоко вдохнуть. Врач предложит задержать дыхание (надуть живот), чтобы кишечник сместился и осмотру поджелудочной ничего не препятствовало.
Для уточнения сомнительных результатов врач может попросить пациента сменить положение тела (лечь на бок или на живот, встать) и провести повторное исследование. Возможно получение ошибочных результатов из-за скопления газов в кишечнике. Для устранения этой проблемы пациенту необходимо выпить 2-3 стакана воды. Жидкость будет выполнять роль «окна» и позволит осмотреть органы.
Процедура абсолютно безболезненная, пациент не испытывает неприятные ощущения или дискомфорт. Длительность составляет не более 10-15 минут.
Эндоскопическое УЗИ
В некоторых случаях для осмотра недоступных мест и снижения погрешностей используют эндоскопическое УЗ исследование поджелудочной железы. Этот вариант инвазивный и не очень приятный по ощущениям. Визуализация выполняется с помощью тонкого гибкого эндоскопа (прибор) с видеокамерой и ультразвуковым датчиком.
Зонд аккуратно вводится через пищевод в желудок и через него в двенадцатиперстную кишку. Чтобы облегчить нервное состояние пациента, за 30-60 минут до процедуры ему вводят внутримышечно инъекцию успокоительного препарата. ЭндоУЗИ проводится с анестезией (местно).
Норма показателей, видимых на УЗИ поджелудочной железы
Орган в норме находится в области эпигастрия. Здоровая железа имеет следующие признаки:
Колбасовидная, гантелевидная, S-образная или в виде головастика
ровный, четкий, видимое ограничение от окружающих тканей
Эхогенность (отзывчивость ультразвуковых волн)
Эхо структура (видимая на снимке картина)
однородная (гомогенная), может быть мелкозернистой или крупнозернистой
узкий, без расширений (диаметр 1,5 – 2,5 мм)
Размеры поджелудочной у взрослых и детей
Размеры поджелудочной железы в пределах нормы у детей и взрослых отличаются, поскольку на показатели влияет рост ребенка:
Показатели
У взрослого
У ребенка
Патологические показатели: отклонения от нормы, видимые на УЗИ
Патология, временное изменения, заболевание
Признаки на УЗИ
Поджелудочная железа больше нормы (или увеличены отдельные ее части);
размытый, неровный контур;
неоднородная структура (преимущественно – гипоэхогенная);
вирсунгов проток расширен;
скопление жидкости вокруг органа.
неровный, размытый контур железы;
неоднородная, усиленная структура (гиперэхогенная);
вирсунгов проток расширен (более 2 мм);
возможны камни – округлые гиперэхогенные образования с эхогенной дорожкой позади.
Эхонегативное (черное на снимках) образование с четкими, ровными гиперэхогенными краями
та часть, в которой находится опухоль, увеличена;
структура неоднородная (гипоэхогенная, гиперэхогенная или смешанная);
расширенный панкреатический и желчный проток.
Сахарный диабет или липоматоз поджелудочной железы
усиленная эхогенная структура;
нечеткий, размытый, неровный контур органа.
Удвоение поджелудочной железы
2 панкреатических протока;
изоэхогенная структура выглядит неравномерно.
Кольцевидная поджелудочная железа
Окружающий двенадцатиперстную кишку сегмент, увеличен
одно или несколько округлых, гипоэхогенных (не отзывчивых к УЗ-волнам) образований
Противопоказания
В основном ультразвуковое исследование не имеет противопоказаний, но существуют факторы, при наличии которых проведение процедуры затруднено или нецелесообразно.
УЗИ поджелудочной железы не проводится при:
Противопоказания к проведению эндоскопического УЗИ:
В каждом случае при определенных патологиях врач определяет возможность проведения УЗИ в индивидуальном порядке.
Альтернативы исследования, преимущества УЗИ перед другими методиками
Существует несколько методов исследования поджелудочной железы:
УЗИ поджелудочной железы – золотой стандарт. Оно выгодно выделяется на фоне прочих методов, поскольку не оказывает лучевой нагрузки на пациента по сравнению с рентгеном, экономичнее финансово, чем КТ (компьютерная томография), более точное и значительно более информативное в сравнении с холангиопанкреатографией, а также является простой, быстрой и абсолютно безболезненной процедурой.
Исследование не имеет возрастных ограничений и может проводиться даже во время беременности. Специалист не ограничивается УЗИ и назначает комплексное обследование, если обнаруживает патологию, требующую подтверждения диагноза.
Где сделать УЗИ поджелудочной железы в СПБ
Такое обследование проводится в клинике Диана. Наш адрес в Санкт-Петербурге: Заневский пр-т, 10 (рядом с метро Площадь Александра Невского, Ладожская, Новочеркасская). Обследование проводится с помощью нового аппарата УЗИ экспертного класса.
УЗИ поджелудочной железы: подготовка к процедуре, расшифровка и норма
УЗИ поджелудочной железы
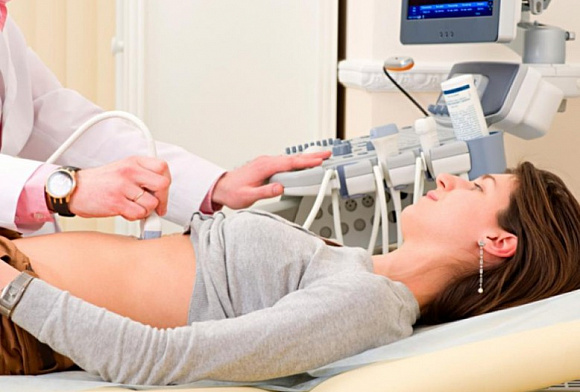
Показания для проведения УЗИ поджелудочной железы
Обычно исследование назначается в следующих случаях:
Правила подготовки
В случае неправильной подготовки информативность исследования может снизиться до сорока процентов. Поэтому к этапу подготовки нужно подходить крайне ответственно и строго выполнять все предписания врача.
Накануне исследования ужин должен быть максимально легким, так как процедура проводится строго на голодный желудок.
Из-за скопления газов в кишечнике поджелудочная железа может быть трудно различима. В связи с этим за три дня до обследования необходимо перейти на щадящую диету, а именно исключить из рациона газообразующие продукты: молоко, дрожжевой хлеб, сырые овощи и фрукты.
Непосредственно в день проведения процедуры нельзя курить, употреблять спиртные напитки и лекарственные средства. О необходимости приема слабительных средств или препаратов от метеоризма врач предупредит заранее.
Как проходит УЗИ поджелудочной железы?
УЗИ поджелудочной железы – это абсолютно безболезненная и безопасная процедура. Проводится трансабдоминально. Пациент ложится спиной на кушетку. Обследуемую область и передающий датчик врач смазывает специальным гелем для лучшей проводимости ультразвуковых волн. В течение процедуры больному нужно будет перевернуться на левый, а потом на правый бок. УЗ-сканер, которым врач водит по кожным покровам, передает на монитор аппарата УЗ-диагностики изображения, по которым можно определить форму и структуру поджелудочной железы, ее расположение и размеры. Вся процедура занимает не более 15 минут. Как правило, вместе с поджелудочной железой обследуются и другие близлежащие органы брюшной полости: печень, желудок и желчный пузырь.
Расшифровка результата
Результаты обследования выдаются сразу после его завершения. В протоколе исследования полностью описывается структура органа, размеры, наличие/отсутствие различных образований. При явных отклонениях от нормы узист ставит диагноз, который, по его мнению, характеризуют полученные данные. Однако окончательное заключение делает врач, который дал направление на УЗ-диагностику. Нормы размеров поджелудочной железы у взрослых по УЗИ следующие:
Что показывает УЗИ поджелудочной железы?
Уплотнение поджелудочной железы на УЗИ
Уплотнение поджелудочной железы – это не заболевание, а следствие проходивших в этом месте воспалительных процессов. Причиной обычно является дистрофическое изменение тканей и структуры, которое происходит при хронических эндокринных заболеваниях и нарушении кровообращения.
Белая поджелудочная железа на УЗИ
Белая поджелудочная железа на УЗИ определяется при остром воспалительном процессе – остром панкреатите. Белый цвет в данном случае обусловлен низкой эхогенностью в связи с тем, что нарушен отток ферментов, застаивается кровообращение и увеличиваются размеры органа. Также светлая или белая поджелудочная регистрируется при развитии такого заболевания, как липоматоз. Встречается оно чаще всего у людей в возрасте и людей, страдающих ожирением. В этом случае нормальные ткани желез заменяются на жировые, размер органа увеличивается, за счет чего увеличивается и эхогенность, которая на мониторе УЗ-аппарата фиксируется как белое или светлое пятно.
Видно ли рак поджелудочной железы на УЗИ?
УЗИ поджелудочной железы позволяет обнаружить злокачественные опухоли.
В каких случаях назначают дополнительную пункцию?
Если при ультразвуковом обследовании врач-диагност обнаружил образования неизвестного происхождения, назначается пункция поджелудочной железы. Она проводится тонкой иглой путем прокола и забора жидкости и ткани из подозрительного места.
Также пункцию могут назначить для удаления псевдокист, абсцессов и извлечения жидкости из области вокруг железы
Противопоказания для проведения УЗИ поджелудочной железы
В связи с тем, что датчик соприкасается с кожей, при любых поражениях кожного покрова в эпигастральной области (дерматиты, гнойные воспаления, опоясывающий лишай, различные раны, чесотка и др.) обследование придется отложить. Также не получится провести процедуру при сильном ожирении из-за сложности, а иногда и невозможности разглядеть поджелудочную железу за толстой жировой прослойкой. Аллергическая реакция на гель, используемый при процедуре также является противопоказанием, но встречается крайне редко.

