болезнь бобон что это
Болезнь бобон что это
Инфильтрирующей форме плоскоклеточного рака нередко предшествует внутриэпидермальная форма (плоскоклеточный рак in situ). В этой группе рассматриваются болезнь Боуэна и эритроплазия Кейра. Их объединяет общность патогистологических изменений, в то же время они различаются склонностью к трансформации в инвазивный плоскоклеточный рак кожи. В меньшей степени это относится к болезни Боуэна и в большей — к эритроплазии Кейра.
Болезнь Боуэна
Болезнь Боуэна — внутриэпидермальный плоскоклеточный рак кожи. Заболевание описано J.T. Bowen в 1812 г., а в 1914 г. J. Darier предложил назвать этот процесс именем автора, впервые его описавшего. Заболевание возникает в возрасте 70-80 лет, чаще у женщин, обычно на туловище, верхних конечностях и в области промежности. Его развитие связывают с действием ультрафиолетового облучения, травматизацией кожи, контактом с мышьяком (лекарственные препараты, производственные вредности). В связи с этим W.F. Lever и G. Schaumburg-Lever (1983) рассматривают две формы заболевания: одну — возникающую на местах, подверженных инсоляции, а другую — на закрытых участках кожи. Последняя форма, по мнению авторов, чаще связана с приемом больными препаратов мышьяка. Кроме того, болезнь Боуэна может развиваться на фоне очагов верруциформной эпидер-модисплазии Левандовского—Лютца, связанных с ВПЧ-5. Ряд авторов расценивают ВПЧ в качестве важного фактора развития болезни Боуэна. Данные литературы о частоте ассоциации болезни Боуэна со злокачественными новообразованиями внутренних органов довольно противоречивы. В частности, авторы, указывающие на наличие такой связи, обнаружили рак внутренних органов у 57% умерших от болезни Боуэна. Однако в дальнейших исследованиях достоверное увеличение частоты ассоциированного рака внутренних органов наблюдалось только у больных с очагами поражения на закрытых участках кожи (33%), тогда как при болезни Боуэна на открытых участках кожи частота висцерального рака составила всего 5%. Последующие исследователи, за одним исключением, не подтвердили достоверного повышения риска злокачественных опухолей внутренних органов у пациентов с болезнью Боуэна.
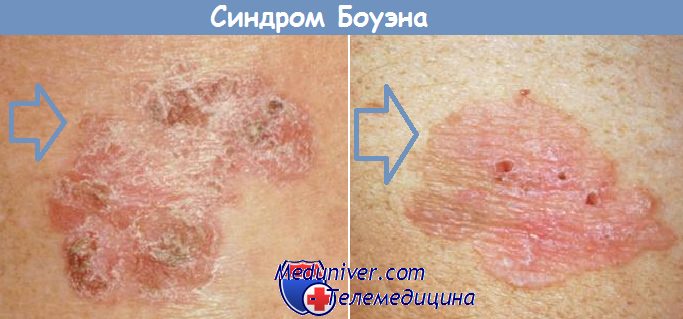
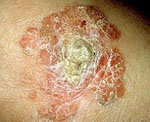
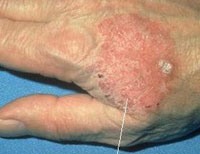
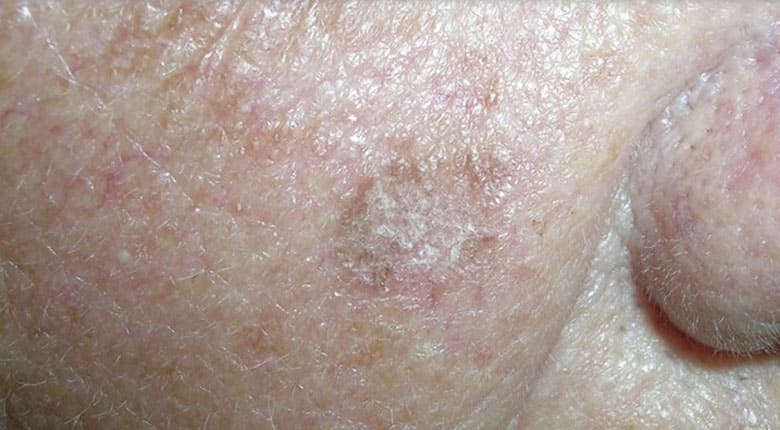
Клиническая картина болезни Боуэна характеризуется чаще солитарными и в 1/3 случаев множественными очагами поражения. Патологический процесс может располагаться на любых участках кожи: на туловище, верхних конечностях, включая пальцы кистей и ногтевое ложе, в области промежности. Вначале очаги поражения представлены мелким красного цвета пятном или незначительно инфильтрированной бляшкой неправильных очертаний или округлой формы с небольшим шелушением. Бляшки могут быть образованы слиянием красноватых лентикулярных папул и узлов различной величины. Располагающиеся на поверхности очага белые или желтые чешуйки легко удаляются без признаков кровоточивости, обнажая красную мокнущую поверхность. Очаг имеет четкие границы и постепенно становится приподнятым над уровнем кожи. По мере увеличения его размеров плоская поверхность становится гиперкератотической и в некоторых участках покрывается корками. Важными клиническими признаками также могут быть неравномерный рост очага по периферии, его пестрота (за счет участков атрофии, гиперкератоза, бородавчатых разрастаний), возвышение краевой зоны. Размер очага варьируется от 2 мм до ладони ребенка. Иногда болезнь Боуэна представлена несколькими, в том числе и широко распространенными очагами, близко расположенными и сливающимися между собой по мере их увеличения. Пигментная форма болезни Боуэна встречается в 2% случаев. Болезнь Боуэна ногтевого ложа проявляется шелушением вокруг ногтевой пластинки, онихолизисом или эрозией с корками и обесцвечиванием ногтя. Болезнь Боуэна в складках кожи характеризуется эритематозным дерматитом с резким, неприятным запахом; хроническим неспецифическим дерматитом или темными пятнами.
Следует учитывать, что в случаях описания болезни Боуэна на фоне ряда заболеваний, таких, как врожденная пойкилодермия, эпидермальный невус, порокератоз различного типа, речь идет не об истинной болезни Боуэна, а о бовеноидном рубцовом кератозе.
Трансформация болезни Боуэна в инвазивный плоскоклеточный рак сопровождается изъязвлением, в пределах бляшки формируется плотная изъязвленная опухоль. В то же время поверхностная персистируюшая язва может быть довольно ранним симптомом болезни Боуэна в области ладоней.
Гистологически болезнь Боуэна является внутриэпидермальным плоскоклеточным раком и описывается так же, как плоскоклеточный рак кожи in situ. В эпидермисе наблюдается акантоз с удлинением и утолщением эпидермальных выростов часто до такой степени, что сосочки, расположенные между ними, редуцируются в тонкие прослойки. По всему эпидермису опухолевые клетки располагаются беспорядочно. Многие из них выглядят резко атипичными с большим гиперхромным ядром. Часто присутствуют многоядерные эпидермальные клетки, содержащие гроздья ядер. Роговой слой обычно утолщен и состоит, главным образом, из пара-кератотических клеток с атипичными гипер-хромными ядрами. Отмечается дискера-тоз, появляются крупные округлые клетки с гомогенной эозинофильной цитоплазмой и пикнотическим ядром. Иногда обнаруживаются очаги неполного ороговения в виде концентрических напластований ороговевающих клеток, напоминающих «роговые жемчужины». Инфильтрат атипичных клеток при болезни Боуэна часто распространяется в воронку волоса и вызывает замещение фолликулярного эпителия атипичными клетками вниз по направлению ко входу в проток сальной железы.
Несмотря на значительную атипию эпидермальных клеток, включая клетки базального слоя, граница между эпидермисом и дермой остается четкой, а базальная мембрана при болезни Боуэна интактной. В верхней части дермы обычно имеется умеренный хронический воспалительный инфильтрат.
Случайной находкой при болезни Боуэна является вакуолизация клеток, особенно верхней части эпидермиса. Кроме того, в исключительных случаях множественные гнездаатипичных клеток могут быть разбросаны по нормальному эпидермису, иногда захватывая базальный слой. Эта гистологическая картина обычно расценивается как интраэпителиаль-ная эпителиома Borst—Jadassohn.
Болезнь Боуэна, трансформировавшаяся в инвазивный плоскоклеточный рак, сохраняет цитологические характеристики интраэпидермальной опухоли, причем вначале глубокое погружение акантотических тяжей с выраженным полиморфизмом клеток и нарушением базачьной мембраны может происходить в ограниченном участке опухоли. Для обнаружения такого участка следует исследовать серийные срезы препарата.
Болезнь Боуэна
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Код по МКБ-10
Эпидемиология
Распространенность заболевания различается в зависимости от региона и составляет от 14,9 случаев на 100000. до 142 случаев на 100000.
Разницы между заболеваемостью у мужчин и женщин нет. Чаще всего развивается в зрелом возрасте, с высокой частотой у пациентов старше 60 лет.

Причины болезни Боуэна
Точная причина заболевания неизвестна
Факторы риска
Как и другие формы рака кожи, болезнь Боуэна развивается вследствие хронического воздействия солнца и старения. Причинами развития заболевания также считают онкогенный вирус папилломы (HPV 16, 2, 34, 35) и хроническую интоксикацию мышьяком.
Лица со светлой кожей, которые проводят много времени под прямым солнцем, люди, которые принимают цитостатические препараты, пациенты после трансплантации органов, и ВИЧ-инфицированные находятся в группе высокого риска развития данного заболевания.

Патогенез
Выявляют акантоз с удлинением и утолщением эпидермальных выростов, гиперкератоз, очаговый паракератоз. Базальный слой без особых изменений. Шиповатые клетки располагаются беспорядочно, многие из них с резко выраженной атипией крупных гиперхромных ядер. Часто обнаруживают крупные многоядерные клетки с интенсивно окрашенными ядрами, встречаются фигуры митозов. Формируются очаги дискератоза из крупных округлых клеток с гомогенной эозинофильной цитоплазмой и пикнотичным ядром. Иногда можно обнаружить очаги неполного ороговения в виде концентрических напластований ороговевающих клеток. напоминающих «роговые жемчужины». Некоторые клетки сильно вакуолизированы, имеют сходство с клетками Педжета, однако у последних нет межклеточных мостиков. При переводе болезни Боуэна в инвазивный рак происходит глубокое погружение в дерму акантотических тяжей с нарушением базальной мембраны и резко выраженным полиморфизмом клеток в этих тяжах.

Симптомы болезни Боуэна
Характеризуется наличием обычно солитарного, резко ограниченного очага поражения, округлых или овальных очертаний, реже неправильной формы, с медленным периферическим ростом с формированием чуть приподнятого края, шелушащегося или покрытого корками. Поверхность неровная, зернистая, может быть слегка бородавчатой. Наблюдаются поверхностное эрозирование, изъязвление с образованием частично рубцующихся и в то же время увеличивающихся по поверхности язв Наиболее часто очаги располагаются на голове, кистях, половых органах, но могут быть на любом участке кожного покрова и на слизистых оболочках. При длительном течении может произойти трансформация в типичный плоскоклеточный рак.

Диагностика болезни Боуэна
Диагностика основывается на идентификации характерных симптомов, подробного анамнеза пациента и тщательного клинического обследования. Диагноз подтверждается с помощью биопсии пораженной ткани.

Что такое Болезнь Боуэна?

Болезнь Боуэна
Заболевание представляет собой патологические очаги на коже, которые могут достигать 5 см. Они безболезненны, на ощупь, часто шелушатся или покрываются бляшками.
В чем опасность?
Многие специалисты спорят, к какой категории отнести болезнь Боуэна. Одни считают это предраковым состоянием. Поскольку оно локализуется только на поверхностном слое кожи, не затрагивает другие ткани и не дает метастаз.
Другие специалисты относят заболевание к раковым. Поскольку при гистологическом исследовании определяются раковые клетки. И это можно считать началом онкологического заболевания, которое может переродиться в плоскоклеточный рак кожи.
Основные причины появления
Существует несколько факторов, которые могут повлиять на возникновения данной патологии. К ним относятся:
Симптомы болезни Боуэна
В размерах одно новообразование достигает 5 см и более. Если очаги множественные, то с развитием болезни они сливаются в одну большую бляшку.
На начальной стадии болезнь Боуэна часто путают с псориазом, поскольку у них схожая симптоматика и внешний вид. Однако если лечение и обработка мазями от псориаза и экземы не помогают, то необходимо срочно обратиться к онкологу, за диагностикой.
Развитие бляшек довольно медленное, они могут расти в течение нескольких лет. Если поверхность покрылась язвами, кровоточит и болит, это явный признак того что оно перерождается в онкологию. При данных симптомах обязательно обратитесь к врачу, важно начать лечение на ранних стадиях.
Существует несколько форм данного заболевания:
— кольцевидная – наиболее распространенная, для нее характерны круглые очаги поражения, края которых немного приподняты, и как будто образуют кольцо;
— бородавчатая – по внешнему виду это бляшки, на поверхности которых образуются небольшие наросты, схожие с бородавками;
— пятнистая – на поверхности бляшек появляются темные пятна, это скопление меланина.
Фото очагов болезни Боуэна



Методы лечения
Современная медицина может предложить несколько способов лечения очагов поражения. Специалист выбирает наиболее подходящий вид помощи, при этом учитывая несколько важных факторов:
Если болезнь на начальной стадии и имеет небольшое распространение, то врач может назначить применение специальных мазей и препаратов. Однако, в случае поражения больших участков кожи, необходимо более радикальное вмешательство. В некоторых случаях может назначаться комбинированное лечение, либо лечение сразу несколькими способами.
К наиболее распространенным методам лечения относят:
— Хирургическое иссечение – наиболее распространенный и повсеместно применяемый метод лечения. 
— Кюретаж – это еще один метод хирургического удаления. Однако здесь идет комплексный подход. Сначала проводится кюретаж то есть выскабливание пораженного участка кожи, а затем электрокоагуляция, то есть прижигание тканей. В некоторых случаях требуется несколько таких процедур, они проводятся под местной анестезией. В большинстве случаев после такого удаления остается рубец.
— Криотерапия – это метод лечения, при котором используется жидкий азот. Он наносится на новообразование, с захватом здоровых тканей. Из-за низкой температуры азота клетки замерзают, и процессы развития патологии останавливаются. На месте нанесения образуется корка, в течение недели она самостоятельно отваливается. Такой метод чаще всего рекомендуют при небольших и одиночных поражениях кожи и на начальной стадии заболевания.
Профилактика болезни Боуэна
После проведения лечения и удаления очагов болезни Боуэна, пациенту необходимо соблюдать профилактические меры, следить за своим здоровьем и регулярно показываться врачу.
Необходимые меры профилактики:
Базалиома. Рак кожи: базальноклеточная карцинома.
Болезнь Боуэна – это внутриэпидермальный рак кожи и слизистых, разновидность карциномы, которая поражает чешуйчатые клетки эпидермиса, но не распространяется на базалиоциты. Патологические очаги имеют вид бляшек насыщенно розового или красного цвета с приподнятыми, неровными, четко отграниченными краями. Поверхность бляшек покрыта роговыми чешуйками, коричневыми и сероватыми корочками. Диагноз ставится на основании данных анамнеза, общего осмотра, дерматоскопии, гистологического исследования образцов тканей. Лечение преимущественно хирургическое: полное удаление пораженных участков позволяет предотвратить развитие инвазивного рака кожи.
МКБ-10
Общие сведения
Синонимичные названия патологического процесса: дискератоз Боуэна, дискоидный чечевицеобразный дискератоз. Первым, кто дал подробное клиническое описание заболевания, стал в начале XX века американский дерматолог Джон Т. Боуэн. Болезнь редко диагностируется у детей и молодых людей. Частота встречаемости дискоидного дискератоза возрастает у пациентов старше 65 лет. Мужчины болеют чаще женщин. Вероятность заболеть выше у людей, проживающих в регионах с интенсивной солнечной инсоляцией. По статистике, в США ежегодно регистрируется 15 новых случаев патологии на 100 тысяч белого населения. На Гавайских островах этот показатель выше почти в 10 раз.
Причины
Возникновение характерных изменений при болезни Боуэна является следствием длительного, часто хронического воздействия на открытые участки кожи и слизистые оболочки повреждающих факторов внешней среды. Реже прослеживается связь с эндогенными причинами (вирусным инфицированием, неоплазиями). К числу основных факторов можно отнести:
К числу предрасполагающих факторов развития дискератоза Боуэна можно отнести иммунодепрессию, что связано со снижением иммунного контроля за появлением в тканях атипичных клеток. Ослабляют организм тяжелые эндокринные и соматические заболевания, травмы и перенесенные хирургические вмешательства. Высказываются предположения о том, что в развитии характерных местных симптомов играет роль хроническое механическое повреждение кожи. Важное значение в структуре заболеваемости имеет принадлежность человека к 1 или 2 фототипу кожи, когда кожные покровы быстро сгорают на солнце.
Патогенез
Развитие заболевания связано с изменением митотической активности клеток росткового слоя эпидермиса по причине мутации основного гена-супрессора опухолевого роста TP53. В месте развития патологического процесса кожа утолщается за счет быстрого увеличения численности шиповатых клеток. В течение длительного времени опухолевый рост локализован в эпидермисе, но последующие мутации способствуют перемещению раковых клеток в глубжележащие ткани, распространению их гематогенным и лимфогенным путем.
Повышение степени злокачественности новообразования может происходить постепенно или скачкообразно под воздействием провоцирующих внешних и внутренних факторов. До тех пор, пока измененные клетки располагаются выше базальной мембраны (границы между эпидермисом и дермой), болезнь Боуэна расценивается как неинвазивный рак. Как только патологический рост охватывает дерму, можно говорить об инвазивном раке.
Симптомы болезни Боуэна
Характерными внешними проявлениями патологии являются единичные или множественные пятна, бляшки на коже. Излюбленная локализация образований – открытые участки тела: голова и шея у мужчин, нижние конечности и щеки у женщин. Встречаются бляшки на туловище, половых органах, верхних конечностях, на слизистой рта. Диаметр бляшек варьирует в широких пределах и составляет от 2 мм до 5 см. Растут кожные образования медленно, постепенно распространяясь на окружающие ткани. Расположенные рядом элементы могут со временем сливаться.
Края образований неровные, слегка приподняты, розовая или красная поверхность обильно шелушится. Формирование плотных корок на поверхности элементов часто сопровождается появлением трещин. При удалении корок обнажается мокнущая розовая поверхность. По мере прогрессирования заболевания на поверхности бляшек могут появляться участки атрофии, бородавчатые разрастания, очаги неравномерного утолщения эпидермиса.
На половых органах бляшки могут содержать пигмент, а на головке полового члена поверхность образований может быть бархатистой или, наоборот, гладкой. При расположении образования на ногтевой фаланге шелушение наблюдается вокруг ногтя, а сама ногтевая пластинка может со временем деформироваться и расплавиться. Поражение кожных складок сопровождается развитием эритематозного или хронического неспецифического дерматита, присоединением неприятного запаха. Изъязвление поверхности элементов сыпи, контактная кровоточивость свидетельствуют о перерождении очагов дискоидного дискератоза в инвазивный рак.
Осложнения
Болезнь Боуэна – это так называемое «фоновое заболевание», на основе которого может формироваться плоскоклеточный рак кожи. Частота перехода чечевицеобразного дискератоза в раковый рост составляет 3% при расположении элементов на коже туловища и конечностей и до 10% при поражении половых органов. В связи с этим большинство онкологов рассматривают болезнь Боуэна как внутриэпидермальную форму плоскоклеточного рака in situ и рекомендуют удалять очаги незамедлительно.
Диагностика
Поставить диагноз по одному внешнему виду бляшек врачу-дерматологу бывает затруднительно. Для установления характера патологического процесса, стадии болезни, наличия у пациента сопутствующих заболеваний, которые могут повлиять на результативность лечения, проводится всестороннее обследование, которое помимо общеклинических и лабораторных тестов включает:
Дифференциальный диагноз болезни Боуэна проводят с рядом онкологических заболеваний: раком потовых желез, базальноклеточным раком, экстрамаммарным вариантом болезни Педжета. К числу дерматологических проблем, которые по своим клиническим проявлениям напоминают чечевицеобразный дискератоз, относят монетовидную экзему, псориаз, солнечный кератоз.
Лечение болезни Боуэна
Применяемые в современной медицине терапевтические и оперативные методы удаления очагов имеют свои преимущества и недостатки. Однако многообразие подходов к терапии дает возможность дерматоонкологу выбрать наиболее подходящий метод лечения с учетом локализации новообразования, его размеров, состояния пациента и наличия у него сопутствующей патологии.
Консервативная терапия
Местное воздействие на очаги поражения позволяет снизить общую нагрузку на организм, что особенно важно для ослабленных больных, пациентов с иммунодефицитом, лекарственной непереносимостью и другими ограничивающими факторами. К числу методов терапевтического лечения относят:
Хирургическое лечение
Способ удаления измененных тканей определяется техническим оснащением клиники, уровнем подготовки хирурга. Высокотехнологичные методы позволяют провести лечение с меньшим риском рецидива и рубцевания, однако они доступны далеко не везде. Более простые методики не требуют значительных затрат времени и финансов для того, чтобы получить удовлетворительный результат. Хирургическое лечение может включать:
Профилактика и прогноз
Прогноз в отношении выздоровления благоприятный. Болезнь Боуэна не угрожает жизни. После консервативного или хирургического удаления бляшек возможны рецидивы, которые хорошо поддаются лечению. Пациенту необходимо посещать своего лечащего врача 1 раз каждые 6-12 месяцев для своевременного выявления повторного появления бляшек.
Снизить вероятность развития патологии позволяет отказ от посещения соляриев, ограничение пребывания на открытом солнце в теплое время года, использование шляп, кепок с козырьками, рубашек и платьев с длинными рукавами, уходовой косметики с солнцезащитными фильтрами. Рекомендуется смена работы при наличии профессиональных вредностей, предотвращение постоянного травмирования кожи с помощью защитной одежды и перчаток.
Болезнь Боуэна
Болезнь Боуэна представляет собой облигатное редко встречающееся заболевание, характеризующееся одним (возможно, несколькими) пятнисто-узелковым образованием на кожном покрове. Это предраковое состояние, которое без соответствующей и действенной терапии приведет к появлению опасного плоскоклеточного рака. Чаще всего устраняют проблему хирургическим способом, благодаря полному иссечению пораженного участка. Далее выполняется гистологическое исследование, позволяющее определить дальнейшую тактику ведения конкретного пациента.
Причины и симптомы
Болезнь Боуэна (по статистике) чаще всего диагностируется у женщин старше 50-ти лет, хотя известны многочисленные случаи заболевания мужчин. Характерные пятнисто-узелковые образования обычно появляются на кожных покровах верхних конечностей, в зоне промежности, на животе или на спине.
Первоначально проблема выглядит как небольшое по размерам красноватое пятнышко. Также заболевание может возникнуть в виде миниатюрной бляшки (до 2 см), которая имеет неправильную форму и шелушится. Чешуйки белесого и желтоватого цвета легко удаляются, после чего под ними определяется мокнущая поверхность красноватого оттенка. Образование постепенно увеличивается и со временем начинает слегка возвышаться над уровнем кожного покрова. Рост может быть стремительным или практически незаметным.
Медики, ведущие эксперты в области онкологии связывают заболевание с травматизмом кожи. Также причинами принято считать:
Однозначно точные причины развития болезни Боуэна на сегодняшний день не определены. Высокий риск прослеживается у лиц с предрасположенностью к раку, а также у людей, имеющих в анамнезе дерматозы, протекающие в хронической форме. В данном случае выделяют, например, красный плоский лишай, дискоидную красную волчанку.
Возможные осложнения
Прогрессирующее озлокачествление – серьезное осложнение заболевания, которое в будущем чревато прорастанием в мягкие ткани и метастазированием. Помимо смертельно опасных последствий специалисты отмечают риски изъявления образовавшихся бляшек, а также инфицирование очагов.
Фото заболевания
Болезнь Боуэна является самой ранней формой плоскоклеточного рака кожи. Обычно проявляется в виде грубых участков на коже, иногда на поверхности анального отверстия, на половых органах. Злокачественные пятна как правило, больше и краснее, чем возрастной кератоз. Болезнь Боуэна трудно отличить от плоскоклеточного рака и иногда она может перерасти в инвазивную форму, поэтому врачи рекомендуют незамедлительное лечение.
Диагностика и своевременное выявление заболевания
Определить болезнь Боуэна не всегда удается быстро. Визуального осмотра у дерматолога часто бывает недостаточно. Компетентный специалист может рекомендовать биопсию. Обычно гистологическое исследование проводится после удаления пораженного участка. При обнаружении симптомов, которые напоминают болезнь Боуэна, важно исключить псориаз, эпидермодисплазию Левандовского-Лютца и экзему.
На первом приеме врач:
При постановке диагноза и назначении терапии обязательно учитывается возраст больного. Определить болезнь без врачебной диагностики невозможно. Любые эксперименты, в том числе попытки самостоятельно выявить проблему, дифференцировать и медикаментозно/хирургически решить ее могут стать фатальными и усугубить и без того сложную ситуацию. Необходимо как можно быстрее записаться на прием к профессиональному и опытному онкодерматологу.
Лечение
Терапия осуществляется благодаря удалению кожного образования или абляции локальными методами. Список лекарств, терапевтические манипуляции – все это зависит от размера, локализации пятнисто-узелкового образования. По рекомендации врача может быть применена:
Если своевременно обратиться за врачебной помощью и выполнить терапию, рекомендованную специалистом, у пациента есть все шансы на скорейшее и полное выздоровление. Осложнений, перерождений, метастазирования удается избежать, если использовать оптимальное лечение, рекомендованное лечащим онкодерматологом.
Профилактика
При болезни Боуэна поражается верхний слой кожи, а значит:
Меры предосторожности:
Доказано, что своевременный визит к врачу может спасти жизнь. Если появилось новое пигментированное образование на коже, невус поменял размер, цвет, форму, необходимо незамедлительно обращаться к специалистам. Не стоит медлить. Берегите себя!