болезнь девика что это такое простыми словами
Синдром Девика (оптикомиелит)
1. Что такое синдром Девика (оптикомиелит)
Синдром Девика – особая форма рассеянного склероза, характеризующаяся быстрым течением и тяжёлой симптоматикой. Патогенетически оптикомиелит относится к группе аутоиммунных заболеваний. Неврологические проявления синдрома Девика обусловлены сочетанием неврита зрительного нерва и поражением защитной жироподобной оболочки спинного мозга (поперечным миелитом). Разворачивающаяся симптоматика затрагивает зрение, двигательные функции, а также процессы, регулируемые вегетативной нервной системой.
Синдром Девика преимущественно развивается в пожилом возрасте, причём женщины болеют чаще. Очаги поперечного миелита обычно локализованы на уровне грудных или шейных сегмента спинного мозга. Зрение может снижаться симметрично или только на одном глазу. Степень и скорость его потери индивидуальны, вплоть до полной слепоты. К тяжёлым клиническим проявлениям также относится снижение чувствительности, приводящее к нарушениям функций кишечника и мочевого пузыря.
Причины развития синдрома Девика не ясны. Прослеживается некоторая связь с перенесёнными инфекционными заболеваниями – у большинства пациентов первым проявлениям болезни предшествовали лихорадка и иные явления, характерные для вирусной или бактериальной инфекции. Были ли они истинным проявлением возможной иммунной реакции на попадание болезнетворной флоры или представляли собой продромальный период самого оптикомиелита, сказать сложно.
2. Клиническая картина и диагностика синдрома Девика
Проявления болезни Девика не являются специфическими. Они вполне могут иметь иное происхождение. Однако картина всегда включает тяжёлые неврологические нарушения, такие как:
Полный симптомокомплекс развивается в течение двух месяцев с постепенным нарастанием тяжести нарушений. Болезнь протекает многофазно. Характерно чередование относительной ремиссии с острыми периодами. Обычно при первых проявлениях больные обращаются в больницу, поскольку существенно утрачивают важные функции. С целью дифференциальной диагностики проводится комплекс диагностических мероприятий. Отличить синдром Девика от других видов рассеянного склероза, а также исключить любую иную неврологическую патологию можно, опираясь на следующие признаки:
Дифференцировать синдром Девика от иных схожих по симптоматике заболеваний можно путём анализа, в котором выявляются специфические маркеры.
3. Возможности лечении синдрома Девика и прогноз
Болезнь Девика может иметь острое течение. Патология в такой форме чаще всего развивается как осложнение ОРВИ и диагностируется как постинфекицонный демиелинизирующий энцефаломиелит. В этом случае лечение включает внутривенное введение препаратов иммуноглобулина, метилпреднизолона, а также кортикостероиды. Если заболевание не приобретает хроническую форму, то прогноз вполне благоприятен – можно говорить о возможности полного излечения или с сохранением незначительных остаточных нарушений.
Тяжёлые хронические формы синдрома Девика неизлечимы. Волнообразно прогрессирующая патология приводит к летальному исходу. Терапия таких больных включает симптоматическое и поддерживающее лечение.
В редких случаях синдром Девика диагностируется у детей. При этом заболевание, как правило, имеет однофазное острое течение. После достижения ремиссии обострения не характерны. Своевременное лечение, включающее иммунодепрессивную терапию и кортикостероиды, даёт благоприятный прогноз. Рецидивы у заболевших в детском возрасте – редкое явление.
Что такое болезнь Девика и как она влияет на зрение?
Одним из заболеваний, которые могут приводить к слепоте на один или два глаза, является оптикомиелит. Другое название этой патологии — болезнь Девика. В чем ее особенности, почему она возникает, есть ли эффективные способы лечения, расскажем в этой статье.
Что за болезнь?
Болезнь Девика — это заболевание нервной системы, при котором происходит поражение зрительных нервов и спинного мозга. Она была открыта в конце 19 века французским ученым Девиком, по имени которого и получила свое название.
Точные причины патологии не установлены. Предположительно она может носить инфекционный или аутоиммунный характер. Во втором случае заболевание возникает из-за того, что по какой-то причине иммунная система организма начинает воспринимать собственные ткани как инородные и атакует их.
В медицинской литературе не так много данных о распространенности оптикомиелита. Одни специалисты называют его редким заболеванием, тогда как другие отводят ему второе место в списке воспалительных демиелинизирующих патологий ЦНС после рассеянного склероза.
По статистике, болезнь Девика чаще встречается у женщин, нежели у мужчин, а средний возраст, когда диагностируют эту патологию, — 35-40 лет. Но в ряде случаев заболевание может проявляться в детском и пожилом возрасте. Больше других ему подвержены люди монголоидной расы, поэтому часто патологию диагностируют у японцев и жителей других стран Азии.
Симптомы оптиконевромиелита
Первые признаки, которые могут указывать на болезнь Девика, как правило, возникают со стороны зрительной и оптической систем:
Во время диагностического обследования врач обнаруживает у пациента миелит — воспаление спинного мозга, и оптический неврит — воспаление зрительного нерва. При этом часто воспалительный процесс в этих областях развивается не параллельно, а с интервалом от нескольких месяцев до нескольких лет, а иногда и десятилетий.
Как болезнь Девика влияет на зрение?
При болезни Девика оптический неврит обычно предшествует воспалению спинного мозга. Поражение зрительной системы носит тяжелый характер, может затрагивать один или оба глаза. По статистике, в 50% случаев через пять лет от начала заболевания у пациентов диагностируют слепоту.
Выявить поражение оптического нерва помогает магнитно-резонансная томография, а также метод вызванных потенциалов, когда с помощью специального оборудования отслеживают изменения в электрической активности зрительной коры мозга. Эти методы помогают с высокой точностью определить очаги поражения в зрительной системе и оценить степень развития болезни.
Как лечат?
Чем раньше человек обратится к врачу, тем больше шансов замедлить течение болезни и сохранить способность к самообслуживанию. Основная терапия заключается в применении кортикостероидов, иммуносупрессивной терапии, иногда требуется проведение плазмафереза.
Оптикомиелит
Оптикомиелит (болезнь Девика) — демиелинизирующая патология, отличающаяся избирательным поражением спинного мозга и зрительных нервов. Клиническая картина характеризуется сочетанием зрительных расстройств с симптомами миелита (пара- или тетрапарез, нарушения чувствительности, тазовая дисфункция). Диагностика оптикомиелита осуществляется при помощи исследования ликвора, МРТ спинного и головного мозга, определения в крови специфичных антител. Лечится оптикомиелит комбинацией иммуносупрессивной (кортикостероиды, цитостатики) и симптоматической (миорелаксанты, анальгетики, антидепрессанты) терапии. Альтернативным является иммуномодулирующее лечение.
Общие сведения
Впервые сходная с оптикомиелитом симптоматика была описана в 1870 г. К 1894 г. французский врач Девик описал 16 случаев оптикомиелита и предложил выделить это заболевание в качестве отдельной нозологии. Однако длительный период в клинической неврологии болезнь Девика считалась одним из тяжелых вариантов рассеянного склероза. Лишь к концу ХХ века достижения в исследовании патогенеза демиелинизирующих заболеваний позволили считать оптикомиелит самостоятельной нозологической формой. Наиболее распространен оптикомиелит в Юго-Восточной Азии. Основной контингент заболевших составляют женщины среднего возраста. Хотя возрастной диапазон манифестации первых клинических признаков варьирует от 1 года до 77 лет, в большинстве случаев дебют оптикомиелита приходится на возраст 35-47 лет. Женщины более подвержены заболеванию, по различным данным на 1 заболевшего мужчину приходится 2-8 женщин.
Причины оптикомиелита
В настоящее время оптикомиелит относят к аутоиммунным заболеваниям, хотя его патогенез не полностью ясен. Специфические для оптикомиелита антитела NMO-IgG были определены в 2004 г. Они выявляются у 65-73% больных и отсутствуют у пациентов с другой аутоиммунной патологией, типичными формами рассеянного склероза, РЭМ или иными воспалительными поражениями ЦНС. В 2005 г. был найден белковый канал аквапорин-4, являющийся мишенью для антител NMO-IgG. Аквапорин-4 располагается преимущественно в тканях спинного мозга, в головном мозге — перивентрикулярно и в области гипоталамуса. Он локализуется в отростках астроцитов и стенке сосудов, формирующих гематоэнцефалический барьер. Повреждение белковых каналов антителами NMO-IgG приводит к повышению проницаемости гематоэнцефалического барьера, свободному проникновению через него других иммунных комплексов с развитием аутоиммунного воспаления.
Морфологически оптикомиелит сопровождается некрозом белого и серого мозгового вещества, образованием зон демиелинизации. Патологические изменения затрагивают спинной мозг, зрительные нервы, гипоталамус и хиазму. В зонах демиелинизации и периваскулярно при оптикомиелите обнаруживаются отложения IgG. Хронические спинальные воспалительные очаги представляют собой кистозную дегенерацию, атрофию и глиоз. В ряде случаев наблюдается формирование полостей, характерных для сирингомиелии. Одним из компонентов морфологических изменений при оптикомиелите практически во всех случаях выступает аутоиммунный васкулит.
Симптомы оптикомиелита
Базовыми проявлениями, характеризующими оптикомиелит, являются оптический неврит и воспалительное поражение спинного мозга (миелит). В 80% наблюдений неврит зрительного нерва предшествует развитию миелита, который появляется не позже, чем через 3 месяца от дебюта зрительных нарушений. В 20% случаев оптикомиелит манифестирует симптомами миелита, а затем присоединяется оптический неврит. В литературе по неврологии описан ряд случаев оптикомиелита Девика, при которых появлению неврологических проявлений предшествовали лихорадка, ОРВИ или другие инфекции. В отдельных случаях оптикомиелит развивался на фоне других аутоиммунных заболеваний (ревматоидного артрита, СКВ, синдрома Шегрена, антифосфолипидного синдрома, аутоиммунного тиреоидита, НЯК, тромбоцитопенической пурпуры).
Оптикомиелит, как правило, протекает с двусторонним поражением зрительных нервов. В дебюте заболевания пациенты отмечают нарушение четкости изображения, появление «пелены» перед глазами. Возможны болевые ощущения в орбитах. Известны случаи субклинического течения оптического неврита, диагностируемые при проведении офтальмоскопии. После затихания острого воспалительного процесса может наблюдаться некоторое восстановление зрительной функции, в других случаях наступает полная атрофия зрительного нерва и слепота.
Сопровождающие оптикомиелит Девика спинальные поражения могут носить полный поперечный, распространенный продольный или частичный поперечный характер. Клинически они проявляются нижним парапарезом или тетрапарезом, спастической мышечной гипертонией, атаксией и дискоординацией в конечностях, расстройством чувствительности ниже уровня спинального поражения, вегетативными нарушениями, тазовой дисфункцией (недержанием кала и задержкой мочи). Примерно у 35% пациентов с оптикомиелитом наблюдается симптом Лермитта — идущий в каудальном направлении резкий «прострел» в позвоночника, иррадиирующий в ноги. Возможны крампли, периодически возникающие в ногах. Отличительной особенностью оптикомиелита является распространение патологических изменений на 3 и более спинальных сегмента.
Оптикомиелит может иметь монофазное или ремиттирующее течение. Последнее составляет до 85-90% случаев. Оно характеризуется периодами обострения и относительной ремиссии. При этом возможно как совместное обострение неврита и миелита, так и раздельное появление их атак с временным интервалом до нескольких месяцев или даже лет. В первый год заболевания рецидив отмечается у 55% пациентов, в первые 3 года — у 78%, в первые 5 лет — у 99%. Монофазный оптикомиелит отличается прогрессирующим развитием одновременно миелита и неврита без последующих рецидивов.
Диагностика оптикомиелита
В ходе диагностического поиска наряду с анализом клинической картины невролог опирается на данные исследования спинномозговой жидкости и магнитно-резонансной томографии. Необходимо дифференцировать оптикомиелит от острого рассеянного энцефаломиелита, рецидивирующего ретробульбарного неврита, миелопатии, рецидивирующего миелита.
С целью забора цереброспинальной жидкости (ликвора) проводится люмбальная пункция. В острой фазе заболевания анализ ликвора выявляет плеоцитоз свыше 50 клеток в 1 мм3. Типичные для рассеянного склероза олигоклональные антитела определяются менее чем у 20% пациентов. Проводится также исследование крови на антитела NMO-IgG. Кроме того, в крови у пациентов с оптикомиелитом Девика могут выявляться антитиреоидные и антинуклеарные антитела. Офтальмолог осуществляет проверку остроты зрения и осмотр глазного дна (офтальмоскопию). Последняя даже при отсутствии клиники оптического неврита может выявлять стушеванность, бледность и отек диска зрительного нерва. Более точно диагностировать поражение зрительного нерва позволяет исследование зрительных ВП.
МРТ позвоночника визуализирует очаги поражения, охватывающие 2 и более спинальных сегментов и обычно имеющие некротический характер. При этом МРТ головного мозга выявляет демиелинизацию зрительных трактов. В некоторых случаях патологические изменения могут визуализироваться в области гипоталамуса. Другие церебральные структуры, как правило, остаются интактны. МРТ-картина в виде распространенного спинального поражения и отсутствия очагов в головном мозге позволяет дифференцировать оптикомиелит от рассеянного склероза и РЭМ.
Абсолютными диагностическими критериями оптикомиелита выступают: оптический неврит, острый миелит, отсутствие клиники иных поражений вне спинальных структур и зрительных нервов. Диагноз подтверждается наличием 1 из «больших» подтверждающих критериев: интактность церебральных структур по данным МРТ, патологические спинальные очаги протяженностью более 2-х сегментов, плеоцитоз ликвора свыше 50 клеток в 1 мм3. Новым дополнительным критерием оптикомиелита является наличие NMO-IgG антител.
Лечение и прогноз оптикомиелита
Терапия оптикомиелита Девика представляет собой сложную задачу. Имеются противоречивые данные о результатах лечения при помощи иммуномодулирующих и иммуносупрессивных препаратов. В мире зарегистрированы всего 6 фармпрепаратов для патогенетической терапии оптикомиелита, 3 из них являются интерферонами. Однако их клиническая эффективность не доказана. С целью купирования атак миелита и неврита традиционно используют высокие дозы кортикостероидов и плазмаферез. При некупируемой атаке возможно использование ритуксимаба или митоксантрона. Терапией выбора при предупреждении обострений выступает применение преднизолона.
Симптоматическое лечение оптикомиелита включает применение миорелаксантов (дантролена, толперизона), интратекальной инфузии баклофена, антидепрессантов (имипрамина, амитриптилина), центральных анальгетиков (прегабалина), физиотерапии (электрофореза, СМТ, озокерита, парафинотерапии, массажа). С целью восстановления двигательной и чувствительной функции конечностей, улучшения координации, уменьшения спастичности показана лечебная физкультура.
Среди исходов оптикомиелита Девика может наблюдаться полное выздоровление, остаточные парезы и расстройства зрения (в наихудшем варианте — амавроз), ремиссия, в тяжелых случаях — летальный исход. Причиной последнего зачастую выступает тяжелый миелит шейных сегментов спинного мозга, приводящий к развитию дыхательной недостаточности. Прогностически более неблагоприятным считается оптикомиелит с монофазным течением, стойким двигательным дефицитом, атрофией зрительных нервов.
Болезнь Девика
Под таким необычным названием в медицинских кругах подразумевают сложное заболевание воспалительного характера, известное как оптикомиелит. В процессе развития этого недуга в области спинного мозга активно разрушается миелин, что является причиной нарушен
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Согласно статистике, представительницы прекрасной половины человечества страдают от этого заболевания намного чаще по сравнению с мужчинами.
Болезнь Девика является распространенным проявлением рассеянного склероза и считается наиболее опасной его разновидностью. Эффективная терапия оптикомиелита зависит от множества факторов. Сегодня заболевание представляет собой особую нозологическую разновидность, которая в большинстве случаев диагностируется специалистом не в качестве рассеянного склероза, а как отдельная патология человеческого организма.
Основные симптомы заболевания
Первое, на что необходимо обратить внимание – это наличие неврита и миелита, так как эти патологические состояния являются постоянными «спутниками» болезни Девика. Нужно заметить, что нарушение работоспособности зрительного нерва может впоследствии стать причиной полной потери зрения. Миелит, появление которого напрямую связано с заболеванием Девика, протекает очень тяжело: развиваются различные двигательные патологии, которые полностью излечить на сегодняшний день не представляется возможным, однако облегчить болезненное состояние при помощи адекватной терапии вполне под силу.
В числе второстепенных признаков болезни Девика находятся различные отклонения кишечника, параличи, осложнения, связанные с работой мочеиспускательной системы и мочевого пузыря, а также парезы. Клинические проявления данного заболевания зачастую дают о себе знать не сразу, а спустя несколько недель, когда воспалительный процесс очень трудно остановить. Оптикомиелит характеризуется обострениями различной степени тяжести и ремиссиями.
В медицинской практике имеются сведения о том, что болезнь Девика нередко может развиваться на фоне некоторых аутоиммунных патологий, среди которых присутствует ревматоидный артрит, тромбоцитопеническая пурпура и другие.
Как диагностировать
Выявить очаги воспаления в области спинного мозга (особенно когда болит позвоночник) можно при помощи магнитно-резонансной томографии. Помимо этого, врач может назначить специальный тест, который позволяет определить наличие в организме больного определенных антител. Обычно при болезни Девика одновременно поражаются несколько позвонков, что является причиной сильных болевых ощущений в области спины. Результаты своевременно проведенной лабораторной диагностики дают возможность лечащему врачу назначить эффективную терапию и увеличить шансы на скорейшее выздоровление.
Принцип терапии
Если игнорировать вышеперечисленные симптомы, то очень часто воспалительный процесс при болезни Девика достигает своей критической точки и случается летальный исход. По этой причине, крайне важно назначить лечение как можно скорее.
В первую очередь необходимо устранить основные симптомы заболевания и всеми возможными способами облегчить болезненное состояние пациента. Широкое распространение получил такой лекарственный препарат, как ритуксимаб. В отдельных случаях целесообразнее пользоваться другим средством – митоксантроном. Кроме этого, в целях поддержания истощенного организма используют различные иммунодепрессанты и глюкокортикостероиды.
Управление здравоохранения
Тамбовской области
Карта сайта
Новости
Благодарности пациентов
Опросы
Государственные услуги
Работа с обращениями граждан
Размещение заказов
Обратная связь
Телефоны экстренных служб
Программа льготного кредитования для малого и среднего бизнеса
Об оказании содействия гражданам в случае международного похищения детей
Антидопинговое обеспечение
Кадровая политика
Лицензирование
Медицинские организации
Профилактическая работа
Медицинская помощь
Донорство крови
Финансовый контроль
Приоритетный национальный проект «Здоровье»
Еженедельный план работы управления
Административная реформа
Доклады и выступления по актуальным вопросам здравоохранения
Выполнение указов Президента РФ от 07.05.2012
Открытая деятельность
Государственная программа Тамбовской области «Развитие здравоохранения Тамбовской области на 2013-2020 годы
Информационные ресурсы
Защита персональных данных
Государственные задания
Реализация ФЗ от 08.05.2010г. №83-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации в связи с совершенствованием правового положения государственных (муниципальных) учреждений»
Оплата труда
Поддержка социально ориентированных некоммерческих организаций
Медицинский туризм (medical tourism)
Льготное лекарственное обеспечение
Федеральные нормативные правовые акты
Нормативные правовые акты Тамбовской области
Территориальная Программа государственных гарантий бесплатного оказания населению медицинской помощи
Стандарты оказания медицинской помощи
Порядки оказания медицинской помощи
Порядок обжалования НПА и иных решений
Обзоры федерального законодательства
Поиск
Введите ваш запрос для начала поиска.
Для слабовидящих
Оптикомиелит (ОМ) относится к редким заболеваниям, при этом в литературе нет точных данных о заболеваемости и распространенности ОМ.
Клинические проявления
Миелит при болезни Девика имеет тяжёлое течение, с острым развитием симметричных, грубых двигательных, чувствительных и тазовых нарушений. У 77-88% больных после атаки миелита происходит частичное восстановление двигательных функций, однако, полный регресс не характерен. При рецидивирующем миелите типичными симптомами являются пара- или тетрапарез, пароксизмальные мышечные спазмы, радикулярная боль.
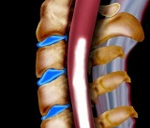
Среди параклинических методов диагностики наибольшую значимость при оптикомиелите имеет МРТ спинного мозга (рис.1). У большей части пациентов МРТ, выполненная в острую фазу миелита, выявляет обширный непрерывный очаг поражения спинного мозга, который распространяется более чем на 3 позвоночных сегмента, спинной мозг набухший и отечный, очаг может накапливать контрастное вещество, иногда в течение нескольких месяцев. На МРТ головного мозга при оптикомиелите либо не выявляется никаких патологических изменений, либо обнаруживаются неспецифические, чаще асимптомные, очаги демиелинизации.
Рис.1. МРТ шейного отдела позвоночника
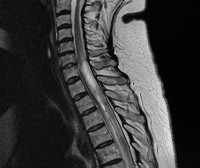
Характерными и специфичными также могут считаться очаги в стволе мозга и гипоталамусе (рис.2). Церебральные очаги по своей локализации имеют предрасположенность к тем участкам головного мозга, где отмечается высокий уровень иммунореактивности к AQP4 (аквапарину 4).
Рис.2. МРТ головного мозга
При атаке миелита в анализе цереброспинальной жидкости у одной трети пациентов наблюдается плеоцитоз (более 50 лейкоцитов в 1 мм3) с наличием нейтрофилов, повышение уровня белка.
В сыворотке крови пациентов с ОМ почти в половине случаев обнаруживаются различные аутоантитела (антинуклеарные, к экстрагируемым ядерным антигенам, к двуспиральной ДНК, антитиреоидные) и их сочетания, что свидетельствует о предрасположенности этих больных к развитию аутоиммунных заболеваний.
Диагностические критерии
Клиническая комбинация неврита зрительных нервов и миелита может наблюдаться при типичном рассеянном склерозе, при системных аутоиммунных заболеваниях (системная красная волчанка, синдром Шегрена), в ассоциации с инфекционными процессами (туберкулез легких, различные вирусные заболевания). На основании только клинических данных достоверно судить о наличии или отсутствии ОМ невозможно.
В 2008 году приняты Диагностические критерии оптикомиелита (по: D. Н. Miller и соавт), которые включают в себя:
Большие критерии (требуется наличие всех основных критериев, но они могут быть разделены неопределенным интервалом времени):
* оптический неврит с поражением одного или обоих глаз
* поперечный миелит с наличием МРТ подтвержденного очага поражения спинного мозга, который распространяется более чем на 3 позвоночных сегмента на Т2-взвешенных МРТ- изображениях и является гипоинтенсивным на Т1- взвешенных изображениях
* отсутствие данных за саркоидоз, васкулиты, системную красную волчанку, синдром Шегрена, инфекционный процесс
Малые критерии (по крайней мере один должен иметь соответствие):
* недавно сделанная МРТ головного мозга должна быть без патологии, либо обнаруживать неспецифические изменения (очаги в дорзальных отделах продолговатого мозга, очаги в гипоталамусе и/или стволе мозга, «линейные» очаги, расположенные перивентрикулярно или в мозолистом теле, но не овоидной формы и не распространяющиеся в паренхиму гемисфер головного мозга)
* позитивный тест сыворотки крови или цереброспинальной жидкости на NMO-lgG/антитела к аквапорину 4
Лечение
Для лечения атаки оптикомиелита применяют высокие дозы кортикостероидов (метилпреднизолон 1000 мг в сутки, внутривенно, на протяжении пяти дней подряд). Затем рекомендуется поддерживающая терапия преднизолоном в дозе 1 мг/кг в день, как часть инициальной иммуносупрессивной терапии, с целью предупреждения повторных атак. К сожалению, иногда миелит плохо поддается терапии кортикостероидами, в таких случаях показано проведение плазмафереза, иммуносупрессивной терапии, включающей пероральный приём преднизолона и азатиоприна. Со временем дозу преднизолона постепенно снижают до минимальной поддерживающей или вообще отменяют, оставляя только монотерапию азатиоприном.
На базе неврологического отделения ГБУЗ «ТОКБ им.В.Д.Бабенко» проводится обследование и лечение пациентов с оптикомиелитом. В диагностике заболевания помогают современные методы нейровизуализации- МРТ головного и спинного мозга с контрастным усилением, проведение люмбальной пункции с исследованием ликвора на олигоклональные антитела, выявление аутоантител в сыворотке крови пациента. При подтверждении диагноза проводится пульс-терапия метилпреднизолоном, с последующем поддерживающем лечением кортикостероидами, физиотерапевтическое лечение и лечебная гимнастика.
Данная методика лечения позволяет предотвратить развитие грубых парезов у пациентов и сохранить способность к самообслуживанию на долгие годы.
В 2013 году в неврологическом отделении ГБУЗ «ТОКБ им.В.Д.Бабенко» пролечено 3 пациента с впервые выявленным оптикомиелитом; в 2014 году — 5 пациентов, из них двое впервые выявленные; за 9 месяцев 2015года — 7 пациентов, из них трое госпитализированы для проведения противорецидивного курса лечения и реабилитации, двое впервые выявленные, двое госпитализированы в связи с рецидивом миелита. Таким образом, в результате лечения в 67% случаев получены ремиссии заболевания, в 13% развился рецидив болезни. И хотя оптикомиелит является достаточно редким заболеванием, отмечается ежегодное увеличение количества пациентов с данной патологией. Это связано с улучшением диагностики оптикомиелита и доступности неврологической помощи пациентам.
Все права на материалы и новости, опубликованные на сайте Управления здравоохранения Тамбовской области, охраняются в соответствии с законодательством РФ. Допускается цитирование с обязательной прямой ссылкой на Управление здравоохранения Тамбовской области.