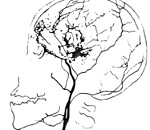
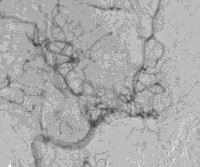
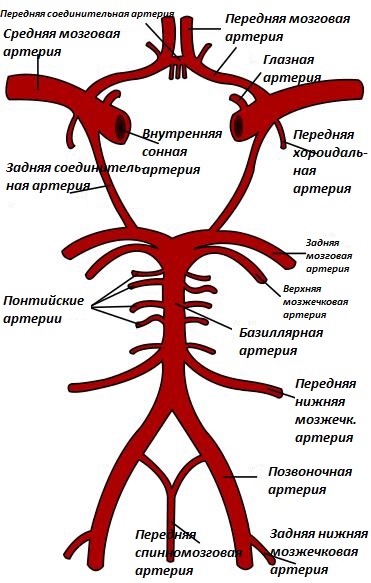
болезнь мойамойа что это
Болезнь Мойя-Мойя
Болезнь мойя-мойя (Moyamoya disease, от яп. もやもや — клуб дыма, туман) — прогрессирующее цереброваскулярное заболевание неизвестной этиологии, характеризующееся двусторонним стенозированием супраклиноидной части внутренних сонных артерий (ВСА) и начальных сегментов передней и средней мозговых артерий, с последующим вовлечением вертебробазилярного бассейна, сопровождающееся развитием базальной сети анастомозов.
История и этимология
Мойя-Мойя на японском означает «клубы сигаретного дыма в воздухе», впервые описан Suzuki и Takaku в 1969 году.
Термином «болезнь Мойа-Мойа» обозначается идиопатическое, в некоторых случаях наследственное состояние, приводящее к характерным изменениям сосудов головного мозга. Описано множество состояний, имитирующих картину болезнь Мойа-Мойа, в этом случае для их обозначений используют определение «синдром Мойа-Мойа» или «паттерн Мойа-Мойа».
Эпидемиология
Впервые заболевание было описано в японской популяции, где по сей день оно распространено и составляет 7-10% случаев заболевании с семейным анамнезом наследования.
Клинические проявления
Заболевание проявляется двигательными и чувствительными параличами и парезами, головными болями, нистагмом, афазией и дисфазией, атаксией, замедленным умственным развитием, внутричерепными кровоизлияниями (чаще в старших возрастных группах), гемианопсией, квадрианопсией, Borchgrave V et al., 2002
Радиографические признаки:
При болезни Мойя-мойя чаще визуализируются изменения в дистальных сегментах внутренних сонных артерий (ВСА) и сосудов Виллизиевого круга. Порядка в 18% случаев определяется поражение сосудов с одной стороны.
Пролиферация малых аномальных сетевидных сосудов создает картину «клубов дыма» при ангиографии. При КТ- и МР-ангиография не всегда данный симптом визуализируется, что обусловленно меньшим пространственным разрешением и малой скоростью потока.
При болезни Мойя-мойя выявляют, как поражение внутренних сонных артерий, так и поражение задних мозговых артерий. Случайной находкой при данной патологии является генерализованная церебральная атрофия.
Коллатеральное кровобращение может формироваться из следующих источников:
• через аномальные сосуды: лентикулостриарный, таламоперфорирующие, лептоменингиальные и дуральные артерии визуализируются на Т1- и Т2-взвешенных изображениях как множественные извилистые потоки.
• пиальные коллатерали из менее поврежденных сосудов: образуется так называемый знак «плюща»: высокоинтенсивный змеевидный сигнал на FLAIR из-за медленного потока и высокий сигнал на Т1-постконтрастных изображениях.
• множественные очаги микрокровоизлияний, также видны глубокие медуллярные вены (знак «кисти» на SWI).
• трансдуральные ветви средних менингиальных и других артерий.
Стадирование
Стадии болезни мойя-мойя по Suzuki J.
Лечение
Консервативное лечение включает сосудистую (винпоцетин, ницерголин, нифедипин) и нейрометаболическую (гамма-аминомасляная кислота, пиритинол, пирацетам, гопантеновая кислота) терапию. Оно может улучшить клиническую ситуацию, но не способно остановить прогрессирование болезни. Более радикальным способом лечения является операция с формированием сосудистого шунта, несущего кровь в обход стенозированных артерий. Она может быть выполнена прямым способом с подшиванием шунта к сосудам и непрямым, при котором сосудистый шунт кладут на поверхность мозга. При прямом методе достаточный уровень кровоснабжения достигается сразу, при непрямом — на его развитие требуется от 6 мес. до года. Опыт показал значительно большую эффективность прямого шунтирования. Ишемические эпизоды после его выполнения встречаются лишь у 10% пациентов, в то время как после непрямого шунтирования они отмечаются в 56% случаев, поэтому стандартом в лечении принята техника наложения экстраинтракраниального анастамоза.
Дифференциальный диагноз
Многие патологии при визуализации проявляются паттерном, схожим с болезнью Мойя-Мойя.
Болезнь мойя-мойя ( Болезнь Мойамойа )
Болезнь мойя-мойя — редкое сосудистое заболевание, представляющее собой медленно прогрессирующее стенозирование внутричерепных церебральных артерий, сопровождающееся развитием обходных коллатералей. Клинически проявляется симптомами хронической ишемии мозга, ТИА, субарахноидальными кровоизлияниями, ишемическими и геморрагическими инсультами. При постановке диагноза основными являются данные церебральной ангиографии. Дополнительно проводится ЭЭГ, МРТ/КТ головного мозга, офтальмоскопия. Лечение может быть консервативным, но наиболее эффективна операция по наложению экстракраниального микроанастамоза.
МКБ-10
Общие сведения
Болезнь мойя-мойя — редкая патология церебральных сосудов, подробно описанная японскими клиницистами Кудо и Такеучи. До 1962 г. считалась характерной исключительно для японцев, затем начали появляться сведения о повсеместной распространенности. Более часто болезнь мойя-мойя встречается у азиатов. Ее распространенность в Японии составляет 3,5 случая на 1 млн. населения, в США — не превышает 1 случай на 1 млн. В России всего описано около 30 случаев, однако не все они соответствуют критериям болезни мойя-мойя.
Свое запоминающееся название болезнь получила благодаря характерной ангиографической картине. В практическую неврологию термин был введен в 1967 г. Сузуки и Такаку. В переводе с японского он значит «подобное сигаретному дыму». Болезнь мойя-мойя может манифестировать в 2-х возрастных периодах: до 10-летнего возраста (в среднем в 5 лет) и в промежуток от 30 до 40 лет. Лица женского пола заболевают примерно в 1,5-2 раза чаше мужчин.
Причины болезни мойя-мойя
Основу заболевания составляет постепенно нарастающее сужение просвета внутричерепной части внутренней сонной артерии, отдельных участков средней и передней мозговых артерий. Морфологические изменения, выявляемые в пораженных сегментах сонной артерии и артерий виллизиева круга, характеризуются фиброзом интимы и ее расширением, истончением среднего слоя сосудистой стенки. В результате формируется стеноз или сосудистая окклюзия. Процесс сопровождается развитием сети коллатеральных сосудистых анастомозов, обеспечивающих альтернативное кровоснабжение головного мозга. Со временем внутренние сонные артерии полностью окклюзируются, церебральное кровоснабжение происходит только благодаря коллатералям, развившимся из наружных сонных и позвоночных артерий.
Этиофакторы остаются неясны. Предполагают, что аномалии церебральных сосудов генетически детерминированы. В 1999г. был проведен ДНК-анализ 16 семей с данной патологией, который выявил наличие генной мутации в локусе 3р26-р24.2. Однако на практике у большинства пациентов определен спорадический характер заболевания. С другой стороны, по данным ангиографии диагностировано большое количество семейных субклинических (латентных) форм.
Согласно другой гипотезе болезнь мойя-мойя представляет собой неспецифический артериит, возникший в результате аутоиммунных реакций и спровоцированный воспалительными процессами. По некоторым данным около 70% случаев заболевания имеют связь с перенесенным синуситом, хроническим тонзиллитом, отитом. Кроме того, в литературе описаны сочетания болезни мойя-мойя с другими различными заболеваниями: туберозным склерозом, нейрофиброматозом Реклингхаузена, серповидно-клеточной анемией, болезнью Гиршпрунга, лептоспирозом, синдромом Марфана, синдромом Апера, черепно-мозговой травмой.
Симптомы болезни мойя-мойя
Клинические проявления связаны с двумя патогенетическими механизмами: прогрессирующей хронической ишемией головного мозга и кровоизлияниями из расширенных и истонченных коллатеральных сосудов. Как правило, у детей больше выражен ишемический механизм, а у взрослых — геморрагический.
В детском возрасте болезнь мойя-мойя дебютирует транзиторными ишемическими атаками. Ишемический пароксизм может сопровождаться преходящим расстройством речи (дизартрией, мотороной афазией), гемипарезом или слабостью только одной конечности, сенсорными нарушениями, ухудшением зрения. Характерно возникновение парезов то с одной, то с другой стороны тела. Возможны эпиприступы, приводящие к развитию олигофрении.
У взрослых зачастую отмечаются периодические или упорные головные боли, иногда имитирующие мигрень. Они могут сопровождаться шумом в ушах. Некоторые пациенты жалуются на онемение конечностей. У большинства больных возникают субарахноидальные кровоизлияния. Клиническая картина и данные неврологического статуса неспецифичны. Неврологический осмотр может выявлять асимметрию носогубных складок, пирамидную недостаточность по моно- или гемитипу, легкие координаторные нарушения, нистагм и др.
Опасность заболевания состоит в его главном осложнении — остром нарушении мозгового кровообращения, которое может протекать по типу ишемического инсульта или геморрагического инсульта. Инсульты могут возникать повторно, приводить к инвалидизирующему неврологическому дефициту и к летальному исходу.
Диагностика болезни мойя-мойя
В анамнезе пациентов могут быть указания на имевшиеся в прошлом эпизоды ОНМК. Однако на основании анамнеза и клинической картины невролог не может установить диагноз. Необходимы дополнительные обследования и дифдиагностика с атеросклерозом сосудов головного мозга, васкулитами, артериовенозными мальформациями, тромбозом, мигренью с аурой, внутримозговой опухолью и др. патологией.
Проводится консультация офтальмолога с визиометрией, периметрией и осмотром глазного дна. Может быть диагностирована потеря остроты зрения, гемианопсия и пр. нарушения. На глазном дне при офтальмоскопии визуализируются ретиноваскулярные изменения и увеличение диска зрительного нерва. ЭЭГ регистрирует патогномоничные для болезни мойя-мойя изменения: после проведения гипервентиляции спустя 20-60 с фиксируется вторая фаза медленных высокоамплитудных волн (так называемый феномен re-build-up). Благодаря специфичности этого феномена ЭЭГ может быть использована как скрининговый способ диагностики.
У многих пациентов КТ головного мозга визуализирует в церебральном веществе мелкие участки уменьшенной плотности. МРТ позволяет верифицировать их как очаговые инфаркты. РЭГ выявляет снижение церебрального кровотока. УЗДГ сосудов головы определяет окклюзию внутренней сонной артерии. Золотым стандартом в диагностике выступает ангиография. Подтверждением диагноза является наличие на основании мозга ангиографической картины «клубка дыма, выпущенного из сигареты». В соответствии с данными ангиографии выделяют 6 стадий болезни: от частичного сужения дистальной части внутренней сонной артерии до ее абсолютного исчезновения. В настоящее время альтернативой рентгенконтрастной церебральной ангиографии стали КТ сосудов и МРТ сосудов головного мозга. Эти методы более точны и менее инвазивны.
Лечение и прогноз болезни мойя-мойя
Консервативное лечение включает сосудистую (винпоцетин, ницерголин, нифедипин) и нейрометаболическую (гамма-аминомасляная кислота, пиритинол, пирацетам, гопантеновая кислота) терапию. Оно может улучшить клиническую ситуацию, но не способно остановить прогрессирование болезни. Более радикальным способом лечения является операция с формированием сосудистого шунта, несущего кровь в обход стенозированных артерий. Она может быть выполнена прямым способом с подшиванием шунта к сосудам и непрямым, при котором сосудистый шунт кладут на поверхность мозга. При прямом методе достаточный уровень кровоснабжения достигается сразу, при непрямом — на его развитие требуется от 6 мес. до года. Опыт показал значительно большую эффективность прямого шунтирования. Ишемические эпизоды после его выполнения встречаются лишь у 10% пациентов, в то время как после непрямого шунтирования они отмечаются в 56% случаев. Поэтому стандартом в лечении принята техника наложения экстраинтракраниального анастамоза.
Прогноз при своевременном хирургическом лечении преимущественно благоприятный. Средняя эффективность операции оценивается на уровне 84%. Прослеживается прямая зависимость эффективности лечения от ангиографической стадии. В благоприятных случаях существенный регресс клинических проявлений наблюдается сразу после проведенного лечения. Без лечения нарастающее ухудшение церебральной гемодинамики приводит к прогрессирующему неврологическому дефициту, возникновению геморрагических и ишемических инсультов. Среди взрослых летальность составляет 10%, среди детей — 4,3%.
Болезнь Мойамойа
Артериальное устройство головного мозга. Что такое болезнь Мойамойа
Болезнь Мойамойа является прогрессивным окклюзионным заболеванием церебральной сосудистой сети с вовлечением круга Уиллиса и артерий, питающих его.
На рисунке ниже представлено схематическое изображение круга Уиллиса, артерий головного мозга, а также ствола мозга.
Термин «мойа-мойа» происходит из японского языка и обозначает «облачко дыма». Это понятие применимо к появлению аномальных сосудистых побочных сетей, которые развиваются по соседству со стенотическими сосудами. Стено-окклюзионные зоны, как правило, являются двусторонними, но не исключено и одностороннее участие сосудистой сети в формировании данной аномалии.
Рисунок 1. Артериальное устройство головного мозга
Для данного заболевания свойственно утолщение интимы (внутреннего слоя артерии, находящегося под эластической мембраной и мышечным слоем артерии) и концевых участков артерий.
Интима утолщается с двух сторон — изнури и снаружи. Пролиферирующие участки содержат липидные (холестериновые) отложения. Передние, средние и задние мозговые артерии, исходящие из круга Уиллиса, нередко отличаются по степени развития стеноза или окклюзии (непроходимости).
Такие процессы связаны с волокнисто-клеточным утолщением интимы, а также быстрым изнашиванием стенок сосудов в целом. Вокруг круга Уиллиса можно заметить небольшие сосудистые каналы. Это анастомозные участки артерий. Мягкая мозговая оболочка при болезни Мойамойа также может содержать ретикулярные конгломераты мелких сосудов.
Причины болезни Мойамойа, сопутствующие заболевания, факторы риска
Причины болезни Мойамойа являются неустановленными. Заболевание часто передается по наследству. В семейном анамнезе людей, чьи родители болели таким заболеванием, Мойамойа встречается примерно в 10% случаев. Такое наследование обусловлено аутосомно-доминантной передачей с неполной пенетрантностью, которая зависит от возраста и геномного импринтинга.
Генетически восприимчивые к болезни Мойамойа локусы были найдены на нескольких хромосомах, а ген RNF213 официально назван первым геном, связанным с этим заболеванием. Для больных характерен повышенный уровень антител щитовидной железы. Определенное воздействие могут оказывать и иммунные нарушения.
Сопутствующие заболевания
Хотя болезнь Мойамойа может возникнуть спонтанно у ранее здорового человека, существует немалое количество заболеваний, способствующих её развитию или протекающих на её фоне. К таким заболеваниям относятся:
Другие факторы риска это:
Эти связанные условия не всегда являются причинами болезни Мойамойа, но оказывают весомое влияние на процесс лечения и течение болезни.
При наличии этих факторов риска врачи исключают болезнь Мойамойя при помощи визуализационных исследований.
Анализ статистических медицинских данных показал, что самая высокая численность больных наблюдалась в Японии. Люди азиатского происхождения более других склонны к появлению Мойамойа, однако европейцы, афроамериканцы, латиноамериканцы и азиаты так же не застрахованы от этого недуга.
Средний возраст больных не установлен: зарегистрированные случаи свидетельствуют как о случаях заболевания 6-месячных младенцев, так и пожилых людей старше 60 лет. Пик развития болезни приходится на первое десятилетие жизни, в 4-м, 5-м и последующем десятилетиях частота возникновения болезни Мойамойа снижается.
Поскольку случаи возникновения этого расстройства достаточно редки, его причины до сих пор до конца не изучены. Эксперты полагают, что наиболее вероятной (настоящей) причиной могут быть генетические дефекты, травматические повреждения головного мозга, дефекты артерий и развития сосудов и сужение артерий в мозге, однако определение точной причины всё еще продолжается.
Симптомы болезни Мойамойа
Основные симптомы болезни Мойамойа у детей это:
Эти симптомы могут либо появляться постепенно и ослабевать, либо развиться внезапно и сохраниться на неопределенное время.
В редких случаях больной ребенок может пострадать от кровоизлияния в мозг, однако такие симптомы характерны более для взрослых, чем для детей.
Симптомами кровоизлияния в мозг являются такие состояния:
Симптомы болезни Мойамойа у взрослых:
Методы лечения болезни Мойамойа, меры профилактики
Фармакологическая терапия болезни Мойамойа не разработана. Именно поэтому медикаментозное лечение направлено более на устранение симптомов, чем на фактическое лечение.
Если произошло внутримозговое кровоизлияние, необходимо принять меры по управлению гипертензией (если она присутствует). Таких пациентов помещают в отделение интенсивной терапии до стабилизации самочувствия и всех физиологических показателей. При ишемическом инсульте применяют антикоагуляционные и антиагрегантные препараты.
Физиотерапевтические процедуры
Реабилитация с физической терапией, трудотерапией и логопедом может быть показана при неврологических нарушениях. Степень интенсивности терапии варьируется от состояния, возраста больного. Физические упражнения, занятия с логопедом, решение когнитивных задач — всё это приводит к эффективному восстановлению после криза.
На этом этапе лечения также рекомендованы антикоагулянты и антиагреганты — они предотвращают инсульт или повторный инсульт, особенно у пациентов со стенотическими сосудами и прогрессирующей окклюзией сосудов.
Использование антикоагулянта гепарина (и в некоторых случаях варфарина) или антиагрегантов, например, аспирина, должно быть обусловлено ангиограммой, высоким риском инсульта, а также опытом лечащего врача и его субъективной точкой зрения в отношении медикаментозной терапии.
Отмечается, что у пациентов с болезнью Мойамойа и нестабильными симптомами лечение проходит эффективнее, чем у пациентов со статическими инсультами, указывающими, вероятно, на состоявшийся инсульт.
Хирургические процедуры
С целью реваскуляризации сосудов головного мозга после ишемического инсульта применяются следующие методы лечения:
Эти процедуры могут быть разделены на 2 группы в зависимости от того, связаны ли они прямым или косвенным анастомозом. Какие из этих процедур являются наиболее эффективными — вопрос спорный. Медицинские данные свидетельствуют о том, что хирургические процедуры реваскуляризации имеют некоторые симптоматические преимущества, в том числе и улучшение кровотока. Прямые и/или комбинированные процедуры обеспечивают улучшенную васкуляризацию.
Проведение хирургического анастомоза весьма затруднительно у детей до 2-х лет из-за малого диаметра сосудов. В этом случае процедура ЭДАС является более подходящей.
Профилактические меры
Родители детей с болезнью Мойамойа должны контролировать состояние ребенка и отслеживать появление подозрительных симптомов, которые указывают на возможный инсульт. К ним относятся:
И хотя геморрагическая форма болезни Мойамойа встречается крайне редко, её симптомы так же необходимо знать и отслеживать, а при первом их появлении обращаться за срочной помощью. К таким симптомам относятся:
Любовь к черному шоколаду и горькому кофе определяется генами
6 изменений во внешнем виде ногтей, которые укажут на развивающиеся заболевания
Ученые начали разработку мРНК-вакцины против ВИЧ
Обнаружен фермент, который помогает оставаться здоровым физически активным людям
Как наушники могут лишить нас слуха
Коллагеновая оболочка поможет сохранять раковые клетки в спящем состоянии
Болезнь мойамойа что это
а) Терминология:
1. Сокращения:
• Болезнь мойамойа (БММ)
2. Синонимы:
• Идиопатическая прогрессирующая артериопатия детского возраста, спонтанная окклюзия виллизиева круга (ВК)
3. Определение:
• Прогрессирующий двусторонний стеноз или окклюзия терминальных отделов внутренней сонной артерии (ВСА)/проксимальных отделов сосудов ВК с формированием аномальной сосудистой сети на основании головного мозга:
о Компенсаторное развитие коллатеральной сосудистой сети = структура по типу «клубка дыма»
• Первичная (идиопатическая) мойамойа = болезнь мойамойа:
о Чаще Япония, Корея
• Вторичная (приобретенные) мойамойа:
о Облучение черепа
о Атеросклероз
о Нейрофиброматоз
1. Общие характеристики болезни мойамойа:
• Лучший диагностический критерий: снижение кровотока пососудам ВК в сочетании с множественными мелкими участками потери сигнала за счет эффекта потока в структуре базальных ганглиев на МРТ
• Локализация: супраклиноидный отдел ВСА/сосуды ВК; сосуды передней >> задней циркуляции
• Размеры: окклюзия крупных сосудов
• Морфология: структура по типу «клубка дыма» («мойамойа» на японском языке):
о Облаковидныелентикулостриарные и таламостриарные коллатерали при ангиографии
2. КТ при болезни мойамойа:
• Бесконтрастная КТ:
о Дети: у 50-60% отмечается передняя > задняя атрофия о У взрослых заболевание может проявиться внутричерепным кровоизлиянием
• КТ с контрастированием: точечное контрастирование (крупные лентикулостриарные сосуды) в БГ и аномальные сетевидные сосуды на основании головного мозга
• КТ-ангиография: аномальные коллатерали сосудов ВК и сетевидные коллатерали
• КТ с Хе-133: i церебрального сосудистого резерва при инъекции ацеталозамида
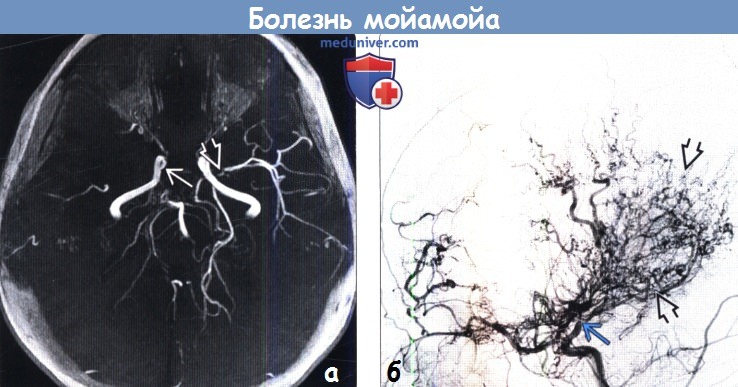
(б) Селективная ЦСА правой ВСА, боковая проекция: у того же пациента определяется резкий обрыв супраклиноидного отдела правой ВСА. Бесчисленные мелкие извитые коллатеральные сосуды внешне сходны с «клубом дыма» (мойамойа).
3. МРТ при болезни мойамойа:
• Т1-ВИ: множественные точечные участи потери сигнала за счет эффекта потока в БГ:
• Т2-ВИ:
о ↑ сигнала от мелких корковых сосудов и инфарктов белого вещества
о Коллатеральные сосуды = сетевидные дефекты наполнения цистерн
• FLAIR:
о Гиперинтенсивный сигнал от борозд = лептоменингиальный симптом «плюща»:
— Застойные пиальные сосуды с медленным кровотоком, утолщенные арахноидальные мембраны
— Коррелирует с понижением церебрального сосудистого резерва
• Т2* GRE:
о Отложения гемосидерина при предшествующих кровоизлияниях
о Бессимптомные микрокровоизлияния иногда наблюдается у взрослых
• ДВИ: очень полезно для выявления «острого на фоне хронического» процесса
• Постконтрастные Т1-ВИ:
о Лентикулостриарные коллатерали → точечное контрастирование БГ и сетевидные тонкие сосуды в цистернах
о Контрастирование лептоменинкс (симптом «плюща») ↓ после эффективного оперативного шунтирования
• МР-ангиография: сужение дистальных отделов ВСА и проксимальных сосудов ВК, ± синангиоз
• МР-венография: при некоторых васкулопатиях могут также поражаться вены
• МР спектроскопия: лактат в области инфарктной ткани в острый период:
о Повышение показателей соотношений NAA/Cr и Cho/Cr в белом веществе лобных долей после реваскуляризации
• ПВИ: ↓ перфузии в глубоком белом веществе полушарий, относительной ↑ перфузии в бассейне задней циркуляции
4. УЗИ при болезни мойамойа:
• В-режим: уменьшение диаметра просвета ВСА
• Импульсное допплеровское исследование:
о Допплеровский спектральный анализ форм волн: признаки отсутствия кровотока во ВСА (окклюзия) или высокого сопротивления кровотоку (стеноз)
о ↑ конечной диастолической скорости кровотока, ↓ сосудистого сопротивления в коллатералях наружной сонной артерии (НСА)
• Цветовое допплеровское картирование: появление искажения допплеровского спектра (aliasing-эффект) предполагает стеноз
• Энергетическое допплеровское картирование: инъекция контрастного вещества улучшает визуализацию медленного кровотока в стенозированных сосудах и их коллатералях
5. Ангиография при болезни мойамойа:
• Традиционная ангиография:
о Преимущественно (но не исключительно) сосуды передней циркуляции:
— Сужение проксимальных отделов сосудов ВК и ВСА (начальные отделы)
— Лентикулостриарные и таламоперфорирующие коллатерали (средние отделы)
— Трансдуральные и чрескостные внечерпные-внутричерепные коллатерали (конечные отделы)
о Дилатация и расширение ветвей передней хориоидальной артерии является предиктором геморрагических состояний у взрослых
6. Радионуклидная диагностика:
• ПЭТ: ↑ объема гемодинамического резерва
• I-123-йомазенил ОФЭКТ исследование: сохранение нейрональной плотности при бессимптомном течении и ее ↑ при симптоматическом течении
7. Рекомендации по визуализации:
• Лучший инструмент визуализации: МРТ с контрастированием/МР-ангиография
• ЦСА для топографии коллатералей, стадирования
• Советы по протоколу исследования:
о Введение контраста позволяет улучшить идентификацию: синангиоз, коллатерали
о Катетерная ангиография позволяет оценить анатомию окклюзий до их шунтирования
• Диагностические критерии: МРТ/МР-ангиография или катетерная ангиография:
о Стеноз/окклюзия терминальных отделов ВСА или проксимальных отделов ПМА и СМА
о Аномальная сосудистая сеть/участки потери сигнала за счет эффекта потока в БГ
о Двусторонний процесс; односторонний процесс-предположительный диагноз
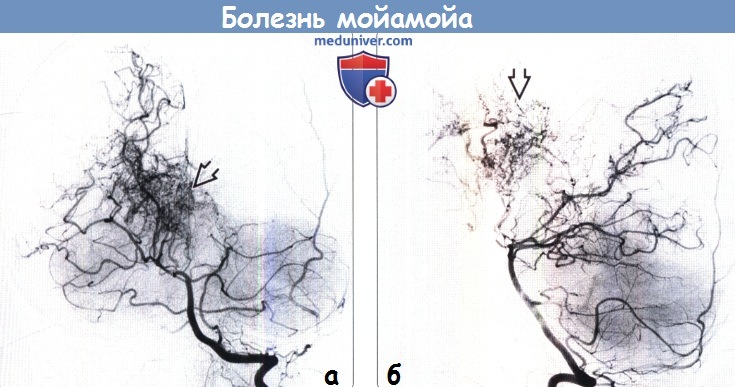
(б) ЦСА, боковая проекция: у того же пациента выявляется, что коллатерали питаются преимущественно за счет таламоперфорирующих и медиальных хороидальных ветвей. 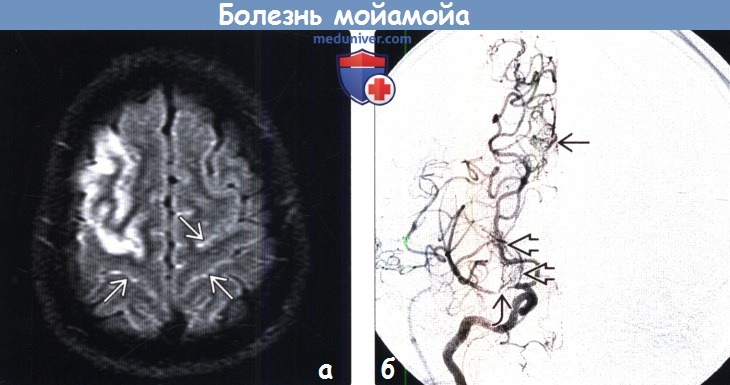
(б) Селективная ЦСА правой ВСА, прямая проекция: у того же пациента определяется выраженное локальное сужение проксимального отдела СМА, а также окклюзия ПМА. Лентикулостриарные и таламоперфорирующие артерии расширены. Также отмечается коллатеральный кровоток из задней хороидальной артерии.
в) Дифференциальная диагностика болезни мойамойа:
1. Симптом «плюща»:
• Лептоменингеальные метастазы, субарахноидальное кровоизлияние, менингит, увеличение содержания кислорода во вдыхаемом воздухе
2. Мелкоточечные очаги в базальных ганглиях:
• Ситовидное лакунарное состояние: отсутствие контрастирования
3. Выраженное снижение кровотока по сосудам виллизиева круга:
• Субарахноидальное кровоизлияние, менингит, контрастирование опухоли
2. Стадирование и классификация болезни мойамойа:
• Критерии стадирования (по Suzuki):
о 1 стадия: сужение бифуркации ВСА
о 2 стадия: дилатация ПМА, СМА, ЗМА
о 3 стадия: максимально выраженные базальные коллатерали; малые диаметры ПМА/СМА
о 4 стадия: уменьшение коллатералей (сосудов); малыйдиаметЗМА
о 5 стадия: дальнейшее ↓ коллатералей; отсутствиеПМА/СМА/ЗМА
о 6 стадия: выраженность коллатеральной системы НСА-пиальные артерии
3. Макроскопические и хирургические особенности:
• Увеличение количества перфорантных (начальных) и НСА-ВСА (конечных) коллатералей на фоне атрофии мозговой ткани
• Кровоизлияние (субарахноидальное, внутрижелудочковое > паренхиматозное) у взрослых
• Повышенная частота мешотчатых аневризм (особенно основной артерии у взрослых)
4. Микроскопия:
• Гиперплазия интимы, истончение медии
• Чрезмерное завертывание, «волнистость» внутренней эластической мембраны
• Перивентрикулярные псевдоаневризмы (причина кровоизлияния)
д) Клиническая картина болезни мойамойа:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Дети: транзиторные ишемические атаки (ТИА), перемежающаяся гемиплегия (усугубляется при плаче), головная боль
о Взрослые: ТИА, ишемический инсульт, кровоизлияние:
— Геморрагическое проявление заболевания более распространено в Азии
• Другие признаки/симптомы:
о Дети: задержка развития, трудности во вскармливании, хорея
• Клинический профиль:
о Дети более склонны к ТИА и прогрессированию заболевания; для взрослых более характерны инфаркты (но более медленное прогрессирование)
о Для детей более характерны нарушения ипсилатерального кровоснабжения в области передней или задней циркуляции
3. Течение и прогноз:
• Прогрессирующие сужение, коллатерализация и ишемия
• Прогноз зависит от этиологии, возможности формирования коллатерального кровоснабжения, возраста/стадии на момент постановки диагноза
• У детей переход в пятую стадию заболевания наблюдается в течение 10 лет после начала его проявления:
о Инфантильная мойамойа прогрессирует быстрее
о В педиатрической практике заболевание проявляется инсультом
• Геморрагический вариант мойамойа более характерен для пожилых пациентов с выраженной коллатеральной сетью:
о Характеризуется худшим исходом
4. Лечение:
• Болезнь мойамойа:
о Непрямое шунтирование: энцефало-дуро-артерио-синангиоз (ЭДАС) более эффективен у детей:
— Пятилетний риск ипсилатерального инсульта после формирования ЭДАС = 15%
о Прямое шунтирование: шунт поверхностная височная артерия-средняя мозговая артерия (ПВА-СМА) чаще накладывается у взрослых
• Антикоагулянтная терапия; корректировка/контроль протромботических состояний и воспалительных процессов
• Гипертрансфузия при синдроме мойамойа при серповидноклеточной анемии
• Периваскулярная симпатэктомия или ганглиэктомия верхнего шейного ганглия (взрослые)
д) Диагностическая памятка:
1. Обратите внимание:
• Ищите вторичные причины мойамойа
2. Советы по интерпретации изображений:
• При выявлении у ребенка асимметричной атрофии мозговой ткани, накопление контраста выполните поиск аномального сосудистого рисунка
• У взрослых пациентов мойамойа может проявляться внутричерепным кровоизлиянием
3. Советы по отчетности:
• Успешная реваскуляризация = ↓ базальных коллатералей, ↑ кровотока в ветвях СМА, ↑ калибра ПВА (прямое шунтирование)
е) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 16.3.2019