болит спина когда сижу на стуле что делать
Как правильно сидеть, чтобы не болела спина
Специалисты многопрофильного медицинского центра КИТ утверждают: большинство людей не умеет правильно сидеть, из-за чего испытывают боли в спине, дискомфорт в области позвоночника, страдают от различных заболеваний и патологий.
Много времени мы проводим в положении сидя: на работе, дома, в транспорте, на улице в парке. Мы сидим на диване, стуле, в кресле, на лавочке. Поясничный отдел позвоночника испытывает при этом колоссальную нагрузку, и именно этот участок спины считается наиболее уязвимым. Неправильное положение тела, неверная поза, в которой человек застывает на долгое время за компьютером, книгой, деловыми бумагами, неизбежно приведет к появлению боли в спине и развитию различных заболеваний:
Как нельзя сидеть
Зачастую мы не замечаем, как меняем позу на более комфортную, нанося при этом вред нашей спине. Первым сигналом о том, что ваша поза является неправильной, должно стать появление дискомфорта. Это может быть онемение конечностей, покалывание, вызванное нарушением циркуляции крови, головные боли.
Предлагаем вам ознакомиться с наиболее частыми позами, которые специалисты клиники КИТ называют неудобными и нездоровыми для спины при длительном в них нахождении:
Особое внимание нужно уделять осанке детей и подростков. В пубертатном возрасте у детей формируются кости, любые отклонения могут в дальнейшем привести к проблемам с позвоночником. Поэтому родителям важно научить детей сидеть правильно и регулярно пресекать попытки принять одну из перечисленных выше неправильных поз, не разрешать им подолгу сидеть за компьютером без движения, читать лежа в постели.
Как можно и нужно сидеть
Правильное положение спины подразумевает принятие такой позы, при которой поясница максимально расслаблена и избавлена от больших нагрузок. Вот некоторые правила, которые следует соблюдать.
Упражнения для снятия боли в спине
Выполнять эти упражнения можно прямо на рабочем месте, они помогут устранить болезненность в области шеи и спины.
Обращаем ваше внимание на то, что такая зарядка является лишь разминкой при длительной сидячей работе. Для поддержания здоровья спины следует регулярно заниматься спортом или выполнять эффективный комплекс упражнений. Наиболее полезными считаются скручивания, отжимания, приседания, укрепление пресса. Ежедневно следует вытягивать позвоночник, для этого достаточно 1-2 минуты повисеть на турнике. Силовые тренажеры, йога, плавание, любительские спортивные игры и даже обычная ходьба — все может принести определенную пользу, поможет сохранить осанку и здоровый позвоночник.
Правильная поза при сидячей работе
Внимательно изучите рекомендации и постарайтесь соблюдать их в дальнейшем. Правильная поза сидящего человека — это:
Такая поза является самой правильной и комфортной для человека, однако каждые 30-60 минут ее всё равно следует менять или делать разминку. Помните, что даже супер эргономичное рабочее место не спасет вас. Купленный за несколько десятков тысяч рублей офисный стул, трижды одобренный ортопедами, не сделает вашу спину здоровой. Он просто убьет её медленнее, но все равно убьет, если вы не будете стараться.
В случае появления частых болей в спине или дискомфорта в пояснице мы рекомендуем обратиться за консультацией к врачу-ортопеду или неврологу. Специалисты многопрофильного медицинского центра КИТ дадут рекомендации, которые помогут избавиться от неприятных ощущений, расскажут как сохранить осанку, подберут программу упражнений и при необходимости назначат физиотерапию. При сильных болях потребуется тщательное обследование для уточнения диагноза и назначения лечения.
Уважаемые пациенты!
Многопрофильный медицинский центр КИТ информирует о том, что вы можете получить бесплатную медицинскую помощь в поликлинике по месту жительства, в рамках программы обязательного медицинского страхования.
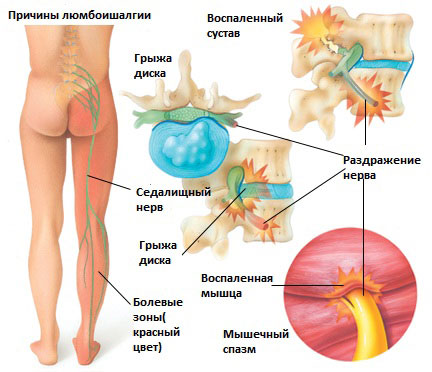
Люмбоишалгия
Для люмбоишалгии характерны один или несколько симптомов:
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
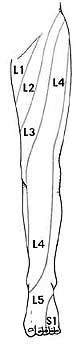
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
По результатам консультации будут назначены диагностика и/или лечение.
Боль в спине в области поясницы
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Острая или хроническая боль в спине в области поясницы сопровождает ряд заболеваний позвоночника и внутренних органов. Для первичной диагностики можно обратиться к врачу общей практики, неврологу. При обследовании назначают анализы крови, мочи, ультрасонографию, компьютерное, магнитно-резонансное сканирование. Если болит позвоночник в области поясницы, лечение требуется не всегда: безобидное функциональное расстройство купируется самостоятельно при изменении поведенческих привычек. При явной патологии схема терапии зависит от инициирующего фактора.
Рассказывает специалист «Лаборатории движения»
Дата публикации: 22 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Причины боли в пояснице
Боль в позвоночнике в пояснице наиболее часто связана с дегенеративно-дистрофическими процессами на фоне:
Специалисты выделяют вторичные причины поясничной боли — обменные нарушения, опухлевые процессы с метастазированием в кости скелета, заболевания почек, кишечника и пр.
Разновидности боли в пояснице
Боль может носить острый характер, пациент при описании ощущений говорит, что “в области поясницы внезапно спину прихватило”, “невозможно терпеть и найти удобное положение”, “отнимается спина”, “как-будто что-то пульсирует, жжет в области крестца”, “меня скрутило” и пр.
Если болит спина в пояснице более трех месяцев, говорят о хронической форме.
По характеру выделяют:
Механическую боль: возникает или усиливается во второй половине дня, после нагрузки, купируется после отдыха, связана с дегенеративно-дистрофическими или функциональными нарушениями структур спины.
Воспалительную: присутствует после подъема с постели, уменьшается на фоне двигательной активности и приеме НПВС.
В зависимости от вовлеченных структур, различают:
Местную боль в спине на фоне повреждения суставов, связок, костных структур. Типична четкая локализация, постоянный характер, умеренная выраженность. Ощущения варьируются при изменении положения тела.
Рефлекторную (отраженную) боль. Иррадиирует в поясничный отдел позвоночника при патологиях внутренних органов малого таза и брюшной полости, может отдавать в ягодицы и бедра. По характеру — глубокая, тянущая, ноющая, присутствуют и другие симптомы.
Корешковую боль. Возникает из-за раздражения окончаний спинномозговых нервов, по интенсивности сильнее рефлекторной, распространяется от позвоночника к периферии. Корешковая боль может иррадиировать в нижние конечности. Кашель, чихание усиливают дискомфорт.
Миофасциальную боль, обусловленную защитным спазмом, присутствует при многих заболеваниях позвоночного столба.
Первая помощь, если болит спина в пояснице
Для купирования симптоматики при известном диагнозе допустимо принять рекомендованный врачом препарат с анальгетическим действием. Если болит позвоночник в области поясницы, необходимо убедиться в отсутствии патологии, подразумевающую оказание экстренной медицинской помощи. Немедленной госпитализации могут потребовать острый пиелонефрит, блокирующий камень мочеточника, почечная колика, остеомиелит, компрессионный перелом позвоночника, сдавление спинного мозга и др.
К какому врачу обратиться
При нестерпимой боли в спине можно вызвать скорую помощь. Если прихватило поясницу, но пациент в состоянии передвигаться самостоятельно, необходимо явиться на прием к неврологу, терапевту, врачу общей практики, хирургу. В частных клиниках можно записаться к вертебрологу. При повышении температуры, изменении вида мочи требуется консультация уролога.
Боль в спине
Автор: 
Редактор: 
Дата публикации: 30.11.2020
Дата обновления: 18.03.2021
Все врачи клиники
Что делать, если внезапно появились сильные боли в спине, как снять болезненные ощущения и можно ли это сделать самостоятельно? Конечно, неплохо знать, как помочь себе в случае появления внезапной сильной боли, но ограничиваться этим не стоит: после первой экстренной самопомощи нужно сразу же обращаться к врачу. В московской клинике «Парамита» вам всегда помогут: установят причину боли и избавят от нее.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику. Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению.
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Что делать при болях в спине различного характера
Боль в спине может быть разной: острой, отдающей в разные участки тела, глубокой, ноющей, очень сильной, постоянной или волнообразной. Располагаться она также может на разных участках спины: в области шеи, груди, поясницы, крестца и копчика. Даже после полного обследования не всегда удается выяснить причину болей в спине, и тогда говорят о ее неспецифическом характере.
Такие боли называют ноцецептивными, связанными с раздражением болевых рецепторов в тканях (мышцах, связках, костях). Раздражители могут иметь механический (травмы), физический, химический и воспалительный характер. При этом степень изменений в позвоночнике не всегда соответствует интенсивности болевых ощущений. Неспецифические боли составляют около 80% всех болевых синдромов спины.
Нейропатический болевой синдром связан с поражением нервных корешков и нервных стволов. Эти боли составляют 7 – 8% от всех болевых синдромов, их особенностью является высокая возможность подтверждения диагноза при проведении инструментальных исследований.
Третий вид боли – специфические болевые синдромы (например, при туберкулезе позвоночника) встречаются относительно редко.
Сильные боли в спине при коронавирусе и других ОРВИ
При любых острых респираторных вирусных инфекциях, сопровождающихся внезапным началом и лихорадкой, могут появляться мышечные боли в спине, ломота во всем теле и сильная слабость. Эти болезненные ощущения связаны с общей интоксикацией организма. При коронавирусной инфекции с высокой температурой боли в спине могут быть одним из первых проявлений.
При появлении коронавирусной пневмонии болезненность в спине усиливается за счет поражения плевры, имеющей много нервных окончаний, а также за счет постоянного напряжения спинных мышц при навязчивом кашле. В спинных мышцах скапливается большое количество молочной кислоты, вызывающей раздражение и болезненные ощущения.
Что поможет: можно принимать внутрь Парацетамол – он является обезболивающим и жаропонижающим средством. Поможет также прием любых НПВС внутрь и нанесение на кожу в виде мазей и гелей.
Сильная боль в верхней части спины (шейном отделе позвоночника)
Острый болевой синдром может носить смешанный неспецифический и нейропатический характер. Неспецифические боли ноющие, часто связаны с неправильным вынужденным положением за столом во время работы, напряжением мышц спины и шеи. Кратковременный болезненный приступ может появляться при стенокардии и отдавать в левую руку.
Нейропатические боли имеют острый жгучий характер, иррадиируют в руку и лопатку на стороне поражения и связаны с ущемлением нервных корешков шейного отдела позвоночника.
Сильные боли в грудном отделе и в области лопаток
Спина в грудном отделе и между лопатками чаще всего болит при малоподвижном образе жизни и длительном нахождении тела в неудобном положении. Очень часто такое состояние появляется у тех, кто сидит за компьютером по нескольку часов в день. Ослабленные мышцы не выдерживают нагрузки и болят.
Развитие ребенка может быть нарушено при неправильной осанке – происходит боковое искривление грудного отдела позвоночника – cколиоз. Если вовремя не принять меры, позвонки смещаются и может произойти их компрессионный перелом.
Сильнейшая боль между лопатками может быть при ущемлении корешков спинномозговых нервов грудного отдела позвоночника. Она может отдавать в межреберные пространства или в левую руку и иметь сходство с приступом стенокардии, но при этом не снимается Нитроглицерином.
Острые боли в области лопаток могут появляться при различных заболеваниях внутренних органов: сердца, желудка, поджелудочной железы, легких (при поражении плевры), почек, желчного пузыря.
Если вы не понимаете, что болит, то лучше вызвать скорую помощь.
Сильно болит поясница
Острый поясничный болевой синдром чаще всего связан с состоянием позвоночника, носит неспецифический характер и составляет около 80% всех болей в данной области.
Нейропатический болевой синдром составляет около 7 – 8%. Так, острая внезапная боль в пояснице (люмбаго) обычно связана с ущемлением спинномозговых корешков в поясничном отделе позвоночника. Острая внезапная боль в ягодице, отдающая в заднюю поверхность бедра (ишиас) – это ущемление или воспаление седалищного нерва.
Поясница может болеть также при заболевании почек и мочевыводящих путей, половых органов.
Сильно болит спина и живот
Такие боли опасны, чаще всего они связаны с заболеваниями внутренних органов. При их появлении в первую очередь думают об остром панкреатите. Острый болевой синдром носит опоясывающий характер, сопровождается тошнотой, рвотой и требует экстренной госпитализации больного. Если этого не сделать, то может произойти некроз ткани поджелудочной железы и больной погибнет.
Реже опоясывающие боли возникают при заболевании почек. Это состояние также требует врачебной помощи. При холецистите и приступе желчнокаменной болезни болеть может с правой стороны с иррадиацией вверх, к ключице.
Острая опоясывающая боль может появиться при межреберной невралгии, вызванной ущемлением спинномозговых корешков нижних участков грудного отдела позвоночника. Болезненность настолько сильная, что лишает больного сна.
Сильная болит спина и отдает в ногу
Иррадиация острых болей в ягодицу и заднюю поверхность правой или левой ноги до колена говорит об ущемлении нервных корешков поясничной области с вовлечением в процесс седалищного нерва. Болевой синдром особенно сильный, имеет характер электрического разряда и сопровождается болезненными судорожными подергиваниями.
При сильном вдохе болит спина
Больно дышать чаще всего бывает:
Сильно болит спина под ребрами
Такая локализация часто связана с заболеваниями внутренних органов:
Болит бок со спины
Острые боли по бокам спины также могут быть связаны с заболеваниями опорно-двигательного аппарата и внутренних органов. По локализации и характеру болей можно предположить их происхождение. Если заболело в правом боку:
Если боль не снимается, нужно вызывать скорую помощь.
Сильно болят мышцы спины
Спинные мышечные боли появляются при простуде, острых респираторных вирусных инфекциях, после длительной тренировки. У лиц, ведущих малоподвижный образ жизни мышцы могут болеть даже при небольших физических нагрузках.
Любое заболевание позвоночника (остеохондроз, мезпозвоночная грыжа, сколиоз и др.) всегда сопровождается напряжением мышц спины, так как они защищают позвоночный столб от любых негативных воздействий. При этом напряжение в мышцах усиливает болезненные ощущения в спине.
Сильно болит спина ночью и по утрам
Ночные и утренние боли в спине – это серьезный симптом, один из признаков воспалительного процесса. Как правило, болезненность сочетается с другими признаками: возраст до 40 лет, постепенное начало, утренняя скованность движений до получаса и больше, устранение болевых ощущений после начала двигательной активности.
Это серьезный симптом, который лишает больных сна и развивается при таких заболеваниях, как анкилозирующий спондилоартрит (болезнь Бехтерева), реактивный артрит, псориатический артрит, ювенильный хронический артрит, артрит, связанный с хроническими воспалительными заболеваниями кишечника.
Сильные боли в спине при беременности
Болевой синдром при беременности носит механический характер. Растущий плод увеличивает нагрузку на мышцы и связки спины. В спинных мышцах при постоянном напряжении вырабатывается повышенное количество молочной кислоты, что приводит к появлению ноющих мышечных болей.
Болевой синдром может иметь и острый, приступообразный характер, что свидетельствует об ущемлении спинномозговых корешков на фоне высокой нагрузки на позвоночник. Беременная женщина ощущает сильную боль, лишается сна и постоянно находится в состоянии стресса.
Самые частые заболевания, вызывающие боли в спине
Болевой синдром в области спины в большинстве случаев развивается на фоне каких-либо заболеваний опорно-двигательного аппарата, нейроэндокринной системы или внутренних органов. Самыми частыми являются остеохондроз, межпозвоночная грыжа, болезнь Бехтерева, онкологические процессы в позвоночнике и др.
Остеохондроз и грыжа диска
Это дегенеративно-дистрофический процесс, приводящий к постепенному разрушению межпозвоночных дисков (хрящевых амортизационных пластинок с упругим ядром в середине). Диски растрескиваются, теряют упругость и могут полностью разрушаться. При этом ядро диска выпячивается и сдавливает нервные корешки или спинной мозг – развивается грыжа диска.
При ущемлении корешков появляются сильные боли в спине, часто иррадиирующие в крупные нервные стволы. Чаще всего это происходит в поясничном отделе, выдерживающем самую высокую нагрузку. Болит сначала в области поясницы, а затем иррадиирует на заднюю поверхность нижней конечности (люмбоишиалгия). Чем раньше начато лечение этого заболевания, тем быстрее больной избавится от болевых ощущений.
Болезнь Бехтерева
Происходит поражение суставов и связок позвоночника, сопровождающееся сильными болями в спине и постепенным формированием неподвижности позвоночного столба (анкилоза). Процесс начинается в нижних отделах позвоночника и постепенно понимается вверх. Особенностями болевого синдрома являются: ночные и утренние боли в спине, утренняя скованность, проходящая не менее, чем через полчаса после пробуждения и начала активных движений. Очень важно своевременно обратить внимание на эти симптомы и как можно раньше обратиться к врачу.
Рак легких
Опухоль развивается медленно из слизистой оболочки крупных или мелких бронхов. Вначале болезнь протекает бессимптомно, затем появляется кашель и периодически развиваются воспалительные процессы в бронхах и легких. При прорастании опухоли в плевру (тонкую пленку, покрывающую одним своим листком грудную клетку, а другим – легкие) появляются боли в спине, усиливающиеся при глубоком вдохе, кашле, чихании.
При появлении болей в спине, усиливающейся при дыхании и кашле, нужно немедленно обращаться к врачу!
Диагностика
Правильный диагноз заболевания очень важен, так как по его результатам назначается лечение. Он устанавливается на основании опроса и осмотра пациента врачом и данных дополнительного обследования, включающих:
Но даже при полном обследовании не всегда удается выявить или исключить ту или иную причину болей.
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):