Что такое киста молочной железы у подростка
Что такое киста молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ивашков В. Ю., маммолога со стажем в 10 лет.
Определение болезни. Причины заболевания
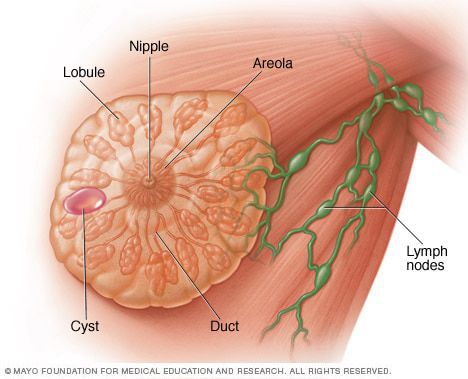
Киста молочной железы — заполненная жидкостью полость в груди, которая обычно является доброкачественной. Форма кисты колеблется от круглой до овальной, по данным ультразвукового исследования её края всегда чёткие.
Как правило, кисты молочной железы не требуют лечения, но в случае большого и болезненного образования облегчить симптомы может аспирация (удаление шприцом) жидкости из кисты. Данная патология чаще встречаются у женщин до наступления менопаузы в возрасте от 35 до 50 лет. Однако потенциально их можно обнаружить у женщин любого возраста. [1] Кисты также могут появиться у женщин в постменопаузе, которые принимают заместительную гормональную терапию.
Кисты молочной железы развиваются естественным образом, когда молочная железа изменяется в зависимости от фазы менструального цикла, возраста, из-за физиологических колебаний уровня гормонов. Обычно встречается сразу несколько кист в обеих молочных железах.
Данные новообразования в молочной железе бывают мягкими или твёрдыми на ощупь, размером от нескольких миллиметров до нескольких сантиметров. Они могут развиваться в любом месте груди и имеют невыраженную тенденцию к росту. Некоторым пациентам кисты могут доставлять дискомфорт и боль, особенно перед менструациями, хотя у большинства женщин они вообще никак себя не проявляют.
Кисты молочной железы образуются при мастопатии. Основная причина — нарушения гормонального обмена:
Симптомы кисты молочной железы
Признаки и симптомы кисты включают в себя: [2]
Боль, как правило, связана с циклическими изменениями, хотя болезненные ощущения перед менструациями не являются патологией, однако в сочетании с пальпируемым образованием в груди боль становится тревожным симптом.
На практике зачастую встречается крайне распространённое мнение пациентов о том, что «рак не болит», «если есть боли, значит это что-то доброкачественное». Такое убеждение погубило уже несколько тысяч женщин. Поэтому важно понимать, что нет абсолютно никакой связи между болью в груди и характером уплотнений.
Стоит обязательно помнить, что любые подозрительные и вновь появившиеся уплотнения в молочной железе требуют обязательной консультации специалиста. Зачастую сложно найти время для собственного здоровья, ввиду постоянной занятости и прочих причин. Однако не стоит забывать, что каждый год в Российской Федерации выявляется около 67000 новых случаев рака молочной железы, что составляет 20% всей опухолевой патологии у женщин. В структуре смертности среди женщин рак молочной железы находится на первом месте.
Как отличить доброкачественное образование молочной железы от злокачественного? Не стоит даже рассуждать на этот счёт, так как самостоятельно это установить просто невозможно. Поэтому необходимо проявлять настороженность к своему здоровью, регулярно самообследоваться, проходить диспансеризации, вести здоровый образ физической и психологической жизни.
Патогенез кисты молочной железы
Несмотря на то, что причины образования фиброзно-кистозной мастопатии остаются до конца неясными, известен механизм формирования кист. [3]
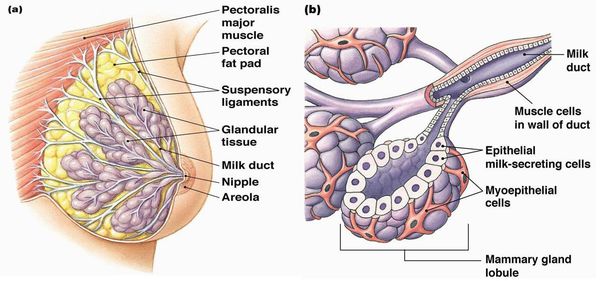
Каждая молочная железа содержит доли железистой ткани, которые расположены как лепестки ромашки. Эти доли подразделяются на более мелкие дольки, которые продуцируют молоко во время кормления грудью. В состав поддерживающей ткани, которая придаёт груди форму, входит жировая и волокнистая соединительная ткани.
При наличии дисгормональных нарушений в организме женщины возникает диспропорция между выработкой жидкости в дольках молочной железы и способностью эту жидкость эвакуировать. Вне лактации дольки должны находиться в неактивном состоянии, поэтому протоки молочных желёз не готовы к продукции какого-либо секрета в дольках.
При наличии предпосылок для развития фиброзно-кистозной болезни в дольках молочной железы продуцируется жидкость, которая неспособна дренироваться в проток в связи с его закупоркой. В результате этого процесса образуется полость, заполненная жидкостью — это и есть киста. В большинстве случаев она не разрешается самостоятельно и требует лечения, особенно в тех случаях, когда присутствует тенденция к росту образования. [4]
Каждой женщине, которая выполняет регулярное самообследование молочной железы, следует понимать эту базовую анатомию женской груди, так как основываясь на строении и основных функциях молочной железы можно логически понять основу патогенеза фиброзно-кистозной мастопатии.
Классификация и стадии развития кисты молочной железы
По размеру можно выделить два вида кист груди: [5]
Классификация по типу кисты молочной железы включает в себя следующие виды:
Осложнения кисты молочной железы
Наличие кисты в молочной железе не увеличивает риск рака молочной железы. Но её наличие может затруднить поиск узловых образований в груди, а также других изменений, которые необходимо отслеживать на профилактических осмотрах. Поэтому стоит быть внимательнее к тому, какие изменения претерпевает грудь, проводить её самообследования. Всё это позволит точно отследить изменения в структуре молочной железы.
Известно, что более 70% уплотнений в молочной железе – это кисты и другие доброкачественные образования. Формирование кисты молочной железы не выходит за пределы одной структурной единицы (дольки или протока), тогда как злокачественные опухоли поражают в том числе и окружающие ткани. Если полноценно следить за кистами и удалять их, в случае наличия тенденции к росту, то риски озлокачествления будут минимальными.
По данным ассоциации маммологов России, женщин с кистами молочной железы в 37 раз больше, чем женщин с диагнозом «Рак молочной железы». Вероятность малигнизации кисты, то есть образования из неё злокачественной опухоли, составляет от 1,5% до 3%. [6]
Имеются литературные данные о том, что в некоторых случаях кисты молочной железы имеют тенденцию к инфицированию, что неизбежно приводит к хирургической операции и вскрытию кисты с последующим назначением антибактериальной терапии. [7]
Диагностика кисты молочной железы
История болезни и физикальное обследование играют важную роль в установлении точного диагноза. Во время осмотра и опроса врач онколог-маммолог попытается выяснить как можно больше информации о симптомах, их интенсивности и продолжительности. Также врач должен осмотреть молочные железы и провести пальпацию. На этом этапе возможно обнаружение любых образований груди, размером более 1 см. Но поскольку при пальпации маммолог не может точно сказать о характере выявленных узловых образований, потребуются инструментальные.
Кистозный характер образования в груди подтверждается с помощью ультразвукового исследования, аспирации (удаления содержимого иглой) или маммографии. Ультразвук также может показать, содержит ли киста плотные компоненты, что является признаком предракового или злокачественного перерождения. Также может помочь цитологическая диагностика жидкости, аспирированной из кисты: её следует отправить в лабораторию для тестирования, если она имеет кровянистый оттенок.
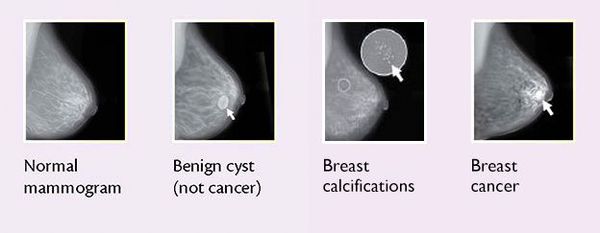
Маммография
Кисты часто не обнаруживаются при пальпации. Поэтому маммограмма является важным диагностическим методом, который предоставляет врачу чёткие изображения ткани молочной железы. Как правило, на маммограмме будут отображены всевозможные аномалии в ткани груди, если они присутствуют.
Существует два типа маммограмм:
скрининговая маммография – в основном используется при комплексном обсладовании и выполняется у пациентов, которые не имеют никаких симптомов;
диагностическая маммограмма – используются у пациентов с определенными патологическими симптомами в молочной железе или у пациентов, чьи скрининговые маммограммы показали отклонения от нормы.
Пациентам, у которых установлен диагноз «Фиброзно-кистозная мастопатия», обычно назначают диагностическую маммографию и УЗИ молочных желёз. Это позволяет врачу одновременно трактовать результаты ультразвукового исследования груди и скрининг-маммограммы.
Ультразвуковое исследование
УЗИ груди считается лучшим вариантом диагностики кист молочной железы, поскольку оно имеет точность 95-100%, даёт чёткое изображение кисты, позволяет провести дифференциальную диагностику кист (простые или сложные), а также позволяет дифференцировать узловые образования груди и заполненные жидкостью кисты. [8]
УЗИ молочной железы проводится с помощью датчика, который помещается на кожу, после того, как на неё наносится гель. Датчик принимает сигнал, отраженный от структур железы. Эти эхо-сигналы передаются на компьютер, который переводит его в изображение.
Ультразвук груди может помочь определить, является ли обнаруженное узловое образование жидкостным или плотным. Заполненные жидкостью образования обычно являются кистой молочной железы. Твёрдые узловые образования, скорее всего, представляют собой доброкачественные образования (фиброаденомы), но подобные уплотнения с хорошим кровотоком внутри могут оказаться раком молочной железы.
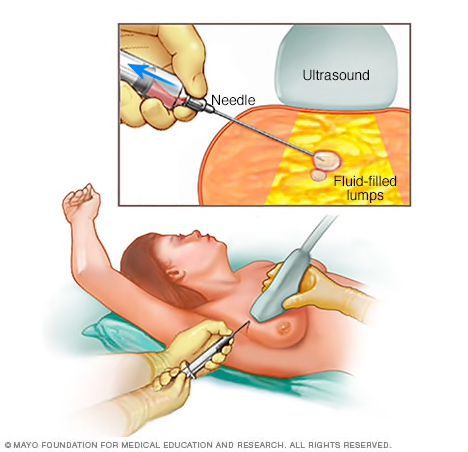
Тонкоигольная аспирация
В случае обнаружения какого-либо узлового образования в результаты пальпации груди, проведённой диагностической маммографии и УЗИ молочных желёз потребуется тонкоигольная аспирация (если образование жидкое – киста) или кор-биопсия молочной железы (если образование плотное, богато васкуляризированное с нечёткими контурами и кальцинатами).
Во время тонкоигольной аспирации онколог-маммолог под контролем УЗИ вставляет тонкую иглу в кисту молочной железы и удаляет (аспирирует) жидкость. [9] Данная манипуляция выполняется с помощью ультразвука для точной навигации внутри молочной железы. Как правило, жидкость из кисты выходит легко, стенки кисты при этом спадаются. Далее жидкость отправляют на цитологическое исследование.
Кисты молочной железы могут оставаться стабильными в течение многих лет или же спонтанно регрессировать. [10] Большинство простых кист являются доброкачественными и не требуют никакого лечения или дальнейшей диагностики. Однако некоторые сложные кисты могут потребовать дальнейших диагностических мер, таких как тонкоигольная аспирация или биопсия, чтобы исключить рак молочной железы. [11]
Что нужно рассказать онкологу-маммологу на приёме
Первая оценка состояния пациента опирается на историю болезни. Важно сообщить врачу свои симптомы, их взаимосвязь с менструальным циклом и любую другую важную информацию. Чтобы подготовиться к беседе со специалистом, можно заранее записать:
Основные вопросы, на которые следует получить ответ от онколога-маммолога:
Не нужно стесняться задавать вопросы, если что-то будет непонятно.
Будьте готовы ответить на вопросы, которые может задать врач. Например:
Лечение кисты молочной железы
Решение об удалении простой кисты должно основываться на том, вызывает ли её наличие дискомфорт. Если она болезненная и небольших размеров (до 1 см), то данная киста остаётся под динамическим наблюдением. Однако сам факт наличия образования в груди может вызвать «психологический дискомфорт», что может стать источником беспокойства для женщины. В таких случаях необходимо обсудить с онкологом-маммологом вопрос об оптимальной тактике относительно доброкачественного образования.
Ниже представлена схема, [12] которая отражает диагностическую и лечебную тактику относительно различных видов кист и фиброаденом в молочной железе.
Сложные кисты потребуют тщательного наблюдения, обязательно потребуется биопсия, чтобы установить доброкачественность разрастаний внутри кист. Гистологическое исследование биоптата позволяет точно и достоверно понять потенциал исследуемой ткани. При возможности необходимо полностью удалять сложные кисты для полноценного гистологического анализа всех стенок кисты.
Для простых кист молочной железы лечение не требуется. Кисты, заполненные жидкостью и не вызывающие каких-либо симптомов, легко устраняются после тонкоигольной аспирации под контролем ультразвукового датчика. В случае тенденции к повторному образованию кисты молочной железы (если киста сохраняется спустя два-три менструальных цикла и становится больше) необходимо рассмотреть вопрос о её удалении. Для некоторых кист молочной железы может потребоваться аспирация жидкости более одного раза. Часто повторяющиеся кисты требуют хирургического удаления.
Гормональная терапия благодаря использованию противозачаточных таблеток (оральных контрацептивов) для регулировки циклов менструации может способствовать уменьшению повторного образования кист молочной железы. Но из-за возможных побочных эффектов противозачаточные таблетки или другая гормональная терапия (например, «Тамоксифен») обычно рекомендуются только пациенткам с тяжёлыми симптомами. Отсутствие гормонозаместительной терапии после менопаузы также может помочь предотвратить образование кисты молочной железы.
Удаление кисты молочной железы необходимо если:
Прогноз. Профилактика
Прогноз данного заболевания благоприятный. Специфических мер профилактики не существует, но предупредить развитие кисты можно благодаря самообследованию и прохождению периодических осмотров у врача онколога-маммолога.
Чтобы свести к минимуму дискомфорт, вызванный кистой молочной железы, можно предпринять следующие меры:
Согласно результатам некоторых исследований, использование масла примулы в вечернее время может способствовать облегчению менструальной боли в груди, которая иногда взаимосвязана с кистами молочной железы. И хотя точный механизм воздействия этого масла (добавки линолевой кислоты) на симптомы неясен, считается, что женщины с дефицитом линолевой кислоты более чувствительны к гормональным колебаниям во время менструального цикла, что приводит к возникновению боли в груди.
Что такое киста молочной железы у подростка
По некоторым данным, до 92 % женщин репродуктивного возраста страдают патологией молочных желез (МЖ), причем у 10 % выявляются злокачественные процессы. Проблема не возникает одномоментно. У многих она тянется с подросткового возраста, начинаясь с доброкачественных гормонально зависимых заболеваний.
Заболевания МЖ у девочек-подростков распространены,но не так часто диагностируются. Некоторые исследования показывают, что у каждой 10-й школьницы есть проблемы с молочной железой на этапе ее формирования. Между тем многие девочки стесняются рассказать маме или врачу о своих жалобах, а мамы не считают нужным обращаться к гинекологу в профилактических целях. Гинекологи, в свою очередь, должны осматривать молочные железы у всех пациенток и направлять их к маммологу, если что-то насторожило.
Аномалии и нарушения развития МЖ
Гипоплазия — недостаточность развития, которая может быть следствием врожденного отсутствия или недоразвития железистой ткани, системного расстройства (например, нарушения питания, болезни Крона), лучевой терапии, врожденной дисфункции надпочечников, дисгенезии гонад, гипогонадотропного гипогонадизма и т. д.
Амастия — полное отсутствие железистой ткани, чаще бывает односторонней, входит в структуру врожденного синдрома Поланда.
Полимастия — аномально расположенный участок железистой ткани, формирующий дополнительное выпячивание в области грудной клетки, диагностируется у 5 % девушек).
Полителия — увеличение количества сосков, встречается в 1–1,5 % случаев и носит наследственный характер.
Макромастия — гипертрофия молочных желез.
Асимметрия — встречается у 10–25 % девочек-подростков, этиология неизвестна, существуют лишь теории (эндокринная, ятрогенная, как результат травмы зачатка молочной железы в детском возрасте); по мнению некоторых авторов, асимметричное развитие груди можно рассматривать как вариант нормы, однако есть указания на то, что асимметрия МЖ является фактором риска для развития фиброзно-кистозной болезни.
Втянутый сосок — встречается у 2–4 % девочек-подростков, причиной являются слишком короткие млечные протоки.
Причины масталгии
Очень часто девушки и женщины испытывают боль в МЖ (масталгия). У кого-то боли бывают только перед менструацией, у некоторых — почти постоянно. Более чем у половины девочек-подростков, которым знакомы неприятные ощущения в МЖ, выявляется мастопатия при обследовании.
Мастопатия — собирательный термин, который описывает кистозные и фиброзные изменения в МЖ, характеризующиеся нарушением соотношения эпителиальной и соединительной ткани. В настоящее время считается, что мастопатия возникает из-за гормонального дисбаланса. Распространенность среди девочек-подростков — 4–8 %.
Факторы риска: наследственная предрасположенность, нейроэндокринные нарушения, ожирение, длительный психический стресс, раннее менархе (до 12 лет), нарушения менструального цикла, гинекологические заболевания, заболевания щитовидной железы, воспалительные заболевания МЖ, травмы (в том числе пирсинг и татуировки), вредные привычки.
Мастит — воспалительный процесс в МЖ, вызванный попаданием опасных микробов.
Особенно часто мастит случается после пирсинга соска и нанесения татуировок, ставших в последнее время весьма популярными среди подростков. При этом пирсинг соска является фактором риска не только инфекционного мастита, но и злокачественной трансформации. Описаны случаи развития болезни Педжета, агрессивного рака, поражающего сосковую область, в том числе и у мальчиков.
Злокачественные опухоли МЖ редко встречаются у подростков, рак и саркома диагностируются у 1 % молодых пациенток. Существенное увеличение риска РМЖ наблюдается при пролиферативной форме мастопатии и при наследственной предрасположенности (носительство генов BRCA1 и BRCA2), риск рака у носительниц данных генов составляет 60–80 %. Наиболее распространенными злокачественными заболеваниями МЖ у подростков считаются метастатические поражения при лейкозах, рабдомиосаркомах, лейкемии, лимфомах, нейробластомах.
Доброкачественные образования
Киста МЖ является наиболее распространенным патологическим образованием, диагностируется у 3–25 % девочек-подростков. Причиной считается нарушенное всасывание постнатального секрета железы. Результаты исследований свидетельствуют, что в патогенезе кистозных образований МЖ имеют значение гиперэстрогенемия, гиперкортицизм и гипотиреоз. Некоторые авторы склонны считать кисты начальным этапом фиброзно-кистозной мастопатии. Также встречаются посттравматические кисты.
Фиброаденома занимает второе место по частоте — распространенность колеблется от 4 % до 63 %, в 10–15 % случаев встречаются множественные фиброаденомы (фиброаденоматоз). Причиной может стать скачкообразное протекание периода пубертата.
Диагностика
УЗИ. Базовый инструментальный метод исследования МЖ у молодых пациенток. Это простой и безопасный в плане лучевой нагрузки метод с возможностью многократного применения.
Лечение маститов у девочек-подростков
Рассмотрены подходы к терапии нелактационного мастита у девочек-подростков. Описана клиническая картина, методы обследования пациенток и лечение серозного и гнойного мастита.
Approaches to the therapy of non-lactation mastitis in adolescent girls were considered. Clinical picture, methods of patient examination were described, as well as treatment of serous and purulent mastitis.
В структуре гнойно-воспалительных заболеваний молочных желез (МЖ) доля нелактационного мастита (НМ) колеблется в пределах 5–45% и не имеет тенденции к снижению. НМ принято называть воспаление в МЖ вне периода родов и лактации. Клиника, диагностика и лечение лактационных маститов у взрослых больных хорошо освещена в литературе, тогда как практически не определена тактика ведения пациенток пубертатного возраста с маститом. Нелактационные маститы являются сложной диагностической проблемой, обусловленной стертой клинической картиной, полиморфным течением, требующим применения дополнительных методов диагностики. У большинства пациенток с НМ клинически определяется только пальпируемое образование в МЖ, зачастую без признаков воспаления, что требует дифференциальной диагностики с другими заболеваниями МЖ [1–7].
До настоящего времени не существует единых взглядов на этиологию и патогенез заболевания, поэтому нет и единой классификации НМ. Существующие классификации основываются либо на клинических данных, либо на данных гистологических исследований. Отсутствуют диагностические критерии различных форм НМ и, как следствие, единые подходы к лечению.
Лечение маститов у девочек-подростков нередко осуществляется без учета особенностей динамики гормонального статуса, как правило, ведущими методами являются агрессивные хирургические способы вскрытия образований в МЖ [8–13].
Также остается актуальным вопрос, являются ли маститы у девочек-подростков только следствием воздействия на МЖ инфекционного фактора или мастит сочетается с проявлениями каких-либо изменений в других органах репродуктивной системы.
Нами обследовано 106 девочек с заболеваниями МЖ, находившихся на лечении в гинекологическом отделении Морозовской детской городской клинической больницы за последние 5 лет. Из них у 100 был диагностирован НМ.
Все девочки с маститом поступали в экстренном порядке, 7 из них поступили повторно, после ранее проведенного лечения в хирургических отделениях детских больниц города Москвы, трое из них переведены из хирургического отделения в отделение гинекологии Морозовской детской городской клинической больницы.
При поступлении все девочки жаловались на боли в одной МЖ, появление покраснения кожи над МЖ, во многих случаях наличие уплотнения в МЖ и увеличение размеров больной МЖ. У пяти девочек была выявлена галакторея. Всем больным был поставлен диагноз НМ.
По характеру мастита мы разделили пациенток на две группы: с серозным (диффузным) маститом — 16 девочек (16%) и с гнойным маститом (абсцедирующим) — 84 девочки (84%).
При анализе темпов и характера полового развития девочки с маститами были разделены на две подгруппы: младшая — до 13 лет и старшая — 14–17 лет. Средний возраст девочек с серозным маститом составил 13,4 ± 0,5 года. Средний возраст девочек с гнойным маститом составил 13,2 ± 0,2 года.
При изучении семейного анамнеза выявлено, что 12,3% матерей, бабушек и других родственниц имели патологию МЖ, чаще всего это была кистозно-фиброзная мастопатия. У 16% матерей были выявлены различные нарушения менструального цикла, в большинстве случаев по типу нерегулярных менструаций.
Ветряной оспой болело 42% больных, причем 6% больных это заболевание перенесли примерно за 1 месяц до появления мастита. Корь, краснуха, скарлатина отмечались нами как крайне редкие заболевания.
Состояние репродуктивной системы девочек с маститами
Рост и развитие МЖ у этих больных начинался с 8–9 лет, менструальная функция в среднем началась в 12–13 лет. Средний возраст менархе у девочек составил 12,2 ± 0,3 года.
При анализе менструальной функции мы установили, что у 27 больных менструальной функции еще не было, что составляет 27% от общего числа больных.
Менструальный цикл установился лишь у половины больных. У большинства девочек он составил 24–28 дней, у некоторых до 38–40 дней, кровянистые выделения продолжаются от 3 до 7 дней, у большинства умеренные или скудные, у 8% пациенток в анамнезе маточные кровотечения в пубертатном периоде (МКПП), у одной девочки МКПП диагностировано на момент поступления по поводу НМ. У 23 больных менструации были нерегулярными.
При поступлении больных в отделение выявлено, что половое развитие соответствовало возрасту у 91 больной. У всех девочек развитие вторичных половых признаков оценивалось по шкале Tanner (табл.) [3, 5].
Изучение полового развития девочек показало, что МЖ начали развиваться своевременно у 93% девочек. У большинства больных степень развития МЖ была 2 или 3. 1-я степень развития наблюдалась у 7 девочек от 8 до 11 лет; 2-я степень развития наблюдалась у 24 девочек от 11 до 14 лет; степень развития 2–3 определена у четырех девочек 14 лет; 3-я степень развития наблюдалась у 29 пациенток, на основании чего можно сделать вывод о том, что НМ развивается в формирующейся МЖ, в периоде ее бурного роста и развития.
У 23 менструирующих девочек мастит появился в предполагаемую I фазу цикла, у 30 за 1–12 дней до менструации, у 23 девочек менструации были нерегулярными, так что определить фазу цикла было невозможно.
Клиника мастита
Все девочки, имеющие мастит, как серозный, так и гнойный, жаловались на боль в одной МЖ, двое — в обеих, возникшую от 1 до 5 дней до поступления в клинику. Интенсивность боли описывают в диапазоне от умеренной до очень сильной. При осмотре МЖ отмечалась отечность больной МЖ, локальная гиперемия кожи в периареолярной области, чаще всего с латеральной стороны железы, размером от 4 до 12 см, гипертермия кожи и болезненность МЖ при пальпации. Пораженная МЖ больше в размере, чем здоровая, и имеет несвойственную ей форму за счет патологического инфильтрата, размеры которого колебались от 3 до 10 см в диаметре. В центре инфильтрата у 84% больных определялась область размягчения (абсцесс). У 11% отмечалось увеличение и болезненность при пальпации подмышечных, реже (у 3%) — шейных лимфатических узлов. На коже МЖ у 9% девочек отмечались следы от сдавления металлическими вставками бюстгальтера. Выделения из соска (гнойные или сукровичные) наблюдались у 5% больных. Субфебрилитет отмечался у 34% больных, температура тела колебалась от 37,2 до 38,0 °C.
Преобладали гнойные (абсцедирующие) формы мастита. Из 100 больных от 8 до 17 лет 11 месяцев 28 дней у 16 больных наблюдался серозный мастит, у 84 — гнойный.
Данные ультразвукового исследования МЖ у девочек с маститами
Неоднократное УЗИ проводилось: первое — при поступлении, второе — в момент проведения пункции, третье — перед выпиской. Метод лишен лучевой опасности и позволяет проводить многократные исследования.
При проведении УЗИ МЖ у девочек с маститами, как правило, обнаруживается дилятация протоков в больной МЖ, нередко и в здоровой, больших или меньших размеров, одно или несколько анэхогенных образований, обычно расположенных в параареолярной области. Наличие анэхогенного образования характерно для дилятации протоков МЖ [2, 14–16].
При возникновении нагноительного процесса на фоне диффузно измененных тканей определяется гипоэхогенная зона и гиперэхогенные участки капсулы абсцесса (зоны гнойного расплавления) и гиперэхогенных зон (участки детрита) [2, 14, 15]. Содержимое воспалительного образования может быть однородным или содержать различные эхонеоднородные включения. К моменту завершения формирования абсцесса четко видна гиперэхогенная капсула.
При проведении УЗИ девочкам с гнойным маститом гиперэхогенное образование с анэхогенными участками в правой МЖ было выявлено у 50% девочек, в левой — у 48% и у 2% — двухсторонний мастит. У 83% девочек обнаружено одно образование, у 17% от одного до трех, что классифицировалось как многополостной мастит. У 94% больных патологический очаг был обнаружен в верхнем или нижнем латеральном сегменте, у 6% девочек — в медиальном сегменте, как правило, все патологическое образование располагалось пара- и субареолярно (рис.).
Наружные половые органы у всех девочек были развиты правильно, по женскому типу. Лобковое оволосение (по шкале Tanner) соответствовало 1-й ст. у 27% девочек, 2-й ст. — у 32%, 3-й ст. — 23%, отсутствовало у 18% больных. При двуручном ректоабдоминальном исследовании пальпировалась матка, по размерам соответствующая пубертатному возрасту, плотная у 84%, мягковатой консистенции у 16% девочек, менструирующих во время обследования, подвижная, безболезненная. Области расположения яичников при пальпации безболезненные у всех, у трех отмечались несколько увеличенные яичники.
Результаты исследования половых гормонов девочек с маститами
Исследование секреции гормонов проводилось 37 девочкам, из них 28 больных были с гнойным маститом и 9 — с серозным. У больных с гнойным маститом секреция гормонов рассматривалась в двух возрастных группах: МВГ и СВГ.
У девочек с маститом секреция лютеинизирующего гормона и фолликулостимулирующего гормона в обеих группах была несколько выше возрастных показателей. Секреция пролактина была высокой (выше 20 нг/л) почти у половины больных (48,6%). Секреция эстрадиола в обеих группах была несколько ниже возрастной нормы у большинства девочек и лишь у двух девочек в группе серозных маститов достигла 220,0 и 417,46 пмоль/мл, что указывало на наличие у них овуляторного пика эстрогенов в цикле обследования. Особенно низкой оказалась секреция прогестерона, составляя в среднем 0,7 ± 0,1 нг/мл и 1,7 ± 0,5 соответственно в МВГ и в СВГ. Лишь у четырех (10,8%) девочек было выявлено повышение прогестерона до 4,48, 5,29, 10,63 и 12,67 нг/мл, что указывало на наличие у двух больных неполноценного желтого тела и у двух больных нормально функционирующего желтого тела.
Таким образом, содержание гормонов в плазме крови с учетом возраста больных, своевременное появление вторичных половых признаков у них и достаточное развитие МЖ, несмотря на то, что менструальная функция появилась еще не у всех, позволяет утверждать, что заболевшие маститом девочки находились в периоде становления менструальной функции.
Мы полагаем, что дилятация протоков МЖ может быть связана с влиянием избытка пролактина, который отмечен у 48,6% больных. По-видимому, пролактин способствует и расширению протоков и появлению в них секрета даже в пубертатном возрасте. Можно полагать, что сочетание сниженного уровня эстрогенов и прогестерона и повышение секреции пролактина стимулирует секреторную функцию МЖ, то есть лактацию [4, 8, 17–22]. Подобная гормональная ситуация по данным М. А. Тарасовой и К. А. Шаповаловой (2011) наблюдается в раннем послеродовом периоде в начале лактации [19]. У девочек при отсутствии оттока происходит расширение протоков и застой отделяемого, которое может инфицироваться микроорганизмами, населяющими кожу или поступающими из очагов хронической инфекции, вызывая мастит. Следовательно, такой мастит, по существу, также является лактационным, и его следует и логичнее называть пубертатным (подростковым) маститом, а не нелактационным.
Лечение серозного мастита
Анализируя различные методы терапии девочек с маститами и учитывая собственный опыт, мы разработали алгоритм лечения маститов у девочек. В лечении больных с серозной формой мастита мы отдавали предпочтение консервативному методу [2, 4, 23–25].
Лечение серозных форм мастита начинали с применения поднимающих МЖ мазевых или полуспиртовых повязок, незамедлительного назначения антибактериальных средств преимущественно цефалоспоринов и препаратов пенициллинового ряда II–III поколения и нестероидных противовоспалительных средств.
Применение иммуномодуляторов в комплексной терапии позволяет повысить эффективность действия антибактериальных средств, уменьшить сроки лечения (пребывания в стационаре), способствовать восстановлению показателей иммунитета, в 2 раза быстрее купировать клинические проявления заболевания.
Такая терапия позволяла избежать прогрессирования воспаления и перехода серозной формы в гнойную.
Больным рекомендовали наблюдение у врача акушера-гинеколога и детского эндокринолога.
Лечение гнойного мастита
Анализ данных лечения показал, что ранее девочки с гнойным маститом лечились в детских хирургических отделениях [1–5, 11, 24], где нередко методом лечения было оперативное рассечение МЖ и секторальная резекция ее. В гинекологическом отделении Морозовской ДГКБ основным методом лечения гнойного мастита стала пункция абсцесса толстой иглой, через которую эвакуировали содержимое абсцесса для последующего бактериологического исследования. Пункция проводилась в асептических условиях малой операционной, как правило, под местной анестезией (лидокаином), иглой диаметром 18–22 мм с канюлей под контролем УЗ-навигации. После эвакуации содержимого абсцесса, его полость промывали антибактериальным препаратом, вводили через иглу антибиотики объемом до 2–3 мл и оставляли сосудистый катетер. Накладывали асептическую, полуспиртовую или мазевую поднимающую МЖ повязку и в дальнейшем проводили ежедневный визуальный контроль состояния МЖ, при необходимости проводили повторное УЗИ молочных желез. При сохранении абсцесса его вновь пунктировали. Вопрос о выписке больной решался только после исчезновения абсцесса, по данным пальпации и подтвержденном рассасывании абсцесса по данным УЗИ молочных желез.
96% гнойных образований пунктировались под контролем УЗ-навигации, Четыре пациентки поступили по дежурству в экстренном порядке, и им была проведена пункция без ультразвукового контроля. У трех из этих четырех девочек в течение 3–5 дней после пункционного лечения отсутствовала положительная динамика уменьшения гетерогенного образования, в связи с чем пришлось прибегнуть к повторной пункции, что свидетельствует о целесообразности проведения УЗ-навигации во всех случаях пункционного лечения гнойных образований МЖ.
За пятилетнее наблюдение нам пришлось прибегнуть к хирургическому методу вскрытия гнойного образования лишь дважды, который также привел к полному выздоровлению пациенток. У всех девочек проводимая терапия привела к выздоровлению, подтвержденному при динамическом УЗИ молочных желез.
Как показали наблюдения, толстоигольный пункционно-аспирационный метод оказался наиболее оптимальным для лечения гнойных маститов у девочек, так как он отвечает главным требованиям при лечении больных в детской гинекологии — эффективность используемого метода, безопасность в применении, минимальная травматизация еще растущей МЖ, а также вышеуказанный метод позволяют сохранить анатомию и функцию МЖ и добиться полного выздоровления, которое мы наблюдали у 98% девочек.
Литература
* ФГБОУ ВО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ Морозовская ДГКБ ДЗМ, Москва
Лечение маститов у девочек-подростков/ Е. В. Сибирская, Л. В. Адамян, И. Е. Колтунов, Е. А. Богданова, И. Н. Сорокина
Для цитирования: Лечащий врач № 1/2018; Номера страниц в выпуске: 12-15
Теги: девочки, молочные железы, воспаление, пункция



_575.gif)
.gif)