Что такое коллоидные рубцы
Келоидный рубец
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
МКБ-10
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.
Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
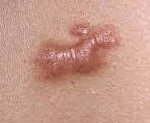
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
Келоидные рубцы
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое келоидные рубцы?
Келоидные рубцы — особый вид рубцов, внедряющихся в окружающие нормальные ткани.
Рост келоидных рубцов обычно начинается через 1—3 месяца после заживления раны.
К сожалению, кожные рубцы являются неизбежным следствием любой открытой травмы или операции. Они остаются на всю жизнь, нередко создавая заметный косметический и функциональный дефекты. Уродующие шрамы, рубцы, ограничивающие даже небольшие движения, могут вызвать у пациентов серьёзные трудности, как в деловой, так и в личной жизни.
Причины, приводящие к образованию келоидных рубцов
Причины подобного нарушения точно неизвестны.
Келоидные рубцы продолжает увеличиваться даже через 6 месяцев после образования и обычно не уменьшаются и не размягчаются. Типично отсутствие связи между тяжестью травмы и выраженностью келоидных рубцов, которые могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога. Стабилизация состояния келоидных рубцов обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Проявления келоидных рубцов
Развитие рубцов происходит в четыре этапа:
Стадия размягчения – в норме рубец бледнеет, становится мягким, подвижным и безболезненным. В случае с келоидными рубцами эта стадия не наступает, и рубец сохранит келоидный характер.
Лечение и профилактика
Что может сделать Ваш врач?
Диагноз и лечение келоидных рубцов осуществляет врач-дерматолог.
Существует несколько методов лечения.
С целью профилактики образования келоидных рубцов используют давление на повреждённую область.
Применяют бандажи, создающие над местом повреждения давление, в течение 6—12 месяцев. Бандаж можно снимать не более чем на 30 минут в сутки.
Гормоны в лечении келоидных рубцов применяют при неэффективности бандажа. Хирургическое лечение келоидных рубцов показано только при обширном поражении и не эффективности местного лечения гормонами. Отмечают высокую частоту рецидивов, поэтому хирургическое лечение рекомендуют проводить не ранее чем через 2 года после образования келоидных рубцов с проведением сразу профилактического лечения.
Что можете сделать Вы?
Ни в коем случае не заниматься самолечением. Если вы получили травму, стоит срочно пойти к врачу. Методов лечения келоидных рубцов много и правильно подобрать их последовательность или комбинацию сможет только специалист.
При келоидных рубцах НЕЛЬЗЯ:
После окончания лечения еще в течение года Вам нужно наблюдать рубец (точнее то, что от него осталось) и при малейших признаках активности посетить врача, который занимался лечением.
Лечение келоидных рубцов
Под редакцией медицинского консультанта Огородниковой С. В.
После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Внешние симптомы образования келоидного рубца на месте ожогов, ран или хирургических швов проявляются спустя 2–3 недели после повреждения ткани. Они могут проявляться следующим образом:
На ранних стадиях чаще всего наблюдается яркая окраска шрама, это связано с тем, что волокна коллагена активно разрастаются и оказывают давление на капилляры и находящиеся рядом небольшие кровеносные сосуды.
Частые места образования рубцов
Келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей. В этих зонах находится большое количество рецепторов тестостерона, который играет существенную роль в развитии келоида. Чаще всего образование подобных рубцов связано с проведением каких-либо косметологических операций.
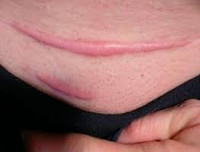
Например, после проведения блефаропластики, шрам формируется через всю длину верхнего века и выглядит тонкой красной полосой. Если возник келоид — он может не только испортить внешний вид, но и препятствовать закрыванию глаза.
После ринопластики — хирургического вмешательства в область носа — рубец образовывается у ноздрей, носовой перегородки, а также в области верхней губы.
В зоне декольте келоидные шрамы могут возникнуть после маммопластики, а на мочках ушей и в других местах проколов — после пирсинга.
Причины появления келоидных рубцов
Некоторые люди имеют генетическую предрасположенность к образованию келоидов особенно, представители темнокожих национальностей. Но чаще всего рубец формируется из-за недостаточно стерильного ухода за раной или ожогом, а также при следующих обстоятельствах:
Возникновение шрама можно избежать, следуя рекомендациям врача, а также наладив режим здорового питания и отдыха.
Стадии развития келоидного рубца
Досадный дефект формируется в 4 стадии:
Чем быстрее начнется лечение, тем скорее и проще можно избавиться от келоидного шрама. Однако применять какие-либо наружные лекарственные и косметические средства следует лишь после полного заживления раны.
В чем разница между первичными и вторичными келоидными рубцами?
Если первичные рубцы возникают при случайном инфицировании, иногда — из-за недостаточного опыта хирурга или при неосторожном обращении пациента с раной, то вторичный келоид — уже закономерность, на которую следует обратить пристальное внимание.
Возможно, это симптом гормонального нарушения в организме или вестник серьезного заболевания. При появлении вторичного келоида следует обратиться к врачу и пройти подробное обследование.
Профилактика
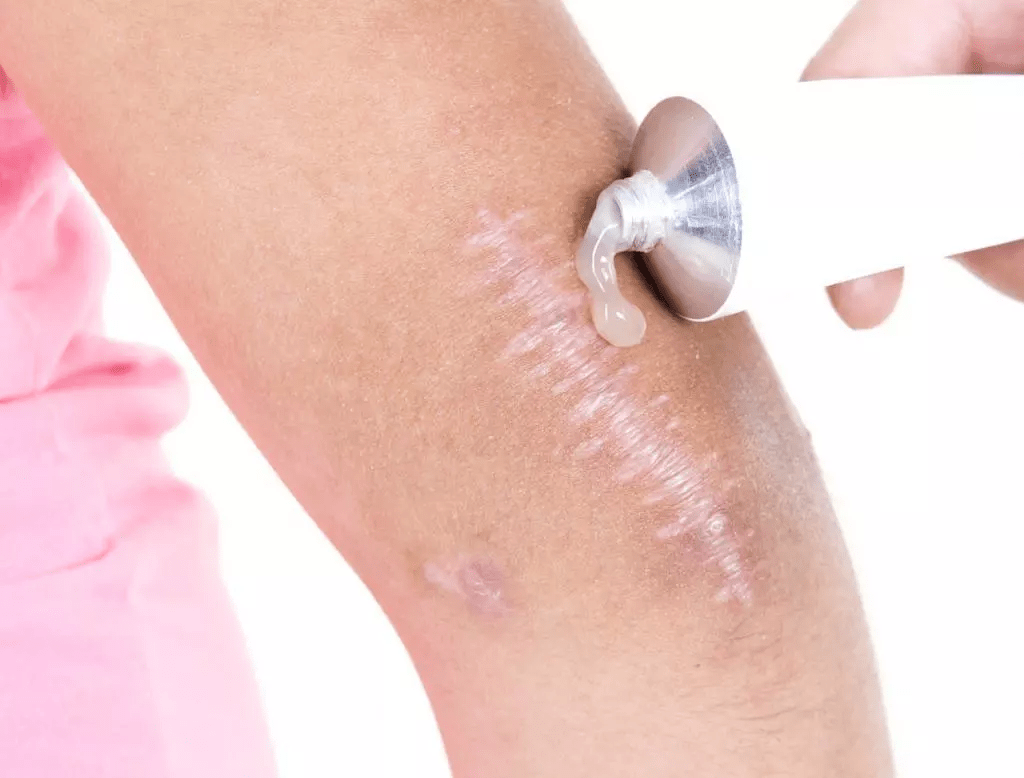
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, они помогают предотвратить рост рубцовой ткани. Данные методы эффективны при условии, что рубец свежий (не более полугода). Силиконовые средства помогают поддерживать правильный водный баланс в рубцово-измененной коже и создают дополнительное давление, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.
Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение
Аптечные и косметические средства бывают разных направлений:
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения — 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту — основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия
Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером
Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология
Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
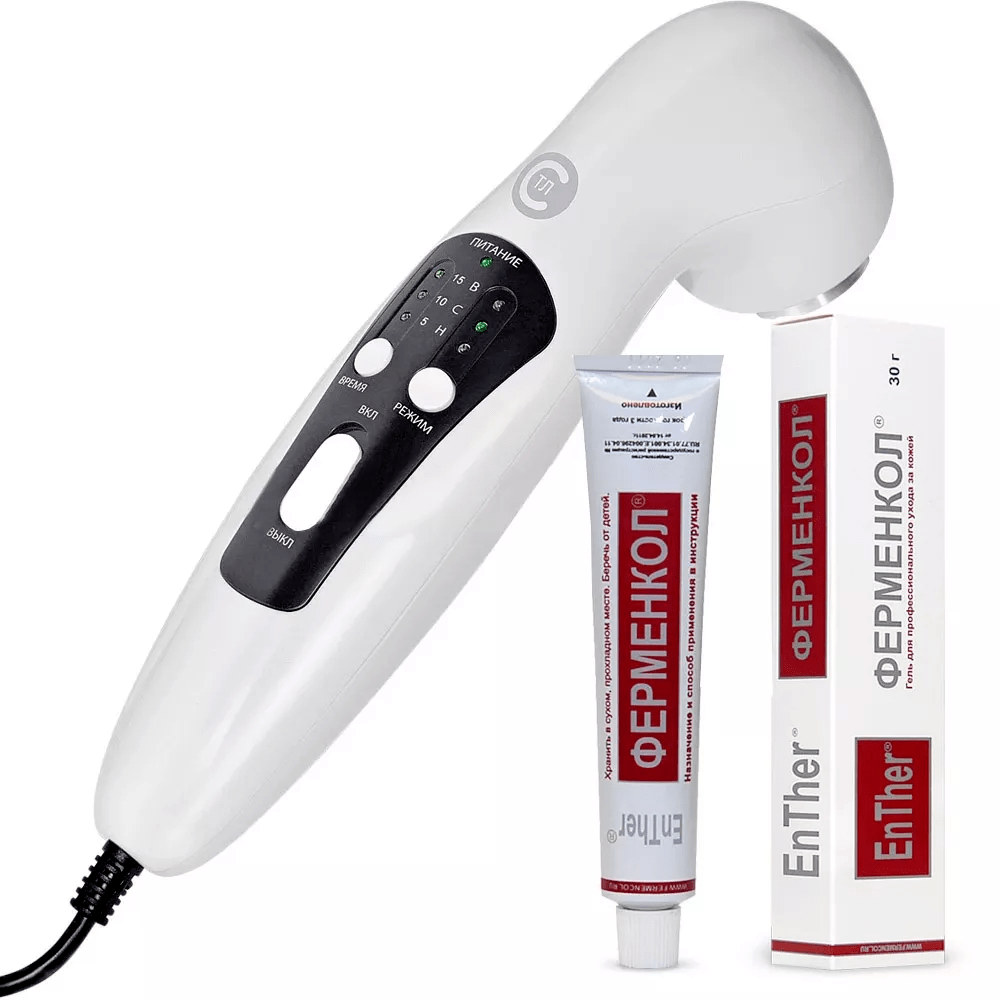
Ферменкол — «фотошоп» для рубцов с доказанной эффективностью
Келоидный рубец — не что иное, как нарушение выработки коллагена (строительного материала нашей кожи). При травмировании кожи происходит усиленная выработка соединительной ткани. Таким образом, разрастаясь за пределы изначальной раны, келоид начинает «поглощать» здоровую кожу, увеличиваясь в размерах и доставляя массу неудобств. Келоидный рубец не исчезает сам по себе и требует обязательной коррекции.
Продукция Ферменкол позволяет сделать это без хирургического вмешательства и болевых ощущений. Для коррекции небольших рубцов достаточно пройти курс аппликаций (просто наносить гель на проблемную зону), в более тяжелых случаях врачи рекомендуют совмещать применение Ферменкола с физиотерапией, например, с электрофорезом либо фонофорезом.
В состав Ферменкол входят только натуральные компоненты природного происхождения, под действием которых разрушаются основные составляющие рубцовой ткани (патологический коллаген, избыточная гиалуроновая кислота) и выравнивается рельеф кожи.
Ферменкол безопасен, действует местно, не всасываясь в кровь и не затрагивая здоровые ткани, поэтому его можно использовать:
Средство выпускается в удобной упаковке в виде прозрачного геля для аппликаций и процедуры фонофореза, а также в форме раствора — для применения с электрофорезом.
Заказать Ферменкол можно на официальном сайте или приобрести в аптеке вашего города. Чтобы подобрать оптимальный способ применения Ферменкол, вы можете бесплатно проконсультироваться с нашим врачом в разделе «Вопрос-Ответ». Врач рекомендует оптимальную схему коррекции рубцов, учитывая индивидуальные особенности вашего организма.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
Келоидный рубец – фото, мазь от рубцов, лазерная шлифовка
Причины и симптомы келоидных рубцов
После нарушения целостности кожных покровов в области раны активизируются фибробласты –своеобразные «штопальщики» кожи, которые вырабатывают коллаген. При обычных условиях коллагена вырабатывается ровно столько, сколько нужно для образования плоского шрама, который со временем светлеет и становится не таким заметным. Но в случае с келоидами производство коллагена идет рекордными объемами (в 20 раз выше нормы!) и рубцовая ткань разрастается до жесткого красного нароста, порой даже большего по размеру, чем сама рана. Подобное избыточное разрастание и зовется келоидным рубцом, который может возникнуть на любой части тела после травмы.
В отличие от гипертрофических рубцов, келоиды захватывают здоровые неповрежденные ткани и никогда не уменьшаются по площади. Они могут быть как телесного, так и розоватого цвета, причинять боль при трении одеждой, вызывать зуд. Типичный признак келоидного рубца – после удаления хирургическим путем он опять разрастается. Основные причины возникновения келоидов – это травмы кожи, разрезы при операциях, пирсинг, акне и инъекции препаратов. Большую роль играет наследственная предрасположенность.
Лечение келоидных рубцов
Основная проблема коррекции келоидных рубцов заключена в том, что хирургическое вмешательство может не только не помочь, а, наоборот, спровоцировать дополнительное разрастание рубцовой ткани. Именно поэтому оперативные методы достаточно рискованны, а если все же и применяются, то после иссечения рубца для предотвращения рецидива врач назначает гормональные мази и компрессионное белье. Главное правило – не пытаться самостоятельно воздействовать на рубец (народные средства весьма агрессивны в этом отношении: шрама вы лишитесь, но вместе с ним можете потерять часть тела вследствие обширного ожога или некроза тканей).
Гораздо эффективнее нехирургические способы удаления келоидных рубцов:
Лазерная шлифовка. Воздействие лазерного потока, управляемого по силе и времени, помогает сгладить дефект, сделать его более бледным и незаметным. Поврежденные клетки «испаряются» с поверхности кожи с одновременной стимуляцией кровообращения и лимфодренажа. Курс процедур займет несколько сеансов, сильной болезненности не бывает. Самыми эффективными являются фракционные, эрбиевые, углекислотные, аргонные, неодимовые лазеры. На фото келоидных рубцов после лазерного лечения положительные изменения видны невооруженным взглядом, причем можно не бояться рецидивов – процедура атравматична.
Гормональная терапия. Может использоваться как самостоятельно, но наилучший эффект обеспечивается при ее сочетании с другими методами коррекции. Инъекции кортикостероидов снижают активность фибробластов, уменьшают выработку коллагена и предотвращают повторное появление дефекта на том же месте.
Компрессионная терапия. Специальные пластыри с силиконом истончают рубцовую ткань, но носить их нужно круглосуточно в течение 3-4 месяцев, что не всегда возможно.
Жидкий азот (криотерапия). Суть метода состоит в нескольких циклах замораживания патологически измененных клеток. Хороший результат наблюдается в 2/3 случаев, но к минусам процедуры можно отнести болезненность и риск возникновения пигментации в дальнейшем.
Наружные средства. Мази и кремы (к примеру, Дерматикс, Контратубекс, Кело-Кот и др.) не способны полностью устранить рубец, но им под силу смягчить и увлажнить ткани, что положительным образом влияет вид келоида в целом. Мази хорошо применять на этапе образования шрама, когда он еще свежий, но только после полного отпадания корочек!
Разрабатываются и другие методы коррекции келоидов (создание препаратов типа «Коллост» на основе гиалуроновой кислоты, лучевое воздействие, лечение интерфероном), но их эффективность недостаточно доказана.
Результативность того или иного метода зависит от индивидуальных особенностей организма пациента и предрасположенности к образованию к келоидным рубцам. Кому-то будет достаточно воспользоваться в целях профилактики мазями и кремами от шрамов, а кто-то вынужден месяцами проходить комплексное лечение. К счастью, медицина может предложить разные варианты избавления от ненавистных келоидов, главное – не отчаиваться и найти «свой» метод, который подойдет вам больше всего.