Что такое крестец у женщин и где он находится фото
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Что такое крестец у женщин и где он находится фото
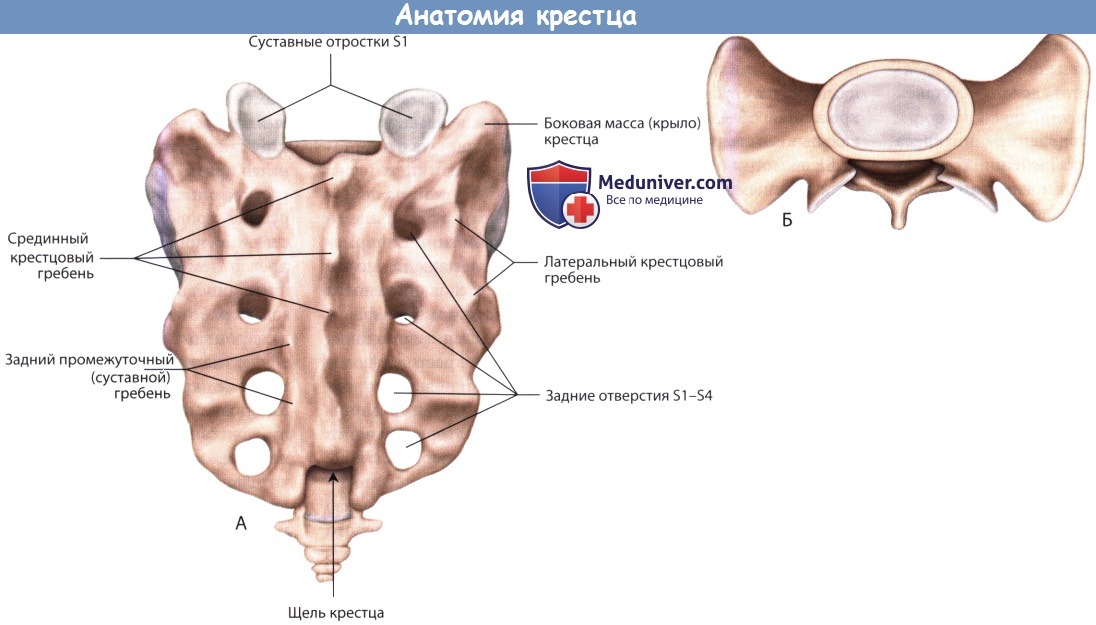
а) Анатомия крестца. Крестец с физиологической и анатомической точки зрения можно назвать уникальной составной частью аксиального скелета. В его задачи входит перераспределение нагрузки с подвижного элемента аксиального скелета — позвоночника — на неподвижные подвздошные кости путем конвертирования компрессионных сил, действующих на уровне поясничного отдела позвоночника, в силы сдвига, возникающие на уровне крестцово-подвздошных сочленений. С функциональной точки зрения крестец работает как «двунога»: он принимает на себя нагрузку в области мыса крестца, далее вектор этой нагрузки делится на два независимых вектора, которые направляются к боковым массам крестца и крестцово-подвздошным сочленениям.
Такая уникальная функция крестца определяется в свою очередь уникальными особенностями его анатомии. Так, мыс крестца и его боковые массы, как мы уже сказали, испытывают значительные нагрузки, последние таким образом определяют особенности анатомии крестца как на микроскопическом, так и на макроскопическом уровне.
Поверхностная анатомия крестца уникальна, и в то же время крестец обладает всеми основными ключевыми характеристиками позвоночника, характерными для других его отделов. Крестец образован путем слияния пяти крестцовых позвонков, которые во многом похожи на позвонки других, подвижных, отделов позвоночного столба, однако они также обладают и уникальными особенностями.
Тела крестцовых позвонков имеют отчетливую конусовидную форму, площадь их поперечного сечения быстро уменьшается в кранио-каудальном направлении. Так, средний передне-задний диаметр тела S1 позвонка составляет 50 мм у мужчин и 47 мм у женщин, а у S2 позвонка этот размер уменьшается до 31 мм у мужчин и 28 мм у женщин. Крестцовые позвонки также отличаются большим диаметром во фронтальной плоскости, чем в сагиттальной, тела их относительно невелики.
Передние реберные и задние поперечные отростки S1-S3 позвонков отличаются значительными размерами и, сливаясь друг с другом, образуют парные боковые массы или крылья крестца, плотность костной ткани которых несколько выше плотности остальных отделах крестца. Поскольку передние и поперечные отростки крестцовых позвонков срастаются друг с другом, на каждом из уровней крестца имеется по две пары межпозвонковых отверстий, через которые выходят, соответственно, передние и задние первичные ветви крестцовых корешков спинного мозга. Вентральные отверстия крестца значительно шире дорзальных, поскольку они содержат крупные ветви корешков, которые участвуют в образовании седалищного нерва.
Относительно небольшие дорзальные ветви крестцовых корешков выходят в сопровождении ветвей синувертебральной артерии, которые могут быть источником значительного кровотечения при вмешательствах в этой зоне.
Несмотря на то, что через крестец происходит перераспределение значительной по своей величине нагрузки, губчатая костная ткань крестца отличается довольно невысокой плотностью и низким качеством. В целом это объясняется особенностями физиологии крестца, как двуноги, — наибольшей плотностью характеризуется костная ткань в области мыса крестца и в области его боковых масс, остальная же часть крестца образована костной тканью относительно низкого качества, поскольку она не испытывает каких-либо механических нагрузок.
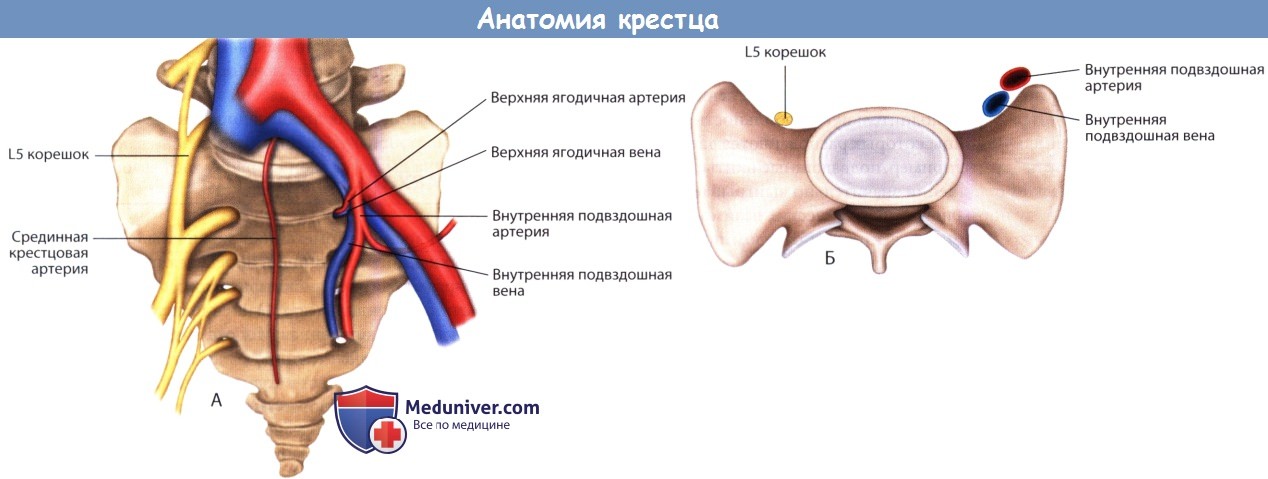
Кпереди от крестца располагается множество важных анатомических образований, в т.ч. парные общие и внутренние подвздошные артерии и вены, парные L5 корешки, сигмовидная кишка, срединная крестцовая артерия и симпатическое сплетение. Все эти образования могут подвергаться риску повреждения при хирургических вмешательствах в области пояснично-крестцового сочленения. Наиболее безопасной зоной передней поверхности крестца можно считать парамедианную зону тела S1 позвонка: бифуркация крупных сосудов расположена выше тела S1, а дальше сосуды расходятся в стороны и на уровне S1 располагаются достаточно далеко от срединной линии.
Корешки L5 после выхода из позвоночного канала также следуют в латеральном направлении и располагаются на границе тела S1 и боковых масс крестца. Единственным образованием, расположенным в центральной зоне крестца, является срединная крестцовая артерия, которая лежит непосредственно на передней поверхности крестца. Учитывая это, в S1 позвонок необходимо устанавливать винты так, чтобы они перфорировали переднюю покровную пластинку S1 позвонка сразу латеральней срединной линии. Перфорация винтами передней кортикальной пластинки боковых масс крестца характеризуется гораздо более значительным риском повреждения сосудисто-нервных образований. Педикулярные винты S1 можно считать наиболее безопасными имплантами, допускающими бикортикальное их введение.
б) Биомеханика крестца. С точки зрения биомеханики можно выделить несколько важнейших принципов, определяющих особенности выбора метода крестцовой фиксации, особенно при протяженных спондилодезах. Одним из наиболее важных из них считается описанная McCord et al. концепция центра вращения пояснично-крестцового сочленения. Этот центр, расположенный в толще задней продольной связки на уровне межтелового пространства L5-S1, является значимым прогностическим фактором эффективности пояснично-крестцовой стабилизации. Чем дальше кпереди вводится имплант по отношению к этому центру вращения, тем более значительную прочность фиксации он обеспечивает и тем ниже риск его разрушения вследствие избыточных нагрузок.
Импланты, расположенные сзади по отношению к центру вращения, обеспечивают лишь минимальную дополнительную стабильность фиксации, тогда как те, концы которых располагаются далеко кпереди от центра, например, подвздошные винты, в биомеханическом отношении значительно выигрывают.
Ввиду нормальных анатомических взаимоотношений между крестцом и поясничным отделом позвоночника у взрослого человека педикулярный винт, введенный в S2 позвонок, не будет располагаться кпереди по отношению к центру ротации, тогда как винт, установленный в боковую массу S2, будет, поэтому использование последнего с биомеханических позиций предпочтительно. Среди существующих на сегодняшний день типов имплантов и методик их установки в крестец только педикулярные винты S1, винты, вводимые в боковые массы S2, и подвздошные винты позволяют достигнуть центра вращения пояснично-крестцового сочленения или миновать его.
В значительной степени увеличить прочность конструкции позволяет триангуляция имплантов. Ruland et al. выяснили, что прочность фиксации, обеспечиваемая направленными медиально и соединенными друг с другом педикулярными винтами S1, превышает таковую ляминарных крючков или изолированных друг от друга педикулярных винтов. Таким образом, медиально направленные педикулярные винты с биомеханической точки зрения предпочтительней винтов, устанавливаемых в боковые массы крестца, или ляминарных крестцовых крючков.
Учебное видео №1: анатомия крестцовых позвонков (анатомия крестца)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Боль в крестце
Кость, которая имеет клиновидную форму и находится в основании позвоночника, называется крестцом. Боль в крестце считается одной из наиболее сильных среди возникающих в позвоночнике. Она становится более интенсивной при сидении, резком подъёме, наклонах вперёд и поднятии тяжестей.
Боли в крестце у мужчин встречаются гораздо реже, чем у представительниц прекрасной половины человечества. Это объясняется тем, что женские позвонки не такие прочные, как мужские, а следовательно, и нагрузки им переносить гораздо тяжелее. Не стоит забывать и о дополнительных нагрузках на женский крестец в период беременности и менструаций. Все эти факторы и определяют более частое возникновение боли в крестце у женщин.
Для обозначения болей в области крестца, возникающих вследствие патологий в малом тазу и к нему прилегающих областях, используется термин «сакродиния».
Причины, вызывающие боль в крестце
Причины боли в крестце могут быть самыми разными. Они могут возникать вследствие:
Боли в крестце при остехондрозе и межповозночной грыже
При остеохондрозе поясничного отдела позвоночника боли ощущаются не только в крестце, но и в пояснице. Тянущие боли в крестце иррадиируют в нижние конечности и сопровождаются следующими клиническими симптомами:
Боль в спине и крестце возникает из-за резких движений, поднятия тяжестей, долгого пребывания в неудобном положении.
Боли, отдающие в крестец, нередко появляются и при межпозвоночной грыже нижних отделах позвоночника. Они иррадиируют в ноги и пах и особенно интенсивно проявляются в первой половине дня, постепенно стихая к вечеру.
Боли при патологиях крестцово-подвздошного сочленения
Парный сустав, который объединяет крестец и подвздошную кость с двух сторон, называется крестцово-подвздошным. При развитии в нём воспалительных процессов или наличии повреждений возникает боль в крестце слева или справа. Локализация на одной из сторон обусловлена областью возникновения воспаления. Боль в крестце слева или справа сопровождается:
Боли при гинекологических заболеваниях и беременности
Боли в крестце разного характера возникают при целом ряде гинекологических заболеваний:
В период беременности боли в крестце могут возникать из-за:
Наши врачи
Диагностика боли в крестце
Выяснить причину боли в крестце вам помогут специалисты клиники ЦЭЛТ. Они располагают современным диагностическим оборудованием, которое позволит правильно поставить диагноз и назначить соответствующее лечение.
В зависимости от клинических проявлений, помимо сбора анамнеза и визуального осмотра у специалиста, диагностические исследования могут включать в себя:
Лечение боли в крестце
Несмотря на то, что в первую очередь наши специалисты предпринимают меры для того, чтобы снизить болевую симптоматику, их основные усилия направлены на устранение её причин. Лечение назначается в индивидуальном порядке и зависит от первичного заболевания, которое вызвало боли.
Помимо этого, существует комплекс мероприятий, который является универсальным при болях в крестце:
Обращаясь в клинику ЦЭЛТ, вы можете рассчитывать на правильную постановку диагноза и проведение эффективного лечения, которое позволит в полной мере восстановить двигательную активность и поднять качество вашей жизни на новый уровень!
Боли там, где крестец и копчик
Боли там, где крестец и копчик
Если у Вас появились боли там, где крестец и копчик, то есть в самой нижней части спины, то, по всей вероятности, у Вас спондилоартроз самых нижних фасеточных (дугоотросчатых) суставов.
При осмотре доктор должен провести дифференциальную диагностику с сакроилеитом. Это можно сделать при помощи специальных тестов.
Коротко суть этого заболевания:
Спондилоартрозом мы называем возрастными изменениями. Это нормальная эволюция позвоночника в течение жизни человека. Дело в том, что под силой тяжести наш позвоночник постепенно сжимается за счёт дисков. И вся нагрузка, включая лишний вес падает на фасеточные суставы. Они очень маленькие, примерно, как наш ноготь. И очень болезненные. Со временем они обрастают костной тканью и начинают болеть.
Отличительные симптомы этого заболевания
Мы проводим лечение в Калуге уже более 10 лет в нашей Клинике Боли. И вот какие методы мы считаем главными:
Мы объединили эти методы в отдельную комплексную программу. Она корректируется в зависимости от Ваших индивидуальных особенностей и заболевания.
Но что делать, если Вы живете не в Калуге?
1. Начните с гимнастики для своей спины. Специальные упражнения для спины Вы можете посмотреть на нашем канале в Ютуб https://www.youtube.com/channel/UCt7CYPbGCPferJYEqa3viwg и наших страничках в соцсетях.
2. Походите на массаж.
3. Если работа офисная, то очень важно каждый час делать разминку для поясницы.
4. Принимайте препараты НПВС по необходимости. Не злоупотребляйте. Контролируйте желудок, кровь и сердце, они уязвимы.
5. Займитесь спортом. Пусть это даже будет ежедневная гимнастика или пилатес, например. Вам точно станет лучше. Здесь одно «но». Возможно, Вы находитесь на такой стадии заболевания, когда боль не даст Вам заниматься. Для этого и проводятся блокады под рентгеном. Таким образом мы вытаскиваем Вас из замкнутого круга «Боль-Неподвижность». Другого пути нет.
Наша клиника доступна в Калуге, относительно доступна для тех, кто живет в Москве, Обнинске, Калужской области, Туле, Брянске, Серпухове. Для иногородних пациентов в Клинике есть комфортный стационар и гостиничные услуги.
Для записи на прием достаточно позвонить по номеру: (4842) 28-12-12 или заполнить форму обратного звонка или онлайн-запись. Если Вы из другого региона, не забудьте забронировать место в стационаре.
И помните: поясничная боль этого типа хорошо лечится, и Вы сможете снова жить без боли!
Нет опубликованных отзывов
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
повышение квалификации по терапии – в 2008, 2013гг.
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
Наличие сертификатов специалиста:
«Организация здравоохранения и общественное здоровье»
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.
В 2005г. поступил на факультет «Лечебное дело» в Смоленскую Государственную Медицинскую Академию. Успешно окончил ее в 2011г., получил квалификацию врача по специальности «Лечебное дело».
С 2011г. по 2012г. проходил интернатуру на базе больницы скорой медицинской помощи г. Смоленска по специальности «Травматология и ортопедия». За время прохождения интернатуры получил базовые знания работы с пациентами травматологического профиля. По окончании интернатуры получил сертификат по специальности «Травматология и ортопедия».
В 2012г. произошло первое знакомство с городом Калуга, получил опыт работы в Больнице Скорой Медицинской Помощи им. Шевченко К.Н. в травматологическом отделении. За время работы в должности врача травматолога-ортопеда овладел всеми видами консервативного лечения пациентов травматологического и ортопедического профиля, основными методиками интрамедуллярного, накостного, комбинированного, внеочагового остеосинтеза при переломах различной локализации и степени сложности у пациентов травматологического и ортопедического профиля.
С 2019 г. по настоящее время работает в ортопедическом отделении Калужской Областной Клинической Больнице в должности врача травматолога-ортопеда.
С 2020 г. работает в Калужской Клинике Боли в должности врача травматолога-ортопеда.
Боль в крестце
Общее описание
Крестец представляет собой костное образование, состоящее из пяти неподвижно соединенных позвонков и соединяющее поясничный отдел позвоночника, копчик и тазовые кости. Крестец имеет пирамидообразную форму, основание которой обращено вверх и образует сустав с пятым поясничным позвонком, боковые стороны формируют крестцово-подвздошные сочленения, а вершина смотрит вниз и соединяется с копчиком. Передняя поверхность крестца имеет вогнутую форму и обращена в полость таза, а задняя обращена наружу и выгнута. Крестец играет значительную роль в процессе родоразрешения, поэтому у женщин он короче, шире и менее изогнутый.
Основные причины болей в крестце
Диагностика боли в крестце
Лечение боли в крестце в ФНКЦ
Лечение боли в крестце направлено на диагностику и устранение причины боли. Как правило, это длительный процесс, поэтому параллельно проводится симптоматическое лечение, то есть обезболивание сустава.
Подход к лечению боли в крестце комплексный и включает в себя работу мультидисциплинарной команды врачей, в том числе которых ортопед-травматолог, реабилитолог, специалист по лечению боли, физиотерапевт и другие специалисты.
Ключевые методы лечения боли в крестце
Консервативная терапия
Для каждого пациента подбирается индивидуальная схема обезболивающей терапии, исходя из причин заболевания, особенностей болевого синдрома, возможных противопоказаний и лекарственного взаимодействия. На протяжении всего лечения схема консервативной терапии корректируется в зависимости от клинической ситуации.
Малоинвазивные методики
Лечебная блокада
Лечебные блокады производятся путем введения анестетика в область периферического нерва или спазмированной мышцы. Блокада не только снимает боль, но и способствует расслаблению мышц, нормализации кровотока и улучшению трофики тканей.
Радиочастотная денервация (РЧД)
Когда используется эта методика
После стандартного осмотра специалистом-альгологом, дополнительного обследования и диагностики в случае необходимости, принимается решение о проведении радиочастотной денервации.
В некоторых случаях сначала выполняется лечебно-диагностическая блокада для того чтобы определить, насколько методика будет эффективна для данного конкретного случая. В стерильных условиях под контролем рентгенографической системы иглы прецизионно устанавливаются в область, на которую требуется оказать терапевтическое воздействие. Для уменьшения дискомфорта все манипуляции проводятся с применением местной анестезии. После установки игл вводят небольшое количество анестетика, прерывая проведение болевого импульса.