Что такое лапароскопическая герниопластика
Лапароскопическая герниопластика
Лапароскопическая герниопластика – один из методов лечения паховой грыжи. Устранение грыжи с помощью лапароскопии – в большинстве случаев оптимальный способ в абдоминальной хирургии.
Что такое лапароскопическая герниопластика
При проведении лапароскопической операции применяется специальное оборудование – лапароскоп, которыйпредставляет собой эндоскоп с камерой и источником света, а также специальный инструменты для проведенияхирургического вмешательства. Врач через три небольших (5-15 мм) прокола проникает сквозь брюшнуюстенку и проводит пластику задней стенки пахового канала сетчатым имплантом.
Паховая грыжа – это выпячивание органов брюшной полости в паховую область. Как и любая другая грыжа, опасна возможным ущемлением, которое чаще всего проявляется сильным болевым синдромом и невозможностью вправления грыжи. При ущемлении грыжи возможно развитие осложнений, например, некроза ущемленных органов.
Именно поэтому мы рекомендуем провести лапароскопию паховой грыжи, не дожидаясь ущемления. Хирургическую операцию проводят в плановом порядке, после адекватной подготовки пациента и коррекции его сопутствующих заболеваний.
При ущемлении зачастую требуется более серьезное вмешательство. Приходится удалять ущемленный орган или его часть, что увеличивает риск осложнений и может ухудшить качество жизни больного. Поэтомулапароскопическую герниопластику паховой грыжи лучше делать сразу же после постановки диагноза.
Преимущества и недостатки операции
Перед проведением операции следует узнать о плюсах и минусах процедуры. Преимущества лапароскопическойгерниопластики паховой грыжи:
Но есть и недостатки:
Показания и противопоказания
Герниопластика при паховой или бедренной грыже показана практически всем пациентам, но особенно:
Мы не рекомендуем проводить лапароскопическую пластику в следующих случаях:
Проведение лапароскопической герниопластики при паховой грыже
Порядок выполнения операции:
Заканчивают пластику укрыванием импланта брюшиной, чтобы предотвратить контакт полипропиленовой сеткис органами брюшной полости и предупредить развитие спаечного процесса. Инструменты и лапаропорты извлекают, на разрезы накладывают косметические рассасывающиеся швы, не требующие снятия. Продолжительность герниопластики в среднем около часа.
В современной хирургии в некоторых случаях применяют методику комбинированного лечения грыжи. При этом делают небольшой разрез в области самого выпячивания, выделяют грыжевой мешок, а собственно пластику проводят лапароскопически. Такой метод показан при больших размерах грыжевого мешка, например при пахово-мошоночных грыжах.
Другой вариант пластики при паховой грыже – операция Лихтенштейна. Это открытая операция, при которой укрепление пахового канала также проводится без натяжения с помощью сетки-импланта. Эту операцию можно выполнить под местной или проводниковой анестезией, не прибегая к наркозу, снижая тем самым анестезиологические риски.
Период реабилитации
После операции пациента переводят в палату стационара. Практически сразу после операции можно вставать и самостоятельно перемещаться. После операции возможна легкая тошнота. Принимать пищу можно через несколько часов.
В первые несколько дней возможна небольшая болезненность в месте проведения вмешательства. Для купирования боли назначают обезболивающие препараты. В постоянном наблюдении в клинике нет необходимости, но у каждого пациента есть круглосуточная связь с оперирующим хирургом.
Рекомендации в послеоперационном периоде:
При появлении покраснения, боли, кровоточивости из мест проколов необходимо обратиться к врачу.
Если соблюдать все рекомендации врача, то можно рассчитывать на быстрое восстановление после операции по устранению паховой или бедренной грыжи.
Возможные осложнения
Возможные осложнение после герниопластики – это воспаление в области послеоперационных ран (1%), рецидив грыжи (до 2%). Возможные причины – несоблюдение рекомендаций врача в реабилитационном периоде, поднятие тяжестей, нарушение питания, приведшее к запорам.
Стоимость операции
В стоимость лапароскопии паховой грыжи входит консультация хирурга, пребывание в комфортной одноместной палате, анестезия, сама операция, перевязки и лечение после операции.
В среднем, цена удаления паховой грыжи лапароскопией– от 55 000 руб. и выше.
Согласно отзывам, благоприятный прогноз для пациента зависит от правильно выбранной клиники и соблюдения рекомендаций врача в период реабилитации.
Натрошвили Александр Гивиевич
Заведующий отделением по оказанию платных медицинских услуг УКБ № 4, Кандидат медицинских наук, хирург высшей категории. Доцент кафедры факультетской хирургии 2 Сеченовского Университета
Лапароскопические операции при паховых грыжах. TAPP и TEP
Лапароскопические вмешательства при паховых грыжах — одно из бурно развивающихся направлений в герниохирургии. Хороший эстетический результат, низкая частота рецидива, небольшое количество осложнений операционной раны, редкое развитие ишемического орхита, отсутствие выраженного послеоперационного болевого синдрома, быстрые выздоровление и реабилитация пациентов, возможность одномоментного выполнения герниопластики с обеих сторон без дополнительных разрезов: лапароскопическая герниопластика практически вытеснила традиционные методы пластики грыж.
Показания и противопоказания
Показания
Показания к проведению лапароскопической герниопластики:
NB! Рецидивные грыжи после открытой герниопластики, билатеральные и бедренные грыжи также являются показанием к эндовидеохирургическим операциям.
Противопоказания
К абсолютным относятся:
флегмона грыжевого мешка и наличие кишечной непроходимости.
К относительным противопоказаниям относятся ущемленные грыжи, пахово-мошоночные грыжи значительных размеров и перенесенные ранее операции в нижних отделах брюшной полости и малого таза. Раньше к этой категории относилось ожирение III–IV степени, но сейчас, с усовершенствованием инструментария, оно таковым не является.
Общие принципы лапароскопической герниопластики паховых грыж
Прежде чем рассказать об основных лапароскопических техниках и их различиях, остановимся на общих принципах проведения лапароскопических герниопластик при паховых грыжах. Их можно сформулировать следующим образом:
Существуют два основных метода эндоскопической пластики, один из которых производится через брюшную полость (ТАРР), другой выполняется без входа в брюшную полость (ТЕР). Расскажем о каждом из них.
Трансабдоминальная преперитонеальная герниопластика (TAPP)
Суть TAPP — устранение грыжевого дефекта со стороны брюшной полости и укрепление задней стенки пахового канала при помощи сетчатого имплантата.
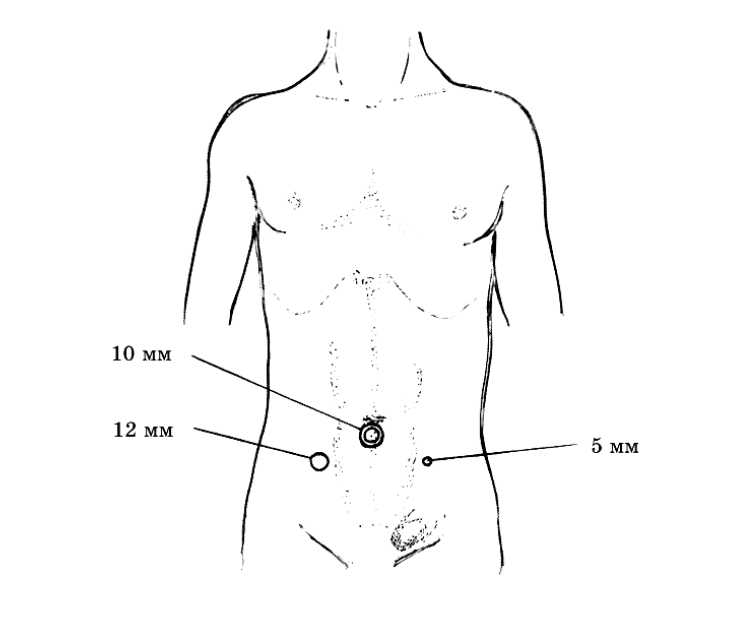
Производится введение троакаров в типичных точках, после чего вводится оптика и осматриваются паховые области с обеих сторон.
Рисунок 1 | точки установки троакаров при TAPP пластике
Возможность интраоперационного выявления паховых грыж с обеих сторон является преимуществом данного метода. К тому же, «попутно» можно осмотреть органы брюшной полости, что также можно отнести к плюсам TAPP.
Во время визуального осмотра выявляется грыжевой мешок и определяется, какая именно грыжа у пациента: косая или прямая. Грыжевой мешок при косой паховой грыже легко определяется как углубление брюшины латерально от нижних эпигастральных сосудов. При прямой грыже визуальное определение грыжевого мешка может быть затруднено ввиду его большой ширины и возможного наличия жира в предбрюшинной клетчатке.
После визуализации грыжи начинается препаровка. Выделяется надкостница лонной кости — Куперова связка, фасция прямой мышцы, подвздошно-лонный тракт, а также фасциальные структуры поперечной мышцы живота. К этим структурам впоследствии будет фиксироваться сетчатый имплантат.
После препарировании моделируется сам имплантат — его размер должен быть рассчитан таким образом, чтобы он мог закрыть, помимо грыжевого дефекта, паховые ямки и сосудистую лакуну. Также сетка не должна быть слишком большой, иначе она будет сворачиваться и образовывать складки, из-за чего ее каркасная функция будет нарушена.
Правильно расположив сетку в паховой области, приступают к ее фиксации. Сетчатый имплантат закрепляют к подготовленной площадке при помощи одно- или многозарядного герниостеплера.
Тотальная экстраперитонеальная герниопластика (TEP)
TEP — более дорогостоящая операция по расходному материалу и более сложная в исполнении. Наибольшее распространение она получила в США.
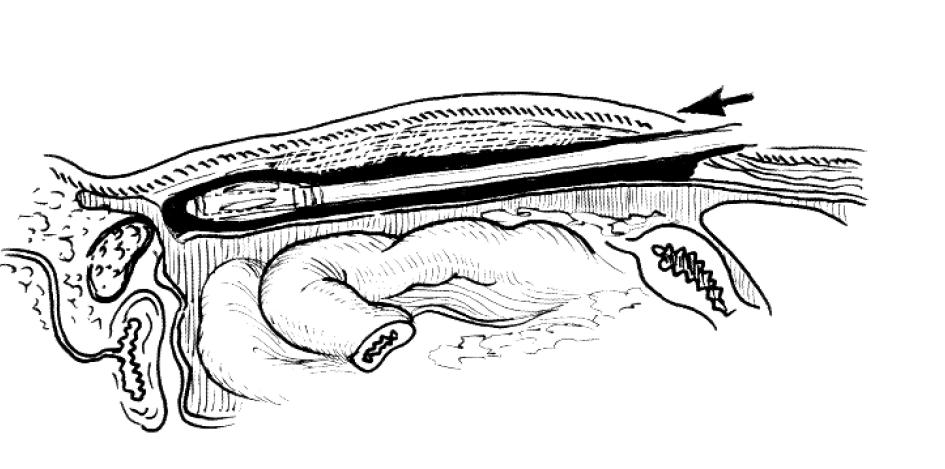
Суть тотальной экстраперитонеальной герниопластики состоит в том, что для манипуляций создается пространство вне брюшной полости. Для этого заводится специальный инструмент — балонный диссектор, на конце которого есть специальная манжета. При ее раздувании создается достаточное поле в предбрюшинном пространстве.
Рисунок 2 | Балонный диссектор в предбрюшинном пространстве
После расширения предбрюшинного клетчаточного пространства в него заводится оптика, производится препаровка: выделяются элементы семенного канатика и поперечная фасция. Затем заводится сетчатый имплантат в предбрюшинное пространство, которое «схлопывается» сразу же после изъятия инструментов и троакаров.
Из-за того, что работа происходит в пространстве, которое в норме не обладает такими объемами, манипуляции стоит проводить с осторожностью. В противном случае, есть вероятность пробиться в брюшную полость, что нежелательно при TEP. К тому же, сама тотальная экстроперитонеальная герниопластика требует большого мастерства и опыта, поэтому техника пока еще не до конца прижилась в условиях России её владеют относительно малое количество специалистов.
Традиционные техники больше не нужны?
Наличие малоинвазивных лапароскопических техник вовсе не означает полный отказ от традиционных хирургических подходов в герниологии. Порой операция с открытым доступом может быть более предпочтительна (см. противопоказания к лапароскопической герниопластике), да и технически такие операции на порядок выше.
Но за TAPP, TEP и другими лапароскопическими методами лечения стоит, если не настоящее, то однозначно будущее.
Лапароскопическая герниопластика
Об операции
Лапароскопическая герниопластика – малоинвазивная оперативная методика лечения паховых, бедренных, диафрагмальных и послеоперационных грыж, которая заключается в закрытие грыжевых ворот доступом со стороны брюшной полости при помощи лапароскопического оборудования, а не посредством рассечения кожи и подкожной клетчатки непосредственно над грыжей, как это делается при обычной операции.
Условия проведения операции
Как правило, пребывание пациента в стационаре после лапароскопической герниопластики не превышает 1-2 суток. Основные рекомендации после лапароскопической герниопластики заключаются в ограничении подъёма тяжестей более 6 кг в течение месяца, пока сетка не прорастет соединительной тканью. К обычной физической нагрузке, в том числе, занятиям спортом пациент может приступить уже через месяц после операции.
Сразу после операции пациента доставят в послеоперационную палату, где он будет находиься под круглосуточным наблюдением вплоть до полной активизации. После полной активизации возможна выписка домой.
Обязательна ранняя активизация в день после операции. После лапароскопической герниопластики, пациент может вернуться к нормальной активности через короткий период времени.
Операция показана пациентам
Показания к лапароскопической герниопластики – паховые (в особенности двусторонние), бедренные, диафрагмальные и послеоперационные грыж, а также рецидивные грыжи.
Противопоказания – абсолютных противопоказаний нет. Из относительных можно отметить перенесенные ранее операции в нижних отделах брюшной полости (аппендэктомия, удаление матки и пр), беременность, тяжелую патологию органов сердечнососудистой, дыхательной систем и свертывающей системы крови. В любом случае окончательное решение о выборе метода операции принимается совместно вами и оперирующим хирургом.
Лапароскопическая герниопластика
Наши врачи
Специалисты Центра лечения грыж GMS Hospital досконально владеют этой хирургической технологией, используя современное эндоскопическое оборудование для лечения грыж живота всех типов.
Преимущества лапароскопических операций при грыже
Эндоскопическая герниопластика успешно применяется для лечения грыж живота, демонстрируя не только высокий терапевтический результат, но и абсолютную безопасность в случаях, когда открытая операция противопоказана.
Данная оперативная тактика обладает рядом неоспоримых преимуществ:
В Центре лечения грыж GMS Hospital лапароскопическую герниопластику проводят опытные хирурги-эндоскописты, высокий профессионализм которых подтвержден множеством успешных аналогичных операций.
Что мы лечим
В хирургическом отделении GMS Hospital методом лапароскопической герниопластики лечат:
Эндоскопическая пластика грыжи с сеткой обеспечивает великолепный косметический результат, а к привычной жизни пациент может вернуться всего через 2 недели.
с ведущими российскими и зарубежными медицинскими учреждениями
и передовые методики диагностики и лечения
С какими симптомами обращаться
Хотя видов грыж существует много, основные симптомы болезни одинаковы для них всех. Клинические признаки патологии могут возникнуть спонтанно или развиваться постепенно:
Любая грыжа – это мина замедленного действия. Независимо от размера, она в любой момент может ущемиться, что приведет к застою каловых масс, кишечной непроходимости, нарушению кровообращения в тканях внутреннего органа, их отмиранию и развитию таких смертельно-опасных осложнений, как перитонит или общее заражение крови.
Если вас мучает дискомфорт в месте выпячивания грыжи, вы чувствуете боль даже при покашливании и избегаете любых физических нагрузок – обязательно обратитесь на консультацию к хирургу.
Диагностика
Чтобы поставить правильный диагноз и дифференцировать грыжу от заболеваний, сопровождающихся схожими симптомами, необходимо тщательное обследование. Комплексная диагностика включает:
Подготовка к операции
Стандартная предоперационная подготовка включает:
Комплексное обследование дает возможность получить информацию о состоянии здоровья и исключить или подтвердить возможные противопоказания к операции. Все обследования можно пройти в нашем Центре за один день.
Почему нужно делать операцию
Формирование грыжи связано с ослаблением стенки брюшины или наличием в ней врожденного дефекта. Консервативная терапия, народные методы лечения или ношение бандажа не могут устранить причину образования грыжевого выпячивания. Справиться с такой проблемой под силу только операции. Независимо от вида грыжи – единственный способ от нее навсегда избавиться – это герниопластика.
Хирурги нашего Центра при выборе тактики лечения грыж отдают предпочтение щадящим, миниинвазивным эндоскопическим методикам. Лапароскопическая ненатяжная герниопластика обладает следующими преимуществами:
Наши врачи гармонично объединяют современные методы с классическим хирургическим подходом, что гарантирует высокий терапевтический результат.
Как проводится лапароскопическая герниопластика
Лапароскопическая ненатяжная герниопластика – новейший метод грыжесечения, с минимальным травмированием тканей брюшной полости. Хирург выполняет три-четыре прокола (не более 1 см в диаметре) в передней брюшной стенке, через которые вводит микрохирургические инструменты, оснащенные оптикой.
Камера передает многократно увеличенное изображение на монитор, обеспечивая прицельную точность каждого движения инструмента. Врач передвигает находящиеся в грыжевом мешке участки внутренних органов, возвращая их в нормальное положение. Следующим этапом идет закрытие грыжевых ворот сетчатым имплантом, который фиксируют особым герниостеплером, не позволяя эндопротезу сместиться.
Лапароскопическая ненатяжная герниопластика выполняется под наркозом. Эндоскопическое оборудование последнего поколения позволяет делать точнейшие разрезы любой глубины. Удаление грыжевого мешка и поврежденных тканей занимает несколько минут, после чего область грыжевых ворот закрывается хирургической сеткой. При крупных грыжах, возможно сочетание открытой герниопластики (на этапе выделения и иссечения грыжевого мешка) и эндоскопической установки хирургической сетки.
Характерной особенностью лапароскопической герниопластики, является практически полное отсутствие постоперационных болей и максимально быстрое заживление тканей, что делает эту методику одной из самых результативных в практике лечения грыж.
Особенности реабилитационного периода
После операции вас поместят в комфортную палату, под наблюдение специалистов. В раннем послеоперационном периоде могут наблюдаться слабые боли в животе, небольшая припухлость в области вмешательства. Такие ощущения совершенно нормальны и не требуют дополнительного лечения. Уже через сутки вас выпишут домой.
После операции мы ведем регулярное наблюдение за пациентом. Послеоперационные осмотры позволяют контролировать все этапы процесса заживления и восстановления организма. Никаких шрамов, боли и рецидива болезни – лапароскопическая ненатяжная герниопластика не требует длительного нахождения в стационаре, а полное восстановление занимает около 6 недель. В этот период не рекомендуется:
Необходимо тщательно придерживаться рекомендаций врача в отношении питания и ношения бандажа (если потребуется). Применение новейших технологий эндоскопии дает возможность существенно сократить период реабилитации и быстро вернуться к активной жизни. На счету хирургов GMS Hospital тысячи успешно выполненных операций пластики грыж с использованием сетчатых имплантов, поэтому, обращаясь за помощью в наш хирургический центр, вы можете быть полностью уверены в результате. Записаться на консультацию к врачу можно по телефону или заполнив онлайн-форму на сайте.
Лапароскопическая герниопластика
Видео операции по данной методике проф. Пучкова Вы можете посмотреть здесь
Все оперативные вмешательства мы выполняем под эндотрахеальным наркозом, в условиях миорелаксации.
Карбоксиперитонеум до 12 мм. рт. ст. накладывается через введенную в брюшную полость иглу Вереша. При обзорной лапароскопии подтверждается диагноз грыжи, устанавливается ее вид и форма. В дальнейшем производится диагностическая лапароскопия. Осматриваются органы верхнего этажа брюшной полости (печень, желчный пузырь, передняя стенка желудка, поперечная ободочная кишка, большой сальник, селезенка), затем петли кишечника, после чего пациент переводился в положение Тренделенбурга. Это положение обеспечивает смещение внутренних органов и освобождает зону медиальной и латеральной паховых и бедренной ямок с обеих сторон. У женщин также осматриваются органы малого таза (матка с придатками). Уточняется диагноз, диаметр грыжевых ворот и степень несостоятельности задней стенки пахового канала (дислокация структур задней стенки). Одна из основных задач второго этапа классификация грыжи на основании оценки анатомо-функциональных особенностей внутренней поверхности передней брюшной стенки и определение метода лапароскопической герниопластики.
На первом этапе брюшина рассекается ножницами дугообразно, огибая латеральную и медиальную паховые ямки. Затем брюшина отсепаровывается от предбрюшинной клетчатки. В условиях пневмоперитонеума, этот прием выполняется очень легко, так как газ способствует безопасной и быстрой диссекции тканей в зоне операционного поля.





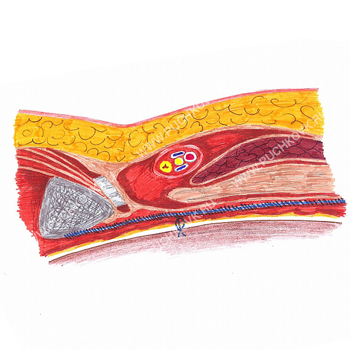





Критерием полноты выделения мешка служит то, как он выворачивается в свободную брюшную полость (мешок самостоятельно не уходит в паховый канал, а свободно располагается в брюшной полости). Важно обеспечить наличие полного гемостаза.
Далее, если оперативное вмешательство проводится по поводу косой паховой грыжи, формируется отверстие в центре полипропиленового имплантата 8х12 см Surgypro (Covidien) для семенного канатика. Нижний край раскроенного имплантата подводится под канатик, сетка расправляется, укрывая медиальную и латеральную паховые, а также бедренную ямки.
Фиксация протеза осуществляется герниостеплером, начиная с раскроенной части по периметру, избегая случайного прошивания сосудистых структур. Оптимальным степлером для фиксации сетки является Protack (Covidien), так как он фиксирует имплант довольно надежно скрепкой виде пружинки, исключая попадание в шов нервных структур. Пружина герниостеплера Protack входит в ткани под любым углом размещения штока степлера по отношению к анатомическим поверхностям, вплоть до практически параллельного положения. Однако для более качественной фиксации и контроля вхождения скрепки, особенно в плотные структуры по верхнему краю прикрепления (зона соединенного сухожильного апоневроза и края влагалища передней прямой мышцы), целесообразно воссоздать расположение штока степлера и подлежащей области близкое к перпендикуляру. Для этого мы рекомендуем использовать следующий прием. При подведении герниостеплера к месту фиксации сетки необходимо пальцами левой руки со стороны кожи передней брюшной стенки изменить направление плоскости тканей и создать из них перпендикулярную поверхность к положению степлера. Таким образом, вы будете чувствовать своей левой рукой давление, которое оказывает герниостеплер, и сможете надежно фиксировать имплантант. Следует отметить, что скрепки проникают в глубину тканей всего на 3-4 мм и располагаются в ней свободно не вызывая ишемии.
Возможно закрепление сетки с использованием швов и экстра- или интракорпоральным завязыванием узла, но это менее надежно и значительно удлиняет время операции. В своей практике мы редко использовали подобный способ фиксации имплантанта, объясняя это не сложностью манипуляций, а возможностью большего количества неврологических осложнений при захватывании нерва в ручной шов.
Следует помнить о недопустимости фиксации в зоне «рокового» треугольника. Количество используемых скрепок и точек фиксации варьируется от 4 до 10 в зависимости от характера и размеров грыжи (чаще всего мы используем 5-6 скрепок). При прямой паховой грыже имплантат непосредственно помещается в проекции паховых ямок и фиксируется скрепками (без выделения семенного канатика). После контроля гемостаза выполняется перитонизация имплантанта отслоенным лоскутом брюшины при помощи ручного шва или эндостепплера (рис.5).
Страховой дренаж в брюшной полости не оставляется, так отсутствуют раневые поверхности и перевязанные сосуды в свободной брюшной полости. Ушивание 5 мм троакарных ран не обязательно. В случае астенизации пациента дополнительно накладываем один шов на апоневроз в месте прокола 10 мм троакаром нитью Полисорб 1-0.
Техника комбинированной лапароскопической герниопластики.
Методика комбинированной герниопластики (выделение прошивание и пересечение грыжевого мешка проводится через разрез на коже в проекции наружного пахового кольца, а пластика ворот выполняется лапароскопическим доступом). Этот способ применяется нами при больших размерах грыжевого мешка и пахово-мошоночных грыжах, когда лапароскопическое выделение грыжевого мешка затруднительно, технически невозможно или неоправданно травматично.
В параумбиликальной точке в брюшную полость вводится игла Вереша и накладывается пневмоперитонеум. Далее в проекции грыжевого мешка выполняется разрез кожи и подкожной клетчатки длинной 2 см. Находится и выделяется из окружающих тканей грыжевой мешок, вскрывается, содержимое вправляется в брюшную полость. Мешок прошивается у шейки, перевязывается и отсекается. Кожная рана ушивается послойно. Затем вводятся дополнительные порты. Стоит отметить, что при лапароскопии определяется воронка брюшины ушитого грыжевого мешка. Разрез брюшины следует начинать выше этой воронки, листки брюшины отслаиваются от предбрюшинной клетчатки и выполняется герниопластика полипропиленовым имплантатом, как было описано выше.
Использование данной методики позволяет значительно сократить время проведения оперативного вмешательства и снизить количество осложнений в области мошонки, связанных с травматизацией грыжевого мешка при его выделении.
Открытая герниопластика по Лихтенштейну (Рис.7).
Операция может быть выполнена, как под общим обезболиванием, так и под местной инфильтрационной анестезией.
Разрез кожи и подкожной клетчатки проводится на 2 см выше и параллельно паховой складке.
Длина стандартного разреза 5-8 см, в зависимости от толщины подкожной клетчатки. Апоневроз наружной косой мышцы живота рассекается вдоль волокон на 2-3 см выше паховой связки (Рис.8).
После вскрытия пахового канала апоневроз наружной косой мышцы живота отслаивается от внутренней косой мышцы вверх, до сухожильной части мышцы, и вниз, до паховой связки.
Далее тупым путем обходится зажимом семенной канатик и берется на мягкую держалку. После этого семенной канатик осторожно выделяется из окружающих тканей и окончательно определяется вид грыжи (Рис.9).
Далее выделяется и отсепаровывается от окружающих тканей грыжевой мешок, который вскрывается, содержимое вправляется в брюшную полость. Мешок перевязывается у шейки, излишки его отсекаются (Рис.10).
На этом заканчивается этап мобилизации и начинается собственно этап реконструкции.
Этап реконструкции начинается с моделирования сетки. Синтетическая сетка SurgiPro Mesh 8х13 см (Covidien) раскраивается по размерам задней стенки пахового канала. Сетка должна покрывать внутреннюю косую мышцу не менее чем на 2-3 см. Делается разрез в латеральной части сетки и выкраивается отверстие для семенного канатика (рис. 11).
После этого сетка укладывается на заднюю стенку пахового канала, позади семенного канатика. Первым швом подшивают сетку к надкостнице лонной кости. Для подшивания сетки используется только полипропиленовая нить 2/0, 0. К лонной кости мы подшиваем сетку П-образньм узловым швом.
Затем имплант подшивается к пупартовой связке. Начиная от медиального края связки, фиксируем сетку непрерывным швом или используем узловой шов, заходя за внутреннее отверстие пахового канала. После этого проводится фиксация сетки к внутренней косой мышце. Здесь мы используем узловой шов, чтобы избежать захвата подвздошно-пахового нерва.
Затем рана послойно ушивается с наложением косметического шва на кожу.
Анализируя собственный 20-летний опыт выполнения оперативных вмешательств при паховой грыже мы пришли к следующим выводам.
Лапароскопический доступ в лечении паховых грыж имеет неоспоримые преимущества и позволяет одновременно выполнить коррекцию паховых грыж с двух сторон, а также симультанно провести коррекцию сочетанных заболеваний органов брюшной полости и малого таза (ЖКБ, киста яичника, миома матки и т.д.). Этот доступ безусловно показан активным людям, желающим быстро вернуться в строй с минимальным сроком реабилитации.
Комбинированный способ коррекции паховой грыжи имеет все предыдущие показания и особенно выгоден при больших пахово-мошоночных грыжах, при которых выделение грыжевого мешка (в силу его большого размера и спаек с семенным канатиком) лапароскопическим способом более травматично и сопровождается большей длительностью операции. В этой ситуации выделение грыжевого мешка через 2 см разрез проходит быстро и бескровно, а дальнейшая лапароскопическая пластика задней стенки пахового канала сетчатым имплантом выполняется за 10-15 минут.
Открытая герниопластика по Лихтеншнейну используется нами, как правило, у пожилых пациентов или больных с выраженными сопутствующими заболеваниями со стороны сердечно-сосудистой и дыхательной систем. Этим пациентам не желательно выполнять оперативное вмешательство под общим обезболиванием, в условиях карбоксиперитонеума и в положении вниз головой. Герниопластика по Лихтенштейну может быть выполнена под местной или перидуральной анестезией, что не вызовет нарушения гемодинамики и дыхательной дисфункции.
СПИСОК ОПУБЛИКОВАННЫХ РАБОТ ПО ЛАПАРОСКОПИЧЕСКОЙ ГЕРНИОПЛАСТИКИ
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.