Что такое малоинвазивный метод замены тазобедренного сустава
Эндопротезирование тазобедренного сустава
Эндопротезирование: вчера и сегодня
Эндопротезирование открыло новую страницу в лечении артроза и других болезней суставов: до появления этого метода лечение тазобедренного сустава представляло собой повторяющиеся курсы длительной терапии противовоспалительными, болеутоляющими и витаминными препаратами. Иногда проводилось длительное вытяжение за нижнюю конечность или введение в сустав разных веществ – от ферментов до озона.
Однако все эти далеко не безвредные методы приносили в лучшем случае временное облегчение. Артроз прогрессировал и приводил к инвалидности. Всё изменилось с появлением долговечных и надёжных эндопротезов: болезни, которые ранее считались приговором к костылям или даже инвалидному креслу в наши дни остались для пациентов в прошлом.
Попытки замены тазобедренного сустава предпринимались с конца XIX века. Большинство операций не были успешными из-за недостаточной прочности одних материалов или токсичности других. Качественный скачок в эндопротезировании произошёл в 60-е годы прошлого века.
В наши дни замена тазобедренного сустава является совершенно обычной операцией при различных заболеваниях и травмах.
Когда показана операция по замене тазобедренного сустава?
Операция на тазобедренном суставе выполняется, когда в результате заболевания или травмы есть угроза потери нормальной функции, а консервативное лечение сустава не даёт необходимого эффекта.
Основные заболевания, при которых показано эндопротезирование тазобедренного сустава:
В нашей клинике эндопротезирование проводит Макунин Владимир Иванович. Стаж 34 года, кандидат медицинских наук, доцент, руководитель курса травматологии и ортопедии кафедры общей и специализированной хирургии факультета фундаментальной медицины МГУ.
Какой эндопротез лучше выбрать?
Моделей эндопротезов много, и многие справедливо задаются вопросом — какой же самый лучший? Если бы какой-то конкретный эндопротез обладал самыми лучшими характеристиками и при этом подходил всем, то другие эндопротезы ушли бы в историю.
Почему этого не происходит? Потому что разные эндопротезы подходят разным пациентам. Например, эндопротез, который было бы очень хорошо применить в случае артроза не подойдет при дисплазии сустава.
Хирург-ортопед должен правильно подобрать эндопротез под пациента. Не бойтесь ему довериться – хирург всегда заинтересован в результате операции, поэтому сделает лучший выбор.
Как проводится операция
При эндопротезировании тазобедренного сустава мы используем преимущественно спинномозговая анестезия. Во время операции пациент лежит на боку.
Операция длится от 1,5 до 3 часов. Хирург удаляет головку и шейку бедренной кости. На их место устанавливаются головка и бедренная ножка эндопротеза. На место вертлужной впадины устанавливается искусственная впадина. После подготовки бедренной кости в нее устанавливается ножка эндопротеза. Для фиксации применяют цементные и бесцементные техники фиксации.
Во время операции по замене тазобедренного сустава
Цена замены тазобедренного сустава
Цена складывается из: стоимости самой операции, длительность пребывания в стационаре, количества назначенных лекарств, ухода медперсонала и стоимости эндопротеза. Первая составляющая – это 220-250 тысяч рублей и в большей степени зависит от длительности госпитализации. Стоимость эндопротеза составляет в среднем 220-240 тысяч рублей. В общем эндопротезирование тазобедренного сустава стоит около 440-490 тысяч рублей вместе со стоимостью протеза.
Подготовка к операции
Никакой специальной подготовки не требуется. За сутки до операции пациент поступает в стационар клиники. Вся подготовка происходит у нас в клинике. С собой необходимо взять предметы личной гигиены. Мы выдаем нашим пациентам тапочки и халат.
Реабилитация
После операции пациенты переводятся в одноместную или двухместную палату и находятся в стационаре клиники 6-7 дней. В этот период пациент получает все необходимые лекарства. За пациентом наблюдает лечащий врач и, при необходимости, привлекаются другие врачи клиники. Пациент может самостоятельно передвигаться уже на следующий день при помощи ходунков. Через 1-2 дня пациенты начинают передвигаться на костылях, а через 3-4 недели реабилитация заканчивается и пациенты возвращаются к привычной жизни.
Как живет человек в первые 1-2-3 месяца после операции?
Первые 1-3 месяца пациент живет с некоторыми ограничениями пациенту нельзя садиться на низкие стулья, кровать и т.д., нельзя закидывать ногу на ногу, широко разводить и сводить ноги, нельзя носить тяжелые сумки. К врачу надо будет прийти несколько раз на осмотр: перевязки, снятие швов. При выписке высылается на электронную почту пациентка курс ранней послеоперационной реабилитации, где все расписано по дням.
Есть ли боли после операции?
Первые 2 дня после операции сохраняются боли в области операции. Боль снимается обезболивающими препаратами. Когда пациента выписывают, то болей уже нет. Если пациент соблюдает рекомендации дома, то болей нет. Боли неизбежны в первые дни после операции потому что сама операция довольно травматична. Боли всегда есть первые несколько дней, но при выписке их практически нет.
Какая реабилитация предусмотрена после операции?
При выписке на электронную почту пациентка высылается курс ранней послеоперационной реабилитации, где все расписано по дням. Посещение реабилитационных центров необязательно. Посещение нужно только если пациент самостоятельно не способен восстановить функцию конечностей.
Когда человек начинает ходить?
Пациет встает на ноги и начинает передвигаться при помощи ходунков на следующий день после операции, затем пациент передвигается на костылях в течение 2-3 недель, после переходит на трость или по возможности передвигается самостоятельно без дополнительной опоры. Ограничениями являются только болеви при ходьбе.
Нужны ли компрессионные чулки после операции эндопротезирования?
Дается ли инвалидность после операции?
Нет, так как функция сустава полностью восстанавливается.
Сколько ждать квоты в государственныъ учреждениях?
Квоты в государственных учреждениях можно ждать от 1 месяца до полугода.
Какие протезы устанавливают в вашей клинике?
Какие протезы бывают и чем отличие?
Ответ: Эндопротезы тазобедренные бывают разных модификаций и подбираютя в зависимости от конституции пациента и образа жизни.
Можно ли сделать два сустава сразу за одну операцию?
Сразу два сустава можно протезировать, если позволяет общее состояние пациента или это крайне необходимо.
Какие есть осложнения после операции?
Сколько человек проводит в клинике после операции?
В клинике после операции пациент проводит 4-5 дней, этого количества дней достаточно для выписки пациента. Факторы для продления пребывания в стационаре это выраженный болевой синдром, сопутствующая патология, тяжесть состояния пациента.
Как спать после операции и дальше в течение реабилитации?
Первые 2 месяца спать с валиком между ног (если пациент спит на боку), далее как обычно. Ограничений нет.
Из чего складывается стоимость операции?
Стоимость имланта, сама операция, пребывание, предоперационные обследования, ведение пациента после операции, анестезия, реабилитация в первые дни после операции.
Какая нужна подготовка перед операцией эндопротезирования?
Анализы крови, мочи, ЭКГ, УЗИ вен нижних конечностей, рентген грудной клетки, консультация терапевта, при необходимости кардиолога.
Есть ли противопоказания по возрасту?
Возраст не является противопоказанием.
При каких диагнозах операция строго необходима?
При переломе шейки бедра операция необходима чем раньше, тем лучше, так как такая проблема возникает у людей старческого возраста. Если затягивать с операцией, то такие пациенты плохо поддаются реабилитации. При артрозах все зависит от того, как пациент оценивает сам свое состояние, болевой синдром, готов ли он морально оперироваться, не зависимо от того, что рекомендовал врач. Если затягивать с операцией при выраженном артрозе, то страдают остальные суставы и позвоночник, появляется деформация. Чем раньше пациент прооперируется, тем легче и быстрее восстановление.
Мини-инвазивное эндопротезирование — описание преимуществ и недостатков
В данной статье мы постараемся понятным языком описать детали и разобраться в вопросе, что такое мини-инвазивная замена тазобедренного сустава. Мировая статистика такова, что основная масса операций по замене суставов (эндопротезирование) по ряду причин приходится на тазобедренный сустав. В отличие от коленного сустава, при операции на тазобедренном существует анатомическая возможность проводить ее с минимальным вмешательством.
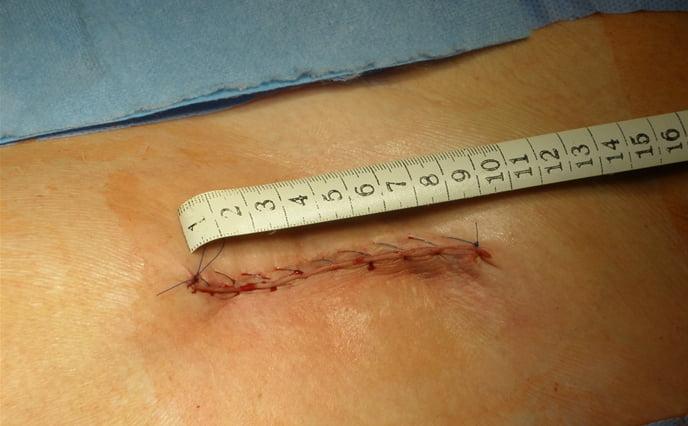
Размер операционного шва.
Если Вы обратитесь в различные медицинские учреждения с запросом о замене тазобедренного сустава, в большинстве из них Вам ответят, что операция производится малоинвазивным способом, но всегда ли под этими словами подразумевается то, что Вам нужно? До сих пор по всему миру не существует единообразия терминологии и часто выполнение операции через небольшой разрез уже называют мини-инвазивным методом. Что же под этим подразумевают в нашей клинике?
Почему врачи предпочитают мини-инвазивный способ?
Конечная цель операции по замене сустава — это скорейшее возвращение к полноценной жизни и двигательной активности, а мини-инвазивный способ проведения данной операции позволяет достигнуть этого значительно легче и быстрее.
При выполнении протезирования по методу Bertin и Rottinger доступ осуществляется через межмышечное пространство между напрягателем широкой фасции и средне-ягодичной мышцей. При таком доступе, теоретически, результаты должны быть идеальными, поскольку все мышцы остаются неповрежденными: отводящие мышцы (средняя и малая ягодичные), широкая фасция и короткие внешние ротаторы. Этот доступ считается наиболее предпочтительным и используются рядом хирургов, хотя и не имеет широкого распространения, поскольку требует специального ортопедического стола для размещения ноги и позиционирования бедра так, чтобы избежать дополнительных разрезов для доступа к вертлужной впадине.
Почему его выбирают пациенты?
Помимо объективных причин, выступающих за проведение операций мини-инвазивным способом, существует психологическая составляющая. Ни один пациент не захочет, чтобы его оперировали более травматичным способом, если существует менее травматичный. Главное, чтобы техническая и финансовая возможности позволяли. Никто не желает удалять зуб, если есть шанс его сохранить. Никто не захочет удалять желчный пузырь посредством полостной операции, если существует возможность сделать это через эндоскопические проколы и т.д. То есть, если смотреть с точки зрения пациента, все без исключения хотели бы прооперироваться по мини-инвазивной технологии.
Сравнение размеров операционного поля при классической и минимально-инвазивной технике.
Мини-инвазивная операция — это всегда хорошо?
Помимо положительных моментов, существует и отрицательный — сложность проведения операции для хирурга. Объяснение этому очень простое: при таком доступе размер операционного поля(раны) достаточно мал, часть манипуляций хирург проводит в условиях ограниченной видимости. При использовании классического способа размер операционной раны позволяет видеть гораздо лучше, что снижает риск неудачи у менее опытного хирурга. Другими словами — технология мини-инвазивного доступа при эндопротезировании ТБ сустава доступна только первоклассным хирургам. В данном случае очень важна квалификация и опыт в проведении именно мини-инвазивных операций по замене тазобедренного сустава. Такие операции нельзя делать в том числе, иногда или среди прочих, для хороших результатов это должна быть основная масса операций, проводимых отдельно взятым хирургом.
Отличия классической и малоинвазивной техники?
Справедливости ради, стоит отметить, что если условно взять двух одинаковых пациентов и качественно и правильно провести операции, одному обычным способом, второму мини-инвазивно, и отметить контрольные точки через 3, 6, 9 и 12 месяцев, то при условии одинакового образа жизни, чем больше времени пройдет от момента операции, тем более похожими будут состояния пациентов вне зависимости от способа операции. Это означает, что через полгода и, тем более, через год, данных пациентов нельзя будет отличить по уровню восстановления, разве что швы будут разных размеров. Во время лечения у второго пациента (мини-инвазивная операция) будет немного меньше боли, он легче перенесет ранний послеоперационный период, немного быстрее восстановится, немного раньше начнет делать то, что первый пациент сможет себе позволить позже и т.д. Поэтому, несмотря не определенные плюсы мини-инвазивной технологии, для конкретного пациента будет лучше та операция, на которой специализируется его хирург.
Что предлагает Чехия?
В Чехии, как и многих других странах, существуют клиники, где могут проводить операции мини-инвазивно, например, клиника Буловка, так же представленная у нас на сайте. Но клиника и врач, проводящие данные операции в приоритете(то есть всем своим пациентам) в Чехии существует только одна — областная клиника г. Кладно и ее главный хирург доктор Денигер. Это врач, который уделяет самое большое внимание именно мини-инвазивной замене т/б сустава.
Куда пациенты обращаются первым делом, когда ищут возможности лечения тазобедренного сустава за границей? В Израиль и Германию. Ведь в Израиле и Германии наиболее развит медицинский туризм. клиники Израиля во всем мире славятся своими успехами, и совершенно справедливо. Огромное количество граждан СНГ проходит операции по эндопротезированию суставов также, как и другие виды ортопедического лечения, в Германии, ведь там предлагают действительно качественные операции по замене суставов. Мы не понаслышке знакомы с клиниками Германии.
Если программы по эндопротезированию любого сустава в Германии и Израиле удовлетворяют всем потребностям пациентов, зачем тогда нужно лечиться в Чехии?
Все очень просто — из-за значительно более низкой стоимости и стабильно высокого качества эндопротезирования. Например, операция по замене коленного сустава в Израиле стоит от 17 тыс.долларов, Германии от 15 тыс. евро, и это только операция и несколько дней в клинике, то есть без реабилитации. Конечно, при таких операциях, если существует возможность, нужно доверять себя лучшим специалистам в данной области. Но к счастью, замена тазобедренного сустава не предполагает высокотехнологичного лечения, для диагностики и лечения не используются супердорогие устройства, даже МРТ чаще не требуется, достаточно рентгена. Почти все зависит от рук хирурга и последующей реабилитации тазобедренного сустава.
Наше предложение призвано расширить выбор, кроме Израиля и Германии, на прекрасную альтернативу в виде Чехии, где стоимость за подобное лечение установлена клиниками в пределах 11-12 тыс. евро вместе с реабилитацией. Вопрос замены суставов становится все актуальнее для населения, ведь средний срок жизни постоянно увеличивается. Хоть компании-производители протезов постоянно разрабатывают новые, более износостойкие материалы и типы конструкций, в глобальном плане количество предложений по замене суставов не увеличивается. Наша рекомендация – отдавать предпочтение клинике и доктору с наибольшим опытом и историей применения конкретных технологий в эндопротезировании, которые зарекомендовали себя у множества довольных пациентов.
Более подробно о технических деталях проведения операции, статистике и других особенность Вы можете ознакомиться в материалах посвященных миниинвазивной хирургии:
Что такое малоинвазивный метод замены тазобедренного сустава
Тотальное эндопротезирование тазобедренного сустава (также известное за рубежом как артропластика) — это широко распространенная ортопедическая операция, которая в связи с увеличением средней продолжительности жизни в ближайшем будущем получит еще большее распространение. Замещение тазобедренного сустава искусственными компонентами или «протезом» позволяет избавить пациента от болевого синдрома, восстановить функцию и в конечном итоге вернуть ему возможность жить полноценной жизнью.
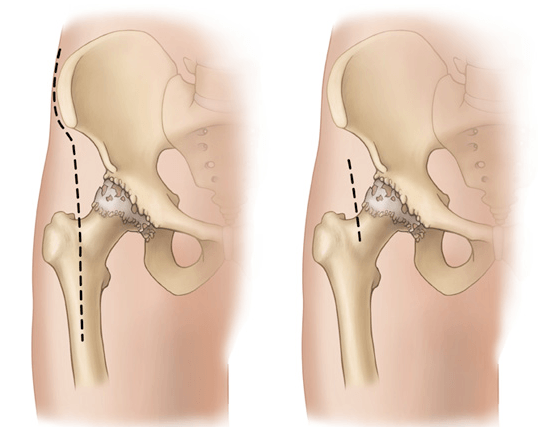
Традиционная техника операции, применяемая при тотальном эндопротезировании тазобедренного сустава, предполагает использование одного достаточно протяженного разреза, обеспечивающего возможность выполнения всех необходимых этапов операции.
Вариантом этого доступа является минимально инвазивный доступ, при котором производится один или два менее протяженных разреза.
Основной задачей минимально инвазивного вмешательства являются снижение выраженности послеоперационной боли и сокращение сроков реабилитации пациента. В отличие от традиционного эндопротезирования тазобедренного сустава, применение минимально инвазивных методик возможно не у всех пациентов. Этот и другие интересующие вас вопросы вы можете обсудить со своим хирургом.
При любом эндопротезировании тазобедренного сустава мы удаляем участки поврежденной и измененной кости и мягких тканей. При минимально инвазивном вмешательстве используется относительно небольшой хирургический доступ, связанный с мобилизацией и рассечением меньшего числа окружающих сустав мышц. Несмотря на эти различия, как тотальное, так и минимально инвазивное эндопротезирование тазобедренного сустава являются технически требовательными операциями и позволяют добиться хороших результатов только при наличии у хирурга и всей операционной бригады достаточного опыта выполнения подобных вмешательств.
Традиционное эндопротезирование
Традиционное эндопротезирование тазобедренного сустава предполагает:
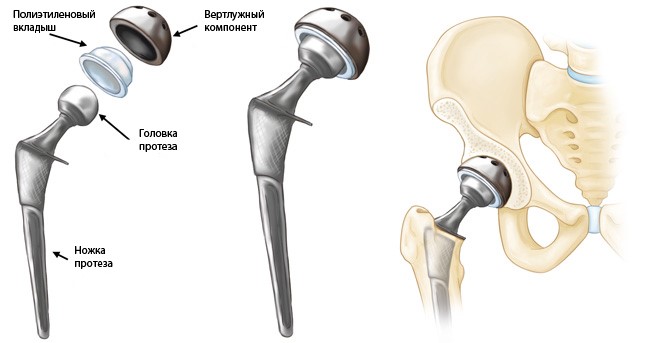
Слева: модульные компоненты тотального эндопротеза тазобедренного сустава. В центре: эндопротез в сборе. Справа: схема имплантированного эндопротеза тазобедренного сустава.
Минимально инвазивное эндопротезирование
При минимально инвазивном протезировании тазобедренного сустава основные этапы операции те же, что и при традиционном, однако объем мобилизуемых в ходе операции тканей в области тазобедренного сустава меньше. Компоненты протеза, используемые в ходе операции, ничем не отличаются от таковых при традиционном эндопротезировании. Однако для обработки вертлужной впадины и бедра используется специально созданный для минимально инвазивных вмешательств инструментарий.
Минимально инвазивное эндопротезирование тазобедренного сустава может выполняться с использованием одного или двух небольших доступов. Использование менее протяженных доступов способствует меньшей травматизации мягких тканей в области операции.
Операция с использованием одного доступа
При данном типе минимально травматичного эндопротезирования тазобедренного сустава хирург использует единственный доступ длиной 7-15 см. Протяженность разреза зависит от размеров пациента и сложности вмешательства.
Разрез обычно располагается по наружной поверхности тазобедренного сустава. Мышцы и сухожилия разделяются или отсекаются от бедра, однако в меньшей степени, чем при традиционном эндопротезировании. По завершении имплантации компонентов протеза мышцы рефиксируются обратно. Это ускоряет сроки реабилитации и позволяет предотвратить вывих эндопротеза.
Операция с использованием двух доступов
При данном типе минимально инвазивного эндопротезирования хирург использует два небольших доступа:
Выполнение операции с использованием двух доступов может потребовать интраоперационного рентгенологического контроля. Продолжительность вмешательства в таком случае может быть больше, чем эндопротезирования с использованием традиционного доступа.
Продолжительность пребывания пациентов в стационаре после минимально инвазивных вмешательств аналогична таковой при традиционном эндопротезировании — от 1 до 4 дней. Важнейшей частью восстановительного лечения является физическая реабилитация. Ваш лечащий врач или физиотерапевт предоставят вам весь необходимый комплекс упражнений, которые позволят максимально быстро восстановить объем движений в суставе и силу мышц.
Тотальное эндопротезирование тазобедренного сустава с использованием мини-доступов возможно не у всех пациентов. Перед тем как решить, возможна ли эта операция в вашем случае, лечащий врач должен провести всестороннее обследование и принять во внимание целый ряд факторов.
При прочих равных условиях минимально инвазивное тотальное эндопротезирование тазобедренного сустава возможно у пациентов худощавого телосложения, относительно молодого возраста, не имеющих тяжелой сопутствующей патологии и готовых активно участвовать в реабилитационном процессе.
Минимально инвазивные операции в меньшей степени подходят для пациентов с избыточной массой тела и пациентов, ранее уже перенесших хирургические вмешательства на тазобедренном суставе. Кроме того, риск возникновения проблем при минимально инвазивном эндопротезировании тазобедренного сустава может быть повышен у пациентов с выраженными деформациями тазобедренного сустава, у пациентов с хорошо развитой мускулатурой в области сустава и у пациентов с сопутствующей патологией, которая может отрицательно сказываться на сроках заживления послеоперационной раны.
Минимально инвазивное тотальное эндопротезирование тазобедренного сустава является развивающейся областью ортопедии, поэтому его отдаленные результаты, как и сроки службы установленных таким образом имплантов, требуют дальнейшего изучения.
Преимущества минимально инвазивного эндопротезирования тазобедренного сустава включают меньшую по сравнению с традиционным эндопротезированием операционную травму мягких тканей, способствующую сокращению сроков восстановления пациентов и более быстрому возвращению их к активной жизни. Имеющиеся на сегодняшний момент данные доказывают, что отдаленные результаты минимально инвазивных вмешательств, в отличие от результатов эндопротезирования тазобедренного сустава с использованием традиционного доступа, гораздо лучше.
Как и традиционное эндопротезирование тазобедренного сустава, минимально инвазивное протезирование должно выполняться хорошо подготовленным, имеющим достаточный опыт хирургом. Наши хирурги-ортопед обязательно расскажут Вам о собственном опыте проведения подобных вмешательств, возможных рисках и преимуществах различных методик операций, которые могут быть использованы в вашем конкретном случае.
Видео о нашей клинике травматологии и ортопедии
Новый метод замены тазобедренного сустава
Новый метод операции по замене тазобедренного сустава не требует разрезать мышцы бедра. Такой подход гарантирует значительно более безболезненное и быстрое выздоровление.
Кому подходит новая методика, и как быстро происходит возвращение к нормальной жизни?
Ежегодно в Израиле выполняется около 4000 операций по замене тазобедренного сустава. Основной причиной служит стирание суставного хряща, от которого в той или иной степени страдает до 80% населения в возрасте 65 лет и старше. Встречаются и другие причины, такие как перелом шейки бедра, врожденные пороки и воспалительные заболевания суставов.
Среди всех имеющихся на сегодня методов лечения первое место принадлежит хирургии как наиболее эффективной, обеспечивающей более 90% успеха. Консервативный подход, включающий противовоспалительные препараты, физиотерапию и внутрисуставные инъекции стероидов дают лишь временное снижение болей и облегчение при ходьбе, однако они не в силах остановить разрушение или восстановить внутрисуставной хрящ. Поэтому в большинстве случаев пациент со временем вынужден идти на операцию.
Классический хирургический метод предусматривает проведение операции под общим наркозом или эпидуральной анестезией. Хирург выполняет разрез длиной 10-20 см на внешней стороне бедра, рассекая мышечную ткань и открывая доступ к суставу. Он извлекает разрушенную головку сустава и заменяет ее искусственным протезом, изготовленным их хромово-кобальтового сплава или керамики.
Послеоперационное восстановление протекает в условиях больницы. Пациент пользуется, в зависимости от своего состояния и рекомендаций врача, сначала инвалидным креслом, затем специальными ходунками и костылями. С помощью физиотерапевтов и специалистов по лечебной физкультуре он учится ходить с новым суставом, постепенно увеличивая объем движений.
Новый способ операции: малоинвазивный подход
Новый метод операции по замене тазобедренного сустава, применяемый в Израиле, предусматривает хирургический подход через переднюю часть бедра, а не с боку или со спины, как этого требуют традиционные хирургические способы.
Новый подход позволяет не разрезать мышцы и связки, что самым благотворным образом сказывается на послеоперационном восстановлении, избавляя пациента от таких осложнений как укорочение оперированной конечности и связанное с этим нарушение симметрии таза. Реабилитация протекает без сильных болей и в целом проходит значительно быстрее и легче.
Новая методика является в целом менее травматичной для организма. Кроме того, она обеспечивает более устойчивое положение искусственного сустава, гарантирует равную длину конечностей после операции и отменяет многие из противопоказаний, которые препятствовали выполнению операции у значительного числа пациентов, особенно в старшей возрастной группе.
Послеоперационный период протекает у каждого пациента индивидуально, однако в среднем полное возвращение к обычному образу жизни происходит в течение двух месяцев и не требует других поддерживающих мероприятий, кроме физиотерапии.