какие симптомы когда ломаешь ногу
Как ушиб отличить от перелома
Поскользнулся на обледеневшем тротуаре либо споткнулся, упал – и почувствовал резкую боль. Что это? Ушиб или, возможно, перелом?
Надо ли срочно отправляться в травмпункт или можно обойтись домашними средствами? Попробуем разобраться.
Ушиб – что это?
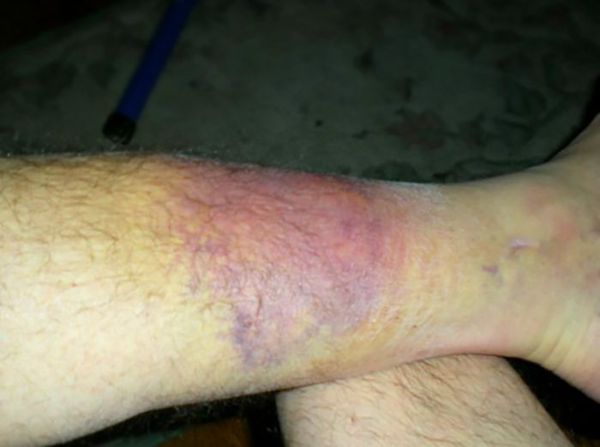
Ушиб – это травма, при которой не происходит нарушения целостности и структуры тканей. При ушибе нет большой открытой раны или сильного кровотечения, возможны только ссадины, которые быстро проходят. А вот кровоподтек вполне вероятен. Он вызван внутренним кровоизлиянием: сдавленные при ушибе ткани прижимаются к костям, повреждают кровеносные сосуды и последние лопаются. Результат – сине-багровое пятно, которое со временем становится желто-зеленым.
Еще один признак – отек, образующийся на месте ушиба, который ограничивает движения в поврежденном органе.
И конечно, основным проявлением ушиба бывает боль – разная по интенсивности, от небольшой до сильнейшей.
Как проявляется перелом?
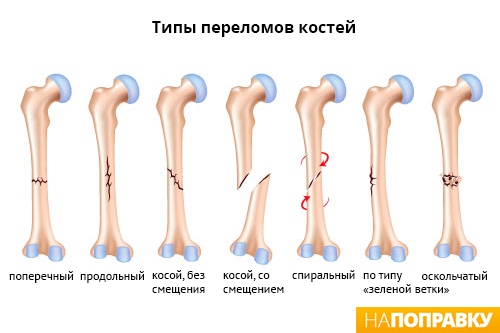
При переломе полностью либо частично (трещина) повреждается костная ткань. Травмированная кость может в некоторых случаях разрывать кожу, выходя на поверхность, – это открытый перелом.
При закрытом переломе отломки кости могут смещаться (тогда говорят о переломе со смещением) либо оставаться на месте (перелом без смещения).
Перелом характеризуется в первую очередь болью, резкой и сильной в момент получения травмы, иногда даже можно слышать характерный хруст ломающейся кости.
В случае перелома тоже возможны отек и кровоподтек. И все же отличия его от ушиба имеются.
Как отличить?
Понятно, что открытый перелом виден сразу – по костям, торчащим из раны. Трудности возникают при определении закрытого перелома, особенно если отломки кости не сместились.
Боль от ушиба постепенно утихает, и через пару часов наступает облегчение. Если же на травмированный участок положить лед, то отек спадет.
При переломе отек не спадает, а боль не уменьшается и может даже усилиться.
Если сломана рука или нога, то опереться на поврежденную конечность невозможно, если поврежден палец, то его никак не согнуть. При ушибе стопы можно ходить, правда, с сильной болью. Если стопа сломана, то невозможно и шагу ступить.
Сломанное ребро дает о себе знать болью при любых движениях туловища, кашле и даже вдохе.
Если перелом со смещением и отломок кости расположен близко к коже, то он может выступить под кожей в виде выпуклости, болезненной при касании. Сломанная рука (нога) висит или неестественно согнута. В месте травмы может наблюдаться патологическая подвижность кости. Если ушиб сильный, порваны мышцы, конечность тоже может не действовать, ее нельзя согнуть
Определить перелом можно с помощью синдрома осевой нагрузки. Травмированного просят попробовать опереться на больную руку, перенести вес тела на больную ногу, сжать кулак и постучать по нему, то есть приложить силу к травмированной кости в продольном направлении. При переломе это вызовет сильнейшую боль, если же это ушиб, то боли не будет.
Это связано с тем, что при переломе повреждается надкостница, а в ней расположено большое число нервных рецепторов. Они и вызывают боль.
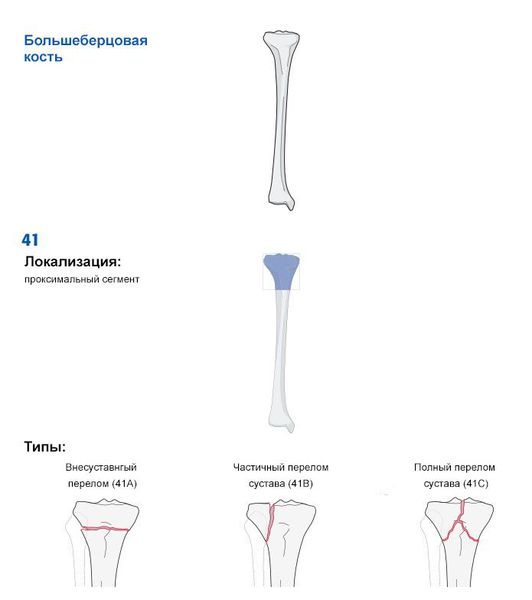
Что такое перелом голени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вахитов-Ковалевич Р. М., травматолога со стажем в 7 лет.
Определение болезни. Причины заболевания
Распространённость
Причины переломов голени
Повреждения голени чаще всего происходят при автодорожных авариях, падении с высоты, занятиях спортом, катании на коньках и на лыжах.
При переломе голени нередко повреждается несколько костей, например:
Чем быстрее оказана медицинская помощь и при необходимости проведена операция, тем реже развиваются осложнения.
Симптомы перелома голени
Один из первых признаков перелома — это острая боль, которая возникает из-за повреждения мягких тканей. Чаще всего она не проходит, даже если нога зафиксирована и не двигается, и стихает только после медицинской помощи.
Боль локализуется в зоне перелома и усиливается при прикосновении или надавливании. При движениях она может распространяться выше по ноге, но, как правило, человек этого не замечает, потому что боль слишком сильная.
Нарастающий отёк мягких тканей — второй характерный симптом, который развивается в первые часы после травмы. При отёке часто возникает местная ишемия, т. е. ухудшается кровообращение из-за сужения или полной закупорки просвета артерии. Кроме того, из-за отёка в области перелома развивается дополнительное раздражение, повреждаются мягкие ткани и усиливается боль.
Гематома образуется в месте перелома вслед за отёком из-за повреждения мелких сосудов окружающих и костных тканей. Гематома усиливает отёк и боль, поэтому пока не остановится внутреннее кровотечение, отёк будет нарастать — так замыкается круг симптомов. Чтобы его прервать, ногу нужно зафиксировать.
Деформация ноги и невозможность опереться всегда сопровождают переломы голени. Заметить их можно сразу после травмы.
Характерное потрескивание отломков (крепитация), щелчки и выраженный хруст в области травмы — это достоверные признаки перелома голени. Патологическая подвижность голени, нетипичные движения в ноге, которые вызывают острую боль, также свидетельствуют о переломе. Обычно из-за сильной боли пациенты максимально щадят ногу, стараются не шевелить ею и не дают к ней прикоснуться.
Патогенез перелома голени
Выделяют два вида проявлений перелома голени: местные, возникшие в травмированной ноге, и системные, затрагивающие весь организм.
Мышцы голени в момент травмы рефлекторно сокращаются, что усугубляет перелом: острые костные отломки смещаются и повреждают мышечную ткань. Чем толще кость и сильнее развит мышечный каркас, тем вероятнее, что костные отломки сместятся.
При непроизвольном сокращении мышц из повреждённых мелких сосудов начинается кровотечение. В зоне перелома появляется гематома, развивается отёк мягких тканей и боль усиливается.
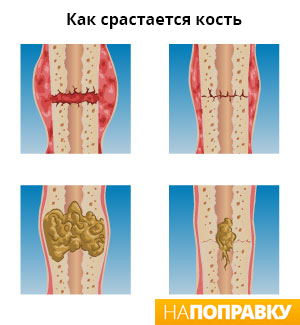
Вне зависимости от типа перелома, примерно с 10-го дня гематома становится основой для костной мозоли. Костная мозоль — это будущая соединительная ткань, которая при заживлении преобразуется в кость. Период образования мозоли длится до двух недель, в это время могут возникать системные проявления перелома: обостряются хронические заболевания, повышается температура и систолическое (верхнее) давление.
В дальнейшем, благодаря активному кровоснабжению и доставке минеральных элементов, формируется вторичная костная мозоль и перелом срастается.
Важную роль в сращении перелома играет кровоснабжение кости, наличие костных отломков, расстояние между ними и тип фиксации. Переломы без осколков срастаются лучше, чем оскольчатые. Осколки, как правило, лишены кровоснабжения и отдалены друг от друга, поэтому такие переломы считаются сложными и плохо заживают.
При множественных переломах костей голени, обширной кровопотере, длительном травмирующем воздействии и интенсивной боли может развиться травматический шок, при котором нарушаются функции нервной системы, ухудшается кровообращение и дыхание, что усугубляет патогенез перелома.
Классификация и стадии развития перелома голени
По сообщению перелома с окружающей средой и повреждением мягких тканей выделяют:
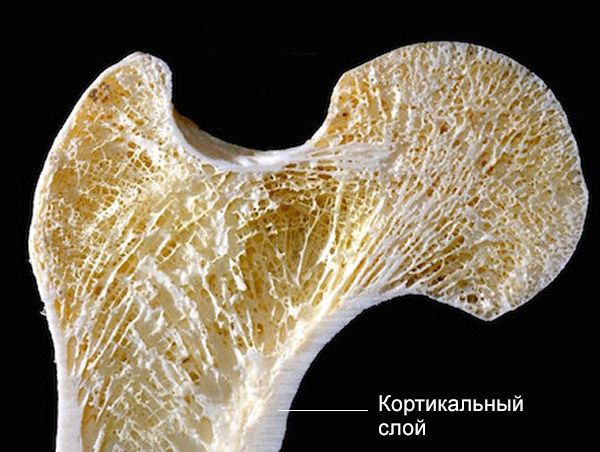
По повреждению кортикального слоя (самой прочной части костной ткани):
Чаще всего при неполном переломе появляется боль и выраженный отёк. Нога подвижна и не деформирована, хруста отломков нет. В народе такой перелом называют «трещиной».
По локализации перелома:
По смещению костных отломков переломы бывают:
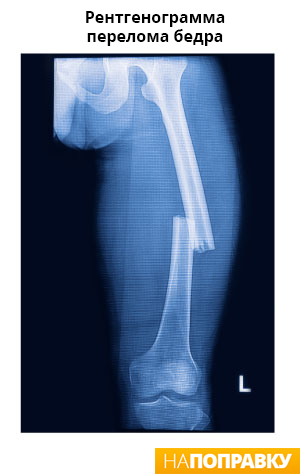
По прохождению линии перелома по кости (заметно только на рентгенограмме):
Чтобы упростить постановку диагноза, оценить тяжесть и прогноз травмы, Ассоциацией остеосинтеза была создана универсальная классификация переломов длинных трубчатых костей (AO ASIF Trauma).
Осложнения перелома голени
Все осложнения перелома голени могут быть разделены на две группы:
Местные, или локальные осложнения
Ложный сустав можно распознать по рентгенограмме: видна линия перелома, костные края становятся округлыми, ось кости нарушена. Главная опасность заключается в утрате опорной функции голени, из-за чего пациент не может полноценно ходить.
Общие, или системные осложнения
Такие осложнения могут быть опасны для жизни. К ним относятся:
Осложнения множественных травм носят комплексный характер: повреждается несколько костей или органов, например перелом ноги может сочетаться с черепно-мозговой травмой.
Диагностика перелома голени
Сбор анамнеза и осмотр
Диагностика всех видов травм начинается со сбора анамнеза — врач спрашивает, какие действия привели к перелому и что делал пациент после травмы.
Затем проводится физикальный осмотр и уточняются симптомы. Выделяют два вида признаков перелома:
Чем больше выявлено достоверных симптомов, тем вероятнее перелом костей голени.
Инструментальные методы диагностики
Шок, вынужденное неестественное положение ноги из-за боли, наличие шин и фиксаторов затрудняют диагностику перелома. Если металлические шины или фиксаторы мешают сделать качественный снимок, то их придётся снять. Когда положение ноги не позволяет сделать снимок, её вправляют под местной анестезией.
В некоторых случаях, если требуется детальная диагностика нескольких сегментов голени или пациент находится в тяжёлом состоянии, показана компьютерная томография с 3d-реконструкцией кости. Исследование можно проводить и при вынужденном положении конечности, но такой томограф есть не во всех клиниках. Поэтому в некоторых случаях, если информации недостаточно, делаются уточняющие прицельные рентгеновские снимки отдельных сегментов кости.
К дополнительным методам диагностики относятся:
Перечисленные диагностические методы применяются в тех случаях, когда причинно-следственная связь между переломом и предшествующими событиями недостаточно ясна. К примеру, если из-за резкого подъёма с кровати возник оскольчатый перелом обеих костей голени.
Лабораторная диагностика
Лабораторные методы при диагностике травм голени вторичны, они позволяют оценить общее состояние пациента и решить, нужно ли ему ложиться в больницу.
Лечение перелома голени
При поступлении в стационар проводят следующие процедуры:
Далее лечение сводится к основным принципам травматологии:
Консервативное лечение
При консервативном лечении пациенту накладывают гипсовую повязку. Повязки могут быть как классическими, так и из полимерных материалов. Тип повязки на сращение перелома не влияет, важно качество наложения и адекватная фиксация. От материала зависит только удобство ношения повязки. Фиксаторы в остром периоде практически не используются.
Общие рекомендации по ношению гипса:
Гипс можно снимать только после того, как кости срослись (это видно на рентгенограмме). В среднем это происходит через 3–3,5 месяца.
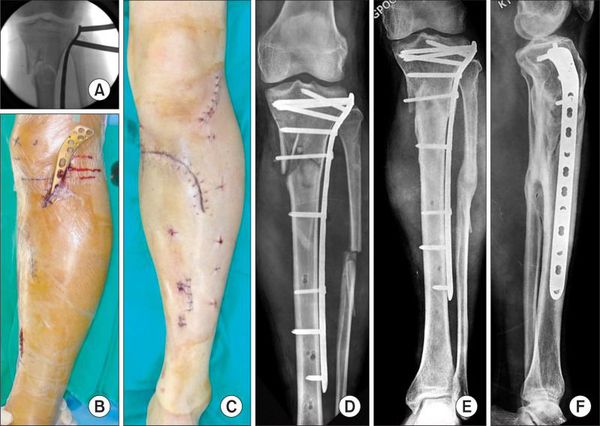
Хирургическое лечение
Хирургическое лечение состоит в открытой репозиции костных фрагментов и остеосинтезе — операции, при которой восстанавливают правильную ось ноги и придают отломкам нужное положение. Процедура проводится под общей анестезией. Подходящую технику остеосинтеза врач подбирает в зависимости от участка перелома.
При использовании металлоконструкций кости голени сращиваются в среднем через 3–3,5 месяца после операции. Удалять конструкции по медицинским показаниям можно не ранее, чем через полгода. К таким показаниям относятся риск перфорации кожи и травмы мягких тканей. Также конструкцию нужно убрать, если она мешает разработке сустава, сдвинулась или поломалась.
Если конструкция мешает пациенту, её можно удалить, но не раньше, чем через год.
Аппараты внешней фиксации, например стержневые фиксаторы или аппарат Илизарова, применяют только временно, пока состояние пациента нестабильно и нельзя провести операцию.
Прогноз. Профилактика
При переломе большеберцовой кости отломки чаще всего смещаются и кость долго сращивается. Большинство переломов диафиза голени, как правило, хорошо фиксируются как при консервативном лечении, так и при оперативном. Хуже заживает перелом нижней трети и опорной площадки голени. Непредсказуемы исходы множественных переломов костей голени и переломы обеих ног.
В целом, если выбрана правильная тактика лечения и своевременно проведена операция, то большинство переломов сращиваются за 3–3,5 месяца.
Реабилитация
После лечения пациенту рекомендуется:
Перелом ноги
Обзор
При подозрении на перелом ноги немедленно обратитесь в ближайшую больницу или травмпункт. Позвоните по телефону скорой помощи — 03 со стационарного телефона, 112 — с мобильного, если не в состоянии идти самостоятельно.
Нога при переломе сильно болит, имеет припухлость или кровоподтёки. Опираться на неё при ходьбе становится невозможно. Если перелом тяжелый, нога имеет неправильную форму, сломанная кость может даже проткнуть кожные покровы.
Возможно, был хруст в момент получения перелома, и шок и боль, полученные в результате перелома ноги, могут стать причиной ощущения слабости, головокружения или чувства общего недомогания.
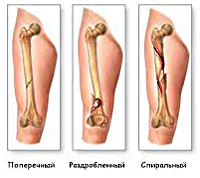
Типы переломов ноги
Некоторые переломы ног более серьезны, нежели другие — это зависит от локализации (местоположения) перелома, механизма перелома и наличия повреждений окружающих тканей. Самые распространённые типы переломов описаны ниже.
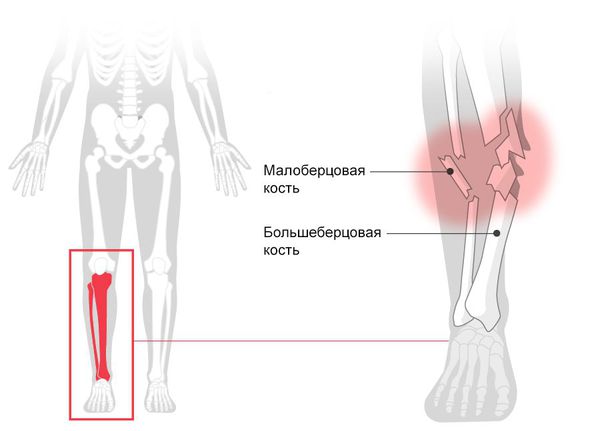
Нога состоит из четырех костей:
Перелом верхней части бедренной кости обычно классифицируется, как перелом шейки бедра. Сломанная лодыжка может вовлечь в перелом основание большеберцовой и малоберцовой костей.
Как лечится перелом ноги
В первую очередь, врач даст вам болеутоляющее и затем может зафиксировать ногу в шине, чтобы обеспечить ее постоянное положение и предотвратить дальнейшее повреждение. При сильных болях вам могут дать ингаляционные или внутривенные (через капельницу) обезболивающие. Для определения перелома часто необходим рентген.
Компрессионный перелом или перелом без смещения (когда кость остается в нормальном положении) обычно фиксируется с помощью гипса. Повязка не может быть немедленно наложена, если присутствует серьезный отёк, в таком случае обычно используется шина.
Если кости разошлись (сместились), тогда для возвращения их в нормальное положение используют закрытую репозицию.Седативные (успокоительные) средства иногда применяются перед процедурой, а местная или регионарная анестезия используется для снижения чувствительности ноги. В некоторых случаях необходима общая анестезия (что означает, что вы будете находиться в состоянии сна во время проведения процедуры). Как только кости встанут в правильное положение, накладывают гипс.
Большинство тяжелых переломов лучше всего лечится хирургическим путём, это помогает выставить кости в правильное положение и зафиксировать их. Хирурги могут фиксировать кости спицами, пластинами, винтами во время открытой репозиции (внутренняя фиксация). Используемые металлические элементы обычно не удаляются, если они не вызывают проблем.
В редких случаях внешний каркас (аппарат внешней фиксации) прикрепляется к сломанным костям с помощью металлических болтов, чтобы помочь зафиксировать их в определенном положении. Такой каркас снимается сразу после заживления перелома. После хирургического вмешательства накладывают гипсовую повязку, чтобы процесс восстановления кости проходил без нарушений (см. выше).
Вам будет назначен повторный осмотр в травмпункте или больнице, чтобы врач смог отследить, как продвигается срастание перелома. Осмотр обычно назначается в течение одной или двух недель после наложения гипса.
Тяжелые переломы обычно заживают в течение 3 — 6 месяцев, но могут, впоследствии, потребовать последующих осмотров у врача каждые несколько месяцев в течение года или более. Для контроля выздоровления часто необходимо делать рентгеновские снимки.
Восстановление (реабилитация) после перелома ноги
Врач даст вам советы, насколько вы сможете нагружать свою ногу, и когда можно будет на неё опираться.
Незначительный перелом заживает за 6 — 8 недель и вы, вероятно, должны будете в течение этого времени использовать костыли или инвалидное кресло, пока вновь не сможете опираться на ногу. В больнице вам покажут, как безопасно использовать любое оборудование, облегчающее передвижение.
Более тяжелые переломы могут потребовать от 3 до 6 месяцев для полного выздоровления. Некоторые переломы могут потребовать ещё больше времени, особенно открытые или оскольчатые переломы.
В больнице вам могут назначить физиотерапию, чтобы поддержать или восстановить мышечную силу, подвижность и гибкость. Процедуры будут включать в себя определенные упражнения, которые вы будете выполнять до и после снятия шины. Важно следовать рекомендациям физиотерапевта, чтобы ускорить выздоровление. Кальций при переломах – также способствует более быстрому восстановлению.
Боль, вызванная травмой, обычно прекращается прежде, чем кость полностью срастётся, поэтому стремитесь постепенно наращивать регулярные физические нагрузки, особенно — физические упражнения или домашние дела.
Вы не должны садиться за руль, пока вам не сняли шину. Обратитесь за советом к своему врачу, чтобы узнать, когда вы снова сможете сесть за руль.
Осложнения перелома ноги
Существует риск развития осложнений до, во время или после хирургического лечения перелома ноги. Они включают:
В редких случаях кость, возможно, не срастется правильно, что может потребовать проведение дополнительной операции. Это может быть вызвано неправильным выставлением положения кости во время проведения хирургической операции, попыткой перенести слишком большой вес на кость прежде, чем перелом срастётся, особенностями травмы или курением.
К какому врачу обратиться при переломе?
Обратитесь в ближайший травмпункт, если подозреваете, что сломали ногу. Лечением этого вида переломов занимается травматолог, которого можно выбрать, ознакомившись с отзывами у нас на сайте.
Перелом ноги – это нарушение целостности одной или нескольких костей нижней конечности в результате травмы. Является чрезвычайно широко распространенным повреждением. Тяжесть, сроки и методы лечения, а также отдаленные последствия могут существенно различаться в зависимости от уровня и особенностей перелома. Общими признаками переломов ноги являются отек, боль, нарушение опоры и движений. Часто выявляется патологическая подвижность и крепитация. Для уточнения диагноза используют рентгенографию и КТ, в отдельных случаях назначают МРТ и артроскопию. Возможно как консервативное, так и оперативное лечение.
МКБ-10
Общие сведения
Перелом ноги – чрезвычайно распространенная травма. По статистике, 45% от общего числа скелетных повреждений приходится на переломы нижних конечностей. Перелом ноги может быть изолированным или множественным либо наблюдаться в составе сочетанной травмы (политравмы). Возможны сочетания с переломами костей верхних конечностей, переломами таза, повреждениями грудной клетки, ЧМТ, повреждением почки, переломами позвоночника и тупой травмой живота. Лечение переломов ноги осуществляют врачи-травматологи. В зависимости от тяжести повреждения возможно как амбулаторное наблюдение, так и госпитализация в стационар. Применяются как консервативные методики, так и различные оперативные методы лечения.
Причины
Переломы ноги чаще являются следствием несчастных случаев в быту (например, падений на скользкой поверхности). Второе и третье места по распространенности занимают переломы ног вследствие автодорожных происшествий и падений с высоты. Кроме того, причиной травмы могут становиться криминальные инциденты, а также производственные или природные катастрофы.
Классификация
Переломы ноги могут быть полными и неполными (трещины). Переломы ног, сообщающиеся с внешней средой через рану на коже, называются открытыми. Если раны нет, перелом является закрытым. В зависимости от особенностей линии излома и характера отломков в травматологии выделяют следующие виды переломов ног:
С учетом уровня перелома ноги выделяют:
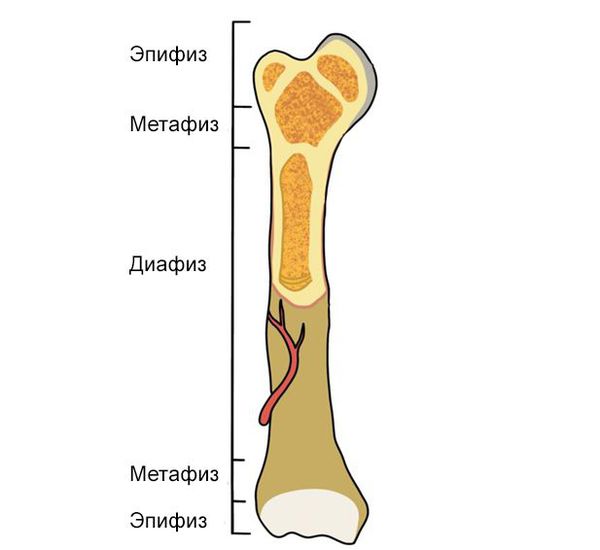
Травмы проксимального и дистального концов кости могут быть внутрисуставными (эпифизарными) или околосуставными (метафизарными). При внутрисуставных переломах ног наблюдаются сопутствующие повреждения различных суставных структур, в том числе – хряща, капсулы и связок. Возможно сочетание с подвывихом либо вывихом. Околосуставные переломы ног образуются в переходной зоне между суставным концом и диафизом и нередко бывают вколоченными. Диафизарные переломы возникают в средней части кости и обычно сопровождаются смещением отломков.
Виды перелома ноги
Переломы бедра
Перелом бедра – тяжелая травма, сопровождающаяся выраженным болевым синдромом и значительной кровопотерей вследствие кровотечения из отломков. Тяжесть повреждения и необходимость фиксации фрагментов с использованием скелетного вытяжения или массивной гипсовой повязки обуславливает резкое снижение подвижности больных, что, особенно при наличии других травм или сопутствующих заболеваний, может становиться причиной развития опасных осложнений, в том числе – пролежней и застойной пневмонии. В первые трое суток после травмы возможна жировая эмболия.
Переломы шейки бедра являются внутрисуставными и чаще возникают у пожилых пациентов, страдающих остеопорозом. Перелом ноги образуется вследствие падения дома или на улице, при значительном снижении прочности кости ее целостность может нарушиться даже при неловком повороте в постели. Пациент жалуется на умеренную боль в области сустава, боль усиливается при движениях. Нога развернута кнаружи, в положении на спине больной не может самостоятельно приподнять пятку над постелью. При смещении отломков выявляется укорочение конечности. Отек области повреждения, как правило, незначительный.
Диагноз подтверждают при помощи рентгенографии тазобедренного сустава. Из-за недостаточного кровоснабжения шейка бедра плохо срастается, полноценной костной мозоли, как правило, не образуется, отломки «схватываются» между собой соединительной тканью, что обуславливает высокий процент выходов на инвалидность. С учетом данного обстоятельства предпочтительным способом лечения при таких переломах ноги является операция – остеосинтез трехлопастным гвоздем, эндопротезирование или костная аутопластика.
Если общее состояние не позволяет провести хирургическое вмешательство, используют скелетное вытяжение. Больным старческого возраста накладывают гипсовый сапожок с поперечной планкой, исключающей вращение конечности. Это позволяет обеспечить образование фиброзной мозоли при сохранении достаточной физической активности пациента.
Вертельные переломы являются внесуставными и чаще образуются у больных трудоспособного возраста. Признаки перелома ноги те же, что и при повреждении шейки бедра, однако симптоматика выражена ярче, наблюдается более выраженный болевой синдром и значительный отек травмированной области. Для диагностики также используется рентгенография тазобедренного сустава. Подобные повреждения обычно хорошо срастаются без операции. Пациенту на 8 недель накладывают скелетное вытяжение, а затем заменяют его гипсовой повязкой. Для ранней активизации больных могут использоваться различные оперативные методики, в том числе – остеосинтез пластиной, трехлопастным гвоздем или винтами.
Возникает резкая боль и значительный отек, на коже могут появляться кровоподтеки. Конечность укорочена, бедро деформировано, выявляется крепитация, патологическая подвижность. В отдельных случаях возможен травматический шок. Для подтверждения диагноза назначается рентгенография бедра. Лечение консервативное или оперативное. На этапе поступления для предотвращения развития шока осуществляется качественное обезболивание. Потом накладывается скелетное вытяжение либо осуществляется остеосинтез бедра пластиной, штифтом или стержнем.
Мыщелковые переломы бедра являются внутрисуставными. Чаще встречаются у пожилых, возникают при падении или ударе по колену. Сопровождаются резкой болью в области колена и нижней части бедра. Опора и движения ограничены. Коленный сустав отечен, определяется гемартроз. При переломах мыщелков со смещением наблюдается отклонение голени внутрь либо кнаружи. Для уточнения диагноза назначают рентгенографию коленного сустава. При поступлении сустав пунктируют, затем накладывают гипс или скелетное вытяжение. Если отломки невозможно сопоставить, проводят операцию – остеосинтез винтами, пластиной или болтами-стяжками.
Переломы голени
Переломы голени – самые распространенные переломы ног. Возникают в результате высокоэнергетического воздействия, например, автотранспортного происшествия либо падения с высоты. Исключение – переломы лодыжек, которые, как правило, образуются при подворачивании ноги. Могут выявляться у людей любого возраста, однако, в целом наблюдается преобладание пациентов трудоспособного возраста.
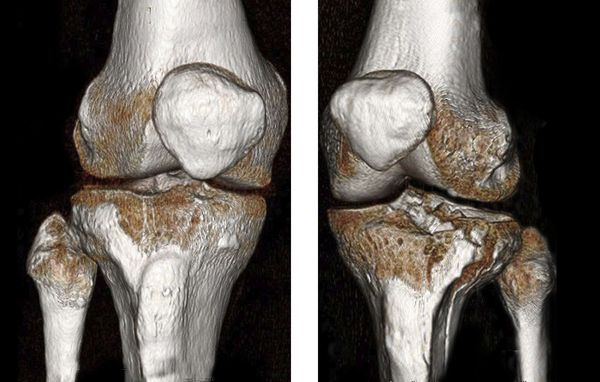
Переломы мыщелков большеберцовой кости являются внутрисуставными и чаще возникают вследствие падения с высоты. Возможны как изолированные переломы внутреннего или наружного мыщелка, так и одновременный перелом двух мыщелков. Коленный сустав отечен, в нем определяется гемартроз. Движения и опора болезненны, резко затруднены. Диагноз уточняют на основании рентгенографии, реже используют МРТ коленного сустава. Лечение – пункция, блокада места перелома, при переломах ноги без смещения осуществляют иммобилизацию гипсовой повязкой, при повреждениях со смещением накладывают скелетное вытяжение либо выполняют операцию (остеосинтез пластинами, винтами или аппаратом Илизарова).
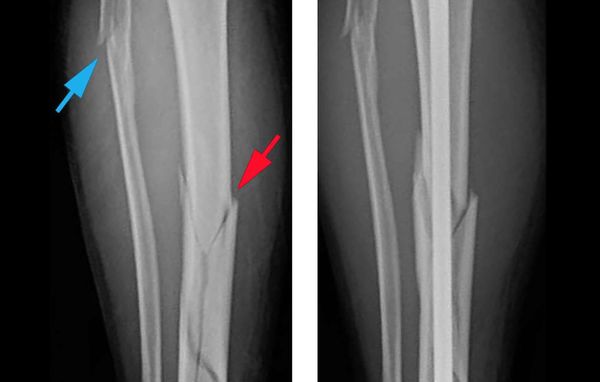
Диафизарные переломы костей голени. Образуются в результате прямой либо непрямой высокоэнергетической травмы. Возможен перелом только большеберцовой или только малоберцовой кости либо перелом обеих костей голени (самый распространенный). При переломах одной кости смещения отломков не наблюдается, либо оно менее выраженное и проще поддается коррекции, поскольку вторая кость остается целой и удерживает сломанную в относительно правильном положении. Переломы обеих костей – более тяжелые, при них чаще возникает выраженное смещение и чаще требуется хирургическое вмешательство.
Повреждение проявляется болью и выраженным отеком. Наблюдается патологическая подвижность, крепитация. Опора невозможна, движения сильно затруднены. Диагноз подтверждают при помощи рентгенографии. Лечение переломов одной из костей голени чаще консервативное – при необходимости проводят репозицию, затем накладывают гипс. Лечение повреждений обеих костей голени может быть консервативным или оперативным. В первом случае на 4 недели накладывают скелетное вытяжение, а затем осуществляют иммобилизацию гипсовой повязкой. Во втором выполняют очаговый остеосинтез с использованием блокируемых стержней, винтов, реже – пластин, либо внеочаговый остеосинтез с наложением аппарата Илизарова.
Переломы лодыжек – очень распространенное повреждение. Такие переломы ног чаще возникают при подворачивании стопы, реже являются следствием прямого удара в область сустава. Возможен перелом одной лодыжки (внутренней или наружной), перелом обеих лодыжек (двухлодыжечный перелом) и перелом обеих лодыжек в сочетании с повреждением заднего либо переднего края большеберцовой кости (трехлодыжечный перелом). Травма может сопровождаться или не сопровождаться подвывихом, смещением отломков и разрывом связок. В большинстве случаев, чем больше лодыжек сломано – тем выше вероятность наличия отягчающих моментов (подвывих, смещение и т. д.).
Возникает резкая боль. Область сустава отечна, движения и опора резко затруднены или невозможны. При подвывихе и смещении фрагментов выявляется деформация области повреждения. Диагноз подтверждают при помощи рентгенографии голеностопного сустава. Лечение – обезболивание, репозиция, гипс. Срок иммобилизации определяется, исходя из количества сломанных лодыжек (по 4 недели на каждую лодыжку), то есть 4 недели при однолодыжечных переломах, 8 – при двухлодыжечных и 12 – при трехлодыжечных. При невозможности адекватного сопоставления фрагментов и устранения подвывиха показано хирургическое вмешательство – остеосинтез лодыжки винтами, пластинами или спицами.
Переломы костей стопы
Перелом пяточной кости обычно образуется при падении с высоты. Может быть внутри- или внесуставным, сопровождаться либо не сопровождаться смещением фрагментов. Пяточная область отечна, расширена, резко болезненна, опора невозможна. Для уточнения диагноза выполняют рентгенографию пятки. При переломах ноги без смещения накладывают гипс, при смещении осуществляют закрытую репозицию, в особо сложных случаях иногда монтируют аппарат Илизарова.
Переломы костей предплюсны – такие переломы ног встречаются достаточно редко, возникают в результате подворачивания ноги, падения или прямого удара. Сопровождаются болью, отеком стопы, затруднением опоры и движений. Диагноз подтверждают при помощи рентгенографии стопы. Лечение консервативное – гипс в течение 1-1,5 мес.
Переломы костей плюсны и пальцев – достаточно распространенные переломы ног. Чаще образуются вследствие удара или падения тяжелого предмета на стопу. Иногда наблюдается смещение. Дистальная часть стопы отечна, болезненна, опора затруднена. Для уточнения диагноза используют рентгенографию. Лечение обычно консервативное – гипсовая повязка (при наличии смещения – с предварительной репозицией). При невозможности удержать отломки в правильном положении производят фиксацию спицей.