какие существуют вирусы у человека
Что мы знаем о вирусах и методах защиты от них?
Что такое вирус?
Как устроен вирус?
В центре агента находится генетический материал РНК или ДНК, вокруг которого располагается белковая структура — капсид.
Капсид служит для защиты вируса и помогает при захвате клетки. Некоторые вирусы дополнительно покрыты липидной оболочкой, т.е. жировой структурой, которая защищает их от изменений окружающей среды.
Вирусолог Дэвид Балтимор объединил все вирусы в 8 групп, из которых некоторые группы вирусов содержат 1-2 цепочки ДНК. Другие же содержат 1 цепочку РНК, которая может удваиваться или достраивать на своей матрице ДНК. При этом каждая группа вирусов производит себя в различных органеллах зараженной клетки.
Вирусы имеют определенный диапазон хозяев, т.е. он может быть опасен для одних видов и абсолютно безвреден для других. Например, оспой болеет только человек, а чумкой только некоторые виды плотоядных. Вирус не способен выжить сам по себе, поэтому активируется только в хозяйской клетке, используя ее ресурсы и питательные вещества. Цель вируса — создание множества копий себя, чтобы инфицировать другие клетки!
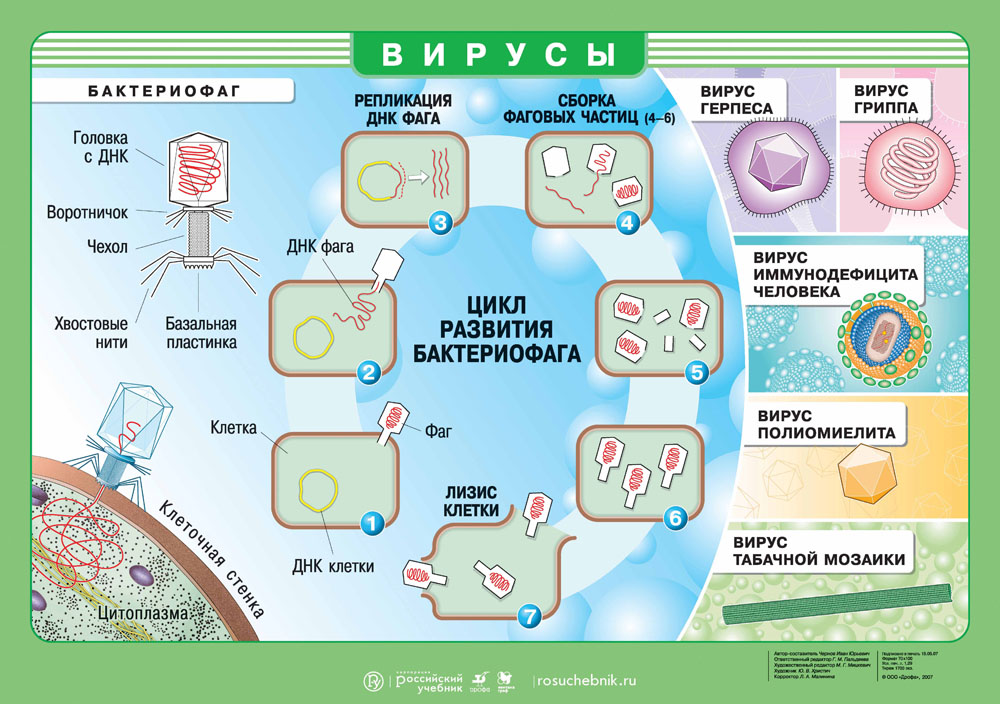
Вирусы. Цикл развития бактериофага. Скачать наглядное пособие в большом разрешении можно здесь.
Как вирус попадает в организм?
Геном вируса встраивается в одну из органелл или цитоплазму и превращает клетку в настоящий вирусный завод. Естественные процессы в клетке нарушаются, и она начинает заниматься производством и сбором белка вируса. Этот процесс называется репликацией. И его основная цель — это захват территории. Во время репликации генетический материал вируса смешивается с генами клетки хозяина — это приводит к активной мутации самого вируса, а также повышает его выживаемость. Когда процесс репликации налажен, вирусная частица отпочковывается и заражает уже новые клетки, в то время как инфицированная ранее клетка продолжает производство.
«Для проникновения в клетку белки поверхности вируса связываются со специфическими поверхностными белками клетки. Прикрепление, или адсорбция, происходит между вирусной частицей и клеточной мембраной. В мембране образуется дырка, и вирусная частица или только генетический материал попадают внутрь клетки, где будет происходить размножение вируса. Сегодня ученые всего мира сделали важное открытие о том, что заражение коронавирусом людей преклонного возраста объясняется тем, что у пожилых людей накапливается специфический белок, который помогает COVID-19 проникать внутрь клетки эпителия».
Выход вируса
Скорость распространения вирусной инфекции
Вирусная латентность
Как вирус распространяется?
Почему с вирусами так тяжело бороться?
Сегодня людям уже удалось победить некоторые вирусы, а некоторые взять под жесткий контроль. Например, Оспа (она же черная оспа). Болезнь вызывается вирусом натуральной оспы, передается от человека к человеку воздушно-капельным путем. Больные покрываются сыпью, переходящей в язвы, как на коже, так и на слизистых внутренних органов. Смертность, в зависимости от штамма вируса, составляет от 10 до 40 (иногда даже 70%), На сегодняшний день вирус полностью истреблен человечеством.
Кроме того, взяты под контроль такие заболевания, как бешенство, корь и полиомиелит. Но помимо этих вирусов существует масса других, которые требуют разработок или открытия новых вакцин.
Коронавирус
К наиболее распространенным симптомам COVID-19 относятся повышение температуры тела, сухой кашель и утомляемость. К более редким симптомам относятся боли в суставах и мышцах, заложенность носа, головная боль, конъюнктивит, боль в горле, диарея, потеря вкусовых ощущений или обоняния, сыпь и изменение цвета кожи на пальцах рук и ног. Как правило, эти симптомы развиваются постепенно и носят слабо выраженный характер. У некоторых инфицированных лиц болезнь сопровождается очень легкими симптомами.
Поскольку пока не изобретено вакцины от COVID-19, в целях защиты от инфекции самым важным для нас является соблюдение гигиены.
Гигиена — раздел медицины, изучающий влияние жизни и труда на здоровье человека и разрабатывающая меры (санитарные нормы и правила), направленные на предупреждение заболеваний, обеспечение оптимальных условий существования, укрепление здоровья и продление жизни.
Сегодня следует соблюдать определенные правила гигиены:
«Мы пытались рассказать Вам не только о существующих научных фактах о вирусах, но и показать, что определенные знания помогают нам в нынешней практической ситуации сохранить свое здоровье и здоровье своих близких. Мы понимаем, что сегодня коронавирус может находиться практически везде: на поверхностях любых предметов, в окружающей среде и т.д. Поэтому самоизоляция – это один из важнейших способов защиты от инфекции. Находясь дома, вы защищаете не только свое здоровье, но и помогаете медикам и ученым, которые сражаются с этим вирусов и день и ночь. Ведь, чем меньше шансов у нас с вами заболеть, тем больше шансов появляется у них, чтобы победить коронавирус. Пожалуйста, оставайтесь дома и соблюдайте режим самоизоляции и нормы гигиены».
Убить невидимого убийцу. Все о вирусах и методах борьбы с ними
Алевтина Боголюбова-Кузнецова СПИД.ЦЕНТР
Вирусы у всех на слуху. С одними мы неизбежно сталкиваемся лично, например, с вирусами гриппа или теми, что вызывают простуду. Другие будоражат медицинское сообщество, наводняют новости и становятся зловещими прообразами для популярной литературы и кино.
И это неудивительно хотя бы потому, что вирусы — штука довольно непонятная. Неясно даже, считать их живыми или нет. С одной стороны, это просто хрупкий набор молекул, который не может существовать автономно, без живой клетки. Он не производит и не накапливает энергии, а также не поддерживает постоянства внутренней среды — ее попросту нет. Но когда вирус попадает в клетку, он проходит жизненный цикл, копирует себя и эволюционирует. Невидимое глазу нечто существует в огромном количестве, постоянно меняется, переходит от одних хозяев к другим и причиняет страдания разной степени тяжести всему человечеству.
Как устроены вирусы?
Вирусная частица, или вирион, — это нуклеиновая кислота (ДНК или РНК) в обертке из белков. В некоторых случаях она покрыта дополнительным слоем липидов, «украденных» у клетки-хозяина. У вирусов есть своя классификация: царства, семейства и прочие таксоны (группы), за списком которых следит Международный комитет по таксономии вирусов. Самый большой таксон — реалм. Сейчас ученые выделяют четыре реалма, из которых три — ДНК-содержащие вирусы. К ним относятся, например, вирусы оспы, герпеса и папилломавирусы.
РНК-содержащие вирусы можно разделить на собственно РНК-вирусы и ретровирусы. Первые — это вирусы гриппа, бешенства, гепатита С, а также коронавирусы и вирус Эбола. Они содержат РНК и используют для размножения РНК-зависимую РНК-полимеразу, с ее помощью на исходной молекуле РНК сразу синтезируется новая. А к ретровирусам относится, например, ВИЧ. Он содержит РНК, но в ходе жизненного цикла она превращается в ДНК и встраивается в геном клетки-хозяина. После чего новая РНК синтезируется уже на основе молекулы ДНК — то есть так же, как у нас.
Как с ними бороться?
Можно выделить три стратегии борьбы с вирусами. Первая — «пожар проще предотвратить, чем потушить». Защититься от заражения можно по-разному, например, избегать незащищенного секса или контакта с зараженной кровью. Более изощренный способ — контроль природных резервуаров вируса: осушение болот (чтобы предотвратить вспышки желтой лихорадки), карантин, вакцинация или отстрел животных.
Еще одна стратегия — активная и пассивная иммунопрофилактика. Активная — это простая и всем знакомая вакцинация. Человеку вводят неактивную форму вируса или его кусочек, в организме срабатывает иммунный ответ и синтезируются антитела, которые защитят человека в будущем, если он когда-нибудь встретится с настоящим живым вирусом. Но вакцину не всегда можно создать, да и уже существующие порой не работают на все сто. Так, вакцина от гриппа защищает только от нескольких — самых распространенных в текущем сезоне — штаммов (видов) вируса. Пассивная иммунопрофилактика — это введение готовых антител тем, кто уже встретился с вирусом или с большой вероятностью сделает это. Такие лекарства существуют для респираторно-синцитиального вируса (рекомендованы недоношенным младенцам) и ветряной оспы (для людей с подавленным иммунитетом).
И, наконец, последняя стратегия на случай, если ничто не помогло и человек заболел, — антивирусные препараты. Их развитие подстегивали научный прогресс и насущные проблемы. Чтобы придумать противовирусный препарат, нужно сначала изучить вирус и его жизненный цикл и выбрать возможные мишени для атаки. Причем такие, чтобы они как можно сильнее отличались от человеческих аналогов. Иначе лекарство будет бороться и с вирусами, и с невинными человеческими клетками, вызывая сильные побочные эффекты.
Первые клеточные культуры, в которых можно было имитировать взаимодействие вируса с хозяином, появились в 1950-х годах. До этого удобных моделей in vitro (в пробирке) не существовало, и изучение вирусов было затруднено. Уже в 1963 году появился первый антивирусный препарат — идоксуридин. Это был нуклеозидный аналог дезоксиуридина — одного из четырех «кирпичиков» молекулы ДНК. Препарат до сих пор используется при лечении герпеса.
В 80-е произошло другое громкое открытие — вирус иммунодефицита человека. Это породило шквал научных работ, посвященных разработке новых противовирусных лекарств. К тому времени связанный с ним СПИД уже распространился по миру, а в США началась эпидемия.
Какие бывают антивирусные препараты?
Их можно разделить на 13 групп, причем к шести относятся различные лекарства против ВИЧ. Это ингибиторы входа вируса в клетку, вирусных ферментов интегразы и протеазы, а также три вида ингибиторов вирусного фермента обратной транскриптазы, или ревертазы. Все они действуют на разные этапы жизненного цикла вируса:
1. Проникновение в клетку
Это первое, что должен сделать вирус, попав в организм. То, какую клетку он поразит, определяется рецептором на ее поверхности. У ВИЧ это рецептор CD4, который есть у Т-хелперов, макрофагов, а также некоторых других видов клеток. Кроме него в связывании вируса и его проникновении участвуют: рецепторы CXCR4 и CCR5 со стороны клетки и поверхностные гликопротеины gp120 и gp41 — со стороны вируса.
Сейчас FDA (американское Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) одобряет четыре лекарства, работающие на этой стадии. Каждый связывается с каким-то из участников процесса и мешает его работе. Например, к этой группе принадлежит самый новый препарат против ВИЧ — фостемсавир, его одобрили в США в июле 2020 года. В организме он превращается в активную форму темсавир, соединяется с вирусным гликопротеином gp120 и мешает ему связаться с клеточным рецептором CD4. Другой препарат — ибализумаб — связывается с самим CD4, причем так, что рецептор не может участвовать в проникновении вируса, но выполняет свою нормальную иммунную функцию — связывает и узнает антигены на поверхности антигенпрезентирующих клеток.
Подобные препараты также используются для лечения респираторно-синцитиального вируса, вирусов ветряной оспы и простого герпеса. Они тоже действуют на вирусные гликопротеины и их связывание с клеточными рецепторами. К этой же группе можно отнести препараты для пассивной иммунопрофилактики антителами.
2. Подготовка к размножению, часть 1
Когда вирус попал в клетку, он должен в ней размножиться, то есть создать копии себя, используя ресурсы самой клетки. Так как ВИЧ — ретровирус, его генетический материал — РНК, которая должна достроиться до двухцепочечной ДНК и встроиться в ДНК клетки. Процесс достраивания называется обратной транскрипцией, и для него необходим вирусный фермент обратная транскриптаза, ее еще называют ревертазой. Это самая популярная мишень препаратов против ВИЧ, которые делятся на две группы: нуклеозидные и ненуклеозидные.
3. Подготовка к размножению, часть 2
Чтобы наконец размножиться, ВИЧ, уже в виде молекулы ДНК, необходимо встроиться в геном клетки-хозяина. В этом участвует другой вирусный фермент — интеграза. Ее ингибируют несколько одобренных лекарств, причем они часто используются вместе с другим препаратом — кобицистатом. Он никак не действует на вирус, но ингибирует некоторые ферменты печени и увеличивает биодоступность самих антивирусных препаратов.
Попав в геном, вирус может запустить транскрипцию и синтезировать новые РНК и белки. А может и «заснуть». Именно поэтому ВИЧ почти нельзя вылечить: всегда останутся клетки со «спящим» вирусом, который себя не проявляет, а значит, не может быть мишенью для атаки. Активация вируса связана с активацией клетки. Так как ВИЧ инфицирует в основном иммунные клетки, именно те из них, что борются с инфекцией, и становятся его жертвой.
4. Созревание
Белки ВИЧ синтезируются в виде длинных полипротеинов, которые нужно «нарезать», чтобы получить зрелые формы. Для этого необходим вирусный фермент протеаза. Это — вторая по популярности мишень антивирусных препаратов. Большинство из них — белковые аналоги вирусного полипептида. Они ингибируют работу фермента, и зрелые вирусные белки и новые вирусные частицы не образуются. Подобно ингибиторам обратной транскриптазы, к препаратам из этой группы тоже очень быстро развивается резистентность. И, как и с ингибиторами вирусной интегразы, с ними часто используется кобицистат.
Препараты ингибирования вирусной протеазы также существуют для лечения вируса гепатита С. Несмотря на большие отличия в структуре и способе репликации, белки этого вируса тоже синтезируются в незрелой форме, которую нужно «нарезать».
Другие препараты
Есть три группы антивирусных препаратов, которые мы еще не упоминали. Во-первых, это ингибиторы белков NS5A и NS5B вируса гепатита С, которые играют важную роль в репликации РНК вируса. Во-вторых, лекарства против вируса гриппа: три ингибитора вирусного белка нейраминидазы и один ингибитор РНК-полимеразы вируса. И, наконец, сборная солянка препаратов, которые не действуют прицельно на вирусные компоненты. Это интерфероны, а также иммуностимуляторы и ингибиторы митоза клеток.
Первые заслуживают особого внимания из-за обилия отечественных лекарств против гриппа и простуды на их основе. FDA одобряет инъекции (!) интерферонов только для лечения гепатита B и С, причем на практике они используются очень осторожно из-за серьезных побочных эффектов. Отечественные противовирусные препараты с интерферонами, которые выпускаются в форме мазей, спреев и суппозиториев, вряд ли работают. И слава богу. Иммуностимуляторы и ингибиторы митоза клеток выпускаются в виде мазей и используются для лечения генитальных бородавок, то есть папилломавируса человека.
Наука не стоит на месте, и разработка противовирусных препаратов продолжается, подстегиваемая новыми вирусами, эпидемиями, а также развитием резистентности к существующим лекарствам. Но по-прежнему самыми изученными и многочисленными препаратами остаются ингибиторы вирусных обратной транскриптазы или ДНК-полимеразы и протеазы. Для разработки других стратегий борьбы ученым еще предстоит изучить детали работы вирусов — как давно известных, так и совершенно новых.
Да, вирусы остаются источником зловещих идей в популярной культуре. Но существующих препаратов и методов уже достаточно, чтобы мы могли избежать заражения, быстро вылечиться или свести негативные последствия болезни к нулю.
Эпидемия 21 века: смертельно опасные вирусы для человека
Эпидемия 21 века: смертельно опасные вирусы для человека
Коронавирус
Коронавирус представляет собой штамм вирусов, которые обычно поражают дыхательные пути млекопитающих, в том числе и человека. Они связаны с простудой, пневмонией и тяжелым острым респираторным синдромом, и могут также поражать кишечник.
Историческая справка
Коронавирус впервые был обнаружен в 1937 году. Этот вирус тогда был выявлен у птиц, страдающих от инфекционного бронхита. За последние 70 лет ученые обнаружили, что коронавирусы могут инфицировать мышей, крыс, собак, кошек, индеек, лошадей, свиней и крупный рогатый скот. В конце 2019 года была зарегистрирована вспышка коронавируса в Китае, которая в настоящее время уже достигла других стран. Сегодня известно, что семейство коронавирусов включает в себя более 30 видов, 7 из которых могут инфицировать человека. Однако самыми опасными для человека выделяют 4 типа коронавируса.
Первый случай коронавируса у человека был зафиксирован в 1965 году у больных ОРВИ. Следующие 37 лет коронавирусы не привлекали внимание исследователей. В 2002–2003 годах в Китае была зафиксирована вспышка атипичной пневмонии и тяжелого острого респираторного синдрома (ТОРС, SARS). Болезнь быстро распространилась на другие страны. Официальное количество инфицированных в те годы — 8 273 человека, из них 775 случаи с летальным исходом.
В 2012 году мир столкнулся с еще одним видом коронавируса (MERS-CoV), который является возбудителем ближневосточного респираторного синдрома (MERS). В 2015 году в Южной Корее произошла вспышка MERS-CoV. Число заболевших достигло 183 человека, 33 из зараженных умерли.
В декабря 2019 в Китае началась вспышка пневмонии, вызванная ранее неизвестным видом коронавируса. Новый коронавирус получил название 2019-nCoV.
Источник заболевания
Механизмы передачи коронавируса до конца не изучены. Пока известно, что заболевание передается воздушно-капельным, воздушно-пылевым, фекально-оральным и контактным путем. Человек может быть переносчиком коронавируса еще до появления симптомов. Инкубационный период обычно протекает от 3 до 14 дней. Период активности вируса приходится на зимние и весенние месяцы. Именно в это время вероятность заболеваемости растет.
Симптомы
Ввиду исследования «новой» болезни точного списка симптомов пока нет. У тысячи людей, зараженных коронавирусом, наблюдалась:
Профилактика
Всемирная организация здравоохранения (ВОЗ) рекомендует:
Вирус гриппа
Вирус гриппа вызывает у человека острое инфекционное заболевание дыхательных путей. Медики выделяют три серотипа гриппа А, В, С. Каждый серотип делится на штаммы и прочие разновидности гриппа. Сегодня миру известно более 2 тысяч вариаций инфекции гриппа. Чаще всего в группу с серьезными осложнения заболевания попадают дети до 2-х лет и пожилые люди старше 65 лет.
Историческая справка
Первые симптомы гриппоподобного заболевания были отмечены Гиппократом примерно в 412 году до н.э. Первая задокументированная вспышка гриппа случилась в 1580 году. Этот случай был приравнен к пандемии, так как множество людей стали жертвами этого заболевания и погибли.
Позже было зафиксировано еще несколько крупных вспышек массового инфицирования. Самой сильной и смертельно опасной на сегодняшний день является «испанка», или испанский грипп. Два года вирус (Н1N1) держал в страхе всю планету. С 1918–1920 гг. «испанка» унесла более 20 млн. жизней по всему миру.
Страшной особенностью испанского гриппа была рекордная скоротечность болезни: человек мог проснуться абсолютно здоровым, ближе к полудню начинал чувствовать недомогание, а к ночи умирал.
Еще одна необычная особенность «испанки» заключалась в том, что в первую очередь болезнь поражала молодых людей (чаще всего в группе риска оказываются люди со слабым иммунитетом, дети и пожилые люди).
В 1940 году ученые выяснили, что вирус гриппа можно культивировать на куриных эмбрионах, что значительно помогло в изучении вируса.
В феврале 1957 на Дальнем Востоке года началась крупная эпидемия гриппа, которая получила название «азиатский грипп». За год эта болезнь облетела весь земной шар и только в Америке унесла более 70 тысяч жизней.
Позже эпидемия гриппа, близкая к пандемии, случалась еще дважды, с разницей в одно десятилетие.
Источник заболевания
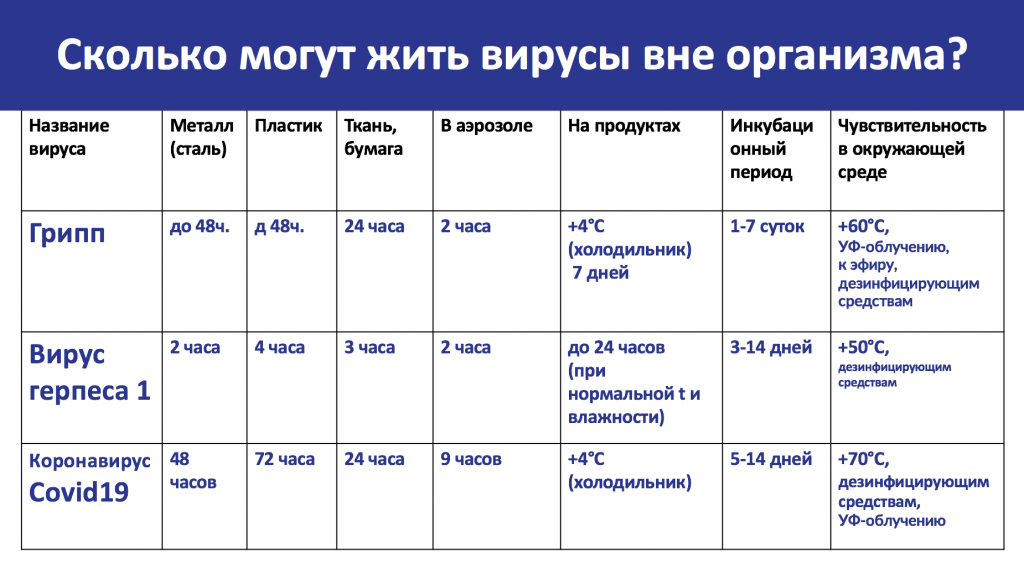
Вирус гриппа передается от человека к человеку преимущественно воздушно-капельным путем. Период активного распространения вируса приходится на конец зимы, начало весны и осени. Грипп заразен и «живуч»: в воздухе вирус остается активным до 9 часов; на одежде — до 12 часов; на пластиковых предметах — двое суток. Инкубационный период — от двух до пяти дней.
Симптомы
Профилактика
Во время эпидемии важно обезопасить себя и свою семью. Если ребенок ходит в детский сад или школу, вероятность принести домой вирус гриппа значительно повышается.
Ротавирус
Ротавирус, или «болезнь грязных рук», чаще всего — главная причина острой диареи у детей. Вирус очень заразен, но легко поддается лечению. Однако в развивающихся странах летальный исход от ротавируса не редкость. Инфекция может включать в себя симптомы гриппа.
Историческая справка
О существовании ротавируса стало известно еще в 1943 году. Ученые исследовали фекалии детей, пораженных инфекционной диареей, и выяснили, что один из вычисленных ферментов способен также заражать крупный рогатый скот. В 1973 году врач Рут Бишоп с коллегами описали первые схожие вирусы, обнаруженные у детей с острой кишечной инфекцией. В 1974 году вирус тщательно рассмотрели под электронным микроскопом. Ученый Томас Генри Флюитт заметил, что внешне частица вируса напоминает колесо. На латинском «колесо» — rota. Отсюда и пошло название «ротавирус». В 1978 году название было официально зарегистрировано международным комитетом по таксономии вирусов. В последующие годы ротавирус был обнаружен у других видов животных, как доказательство возможности массового поражения людей и животных по всему миру.
В 1998 году в США выпустили первую лицензированную вакцину против тяжелой диареи, вызванной ротавирусом. Но из-за нескольких случаев инвагинации кишечника производитель снял вакцину с продажи.
В 2006 году ученые занялись исследованием двух новых вакцин, которые показали свою эффективность и безопасность среди зараженных детей. В июне 2009 года Всемирная организация здравоохранения (ВОЗ) рекомендовала включить вакцину во все национальные программы иммунизации для обеспечения защиты населения от ротавируса.
Несмотря на успешность лечения ротавирусной инфекции и профилактики, в развивающихся странах по оценкам ВОЗ ежегодно умирает до 3 миллионов детей.
Источник болезни
Ротавирус передается фекально-оральным и контактно-бытовым путями. Эпидемия ротавирусной инфекции обычно происходит в детских садах, школах, общежитиях и больницах. Причина в том, что в первую очередь может произойти заражение систем водоснабжения. В таком случае вода станет переносчиком возбудителя. Болезнь имеет зимне-весеннюю сезонность. Инкубационный период — от 15 часов до 7 суток.
Симптомы
Профилактика
При высокой вероятности заразиться ротавирусом следует:
Если один или более членов семьи заражены ротавирусом, нужно выполнять следующие правила:
Эбола
Один из самых смертельных известных миру на сегодняшний день вирусов. Может принимать разные формы (существует 5 видов лихорадки Эбола) и передаваться различными путями. Этот микроорганизм вызывает геморрагическую лихорадку у людей и приматов. Проявляется заболевание чаще всего поражением сосудов, которое приводит к развитию тромбогеморрагического синдрома (ТГС).
Историческая справка
Вирус Эбола впервые был обнаружен в октябре 1976 года на территории Демократической Республик Конго у реки Эбола.
Самая крупная вспышка лихорадки произошла в Западной Африке в 2014–2016 годах. Инфекция вышла за пределы континента: случаи заражения были зафиксированы в Европе и США. Число зараженных за все время эпидемии составило 29 000 человек, 11 000 из них с летальным исходом.
Началось все с того, что 22 августа 1976 года учитель миссионерской школы, возвращаясь домой, купил на дороге у охотника вяленое мясо обезьяны и антилопы. Антилопой учитель отужинал вместе с семьей, а чуть позже один съел мясо обезьяны. 26 августа он обратился в местную больницу с жалобой на высокую температуру, боли в горле и животе. Врачи поставили ему диагноз малярия и поставили укол хлорохина. Симптомы ушли, а спустя 4 дня у мужчины началось желудочное кровотечение. 8 сентября учитель истек кровью и умер. Его болезнь передалась еще 9 пациентам, лежавшим с ним в одной палате. Позже все они умерли от сильного кровотечения.
Последующие два месяца число зараженных росло, среди больных также оказался медперсонал. Перебрав все возможные варианты от дизентерии до брюшного тифа, врачи сошлись на мнении, что перед ними ранее неизвестный вирус.
Источник болезни
Лихорадка Эболы все еще находится под наблюдением ученых. Лихорадка и новые ее разновидности встречаются у животных, однако пока неизвестно, как могут повлиять на человека новые формы вируса. В 2019 году новосибирские ученые представили вакцину против вируса Эболы. Сейчас она успешно используется среди медиков, которые работают с возбудителями в эпицентре заражения.
Вирус Эбола передается при контакте с биологическими жидкостями, кожным покровом, выделениями, личными вещами больных и загрязненными ими материалами. Рекомендуется избегать любого контакта с зараженными животными и не употреблять их мясо в пищу. Речь идет о таких животных, как: антилопы, обезьяны, дикобразы, летучие мыши.
Симптомы
Профилактика
При нахождении в странах Африки рекомендуется придерживаться следующих правил:
Вирус бешенства
Вирус бешенства (Rabies virus) при попадании в организм поражает нервную систему человека и теплокровных животных. Это смертельное инфекционное заболевание относится к группе забытых (пренебрегаемых) болезней из-за низкой активности в развитых странах. Сегодня известно лишь три случая выздоровления без применения вакцины.
Историческая справка
Вспышки бешенства среди животных были частым явлением начиная со средних веков вплоть до 19 века. На Руси бешенство называли водобоязнью. Это было связано с тем, что боязнь воды (аквафобия) — это один из симптомов бешенства. Если человек боялся воды или имел другие навязчивые страхи, его считали умалишенным, больным бешенством.
Вакцина от бешенства появилась лишь в июле 1885 года. Французский микробиолог Луи Пастер не смог выделить возбудителя, но установил, как бешенство попадает в организм.
Считалось, что бешенство нельзя излечить на этапе проявления симптомов. Если механизм запущен, то это необратимо. Однако в 2005 году был зафиксирован первый в мире клинически подтвержденный случай излечения человека с очевидными симптомами бешенства. К 2012 году таких случаев было уже 13.
Источник болезни
Бешенство известно человечеству еще с древних времен, однако первоисточник этого заболевания не установлен. Множество видов животных по всему миру подвержены вирусу и являются его переносчиком. Например, бешенство распространено среди лисиц, волков, скунсов, шакалов, енотов, собак, кошек, летучих мышей и т. д.
Ученые предполагают, что бешенство может передаваться через укусы грызунов, однако этот факт не доказан, так же как и то, что бешенство передается через укус от человека к человеку.
Симптомы
Профилактика
При укусе животного, даже домашнего, необходимо как можно быстрее обратиться к врачу. Лучше это сделать в тот же день, в который был получен укус, и не позднее 2-х недель с момента заражения.
Историческая справка
Первые упоминания о вспышках оспы относится к 6 веку. Однако историки предполагают, что прототип натуральной оспы бушевал еще в Римской Империи во 2 веке.
В конце 18 века ученые начали следить за течением коровьей оспы, которая встречалась у коров и лошадей. Визуально болезнь походила на оспу у человека, однако протекала легче и доброкачественнее. Наблюдатели отметили, что доярки тоже заражались коровьей оспой, которую переносили легко и без последствий, а позже оказывались устойчивы к натуральной оспе. То же самое касалось и многих кавалеристов английской армии 18 века, которые были инфицированы оспой от лошадей, а впоследствии зарабатывали иммунитет к черной оспе. Именно этот принцип привел ученых к разработке первых вакцин.
Распространение вакцины снизило массовость распространение вируса, однако эпидемии продолжали происходить в странах Азии и Африки. В конце 50-х годов вспышка оспы накрыла Россию и унесла жизни трех человек.
На 11 сессии Всемирной ассамблеи здравоохранения в 1958 году академик Виктор Жданов предложил проводить глобальную вакцинацию в масштабах всей планеты. Изначально его идея не нашла положительных откликов со стороны ВОЗ, однако Советский Союз принял решение и поставлял миллионы доз вакцины от оспенной инфекции ВОЗ безвозмездно. В 1966 году идею Жданова о массовой ликвидации вируса оспы приняли.
Последний случай заражения случился в октябре 1977 года на территории восточно-африканского государства Сомали. Жертвой оспы оказалась 40-летняя англичанка, приехавшая в Африку в качестве медицинского фотографа.
Сегодня в мире существует две пробирки с вирусом оспы, которые хранятся в лабораториях в России и США. В 2014 году под надзором ВОЗ уже было уничтожено 6 пробирок со смертельным вирусом, найденных в лаборатории университета. Некоторые ученые считают, что из-за изменений климата и других экологических проблем оспенная инфекция может вновь вернуться.
Источник болезни
Инкубационный период — до двух недель. Источником натуральной оспы для человека является заразный человек и вещи, с которыми больной контактировал. Вирус проникает через верхние дыхательные пути и кожу, попадает в кровь и распространяется по всему организму. У человека без иммунитета к оспе вероятность заболеть около 100%.
Симптомы
Инфекция оспы уже 43 года как считается забытой болезнью. Но ввиду опасений экологических и здравоохранительных организаций лучше вовремя поставить прививку, вырабатывающую иммунитет к оспе.
Марбург
Один из самых опасных известных человечеству вирус, названный в честь немецкого города Марбург, где был обнаружен в 1967 году. Марбургский вирус по своей симптоматике близок к современному вирусу Эбола. Он также вызывает геморрагическую лихорадку и многочисленные кровотечения. Процент летального исхода в случае с Марбургом близок к 90%.
Историческая справка
В 1967 году в Германии произошла вспышка смертельной инфекции среди работников одной из лабораторий. Люди заразились вирусом от африканских зеленых мартышек, привезенных из Уганды для изучения.
Истории известны 7 вспышек марбургской инфекции, самая крупная из них произошла в 2004–2005 годах в Анголе. По данным министерства здравоохранения, 150 случаев заражения из 163 закончились летальным исходом. По некоторым данным, случаи инфицирования вирусом происходят единичными случаями и по сей день.
В 2007 году вирус был обнаружен у египетских летучих собак. Ученые предполагают, что это один из видов, который является переносчиком инфекции.
Источник болезни
Инкубационный период заражения вирусом Марбург длится от 3 до 9 дней. Болезнь не передается, если здоровый человек находится в одной комнате с зараженным. Инфицирование происходит через кровь, слюну, фекалии, рвотные массы, контакт с личными и загрязненными вещами больного. Вирус может сохраняться в семенной жидкости до 2 месяцев после выздоровления.
Симптомы
Профилактика
В качестве профилактики лучше отказаться от поездок в страны Африки с низким уровнем развития, где существует высокая вероятность заражения в связи с эпидемией.
Историческая справка
Пандемия чумы трижды угрожала человечеству глобальным истреблением. Первая пандемия чумы произошла в Египте в период с 541 по 750 год н. э. Пандемия носит название «Юстинианова чума», так как возникла во время правления византийского императора Юстиниана I. Самый разгар эпидемии пришелся на 542 год. В одном Константинополе в тот год ежедневно умирали тысячи человек.
Вторая вспышка «черной смерти» произошла в Азии и в Европе в 1347–1353 годах. Именно эта эпидемия чумы оставила на европейском средневековье зловещее клеймо. Жертвами мора стали около 25 миллионов человек. Фактически пандемия продолжалась до 19 века, снизив лишь масштабность своего смертельного натиска.
Третья пандемия началась в 1855 году в нескольких китайских провинциях Центральной и Юго-Восточной части Китая. В силу процветающего в те времена производства паровых двигателей и успешной торговли между другими континентами чума разнеслась по всем частям света. Однако она не обрела глобализации средневековой эпидемии.
В результате этих эпидемий, по современным оценкам, умерло примерно 150 миллионов человек.
До 20 века лечение чумы не предполагалось из-за отсутствия терапии. Больному назначался карантин и иногда практиковали вырезание так называемых гнойных бубонов, которые возникали на теле больного в местах лимфатических узлов.
Российский ученый Владимир Хавкин в начале 20 века разработал первую в мире вакцину против чумы, однако у инфекции существует большое множество штаммов, из-за чего выработка антител у каждого является невозможной. Чума поддается лечению антибиотиками: чем раньше обнаружено заболевание, тем легче проходит терапия. В отличие от оспы, чума все так же встречается по всему миру. Ежегодно от нее погибает около 2 500 человек. В России последний случай заражения чумой был зафиксирован в 1979 году.
Источник болезни
Источником инфицирования являются грызуны, кошки, верблюды, белки, зайцеобразные, насекомые и блохи (около 55 видов). Именно блохи стали главным переносчиком возбудителя чумы в средние века. Инкубационный период заболевания длится от 2 до 6 дней. До появления терапии уровень смертности при бубонной чуме достигал 95%, при легочной — 100%. В настоящее время летальный исход возможен в 5–10% случаях заражения.
В 2018 году чумой заболел американский бойскаут, который несколько дней прожил в лесу.
Симптомы
Профилактика
ВИЧ и СПИД
ВИЧ — это вирус иммунодефицита человека. При его попадании в организм происходит нарушение работы клеток иммунной системы с последующим их разрушением. Это приводит к тому, что иммунитет человека становится уязвимым к различным инфекциям и заболеваниям. Иммунная система — своего рода щит для человека, она защищает организм от негативного влияния микробов, вирусов и других инфекций.
Синдром приобретенного иммунодефицита (СПИД) — заключительная стадия ВИЧ, которая является смертельным диагнозом. Противовирусная терапия позволила людям с ВИЧ жить долгие годы, однако не стала гарантом полного выздоровления. Сегодня известен лишь один случай полного выздоровления от ВИЧ-инфекции. Американец Тимоти Рэй Браун через 12 лет после постановки диагноза прошел процедуру, которую назначают при лейкемии. Спустя три года клеток вируса в крови Тимоти не было обнаружено. Однако тщательный подбор донора с редкими генетическими копиями, структурированный подход к выбору терапии,индивидуальные особенности пациента и годы попыток излечения, на данный момент показали, что не всем людям с ВИЧ подходит этот метод лечения.
Количество инфицированных на данный момент достигает 37 миллионов человек по всему миру. В России насчитывается около 1,6 миллионов ВИЧ-инфицированных.
Историческая справка
Впервые вирус иммунодефицита был обнаружен в начале 80-х годах 20 века. Некоторые ученые предполагают, что начало распространения ВИЧ произошло еще в 1926 году от обезьяны к человеку. Первый неофициальный случай смерти от вируса был зарегистрирован в 1959 году в Конго.
В США в 1969 году были зафиксированы первые симптомы СПИДа. Тогда их приняли за симптомы редкой формы пневмонии. Позже в 1978 году похожие симптомы были обнаружены у гомосексуальных мужчин в США, а также у гетеросексуалов на Гаити.
В 1981 Центр по контролю и профилактике болезней (США) признал существование новой болезни с глубоким поражением иммунной системы.
Последующие годы ученые пытались выяснить природу возникновения вируса, средства передачи и другие особенности. В 1985 был разработан первый тест на ВИЧ. В 1987 году ВОЗ утвердила название новой инфекции и приступила к глобальной проверке человечества.
Источник болезни
Сейчас по всему миру существуют ассоциации, организующие поддержку ВИЧ-инфицированным людям. Обсуждение ВИЧ и СПИДа в СМИ за 30 лет все так же актуально. Нередко здоровые люди думают, что такая страшная болезнь их никогда не коснется, а зараженных воспринимают с агрессией.
Вопреки домыслам, ВИЧ не передается:
Симптомы
Профилактика
Заключение
Мы рассмотрели только часть опасных и смертельных вирусов, которые ежегодно уносят жизни миллионов людей. Профилактические меры — на данный момент единственная возможность снизить риск заражения вирусами. Соблюдайте правила личной гигиены, придерживайтесь правильного образа жизни, проветривайте, своевременно ставьте необходимые прививки. Чтобы воздух в квартире был свежим и чистым (без пыли, микробов, аллергенов и других вредных загрязнений) позаботьтесь о правильной вентиляции.