какие таблетки назначают при себорее
Какие таблетки назначают при себорее
• Лечение инфекции Malassezia при себореи противогрибковыми препаратами:
— Шампуни, содержащие кетоконазол, сульфид селена или цинка пиритион, активны против Malassezia и эффективны при лечении умеренно и значительно выраженной перхоти2.
— Шампунь с 2% кетоконазолом был более эффективен по сравнению с 1% цинк пиритион-содержащим шампунем при применении два раза в неделю. Кетоконазол приводил к улучшению в 73% случаев распространенной перхоти тяжелой степени по сравнению с 67% улучшения после применения 1% цинка пиритиопа в течение 4 недель.
— Шампунь с 1% циклопироксом эффективен и безопасен для лечения себорейного дерматита волосистой части кожи головы. Однако он выдается только по рецепту и очень дорогой.
— Крем, гель или эмульсия 2% кетоконазола безопасны и эффективны для лечения себорейного дерматита лица.
— Крем с 1% циклопироксом также является безопасным и эффективным средством лечения себорейного дерматита лица, по эффективности эквивалентным крему с 2% кетоконазолом.
— Тербинафин по 250 мг внутрь ежедневно в течение 4 недель эффективен при себорее средней и тяжелой степени.
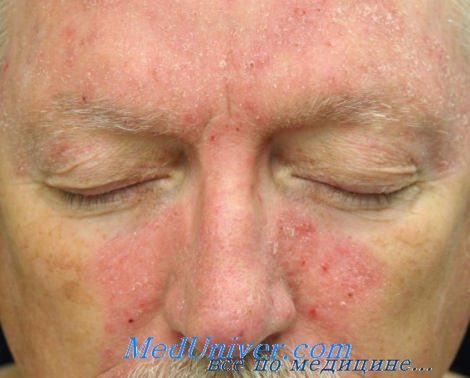
• Для лечения воспаления используются местные стероиды:
— Лосьоны или растворы предпочтительны для кожи с волосяным покровом, поскольку ими удобно и легко пользоваться.
— Крем или лосьон с 1% гидрокортизоном может применяться два раза в день на лицо, волосистую часть кожи головы или другие пораженные участки.
— Лосьон с 1% дезонидом безопасен и эффективен для кратковременного лечения себорейного дерматита лица. Это нефторированный стероид низкой и умеренной фармакологической активности, но более сильный, чем 1% гидрокортизон.
• Для себореи волосистой части кожи головы умеренной и тяжелой степени:
— 0,05% раствор флюоцинонида один раз в день.
— 0,05% клобетазол в виде шампуня, раствора, спрея или пены, эффективный, но дорогостоящий вариант лечения.
б) Другие методы лечения:
• Пимекролимус 1% крем является эффективным и хорошо переносимым методом лечения себорейного дерматита лица. В одном исследовании отмечено более выраженное жжение по сравнению с 0,1% кремом бетаметазона 17-валерата.
• Метронидазол гель продемонстрировал различную эффективность при лечении себорейного дерматита лица в двух исследованиях с небольшим количеством участников. В одном исследовании гель оказался эффективнее основы, а в другом статистически достоверной разницы эффективности геля по сравнению с плацебо выявлено не было.
• Шампунь с 5% маслом чайного дерева привел к улучшению у 41% пациентов по сравнению с 11% пациентов из группы получавших плацебо. Статистически значимое улучшение также наблюдалось при оценке общей площади поражения, показателей общего индекса тяжести, а также выраженности зуда и жирности, которые оценивались самими пациентами18.
• В одном небольшом рандомизированном исследовании с группой контроля применялись гомеопатические препараты, содержащие бромид калия, бромид натрия, сульфат никеля и хлорид натрия, что в течение К) недель привело к существенному улучшению по сравнению с плацебо.
в) Рекомендации пациентам с себорейным дерматитом. Для улучшения результатов лечения пациентам рекомендуется ежедневно мыть волосы и голову шампунями, содержащими противогрибковые средства. Некоторые пациенты опасаются, что слишком частое мытье волос приведет к «сухости» волосистой части кожи головы. Им необходимо разъяснить, что состояние шелушения и отслаивания не ухудшится, а улучшится при более частом мытье волос.
г) Наблюдение пациента врачом. Пациенты с длительно текущей и тяжелой себореей в большинстве случаев будут признательны за наблюдение. Более легкие случаи контролируются по мере необходимости.
д) Список использованной литературы:
1. Usatine RP.A red rash on the face. J Fam Pract. 2003;52:697-699.
2. Danby FW, Maddin WS, Margesson LJ, Rosenthal D. A randomized, double-blind, placebo-controlled trial of ketoconazole 2% shampoo versus selenium sulfide 2.5% shampoo in the treatment of moderate to severe dandruff. J Am Acad Dermatol. 1993;29:1008-1012.
3. Pierard-Franchimont C. A multicenter randomized trial of ketoconazole 2% and zinc pyrithione 1 % shampoos in severe dandruff and seborrheic dermatitis. Skirt Pharmacol Appl Skirt Physiol. 2002;15(6):434-441.
4. Aly R. Ciclopirox gel for seborrheic dermatitis of the scalp. Int] Dermatol.2003;42(Suppl 1): 19-22.
5. Lebwohl M, Plott T. Safety and efficacy of ciclopirox 1% shampoo for the treatment of seborrheic dermatitis of the scalp in the US population: Results of a doubleblind, vehicle-controlled trial. Int J Dermatol. 2004;43 (Suppl 1): 17-20.
6. Chosidow O, Maurette C, Dupuy P. Randomized, open-labeled, non-inferiority study between ciclopiroxolamine 1% cream and ketoconazole 2% foaming gel in mild to moderate facial seborrheic dermatitis. Dermatology. 2003;206:233-240.
7. Pierard GE, Pierard-Franchimont C,Van CJ, Rurangirwa A, Hoppenbrouwers ML, Schrooten P. Ketoconazole 2% emulsion in the treatment of seborrheic dermatitis. Inf J Dermatol. 1991;30:806-809.
8. Katsambas A,Antoniou C, Frangouli E,Avgerinou G, Michailidis D, Stratigos J. A double-blind trial of treatment of seborrhoeic dermatitis with 2% ketoconazole cream compared with 1% hydrocortisone cream. Br J Dermatol. 1989;121:353-357.
9. Dupuy P, Maurette C,Amoric JC, Chosidow O. Randomized, placebo-controlled, double-blind study on clinical efficacy of ciclopiroxolamine 1% cream in facial seborrhoeic dermatitis. Br J Dermatol. 2001; 144:1033— 1037.
10. Vena GA, Micali G, Santoianni P, Cassano N, Peruzzi E. Oral terbinafine in the treatment of multi-site seborrhoic dermatitis: A multicenter, double-blind placebo-controlled study. Int J Immunopathol Pharmacol. 2005;18:745-753.
11. Scaparro E, Quadri G,Virno G, Orifici C, Milani M. Evaluation of the efficacy and tolerability of oral terbinafine (Daskil) in patients with seborrhoeic dermatitis. A multicentre, randomized, investigator-blinded, placebo-controlled trial. Br ] Dermatol. 2001; 144(4):854—857.
12. Firooz A, Solhpour A, Gorouhi F, et al. Pimecrolimus cream, 1%, vs hydrocortisone acetate cream, 1%, in the treatment of facial seborrheic dermatitis: A randomized, investigator-blind, clinical trial. Arch Dermatol. 2006;142:1066-1067.
13. Freeman SH. Efficacy, cutaneous tolerance and cosmetic acceptability of desonide 0.05% lotion (Desowen) versus vehicle in the short-term treatment of facial atopic or seborrhoeic dermatitis. Australas J Dermatol. 2002;43(3): 186—189.
14. Rigopoulos D, Ioannides D, Kalogeromitros D, Gregoriou S, Katsambas A. Pimecrolimus cream 1% vs. betamethasone 17-valerate 0.1% cream in the treatment of seborrhoeic dermatitis. A randomized open-label clinical trial. Br J Dermatol. 2004; 151: 1071-1075.
15. Warshaw EM.Wohlhuter RJ, Liu A, et al. Results of a randomized, double-blind, vehicle-controlled efficacy trial of pimecrolimus cream 1% for the treatment of moderate to severe facial seborrheic dermatitis. J Am Acad Dermatol. 2007;57(2): 257-264.
16. Parsad D, Pandhi R, Negi KS, Kumar B. Topical metronidazole in seborrheic dermatitis—a double-blind study. Dermatology. 2001; 202:35-37.
17. Коса R. Is topical metronidazole effective in seborrheic dermatitis? A double-blind study. Int J Dermatol. 2003;42(8):632-635.
18. Satchell AC, Saurajen A, Bell C, Barnetson RS. Treatment of dandruff with 5% tea tree oil shampoo. J Am Acad Dermatol. 2002; 47(6):852-855.
19. Smith SA BAWJ. Effective treatment of seborrheic dermatitis using a low dose, oral homeopathic medication consisting of potassium bromide, sodium bromide, nickel sulfate, and sodium chloride in a double-blind, placebo-controlled study. Altern Med Rev. 2002;7(l):59-67.
Редактор: Искандер Милевски. Дата обновления публикации: 3.4.2021
Какие таблетки назначают при себорее
Существуют кожные болезни, лечением которых занимаются как дерматологи, так и косметологи. К ним относится то, что может быть у всех, на что можно и не обращать внимания, но от чего очень хочется избавиться, так как это влияет на эстетический вид кожи. Итак, это проблемы, которые портят внешний вид и причиняют не столько физические, сколько моральные страдания. Остановимся здесь только на наиболее частых – Угри, себорея и различные образования на коже.
Обыкновенные или юношеские угри
Угри – самое распространенное заболевание кожи у подростков и лиц молодого возраста, то есть наиболее социально активной части населения. Этой неприятной болезнью охвачено около 85% людей в возрасте от 12 до 25 лет в европейских странах, так что чистая кожа в этом возрасте скорее исключение, чем правило. Присутствие воспаленных прыщиков, гнойничков и гнойников, черных точек (комедонов), пятен и рубчиков, сальный, неопрятный вид кожи на самых видных местах вызывает сложности в общении, профессиональном устройстве, снижает самооценку, нередко приводят к формированию значительных психоэмоциональных расстройств, вплоть до стремления к полной изоляции. Некоторые молодые люди перестают выходить из дома, бросают учебу и работу, замыкаются, и в конце концов незначительная и совершенно банальная кожная проблема перерастает в личную трагедию. У больного, обратившегося к дерматологу по поводу угрей, существуют серьезные психологические проблемы. В той или иной степени выражены стеснительность, чувство вины, ощущение своей социальной неприемлемости, злость, состояние депрессии, неверие в возможность излечения. Интенсивные переживания усугубляют течение заболевания. В стрессовых ситуациях больные, особенно женщины, расковыривают кожу, выдавливают Угри, что еще больше ухудшает внешний вид кожи в связи с присоединяющимся воспалением. На таких травмированных участках остаются рубцы и пятна, которые долго не проходят.
Угри – длительно текущее заболевание, часто обостряющееся (у девушек, как правило, ежемесячно) и нередко устойчивое к проводимому лечению. В настоящее время мы знаем значительно больше об угрях, чем десять лет назад, и грамотный специалист всегда может помочь больному. В связи с этим бытовавшее в прошлом мнение, что угри сами собой пройдут с возрастом, и в связи с этим не стоит тратить усилия на их лечение, сейчас звучит просто абсурдно. Не всегда удается сразу найти верный индивидуальный подход, но приложенные усилия и проявленное упорство всегда вознаграждаются хорошим результатом. В арсенале специалистов есть целый ряд эффективных лекарственных препаратов разных групп. Выбор препарата зависит от формы заболевания, преобладания тех или иных симптомов, пола больного, наличия противопоказаний.
Угри чаще подразделяют на:
У большинства пациентов со временем формируется привычка выдавливать комедоны и гнойнички, постоянно трогать воспаленную кожу, отчего ко всему описанному добавляются кровянистые корочки, пятна, поверхностные рубчики.
В развитии угрей принимают участие многие факторы, действие которых реализуется в конечном счете в сально-волосяных фолликулах. Поражаются не все фолликулы, а только имеющие особое строение, располагающиеся на лице и в верхней части туловища, с крупными сальными железами, широкими (до 2,5 мм) протоками и тонкими, почти невидимыми волосками. Сальные железы – орган-мишень для половых гормонов, особенно для тестостерона. Под влиянием тестостерона, вырабатываемого половыми железами особенно активно в юношеском возрасте, размеры и количество сальных желез существенно увеличиваются, усиливается выработка кожного сала, изменяется его состав. Помимо этого, в развитии угрей имеют существенное значение нарушение ороговения протоков сальных желез, затруднение оттока кожного сала на поверхность кожи, усиленное размножение микробов в скопившемся сале и последующее воспаление. С помощью современных лекарственных средств можно оказать воздействие практически на все факторы, принимающие участие в развитии болезни.
При начальных проявлениях угрей (обычно в возрасте 8–13 лет), когда в клинической картине преобладают повышенная жирность кожи и комедоны (беловатые узелки и черные точки), а воспалительных элементов не так много, применяют наружно препараты ретиноевой и салициловой кислот. Обе кислоты обладают свойством растворять комедоны, причем салициловая кислота в этом отношении действует намного слабее. При папуло-пустулез-ных угрях целесообразно применять антибиотики, ретиноиды, бензоила пероксид (перекись бензоила), традиционные наружные средства (салициловый, левомицетиновый, резорциновый спирты). Тяжелые формы угрей, в том числе конглобатные угри, следует лечить ретиноидами, назначаемыми внутрь, и лишь при наличии противопоказаний применяют другие методы лечения (антибиотики, иммуномодуляторы). Как и при папуло-пустулезных угрях, предпочтительнее применять комбинацию различных препаратов.
Задачи, решаемые в процессе лечения, и способы их решения:
Особенности лечения угрей препаратами разных групп
В настоящее время ретиноиды являются самой эффективной группой препаратов для лечения угрей. Их применение решает сразу несколько задач – уменьшение продукции кожного сала и воспаления, предотвращение появления и устранение комедонов и рубцов. Для наружного лечения угрей применяются два изомера ретиноевой кислоты (третиноин и изотретиноин). Для внутреннего лечения конглобатных угрей и устойчивых к другим наружным средствам распространенных папуло-пустулезных угрей применяются Роаккутан и Ретинола пальмитат.
Роаккутан (изотретиноин) (“Хоффманн-Ля Рош”, Швейцария) выпускают в капсулах для перорального применения по 10 и 20 мг (30 штук в упаковке). Назначают из расчета 0,5–1,0 мг/кг массы тела в сутки, принимают равными частями 2 раза в день после еды в течение 12–16 недель. При необходимости повторных курсов перерыв должен составлять не менее 8 недель. Роаккутан – высокоэффективный препарат, однако, его применение ограничивается высокой стоимостью и множеством побочных эффектов. Лечение всегда проводится под наблюдением специалиста.
Ретинола пальмитат (витамин А) – отечественный препарат, его выпускают в капсулах для перорального применения по 33000 и 100000 МЕ, а также в масляном растворе по 100000 МЕ/мл. Эффективные дозы при угрях не менее 300000 МЕ в сутки. Курс лечения – 12–16 недель. Промежутки между курсами – 4–8 недель. Ретинола пальмитат по эффективности уступает Роаккутану, однако, переносимость его лучше, а стоимость значительно ниже.
Для наружного лечения угрей применяют препараты, содержащие полностью транс-ретиноевую кислоту третиноин) и 13-цис-ретиноевую кислоту (изотретиноин). Полностью транс-ретиноевая кислота содержится в следующих зарубежных препаратах: Ретин-A – 0,05% крем в тубах по 30 г (“Силаг”, Швейцария), Локацид – 0,05% крем в тубах по 30 г и 0,1% раствор во флаконах по 15 мл (“Пьер Фабр”, Франция). Наружные препараты с 13-цис-ретиноевой кислотой, обладающей более высокой биодоступностью, выпускаются только в России – Ретиноевая мазь 0,1% и 0,05% и Ретасол ® (ФНПП «Ретиноиды»). Мази и раствор рекомендуется наносить на предварительно очищенную кожу 1–2 раза в день. По достижении эффекта рекомендуется снизить концентрацию или уменьшить кратность нанесения препарата. Длительность лечения – 12–16 недель.
Препараты из группы ретиноидов обладают рядом побочных эффектов. Самые серьезные из них – тератогенность и эмбриотоксичность. В связи с этим женщинам детородного возраста ретиноиды назначают при надежной контрацепции и отрицательном тесте на беременность. В амбулаторной карте при назначении системного лечения обычно делают отметку об осведомленности женщины о возможных побочных эффектах, а за рубежом дерматологи предлагают женщинам заполнить и подписать специальную форму, чтобы избежать в дальнейшем судебного преследования в случае возникновения побочных эффектов. Наружное лечение препаратами этой группы при наступлении беременности прекращают. Отрицательного влияния на репродуктивную функцию мужчин ретиноиды не оказывают.
На первой–второй неделе лечения у большинства пациентов возникает реакция обострения, выражающаяся в покраснении, умеренном зуде, шелушении кожи. О реакции следует предупредить больного, а если ему предстоят в это время важные в жизни события, то начало лечения лучше отложить. Обычно указанные явления проходят самостоятельно в течение нескольких дней, после чего наступает стойкое улучшение. Сухость губ, трещинки в углах рта, шелушение кожи часты в процессе лечения, они устраняются применением нейтрального увлажняющего крема для лица и тела, гигиенической губной помады или геля для губ, ограничением использования моющих средств при умывании и мытье. При системном назначении ретиноидов иногда наблюдаются сухость слизистой оболочки носа, носовые кровотечения, конъюнктивит, уретрит, повышение уровня трансаминаз и липидов в крови, повышенная чувствительность кожи к солнечным лучам. Учитывая это, до начала лечения и ежемесячно в процессе лечения производят биохимический анализ крови, рекомендуют пользоваться защитными кремами от солнца, избегать прямых солнечных лучей.
Противопоказания
беременность и период кормления грудью, отклонения в биохимическом анализе крови (гиперлипидемия, повышение активности АЛТ, АСТ и щелочной фосфатазы), почечная и печеночная недостаточность, гипервитаминоз A, непереносимость препарата. Нельзя назначать одновременно ретиноиды внутрь и наружно, ультрафиолетовое облучение, препараты с кератолитическим и отшелушивающим действием, отшелушивающие косметические процедуры и средства (скрабы, пилинг). Действие ретиноидов ослабляется при одновременном использовании глюкокортикостероидных препаратов и приеме алкоголя.
Антибиотики
Из широкого круга антибиотиков для лечения угрей применяются только тетрациклины, эритромицин, линкомицин, джозамицин и клиндамицин. Назначение антибиотиков внутрь показано при поражении большой площади кожи, преобладании гнойничков. Во время беременности из этих препаратов можно применять только эритромицин.
Антибиотики тетрациклиновой группы имеют преимущество перед другими группами, так как они липофильны и легко доходят до главного объекта их действия – сальных желез. Их можно назначать на длительное время – 2–3 месяца в маленькой дозе. В этом случае они блокируют выработку бактериальных липаз – главного звена развития воспаления. Существенное достоинство этого метода – возможность длительного лечения без нарушения состава кишечной флоры. Суточная доза тетрациклина – 1000 мг (10 таблеток по 0,1 г или 4 табл. по 0,25 г), доксициклина гидрохлорида – 50 мг (1 капсула по 0,05 г один раз в день), юнидокс солютаб – 50 мг (1/2 таблетки по 0,1 г), метациклина – 600 мг (2 раза в день по 0,3 г). Антибиотики тетрациклиновой группы в указанных дозах всегда хорошо переносятся, и побочных эффектов, характерных для длительного приема в бактериостатической дозе, не развивается. Тетрациклины противопоказаны при сопутствующих грибковых заболеваниях, беременности (последний триместр), нарушениях функции печени, лейкопении, детям в возрасте до 8 лет, заболеваниях почек. Во время лечения не рекомендуют инсоляцию, не назначают ультрафиолетовое облучение, ретиноиды для внутреннего применения, гормональные противозачаточные средства, психотропные, противосудорожные и противодиабетические препараты. Всасывание тетрациклина ослабляется в присутствии пищи, особенно молока и кисломолочных продуктов, а также микроэлементов – алюминия, кальция, магния, железа. Их употребления следует избегать во время лечения. Таблетки принимают отдельно от приема пищи.
Доксициклин, Метациклин и Юнидокс солютаб лучше абсорбируются, их можно принимать во время еды или после неё, запивая большим количеством воды. К сожалению, к препаратам этой группы быстро развивается устойчивость микроорганизмов, и при повторном назначении они редко оказываются эффективны.
Эритромицин относится к группе макролидов, суточная доза – 500-1000 мг распределяется на 3-4 приема за 1–1,5 часа до еды. Препарат выпускают в таблетках или капсулах по 0,1, 0,25 и 0,5 г. Возможные побочные явления включают тошноту, рвоту, понос, нарушения функции печени. Препарат противопоказан при индивидуальной непереносимости, заболеваниях печени с нарушением ее функции. Следует иметь в виду, что эритромицин инактивируется молочными продуктами и кислыми напитками, а также повышает уровень в крови и усиливает токсический эффект карбамазепина (тегретола, финлепсина) и теофиллина.
Клиндамицин (группа линкомицина) назначают в суточной дозе 0,6 г, разделяемой на 2 приема, выпускается в капсулах по 0,15 г и под названием Далацин Ц – по 0,15 и 0,3г. Курс лечения – 7–10 дней. Возможные побочные явления включают диспепсию (тошноту, рвоту, понос), нарушения функции печени. Препарат несовместим с эритромицином и витаминами группы В. Линкомицин назначают в суточной дозе 1500–2000 мг (по 2 табл. 3–4 раза в день), выпускается в капсулах по 0,25 г. Длительность лечения и побочные действия аналогичны клиндамицину.
Джозамицин или вильпрафен в суточной дозе 1000 мг (по 1 табл. 2 раза в день между приемами пищи) применяют в течение 2–4 недель, затем по 1 табл. в течение 8 недель. Возможные побочные явления включают диспепсию (тошноту, рвоту, понос), нарушения функции печени. Препарат несовместим с линкомицином, ослабляет действие гормональных контрацептивов.
При непереносимости антибиотиков прибегают к сульфаниламидным препаратам, обычно ко-тримоксазолу (бисептол, септрин, гросептол, котрифарм 480). Препарат назначают по 480-960 мг (1–2 таблетки) 2 раза в сутки во время или после еды с интервалом в 12 часов. Во время лечения рекомендуют обильное питье, следят за состоянием крови и мочи, избегают солнечного и ультрафиолетового облучения, не назначают аскорбиновой кислоты.
Логично предположить, что местное применение вышеуказанных антибиотиков может оказаться значительно эффективнее и безопаснее внутреннего. Однако исследования показывают, что наружное применение эритромицина, клиндамицина и тетрациклина эффективно только при незначительно выраженной угревой сыпи, особенно в комбинации с цинком, ретиноидами или бензоила пероксидом. Наружное применение 1% эритромициновой мази (Ung. Erythromycini 1%) оказывает положительный эффект только в комбинации с другими наружными и внутренними средствами, более эффективен гель с клиндамицином Далацин Т («Фармация», США). Удобен в применении Эридерм (Eryderm, фирма “Эбботт Лабор”, США) – 2% раствор эритромицина. Левомицетиновый, борный, резорциновый спирты также применяют для подсушивания и прижигания отдельных высыпаний. Эффективны комбинированные препараты – Зинерит («Яманучи», Нидерланды) – раствор эритромицина и цинка ацетата и Бензамицин, гель для наружного применения, в тубах по 20 г, («Рон-Пуленк Рорер», США), содержащий 3% эритромицина и 5% бензоила пероксида. Все вышеуказанные препараты назначают 2 раза в день. Как и назначенным внутрь антибиотикам, наружным препаратам свойственно вызывать развитие резистентных к антибиотикам штаммов микроорганизмов, поэтому их повторное назначение нередко оказывается неэффективным. Резистентность штаммов Propionibacterium acnes (основного микроорганизма, размножающегося в сальных железах больных) к обычно применяемым антибиотикам обнаружена у 60% больных. Усиление резистентности зависит от длительности терапии, чаще развивается резистентность к эритромицину.
Хороший эффект, особенно при наличии комедонов, оказывает сочетание местного применения утром бензоила пероксида, а вечером – Ретиноевой мази.
Азелаиновая кислота подавляет рост микроорганизмов и снижает содержание свободных жирных кислот на поверхности кожи. Крем или гель Скинорен (“Schering”, Германия), содержащие 20% и 15% азелаиновой кислоты соответственно, наносят на кожу лица (как на пораженные, так и на свободные от высыпаний участки) 2 раза в день. При применении возможно местное раздражение кожи. Скинорен используется в комплексной терапии угрей, применение его в качестве самостоятельного средства обычно успеха не приносит.
Цинка гиалуронат входит в состав геля Куриозин («Гедеон Рихтер», Венгрия), оказывает заживляющее и противомикробное действие. Его можно применять при небольшом количестве высыпаний, так как эффективность препарата невелика. Гель наносят на очищенную кожу дважды в день, возможны ощущение жжения и покраснение кожи в местах нанесения.
Повидон-йод (Бетадин) применяется для смазывания гнойничков в концентрированном (10%) или разведенном 1:1 с водой растворе 1–2 раза в сутки. Нежелательно применять у светлокожих и рыжеволосых пациентов в связи с повышенной чувствительностью к йоду. Разведенный раствор не подлежит хранению.
При незначительном количестве комедонов в начальной стадии заболевания эффективен салициловый спирт 2–3%. Его применяют 2 раза в день, стараясь наносить не на всю пораженную область во избежание ее пересушивания, а только на отдельные участки.
Сера – противовоспалительное средство, она включается в виде одной из составляющих в большинство наружных средств (мазей и болтушек), традиционно применяемых в терапии угрей. Однако в последние годы обнаружено ее комедогенное действие, т.е. она способна вызывать образование комедонов.
Гормонотерапия
Препараты других групп
Цинктерал («Польфа», Польша) содержит цинка сульфат, дефицит которого нередко обнаруживается у больных угрями. Таблетки по 0,124 г назначают 1–2 раза в сутки во время или сразу после еды в течение 1-2 месяцев. В первую неделю приема может быть тошнота. Препарат усиливает действие ретиноидов, но ослабляет – тетрациклинов. Гомеопатические средства лечения включают инъекции Кутис композитум или Траумель («Хеель», Германия). По-прежнему широко используется фитотерапия в качестве вспомогательных средств – аппликации кашицы из бадяги для рассасывания отдельных крупных узлов, примочки с зеленым чаем, корневищем аира, побегами малины. Внутрь назначают настои растений с эстрогенным действием (шишки хмеля, листья шалфея).
Уход за кожей
Многие больные, ощущая повышенное салоотделение, характерное для угрей, стараются как можно чаще мыть лицо с применением мыла и губки. Кожа при этом пересыхает, но салоотделение не становится существенно ниже, так как вымывание жиров происходит лишь с поверхности кожи, не затрагивая самих сальных желез, расположенных в ее глубине. В связи с этим не рекомендуется частое мытье кожи (не более 1 раза в день), применение губки и мочалки во избежание раздражения и травмирования. Сейчас многие пользуются противомикробным мылом. Но оно изменяет состояние микробной флоры только на поверхности кожи и на течение болезни существенного влияния не оказывает. В то же время содержащиеся в мыле противомикробные добавки могут вызвать раздражение или аллергические реакции. Для очистки кожи лучше применять мягкое нейтральное мыло для чувствительной кожи или специальные косметические средства, предназначенные для этой цели (очищение с помощью молочка, затем тоника), а для устранения блеска лица, связанного с выходом на поверхность кожного сала, – косметические салфетки или специальные матирующие средства. Широко распространенное мнение, что при угрях не следует применять декоративную косметику, также теперь пересмотрено. Современная высококачественная косметика, не раздражающая кожу, хорошо маскирующая имеющиеся дефекты, существенно не нарушающая потоотделения, не наносимая на кожу толстым слоем, может быть использована в течение дня. Дома её следует снять. Применение некоторых лекарственных средств требует использования солнцезащитных средств. Лучше предпочесть гели и молочко, и также обязательно поскорее снять их с кожи в помещении. Скрабы и пилинги могут быть рекомендованы для выравнивания поверхности кожи и придания ей свежести, но противопоказаны во время лечения ретиноидами, бензоила пероксидом и тетрациклинами.
Применение лечебных масок с подсушивающим действием и моющих средств ограничивается во время лечения ретиноидами и спиртовыми растворами. При наличии на коже гнойничков и выраженном воспалении противопоказаны массаж и косметическая чистка кожи.
Диета
Как в прошлом, так и теперь, большинство дерматологов всегда рекомендуют соблюдение довольно строгой диеты. Наши многолетние наблюдения показали, что польза от таких ограничений небольшая, и лишь у единичных пациентов наблюдается явная связь между употреблением в пищу некоторых продуктов (преимущественно, шоколада) и усилением высыпаний. Обычно мы рекомендуем больным придерживаться разумной диеты, без излишеств, включать в рацион побольше кисломолочных продуктов и зелени. Вместе с тем, 2-3 дня голодания во время обострения всегда дают положительный результат. В целом при назначении современных терапевтических средств нет необходимости в соблюдении какой-либо диеты для достижения хорошего результата. Если же больному предстоит принять участие в праздничном застолье, лучше отменить на 2-3 дня пероральный прием препаратов и назначить энтеросорбенты (Полифепан, Энтеросгель и др.).
Наши рекомендации по лечению угрей
Себорея и себорейный дерматит
В последние годы то, что раньше объединялось одним термином «себорея» стало разделяться на 2 понятия – себорея головы и себорейный дерматит (поражение гладкой кожи).
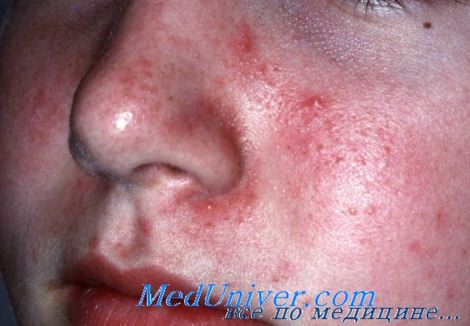
Себорейный дерматит – хроническое воспалительное заболевание кожи. Им страдают 1-3% взрослых (преимущественно мужчин). Себорейный дерматит наряду с угрями относится к нарушениям салоотделения. Действительно, оба заболевания часто сочетаются у одного и того же человека и поражаются одни и те же участки кожи – так называемые «себорейные зоны» – лицо, грудь (область декольте) и средняя часть спины вдоль позвоночника (межлопаточная область), где располагаются самые крупные сальные железы с широкими протоками, выделяющие большое количество кожного сала. Сальные железы этого типа активно развиваются и увеличиваются в размерах в период полового созревания. Изменяется и состав кожного сала, оно становится более вязким, содержащиеся в нем компоненты способствуют повышенному ороговению, что соответствует видимому на глаз шелушению. Менее крупные железы, но выделяющие также большое количество кожного сала, расположены на волосистой части головы. Их назначение – обеспечить жировую смазку волоса, сделать его неуязвимым к внешним воздействиям. Эти железы также более активно работают в период полового созревания. У подростков и взрослых самая легкая форма себорейного дерматита характеризуется шелушением кожи и ее избыточной жирностью без явлений воспаления – на волосистой части головы это перхоть, а на лице и груди – скопления жирных чешуек в кожных складках – возле крыльев носа, в носогубной складке, на переносице, реже – на груди и спине. Жирные чешуйки, пропитанные кожным салом, служат хорошей питательной средой для развития липофильных грибков Malassezia furfur или Pityrosporum ovale. В свою очередь на них реагирует иммунная система развитием аллергического дерматита, заболевание вступает в свою вторую, более неприятную фазу, и перестает ограничиваться легкими проявлениями. Появляются зуд, жжение, сначала легкое, затем более интенсивное покраснение кожи, выраженное шелушение, выпадение волос. Проявления болезни усугубляются самими пациентами – постоянное расчесывание, попытки удалить корочки, снять с волос скопления чешуек, применение «народных» средств, причем самых сильных, неизбежно приводят к усилению покраснения, появлению царапин и ранок, размножению других микробов, развитию осложнения гнойничковым процессом. Обычно в этом состоянии пациенты и обращаются к дерматологу, хотя все поправить можно было бы гораздо раньше.
При любом проявлении заболевания следует обратить внимание на диету. Иногда ее коррекции оказывается достаточно, чтобы предотвратить дальнейшее развитие болезни. Алкоголь, сладкое и мучное следует ограничить, причем независимо от вида продуктов. При зуде и воспалении временно ограничивают также копченые, соленые, маринованные продукты, острые приправы, крепкие бульоны, растворимый кофе, цитрусовые, киви, ананасы и соки из них.