какие таблетки плохо влияют на сердце
Лекарства вызывающие остановку сердца
Лекарства вызывающие остановку сердца
Смерть — как побочных эффект
По мнению специалистов, такие случаи, когда виной внезапной остановки сердца является прием медикаментов не так уж и мало и составляют они примерно 2%. При чем, это в основном таблетки, которые назначаются врачами с целью нормализовать сердечную деятельность.
Пропранолол (Анаприлин, Обзидан, Индерал …)
Установлено, что такое популярное лекарство, как Пропранолол может резко ухудшить состояние больного при приеме даже в терапевтической дозе. Это происходит, как правило, если врач фокусируются только на аритмии и других отдельных симптомах и не лечит от основного заболевания. Итог этой ошибки — остановке сердца и как следствие — летальный исход. Пропранолол — это международное непантентованное наименование, это вещество у нас больше известно под торговым наименованиям Анаприлин, Обзидан, Индерал.
Торговые названия препаратов с действующим веществом Пропранолол:
Анаприлин 1,2273
Анаприлина раствор для инъекций 0,25% 0,0496
Анаприлина таблетки 0,0693
Веро-Анаприлин 0,0106
Индерал 0,0526
Индерал ЛА 0,0066
Обзидан® 0,1709
Пропранобене 0,0035
Пропранолол 0,134
Пропранолол Никомед 0,0137
Пропранолола гидрохлорид 0,0197
2. Антибиотики широкого спектра действия
(Эритромицин, Азитромицин, Кларитромицин,и пр.).
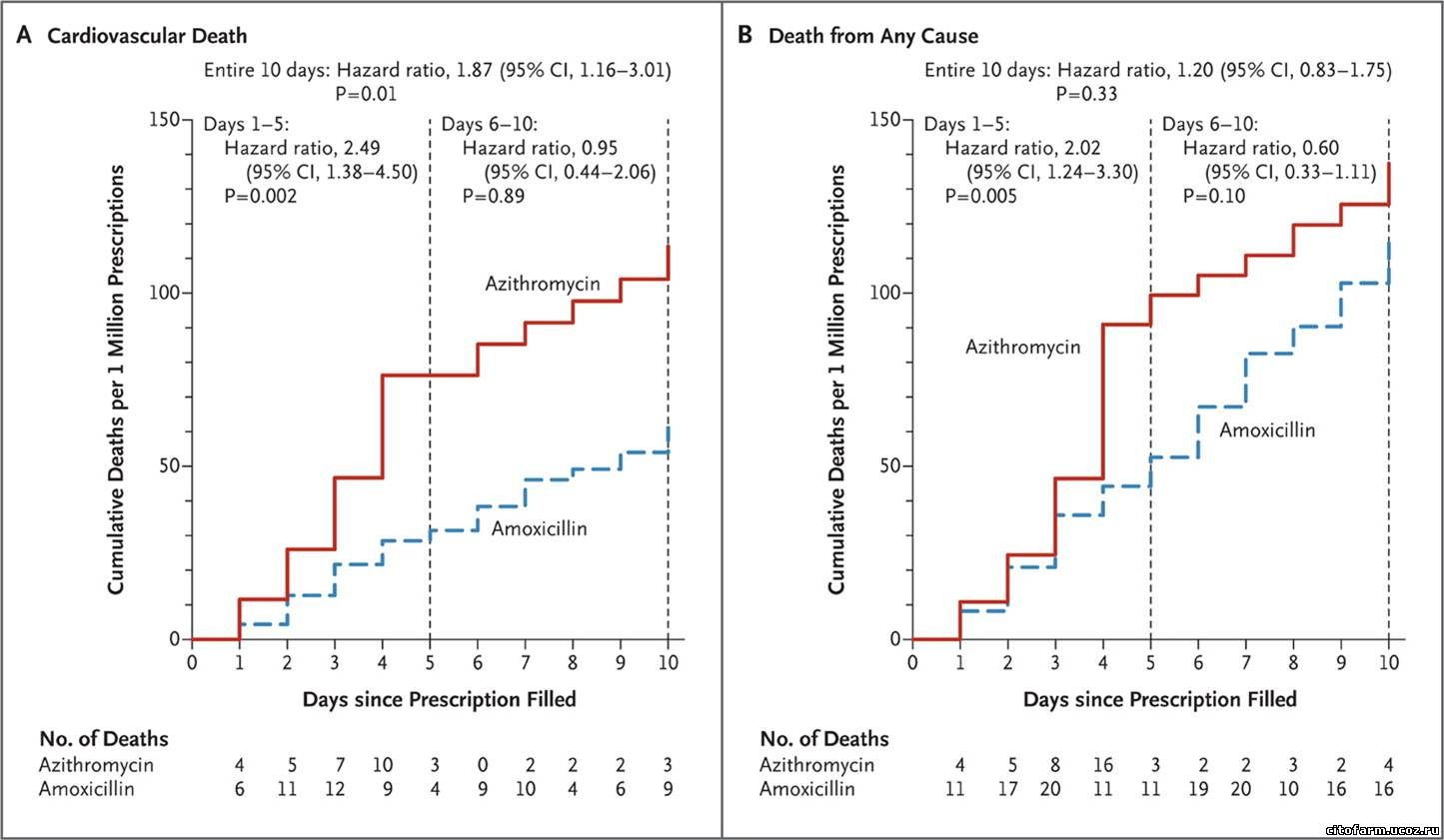
Уэйн Рэй (Wayne A. Ray) профессор Университета Вандербильта (Vanderbilt University, город Нашвилл, штат Теннесси, США) провел анализ лекарственной терапии для 3546 тысяч человек, из которых 347 тыс. принимали азитромицин, 1391 тыс. не принимали никаких антибиотиков, а 1808 тыс. получали один из трех антибиотиков на выбор (амоксициллин, ципрофлоксацин или левофлоксацин). В результате было этих исследований установлено, что прием азитромицина, который относится к группе макролидов, может существенно повысить риск смерти от внеземной остановки сердца.
Азитромицин (дигидрат 9-деоксо-9а-аза-9а-метил-9а-гомоэритромицина А) сегодня применяют для лечения бактериальных инфекций верхних и нижних отделов дыхательных путей, лор-органов, кожных покровов, инфекционно-воспалительных заболеваний органов малого таза, а также при язвенной болезни желудка, ассоциированной с Helicobacter pylori.
Американский исследователь отметил, что в первую очередь в группу риска попадают пациенты с сахарным диабетом, а также с различными заболеваниями сердца (сердечная недостаточность, стенокардия, наличие оперативного вмешательства на сердце в анамнезе). У таких людей азитромицин может вызвать нарушение сокращений сердечной мышцы. И чем старше пациент, тем большей опасности он подвергается.
Согласно российскому регистру лекарственных средств, на фармакологическом рынке азитромицин продается под такими названиями как Азивок, Азимицин, Азитрал, Азитрокс, АзитРус, Азицид, Зетамакс, ЗИ-Фактор, Зитноб, Зитролид, Зитроцин, Сумазид, Сумаклид, Сумамед, Сумамецин, Сумамокс, Суматролид солютаб, Тремак-Сановель, Хемомицин и Экомед.
Торговые названия препаратов с действующим веществом (рядом приводится Значение Индекса Вышковского ® 
Повышении риска наступления смерти от внеземной остановки сердца ранее была подтверждена для таких антибиотиков как эритромицин и кларитромицин.
Кларитромицин обычно применяется для лечения инфекционных заболеваний нижних дыхательных путей, например пневмонии или хронической обструктивной болезни легких (ХОБЛ) в стадии обострения. Как выявили ранее проведенные исследования, применение препарата кларитромицин способствует увеличению вероятности развития сердечной недостаточности, нарушения сердечного ритма и внезапной остановки сердца.
В новом исследовании специалистами из унивенрситета Данди (University of Dundee) были проанализированы данные более 1600 с пневмонией и 1300 пациентов с обострением ХОБЛ. В результате они выявили, что в течение последующего года у 26% пациентов с ХОБЛ, принимавших кларитромицин, по меньшей мере один раз наблюдались нарушения в работе сердечнососудистой системы, по сравнению с 18% пациентов с аналогичным диагнозом, не принимавших данный препарат. В группе пациентов с пневмонией данные показатели соотносились как 12 : 7.
В отчете о полученных результатах, опубликованных в BMJ («Британский медицинский журнал»), также говорится, что степень риска развития патологий сердца у пациентов с пневмонией и ХОБЛ пропорциональна длительности приема препарата. Кроме того, даже после его отмены такой риск остается довольно высоким.
Следует отметить, что другие антимикробные препараты при лечении пневмонии и ХОБЛ подобного побочного действия не оказывали. Источник
Торговые названия препаратов с действующим веществом Кларитромицин
3. Домперидон (Domperidone)
(синонимы : Мотилиум, Мотилак, Мотинорм, Домет, Мотониум, Омез Д )
Гастроэнтерологический препарат Domperidon, который назначается для лечения изжоги.
Кроме того, зафиксировано, что внутривенное применение домперидона ассоциируется со случаями аритмий, сердечных приступов и даже сообщается о случаях внезапной смерти.
Препараты для профилактики болезней сердца
Здоровое сердце
Заниматься лечением сердца или профилактикой проблем с ним невозможно изолированно от всего организма. Да, сердце важнейший орган, который работает на протяжении всей жизни и обеспечивает циркуляцию крови в нашем организме. Но для его нормальной работы нужно обеспечить ему оптимальные условия функционирования. Само по себе сердце, это мышечный орган. А значит для сокращения мышечных клеток(кардиомиоцитов) необходим кислород, питательные вещества, отведение продуктов обмена. Коронарные сосуды охватывают сердечную мышцу и питают ее кровью.
Для согласованной работы с другими органами оно связано с ними посредством нервной системы, гормонов, циркулирующих в крови в одно целое. Мы бежим и сердце бьется быстрее, а ночью наоборот замедляет свой ход. Вязкость крови, ее количество также влияют на работу сердца. Состояние артерий и вен также определяет легко или сложно перекачивать кровь. Даже физическая активность может помогать в его работе. Так мышцы стопы и голени, могут считаться по праву «вторым сердцем», поскольку их сокращения при ходьбе помогают преодолевать силу тяжести и возвращать кровь по сосудам вверх.
Работа самих отделов сердца должна быть согласована между собой. Полноценные сокращения желудочков и предсердий должны чередоваться с периодами расслабления, когда мышца «отдыхает».
Как развивается болезнь
Наш организм имеет большой запас прочности к повреждениям и способность адаптироваться даже при «поломке» части механизмов. То есть болезнь не появляется сразу. Одной из главных причин проблем с сердцем считается атеросклероз. Он приводит к повреждению стенок сосудов и постепенному сужению его просвета. Эти процессы продолжаются многие годы и могут протекать совершенно незаметно. А значит, когда появился какой-либо симптом проблем с сердцем или сосудами, организм перестал с ними справляться. Заранее предугадать, где вырастет атеросклеротическая бляшка в коронарном сосуде, на стенке сердечного клапана или в артериях головного мозга нельзя. Также она может оторваться от стенки сосуда и с током крови закупорить любую узкую артерию. В таком случае может ли существовать «волшебная таблетка», приняв которую можно «прочистить» сосуды или вылечить сердце? К сожалению нет. Ведь даже после операций по аортокоронарному шунтированию нет гарантий, что это не повториться вновь.
Факторы риска
Оказалось, что основную роль в профилактике проблем с сердцем и сосудами играет наличие или отсутствие факторов риска. Тех самых, которые долгие годы копят свой потенциал, а потом «внезапно» реализуются в форме инфарктов и инсультов.
Именно эти факторы действуя много лет приводят к необратимым изменениям. Только устранив их и заменив на противоположные можно провести эффективную профилактику болезней сердца. Если говорить про наследственную предрасположенность, тогда они будут играть еще большее значение.
Для тех людей, у кого уже есть проблемы с сердцем необходима вторичная профилактика, которая позволит избежать повторения острой ситуации. Она также заключается в устранении факторов риска. Но к ней добавляется еще лечение и контроль существующих заболеваний.
Профилактика
Для профилактики болезней сердца помимо изменения образа жизни, питания, физической активности могут использоваться различные лекарственные препараты. Цель их использования снизить факторы риска, если это не удалось сделать без препаратов. В условиях практической медицины врач не может заставить пациента бросить курить, меньше кушать и больше двигаться, это человек должен сделать сам. Начинать прием лекарственных препаратов можно только по назначению врача, после сдачи анализов и исследований, так как каждый препарат имеет противопоказания, а их сочетания могут усиливать побочные эффекты. Соблюдение схемы лечения поможет скорректировать текущие проблемы, которые непосредственно влияют на риск инфарктов и инсультов:
Препараты
Антигипертензивные препараты
Групп препаратов с таким действием множество. Их подбор делает только специалист, так как они могут иметь дополнительные эффекты по урежению сердечного ритма, при взаимодействии с другими препаратами. Также более действенной может оказаться комбинация из 2 нескольких групп. Суть одна, что даже снижение давления всего на 5-10 мм.рт.ст. уже снижает риск катастрофы.
Также необходимо эффективно лечить сахарный диабет, так как он провоцирует прогрессирование атеросклероза.
Профилактика может быть эффективной только в комплексе, а лекарственные препараты лишь оказывают поддержку там, где наши усилия и возможности организма исчерпаны.
ПРОФИЛАКТИКА ХРОНИЧЕСКИХ НЕИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ. ПЕРВИЧНАЯ И ВТОРИЧНАЯ ПРОФИЛАКТИКА СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ. Рекомендации 2013
Клинические рекомендации. Артериальная гипертензия у взрослых. Российское кардиологическое общество 2019
Каких препаратов стоит избегать, если у вас проблемы с сердцем?
Если у вас есть проблемы с сердцем, то такие препараты, как аспирин и ибупрофен не очень хороши для вас. То же самое касается и некоторых антибиотиков.
Если у вас есть проблемы с сердцем, то такие препараты, как аспирин и ибупрофен не очень хороши для вас. То же самое касается и некоторых антибиотиков.
Исследования показали, что эти лекарства могут увеличить риск развития кровотечений, тромбозов, аритмий и даже вызвать летальный исход. Прежде чем их принять, необходимо знать всевозможные риски для вашего здоровья.
Аспирин.
Если вы используете препараты для разжижения крови, остерегайтесь приема аспирина. Аспирин в сочетании с антитромбоцитарными препаратами (такими, как клопидогрель — Плавикс) и антикоагулянтами (Варфарин) увеличивают риск развития кровотечения, по результатам исследования WOEST trial.
Со слов кардиолога в Кливлендской клинике Stephen G. Ellis : «Как правило, пациентам после стентирования назначают антитромбоцитарный препарат и аспирин. Однако у некоторых из них есть мерцательная аритмия и они так же принимают антикоагулянт. Хотя все эти три лекарства помогают предотвратить развитие тромбов, одновременный их прием может негативно отразиться на здоровье».
В исследовании WOEST trial, ученые сравнивали пациентов, принимающих антикоагулянты и антитромбоцитарные препараты вместе с аспирином, с теми, кто аспирин не принимал. Оказалось, что пациенты, принимающие аспирин, чаще нуждались в переливании крови.
Кроме того, у тех, кто не принимал аспирин, не было высокого риска развития рестеноза стента (повторное сужение кровеносного сосуда), инсульта, сердечного приступа или внезапной смерти.
« Все больные после стентирования должны принимать антитромбоцитарные препараты для улучшения эффекта операции. Но аспирин принимать не надо, если у вас так же назначены антикоагулянты».
Нестероидные противовоспалительные средства (НПВС).
Если у вас мерцательная аритмия и вы принимаете антикоагулянты для того, чтобы снизить риск образования тромбов и инсульта, остерегайтесь приема НПВС.
НПВС включают такие общие обезболивающие средства, как напроксен и ибупрофен. Если их принять с препаратами для разжижения крови, то могут возникнуть серьезные кровотечения.
3. Некоторые антибиотики.
Если у вас есть высокий риск развития аритмии, остерегайтесь определенных антибиотиков, так как они могут нарушить электрическую активность сердца и привести (иногда к летальным) нарушениям ритма.
Как показывают исследования, к таким опасным антибиотикам относятся азитромицин и левофлоксацин.
Амоксициллин и ципрофлоксацин показали более низкие риски.
Heart Patients: 3 Common Medications You May Need to Avoid. 3/25/15
Риск развития сердечной недостаточности на фоне приема НПВП
НПВП (нестероидные противовоспалительные препараты) относятся к самым широко назначаемым лекарствам, и по результатам некоторых рандомизированных и обсервационных исследований, ассоциированы с повышенным риском сердечной недостаточности (СН) и связанной с ней частотой госпитализаций. При этом наиболее высокий риск СН отмечается на фоне приема селективных ингибиторов ЦОГ-2 и очень высоких доз неселективных НПВП.
Целью исследования было определить сердечно-сосудистую безопасность НПВП по риску госпитализаций по поводу СН.
В исследование случай-контроль вошли пациенты из четырех европейских стран – Нидерланды, Италия, Германия и Великобритания. Это были лица 18 лет и старше, которые начали прием НПВП с 2000 по 2010 год. Среди этих пациентов 92 163 были госпитализированы по поводу СН. Группу контроля составили 8 246 403 индивидуумов, сопоставимых по полу, возрасту и началу включения в исследование.
В работе оценивали ассоциацию между применением различных НПВП (неселективных и ингибиторов ЦОГ-2) и риском госпитализации в связи с СН с помощью метода логистической регрессии.
Настоящее использование НПВП (в течение предыдущих 14 дней) сопряжено с 19% повышением риска госпитализации по поводу СН (скорректированное отношение шансов 1,19, 95% CI, 1.17-1.22), по сравнению с использованием НПВП в прошлом (>183 дней назад).
Риск госпитализации с связи с СН повышен для семи неселективных НПВП (диклофенака, ибупрофена, индометацина, кеторолака, напроксена, нимесулида и пироксикама) и двух ингибиторов ЦОГ-2 (рофекоксиба и эторикоксиба). Отношение шансов колеблется от 1,16 (95% CI, 1.07-1.27) для напроксена до 1,83 (1.66-2.02) для кеторолака.
Риск СН повышен в 2 раза при применении диклофенака, эторикоксиба, индометацина, пироксикама и рофекоксиба в дозе, превышающей суточную в ≥2 раза. При этом даже средняя доза (0,9-1,2 суточной дозы) индометацина и эторикоксиба ассоциирована с увеличением риска СН.
Не было получено данных о повышении риска госпитализаций по поводу СН на фоне приема целекоксиба в обычно назначаемых дозах.
Риск госпитализаций в связи с сердечной недостаточностью повышен у пациентов, получающих в настоящее время НПВП, при этом эффект является дозозависимым.
Клиницистам необходимо обратить внимание на НПВП, повышающие риск сердечной недостаточности, и с осторожностью назначать их соответствующими группам больных.
Источник: Andrea Arfè, Lorenza Scotti, Cristina Varas-Lorenzo, et al. Non-steroidal anti-inflammatory drugs and risk of heart failure in four European countries: nested case-control study. BMJ 2016;354:i4857
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва