лихорадочный синдром что это такое
Лихорадка
Причины повышения температуры
Cимптомы лихорадки
Иногда повышение температуры тела может сопровождаться другими симптомами, связанными с обострением хронических заболеваний.
Следует вызвать врача, если у детей младше 3 месяцев температура поднялась выше 37.5, если температура повышена более 24 ч.
У детей в возрасте от 6 месяцев до 6 лет при высокой температуре иногда наблюдаются судороги. Если у вашего ребенка такие судороги, следите за тем, чтобы он не поранился, уберите все опасные предметы рядом с ним и удостоверьтесь, что он свободно дышит.
Если у детей повышенная температура сопровождается судорогами, ригидностью затылочных мышц, сыпью, если при повышенной температуре отмечаются боли в животе, то следует немедленно обратиться за медицинской помощью.
Если температура сопровождается отеком и болями в суставах; а также сыпью, особенно темно-красного цвета или в виде больших волдырей, то следует срочно обратиться к врачу. При возникновении сопутствующих симптомов: кашель с желтоватой или зеленоватой мокротой, сильная головная боль, боль в ушах, спутанность сознания, сильная раздражительность, сухость во рту, боль в животе, сыпь, сильная жажда, сильная боль в горле, болезненное мочеиспускание и рвота, следует также вызвать врача. При повышении температуры тела у беременной женщины, также следует обратиться к врачу.
Что можете сделать Вы
Постарайтесь отдохнуть, лучше всего соблюдать постельный режим, не в коем случае не кутайтесь и не одевайтесь слишком тепло, пейте больше жидкости. Обязательно ешьте, но лучше легкую и хорошо усваиваемую пищу. Измеряйте температуру каждые 4-6 ч. Примите жаропонижающее лекарство, если у вас болит голова или температура выше 38 градусов.
Что может сделать врач
Врач должен установить причину повышенной температуры тела и назначить соответствующую терапию. При необходимости назначить дополнительное обследование, а при подозрении на серьезное заболевание направить на госпитализацию.
Простудные заболевания и гипертермия
В 2004 году исполнится 50 лет с тех пор, как ученые установили связь простуды и гриппа с вирусами. На сегодняшний день известно более 200 видов вирусов и микроорганизмов, относящихся
В 2004 году исполнится 50 лет с тех пор, как ученые установили связь простуды и гриппа с вирусами. На сегодняшний день известно более 200 видов вирусов и микроорганизмов, относящихся к 20 семействам, вызывающих острые респираторные заболевания (ОРЗ), и этот список постепенно пополняется. У детей простуда — самая распространенная инфекционная патология.
Простудные заболевания при неправильно организованной и неадекватной помощи, в том числе при самолечении, нередко приводят к формированию группы часто болеющих детей, развитию хронических болезней желудочно-кишечного тракта, почек. Кроме того, ОРЗ являются причиной возникновения хронических очагов инфекции.
Проникновение в организм патогенных вирусов и иных микроорганизмов не всегда вызывает заболевание. Кроме инфекционного начала, необходимы условия, позволяющие патогенным микроорганизмам преодолевать естественную неспецифическую сопротивляемость организма. Одним из таких условий является переохлаждение. Недаром в англоязычных странах простудные заболевания называют cold («холод») и связывают их возникновение с влиянием холодной и влажной погоды. Простудным заболеваниям чаще всего подвергаются дети в возрасте 1-5 лет в связи с утратой материнского и отсутствием приобретенного иммунитета.
Наибольшее количество простудных заболеваний регистрируется в осенне-зимне-весенний период, причем развитию ОРЗ способствует не столько низкая температура воздуха, сколько ее сочетание с повышенной влажностью. Охлаждение организма происходит быстрее, когда поверхность кожи покрыта потом, так как при испарении влаги расходуется много тепла. При охлаждении любого участка тела (и особенно стоп) рефлекторно снижается температура слизистых оболочек верхних дыхательных путей (миндалин, слизистой оболочки носа и др.). В результате слизистая оболочка становится проницаемой для вирусов и болезнетворных микроорганизмов.
В отличие от взрослых у детей ввиду несовершенства механизма теплообмена простуда может наступить не только при переохлаждении, но и при перегревании. Особенно это касается детей раннего возраста. Известно, что 30-40% всех заболеваний у детей первого года жизни составляют ОРЗ.
Процессы теплообразования и теплоотдачи тесно связаны между собой, они помогают поддерживать постоянную температуру тела, и нарушение равновесия приводит к ослаблению местной защиты. В раннем возрасте у нетренированных и незакаленных детей механизмы образования тепла ослаблены, нервно-сосудистые реакции протекают нестабильно, что в условиях контакта с инфекцией приводит к развитию простуды. Следует, однако, отметить, что ребенок благодаря лабильности нервной регуляции быстрее, чем взрослый, приспосабливается к влиянию метеорологических факторов.
Если простуду без лихорадки у детей можно рассматривать как явление, не вызывающее беспокойства, то ОРЗ с лихорадкой и особенно с гипертермической реакцией угрожает ребенку развитием серьезных осложнений. Плохо переносят лихорадку дети с перинатальной энцефалопатией, врожденными пороками сердца, аритмиями, патологией ЦНС, наследственными метаболическими заболеваниями, фебрильными судорогами в анамнезе, родившиеся глубоко недоношенными. Тем не менее лихорадка в большинстве случаев носит защитный характер и ее опасность для организма ребенка преувеличивают из-за боязни возможных осложнений.
Большинство вирусов и патогенных бактерий снижают темпы своей репродукции при повышении температуры окружающей среды. Лихорадка при инфекционно-воспалительном заболевании развивается за счет образования «эндогенных пирогенов» [1]. В ответ на инфицирование вирусами и бактериями циркулирующие лимфоциты, моноциты вырабатывают цитокины, включая интерлейкины 1 и 6, фактор некроза опухоли-α. Эти медиаторы стимулируют продукцию простагландина Е2 в переднем гипоталамусе, что устанавливает новый, более высокий уровень температурного обмена. При лихорадке в основном возникают нарушения теплообмена нейрогенного происхождения. Ускоряются обменные процессы, возрастают потери жидкости, стимулируется продукция интерферона, антител, усиливается фагоцитоз.
При большинстве простудных инфекций максимум температуры тела устанавливается в пределах 37-39°С, что не грозит серьезными расстройствами здоровья. Поэтому исходно здоровым детям с хорошей реактивностью и адекватной реакцией на воспалительный процесс в соответствии с критериями ВОЗ и отечественной педиатрической практикой не рекомендуется вводить жаропонижающие средства при температуре тела ниже 38,5-39,5°С [3, 6].
В свою очередь превышение определенного порога становится для ребенка опасным. Пределом считается температура тела выше 38-39,5°С. Таким образом, можно считать, что с этого момента риск развития у ребенка гипертермического синдрома очень высок. Следует принимать во внимание и способ измерения температуры тела: аксиллярный, ректальный, тимпанический и др.
При гипертермическом синдроме, который признан абсолютным патологическим вариантом лихорадки, отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушениями микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов. В основе расстройств лежит патологическая интеграция первично и вторично измененных образований ЦНС или патологическая система по Г. Н. Крыжановскому [9], деятельность которой имеет биологически отрицательное значение для организма. Гипертермический синдром требует обязательной медикаментозной коррекции, при этом не следует пренебрегать методами физического охлаждения.
В процессе клинического наблюдения за ребенком важно различать «красную» и «белую» гипертермию. Чаще наблюдают прогностически более благоприятную «красную» гипертермию, при которой теплопродукция соответствует теплоотдаче. В этом случае поведение ребенка обычное, кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые, учащение пульса и дыхания соответствует повышению температуры тела (на каждый градус выше 37°С одышка становится больше на 4 дыхания в минуту, а тахикардия — на 20 ударов в минуту). Для «белой» гипертермии характерны нарушения поведения ребенка — безучастность, вялость или, наоборот, возбуждение, бред и судороги. Кожа бледная, с «мраморным рисунком», цианоз ногтевых лож и губ, положительный симптом «белого пятна», конечности холодные, чрезмерные одышка и тахикардия.
При «красной» гипертермии план неотложной медицинской помощи заключается в использовании методов физического охлаждения, ребенку дают обильное питье, назначают ибупрофен (нурофен для детей) или парацетамол. Обычно через 3-4 ч требуется повторный прием препаратов, так как антипиретики оказывают исключительно симптоматическое действие.
При «белой» гипертермии уже изначально нельзя рассчитывать на эффект только от жаропонижающих средств. Парентерально дополнительно вводят сосудорасширяющие препараты: 2%-ный раствор папаверина, 1%-ный раствор дибазола, 0,25%-ный раствор дроперидола. По показаниям добавляют никотиновую кислоту 5-30 мг в сутки и антигистаминные препараты.
Температура тела у больного ребенка контролируется каждые 30 мин. Лечебные мероприятия, направленные на борьбу с гипертермией, прекращаются после понижения температуры тела до 37,5°С, так как в дальнейшем она может понижаться без дополнительных вмешательств.
В патогенезе простудных заболеваний, помимо лихорадки, имеют значение воспалительные явления и болевые ощущения в зеве и носоглотке. В первые часы и дни болезни окончательный диагноз поставить трудно, а ребенку, особенно раннего возраста, нужна немедленная помощь. В связи с этим понятно, как важно иметь в своем арсенале эффективное лекарственное средство, обладающее комплексным воздействием и не вызывающее побочных эффектов. Поэтому при выборе препарата для снятия лихорадки лучше отдавать предпочтение средствам, обладающим жаропонижающим и одновременно противовоспалительным и обезболивающим действием. Этим требованиям при лечении простуды, осложненной лихорадкой, у детей отвечает ибупрофен (нурофен для детей), принцип действия которого основан на ингибировании циклооксигеназной активности.
Ибупрофен относится к нестероидным противовоспалительным средствам (НПВС). Обладая одновременно жаропонижающим, анальгетическим и противовоспалительным действием, НПВС не имеют гормональной активности, но благодаря угнетению синтеза простагландинов как в центральной нервной системе, так и на периферии оказывают необходимый комплексный эффект.
Парацетамол в отличие от ибупрофена обладает исключительно жаропонижающим действием. В настоящее время рекомендовано ограничить применение у детей ацетилсалициловой кислоты и метамизола, учитывая риск тяжелых осложнений. Производные пиразолона и парааминофенола, длительное время использовавшиеся в педиатрии, запрещены к применению у детей из-за существенных побочных действий [7, 10].
Данные о частоте использования жаропонижающих препаратов в России противоречивы. Тем не менее парацетамол при лечении простудных заболеваний, сопровождающихся лихорадкой, выписывают более 90% педиатров, ибупрофен — более 50%, ацетилсалициловую кислоту — около 30% [2, 5]. За рубежом с конца 80-х годов в качестве жаропонижающего лекарственного средства, составляющего альтернативу парацетамолу, в детской практике активно используют ибупрофен, который продается в аптеках без рецепта.
Нами было проведено изучение эффективности, безопасности и переносимости педиатрической суспензии ибупрофена (нурофена для детей). Спектр показаний к назначению препарата включает в себя инфекционно-воспалительную и поствакцинальную лихорадки, болевой синдром при отите, прорезывании и заболеваниях зубов, головную боль, растяжение связок и другие виды болей.
70 детей в возрасте от 6 месяцев до 12 лет (средний возраст 5,3+1,6 года, 29 девочек и 41 мальчик) имели симптомы простуды и гипертермическую температуру тела. Примерно у половины детей было отмечено наличие осложнений в виде отита, синусита и обструктивного бронхита. Все дети получали амбулаторно нурофен для детей.
Критерии включения в исследование: лихорадка выше 39,0°С у детей с благополучным преморбидным фоном и выше 38,0°С у детей из группы риска (фебрильные судороги в анамнезе, неврологическая патология, врожденный порок сердца), информированное письменное согласие родителей. Из исследования исключались больные дети, получавшие одновременно парацетамол, а также пациенты, у которых наблюдалась повышенная чувствительность к нурофену.
Нурофен для детей назначался в соответствии с общепринятыми рекомендациями в разовой дозе 10 мг/кг 3-4 раза в сутки при наличии лихорадки и болевого синдрома (головной и ушной боли, болях в горле, артралгий) в течение 3-7 дней.
Ежедневно регистрировалась информация о самочувствии ребенка, на фоне приема препарата многократно измерялась температура тела. Эффективность лечения детей оценивалась в соответствии с протоколом исследования на основании динамики клинических симптомов заболевания. Для характеристики отдельных клинических симптомов использовалась балльная шкала оценок. Переносимость нурофена для детей характеризовалась наличием или отсутствием побочных эффектов в ходе лечения.
Практически у всех детей с простудой разовый прием нурофена для детей приводил к снижению температуры тела на 1-1,5°С, исчезновению болевых ощущений в зеве. У больных детей из группы риска, когда препарат назначался при температуре тела менее 39,0°С, жаропонижающий эффект от действия нурофена для детей развивался через 30 мин после его приема. В течение 1,5 ч регистрировалось приблизительно равномерное снижение температуры тела, составляющее в целом 3,9% от исходной повышенной температуры тела. Отмечено, что за 90 мин у всех детей данной группы после использования нурофена для детей температура тела снижалась до 37,0-37,2°С.
При исходной температуре тела у детей выше 39,0°С после приема нурофена наблюдалось более интенсивное, однако не столь равномерное снижение лихорадки. Так, через 30 мин после приема препарата понижение температуры тела на 1-1,5°С было отмечено у 58,3% детей, через 60 мин — у 86,1%, через 90 мин — у 94,4%. Через 120-150 мин наблюдения общий показатель падения температуры тела у 36 детей с благополучным преморбидным фоном составил 4,4% от исходной величины. Следует отметить, что детям с «белым» типом лихорадки (3 ребенка) нурофен для детей назначали в комбинации с папаверином в разовой дозе 5-10 мг в зависимости от возраста.
Положительной стороной использования нурофена для детей является довольно стойкий жаропонижающий эффект, наблюдающийся у детей. В большинстве наблюдений после купирования гипертермии субфебрилитет, или температура тела в пределах 37-37,8°С держалась на протяжении 2-3 ч (см. рис.). Повторный подъем температуры тела являлся основанием для дальнейшего использования препарата. Регулярный, строго по часам, прием нурофена для детей, как это принято при курсовом лечении, нами не практиковался.
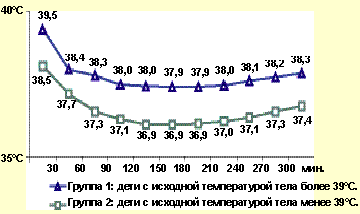 |
| Рисунок. Динамика температуры тела у детей с лихорадкой на фоне приема нурофена |
Помимо жаропонижающего, нурофен для детей оказывает и анальгетическое воздействие, что было зарегистрировано при назначении препарата детям с явлениями интоксикации (головная боль и т. д.), а также с острым катаральным средним отитом. Используя балльную шкалу оценки болевых ощущений, мы выявили, что положительные сдвиги отмечались уже через 30 мин после приема лекарственной суспензии. Обезболивающее действие нурофена для детей также весьма продолжительно и обычно составляет не менее 2,5 ч.
Проведенное нами сравнительное изучение, а также данные других авторов показали, что ибупрофен в дозе 10 мг/кг и парацетамол в дозе 15 мг/кг дают похожий обезболивающий результат — исчезают головные боли, боли в горле и артралгии. В обеих группах эффект был значительно более выражен, чем при приеме плацебо [6]. Так, у всех 6 детей с отитом, получавших нурофен для детей, отмечена положительная динамика по валидной шкале оценок.
Средний срок «курсового» использования нурофена для детей составлял 4,1+1,4 дня. По мере улучшения клинической симптоматики уменьшалось число приемов препарата, а отсутствие лихорадки и болевого синдрома служили показаниями для его отмены.
Нурофен для детей в виде суспензии хорошо переносится, препарат безопасен и обладает приятным вкусом. Следует отметить, что при кратковременном применении ибупрофена риск развития нежелательных эффектов довольно низок [10].
Таким образом, проведенные наблюдения показали высокий жаропонижающий эффект, хорошую переносимость и безопасность суспензии нурофена для детей при лечении пациентов с простудными заболеваниями на фоне гипертермического и болевого синдромов. Нурофен для детей можно использовать в педиатрической практике в качестве безрецептурной формы.
Стойкий и длительный эффект нурофена для детей позволяет признать его высокоэффективным средством лечения простудных заболеваний, сопровождающихся гипертермическим синдромом. В последние годы ибупрофен рекомендован детям в качестве одного из основных жаропонижающих средств. Следует также отметить, что антипиретики необходимо назначать детям только в том случае, если лихорадка превышает допустимый предел и ведет к нарушению функций сердечно-сосудистой, центральной нервной и других систем [5, 7].
Лихорадка причины, способы диагностики и лечения
Лихорадка — защитно-приспособительная реакция организма на инфекцию, реже возникает в ответ на воздействие других неблагоприятных внутренних и внешних раздражителей. Характеризуется стойким повышением температуры тела, усиленным потоотделением, ознобом, в некоторых случаях сочетается с признаками интоксикации: тошнотой, рвотой, слабостью, общим недомоганием. Свойственна широкому кругу инфекционных и воспалительных заболеваний, онкологии. Диагностическая задача заключается в выявлении причин лихорадки, выбора адекватного курса лечения.
Причины лихорадки
Лихорадка — ранний признак инфекционных заболеваний, когда другие симптомы ещё не наблюдаются. При поражении болезнетворными микроорганизмами верхних дыхательных путей (тонзиллит, ОРВИ, ОРЗ, гайморит) лихорадка продолжается от трёх до семи дней. Если высокая температура тела сохраняется дольше недели, то вероятнее всего, она вызвана злокачественными опухолями, заболеваниями инфекционно-воспалительного характера, системным поражением соединительной ткани. В основе развития лихорадки могут лежать следующие состояния:
Лихорадка может быть следствием переохлаждения, плохого питания, ослабления иммунной защиты.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Типы лихорадки
Чаще лихорадка начинается остро с повышения температуры тела свыше 37 градусов при подмышечном измерении, и 37.8 градусов — при ректальном или оральном способе. Сопровождается ощущением жара, ознобом, мышечной дрожью в теле, слабостью, недомоганием, головной болью, феноменом “гусиной кожи”. Дополнительно может наблюдаться бледность кожи, раздражительность, суставная боль, потеря аппетита, бессонница, сыпь, приступы удушья, нарушения дыхания, рвота, тошнота.
Классификацию лихорадки проводят по разным признакам:
Методы диагностики
С целью выяснения причин лихорадки терапевт проводит всестороннее комплексное обследование пациента. В процессе диагностики важно установить вид лихорадки, источник заражения, инфекцию. Выявить конкретную болезнь, тип возбудителя, его устойчивость к антибактериальным препаратам можно с помощью данных общего и биохимического анализа крови, мочи, коагулограммы, бактериологического посева из носоглотки. В соответствии с проявлениями болезни одновременно с лабораторными анализами врач может назначить:
В сети клиник ЦМРТ диагностику причин лихорадки проводят следующими способами:
Что такое геморрагическая лихорадка с почечным синдромом (ГЛПС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — это группа острых инфекционных заболеваний, вызываемых хантавирусами из семейства Bunyaviridae, которые поражают мелкие сосуды всего организма, вызывают расстройства свёртывающей системы, нарушают кровообращение и работу почек. Клинически проявляется в виде общей инфекционной интоксикации, воспаления соединительной ткани почек, не поддающегося лечению антибиотиками, и геморрагического диатеза (повышенной кровоточивости тканей). В зависимости от формы заболевания летальность колеблется от 1 % до 15 %.
Синонимы: дальневосточная или корейская геморрагическая лихорадка, геморрагический нефрозонефрит, скандинавская эпидемическая нефропатия и др.
Этиология
Таксономия возбудителя болезни:
Определение ГЛПС как вирусной болезни было предложено советским бактериологом, вирусологом и иммунологом А. А. Смородинцевым в 1944 году. Сам вирус был выделен от животных южно-корейским учёным Н. W. Lee в 1976 году, от человека — в 1978 году.
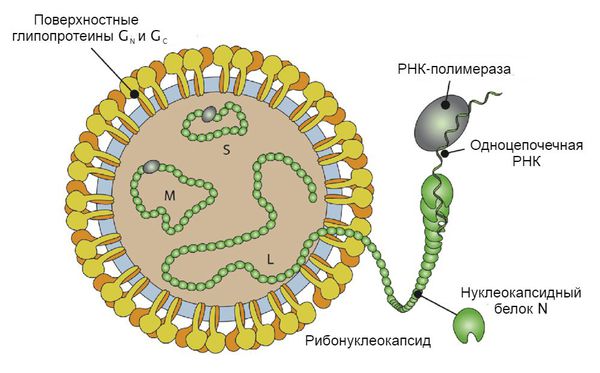
Вирусные частицы представляют собой образования округлой формы диаметром 90-130 нм. Они имеют липидную оболочку с выступами (гликопротеиновыми шипами), содержат одноцепочечную РНК. Геномом кодируются: РНК-зависимая РНК-полимераза, нуклеокапсидный белок N, поверхностные глипопротеины GN GC. В зависимости от вида вируса имеется различное количество открытых рамок считывания, кодирующих неструктурные белки. Проникновение вируса в клетку хозяина осуществляется путём прикрепления к её поверхности с помощью специфических белков G.
Интересен тот факт, что мутации хантавирусов при репликации проходят параллельно с эволюционными изменениями их природных носителей (грызунов).
Эпидемиология
Все перечисленные возбудители также могут циркулировать повсеместно в незначительной концентрации.
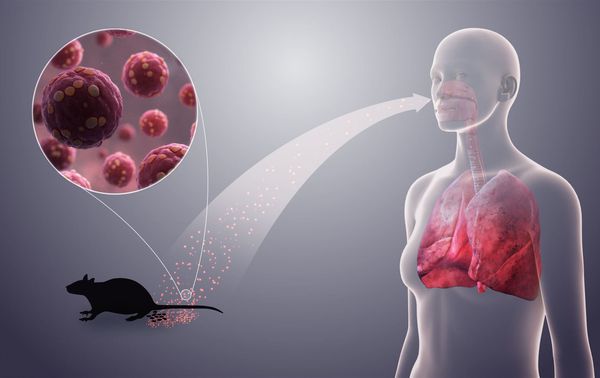
Заболевание является природно-очаговым зоонозом, т. е. встречается на определённых территориях, где есть основной источник инфекции — дикие мышевидные грызуны:
В городах незначительная роль отводится домовым мышам и крысам. Сами грызуны, как правило, являются бессимптомными вирусоносителями (вирусные частицы выявляются у них во всех средах организма, но больше — в лёгких).
Заражение грызунов происходит при контакте между собой, в основном через слюну воздушно-капельным путём. Человек в основном заражается через мочу и фекалии грызунов, содержащие вирус.
Механизмы передачи вируса :
Человек обычно не является источником инфекции, для окружающих не заразен (случаи заражения крайне редки и наблюдаются только в лаборатории).
К заболеванию восприимчивы все люди, чаще всего болеют мужчины активного возраста, связанные с определёнными профессиями или образом жизни (фермеры, ассенизаторы, трактористы, лесники, геологи, дачники, работники промышленных предприятий). Дети, женщины и пожилые люди болеют значительно реже в связи с меньшим контактом с источниками вируса в природной среде и особенностями иммунитета (если человек уже контактировал с вирусом).
Сезонность — летне-осенняя, раз в 3-4 года заболеваемость увеличивается из-за активизация грызунов, обитающих рядом с людьми.
Симптомы геморрагической лихорадки с почечным синдромом
Инкубационный период составляет от 4 до 49 дней. В среднем он длится 2-3 недели. Его продолжительность зависит от вида возбудителя, дозы попавшего в организм патогена, места проникновения, иммунореактивности организма и др.
Подавляющее большинство случаев протекает под маской лёгкого и среднетяжёлого ОРЗ в виде непродолжительной остролихорадочной формы и, как правило, не распознаются.
Начало заболевания (лихорадочный период) обычно острое, иногда наблюдается небольшая продрома в виде познабливания, ломоты в теле, повышения температуры тела до 37,5-38°С. Появляется лихорадка с быстрым нарастанием температурной реакции до максимальных цифр (38-40°С), которые держатся в течение 5-11 дней. Колебания температурной кривой не имеют каких-либо особенностей. Больных беспокоит озноб, выраженная головная боль, ломота и боли в мышцах и суставах, сухость во рту и жажда. Быстро нарастает слабость, потливость, адинамия. Может возникнуть небольшой кашель.
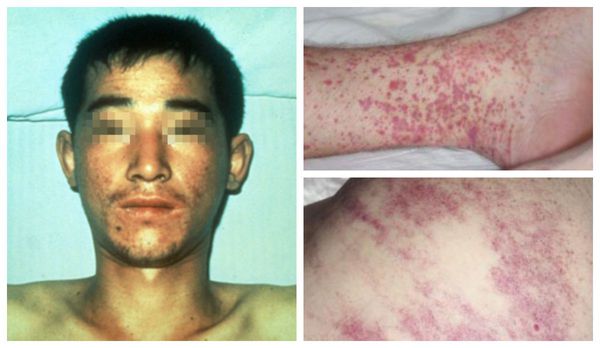
Внешний вид больных : гиперемированная (покрасневшая) верхняя половина тела, инъецированные красноватые склеры (белки глаз), возможна пятнистая энантема мягкого нёба (появление мелких пятен). При прогрессировании болезни появляется петехиальная сыпь (мелкие кровоизлияния) в области туловища, внутренней поверхности плеч и местах уколов, возможны небольшие носовые кровотечения. При сдавливании тканей и щипках в этих местах появляется геморрагическая сыпь.
Со стороны сердца отмечается относительная брадикардия, артериальное давление немного снижено. У чувствительных людей может возникнуть дискомфорт в поясничной области. К концу лихорадочного периода начинает снижаться количество отделяемой мочи (диурез) и частота мочеиспускания.
Внешний вид пациента изменяется : гиперемия лица и верхней части туловища сменяется бледностью, нарастает геморрагический синдром: возникают массивные кровоизлияния в склеры, длительные носовые кровотечения, любое прижатие ткани вызывает выраженную геморрагическую сыпь. Возможно развитие кишечного кровотечения.
Ведущим расстройством олигурической стадии является прогрессирующее снижение количества отделяемой мочи вплоть до анурии (полного её отсутствия). В это время наиболее часто развиваются осложнения и летальные исходы.
Признаки потенциального развития тяжёлой формы болезни :
ГЛПС у беременных
Заболевание протекает несколько тяжелее, чаще переходит в тяжёлую стадию и повышает риск осложнений. Оно способно привести к развитию дистресс-синдрома лёгких, тромбоцитопении и повышению уровня печёночных трансаминаз.
Патогенез геморрагической лихорадки с почечным синдромом
Входные ворота — эпителий дыхательных путей, желудочно-кишечный тракт и повреждённая кожа. В месте проникновения вируса никаких изменений не наблюдается. По кровеносным сосудам патоген распространяется в организме, накапливаясь в клетках макрофагальной ткани, не вызывая при этом никаких симптомов.
По истечению скрытого периода заболевания происходит массивная вирусемия — выход и циркуляция вируса в крови. Она сопровождается активацией иммунной и гормональной систем, которые запускают синтез провоспалительных цитокинов. В результате прямого повреждающего воздействия вируса и иммунопатологических сдвигов повреждается внутренний слой мелких сосудов («излюбленное» место поражения вируса), развивается повышенное слипание тромбоцитов и клеточных элементов, вследствие чего нарушается текучесть крови. Такие изменения приводят к нарушению микроциркуляции, спазму мелких сосудов и нарушению работы органов. Одновременно с этим начинается образование патологических иммунных клеток (аутоиммунная агрессия).
При прогрессировании болезни расстройства микроциркуляции усиливаются, что приводит к системному расстройству гемодинамики, нарушается кровоснабжение органов, нарастает гипоксия, увеличивается кислотность (ацидоз), повреждается структура и функции жизненно важных органов (отёки, кровоизлияния, дистрофия, некроз).
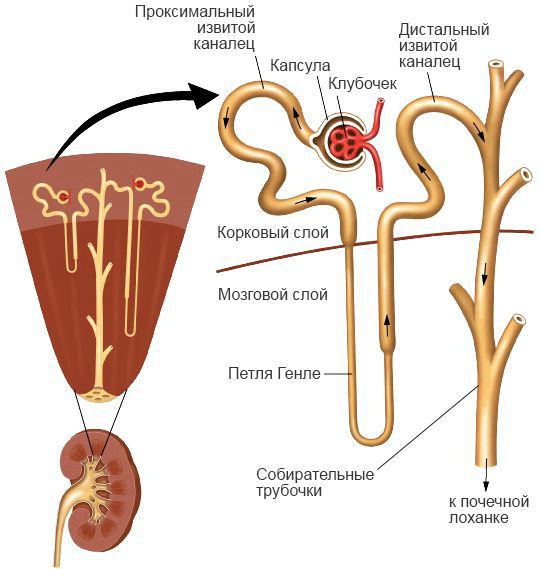
Наиболее выраженные поражения наблюдаются в почках — нарушается микроциркуляция, повышается проницаемость стенки сосудов, на базальной мембране клубочков осаждаются патологические иммунные комплексы. Это ведёт к отёку промежуточного вещества, дистрофии, пропотеванию фибрина и белка в просвет канальцев почек и их обтурацией (закупоркой) — нарушается фильтрация, нарастает ишемия ткани почек и возникает некроз. Это приводит к уменьшению количества отделяемой мочи, нарушению водно-электролитного баланса, уремической интоксикации и ацидозу. Чем тяжелее процесс, тем больше объёмы поражения, что может привести к летальному исходу.
Классификация и стадии развития геморрагической лихорадки с почечным синдромом
В Международной классификации болезней (МКБ-10), заболеванию присвоен код A 98.5.
Выделяют три степени тяжести:
Осложнения геморрагической лихорадки с почечным синдромом
Специфические осложнения ГЛПС :
Неспецифические осложнения ГЛПС — воспалительно-гнойные процессы:
Диагностика геморрагической лихорадки с почечным синдромом
К методам диагностики ГЛПС относятся:
Дифференциальная диагностика
Большинство случаев болезни проходят в лёгкой и среднетяжёлой форме, поэтому, как правило, не распознаются, ошибочно принимаясь за начальный период ОРЗ. Также ГЛПС можно спутать с другими заболеваниями:
Лечение геморрагической лихорадки с почечным синдромом
Лёгкие и многие формы среднетяжёлых случаев болезни лечат дома или в отделении ОРЗ стационаров как нераспознанные случаи. Часть среднетяжёлых и тяжёлых случаев подлежат госпитализации в инфекционные стационары с наличием отделения реанимации и интенсивной терапии (ОРИТ), при отсутствии инфекционного стационара — в общетерапевтический. Транспортировка должна осуществляться без тряски, так как есть риск разрыва почек.
Режим — постельный, до прекращения выраженной полиурии:
Показана механически и химически щадящая диета с достаточным количеством соли. Наиболее подходит диета № 4 по Певзнеру. Необходимо контролировать уровень потребляемой жидкости. В начале болезни, когда функция почек сохранена, показано обильное питьё. В фазу олигоанурии нужно строго следить, чтобы количество потреблённой жидкости не превышало объёма выведенной более чем на 700 мл. В разгар болезни нужно исключить продукты, богатые белком (мясо, рыбу, бобовые) и калием (овощи, фрукты, сухофрукты, картофель). В период выздоровления их нужно включить в рацион. Голодать нельзя, так как оно усиливает распада белка и увеличивает уровень мочевины в крови (азотемия).
Специфической противовирусной терапии прямого действия на сегодняшний день нет. В ранние сроки болезни при среднетяжёлых и тяжёлых формах возможно применение препарата общевирусного действия ( рибавирина ) коротким курсом.
В период выздоровления показано использование общеукрепляющих средств и адаптогенов: минеральных препаратов (например глюконат кальция ), витаминных комплексов и растительных экстрактов (например элеутерококка ).
Сроки выписки пациентов :
Прогноз. Профилактика
При лёгких формах и большей части среднетяжёлых форм прогноз благоприятный: через 3-6 недель наблюдается полное выздоровление. При части среднетяжёлых и тяжёлых формах процесс восстановления может занять месяцы, иногда годы, возможно стойкое нарушение функции некоторых органов (в основном почек). При развитии осложнений нередки летальные исходы (в основном при ГЛПС, вызванной вирусом Хантаан).
Профилактика ГЛПС на современном этапе включает в основном неспецифические мероприятия: