лоханки у плода что это
Если при ультразвуковом исследовании найдено расширение почечных лоханок (пиелоэктазия)
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Что такое пиелоэктазия
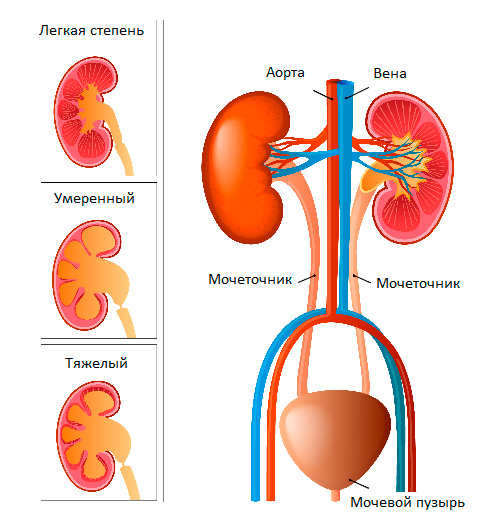
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина пиелоэктазии почек у плода
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки. Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние.
Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Для оценки здоровья плода при пиелоэктазии важно выполнить УЗИ при беременности при сроке в 32 недели и еще раз точно оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал.
Все ультразвуковые обследования в центре проводятся по международным стандартам FMF (Fetal Medicine Foundation) и ISUOG (Международного общества ультразвука в акушерстве и гинекологии).
Врачи ультразвуковой диагностики имеют международные сертификаты Fetal Medicine Foundation (Фонд медицины плода, Великобритания), которые подтверждаются ежегодно.
Мы беремя за самые сложные случаи и, при необходимости, возможно проведение консультации со специалистами Госпиталя Королевского Колледжа, King’s College Hospital (Лондон, Великобритания).
Возможности этих приборов позволяют говорить о новом уровне информативности.
Записаться на прием
Записаться на прием и получить экспертное мнение наших специалистов ультразвуковой диагностики вы можете по телефону единого контакт центра +7 (812) 458-00-00
Пиелоэктазия
Что такое почечные лоханки?
Почечные лоханки это полости, где собирается моча из почек. Моча в почечные лоханки попадает из почечных чашечек. Из лоханок моча перемещается в мочеточники, которые транспортируют ее в мочевой пузырь.
Что такое пиелоэктазия?
Пиелоэктазия представляет собой расширение почечных лоханок (pyelos (греч.) – лоханка; ectasia – расширение ). У детей, как правило, пиелоэктазия бывает врожденной. Если вместе с лоханками расширены чашечки, то говорят о пиелокаликоэктазии или гидронефротической трансформации почек. Если вместе с лоханкой расширен мочеточник, это состояние называют уретеропиелоэктазией (ureter- мочеточник), мегауретером или уретерогидронефрозом. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя патология. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые нередко требуют хирургического лечения.
В чем причина расширения почечных лоханок у плода?
Причина расширения лоханок почек заключается в повышении давления мочи в почке из-за наличия препятствия на пути ее оттока. Нарушение оттока мочи может быть вызвано сужением мочевыводящих путей расположенных ниже лоханки, обратным забросом мочи из мочевого пузыря (пузырно-мочеточниковым рефлюксом), а также повышенным давлением в мочевом пузыре.
В чем опасность пиелоэктазии?
Пиелоэктазия является проявлением неблагополучия в мочевой системе. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки. Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние и приводящего к склерозу почки.
Что может служить препятствием для оттока мочи?
Часто препятствием для оттока мочи из почки является сужение мочеточника в месте перехода лоханки в мочеточник, либо при впадении мочеточника в мочевой пузырь. Сужение мочеточника может быть следствием его недоразвития или сдавления снаружи дополнительным образованием (сосуд, спайки, опухоль). Реже, причиной нарушения оттока мочи из лоханки является формирование клапана в области лоханочно-мочеточникового перехода (высокое отхождение мочеточника). Повышенное давление в мочевом пузыре, возникающее вследствие нарушения нервного снабжения мочевого пузыря (нейрогенный мочевой пузырь) или в результате формирования клапана мочеиспускательного канала, также может затруднять отток мочи из почечных лоханок.
Какова наиболее частая причина пиелоэктазии?
Наиболее частой причиной нарушения оттока мочи из лоханок является встречный обратный поток мочи из мочевого пузыря – пузырно-мочеточниковый рефлюкс. В нормальных условиях пузырно-мочеточниковому рефлюксу препятствует клапанный механизм, существующий в месте впадения мочеточника в мочевой пузырь. При рефлюксе клапан не работает и моча при сокращении мочевого пузыря устремляется вверх по мочеточнику.
Как устанавливают диагноз пиелоэктазии плода?
Диагноз пиелоэктазии плода устанавливают при обычном ультразвуковом исследовании с 16-20 недели беременности.
Что может способствовать появлению пиелоэктазии?
Врожденная патология мочевыделительной системы может иметь генетическую природу или возникать в результате вредных воздействий на организм матери и плода во время беременности.
Какие методы диагностики применяются при пиелоэктазии у новорожденного?
Какие диагнозы ставят на основании обследования?
Некоторые примеры часто встречающихся заболеваний сопровождающиеся пиелоэктазией:
Может ли пиелоэктазия исчезнуть без операции?
Да, у многих детей небольшая пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. В ряде случаев требуется консервативное лечение.
Как лечат детей с пиелоэктазией?
Лечение зависит от тяжести и причины заболевания. Дети с невыраженной и средней степенью пиелоэктазии могут наблюдаться у опытного специалиста и получать необходимое лечение, дожидаясь исчезновения или уменьшения степени пиелоэктазии.
В каких случаях требуется хирургическое лечение?
В настоящее время не существует метода, позволяющего предсказать, будет ли нарастать пиелоэктазия после рождения ребенка. Вопрос о показаниях к операции решается в ходе наблюдения и обследования. В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение.
Как часто требуется хирургическое лечение?
Оперативное лечение требуется в 25-40 % наблюдений.
В чем заключается хирургическое лечение при пиелоэктазии?
Хирургические операции позволяют устранить препятствие или пузырно-мочеточниковый рефлюкс. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. Информация о принципах операций в соответствующих разделах (пузырно-мочеточниковый рефлюкс, гидронефроз, мегауретер).
Консультации (от 0 до 18 лет)
Расширение лоханок и мочеточников
Гидронефроз
Уже в утробе матери у плода посредством УЗИ диагностируется аномальное расширение полости почек и лоханочной системы. Врожденный гидронефроз становится следствием затрудненного оттока мочи, со временем он повлечет еще большие осложнения – мочекаменную болезнь, гипертонию, пиелонефрит, почечную недостаточность. Патология закладывается на генетическом уровне, становится следствием неправильного внутриутробного развития.
Гидронефроз может протекать бессимптомно, а может дать знать о себе болью и вздутием в животе, срыгиваниями, вкраплениями крови в моче, плохими аппетитом и прибавкой в весе, диспепсией, вялостью и капризами. При малейшем подозрении на заболевание нужно немедленно обратиться к детскому урологу, который назначит необходимый перечень лабораторных исследований, поставит диагноз и назначит лечение.
Мегауретер
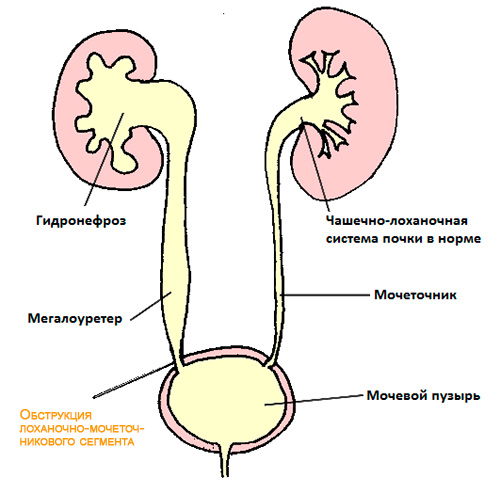
Случается, что у ребенка с самого рождения нарушено опорожнение мочеточника, и из-за этого с годами он никак не может поладить с горшком. Речь идет о мегауретере, т.е. врожденном расширении мочеточника. Эта проблема со временем приведет к осложнениям с почками из-за застоя мочи. Объяснить сей факт легко – моча своевременно не выводится из почечной лоханки и мочеточника, микробная флора проникает в мочевые пути и все оборачивается пиелонефритом, т.е. хроническим воспалением в почках, почечных тканях.
Также из-за усиленного давления в лоханке доходит до патологического воздействия на почечный кровоток, результат – почка вторично сморщивается, поскольку рубцуются ее ткани, страдает функциональность, т.е. наступает нефросклероз.
Тревожным сигналом для родителей должны послужить жалобы ребенка на боли в животе или пояснице. В принципе, эта патология редко проявляет себя до того момента, пока не дойдет до пиелонефрита. О нем свидетельствует высокая температура, повышенное количество лейкоцитов и белок в моче, в крови увеличится СОЭ. В этом случае сначала в условиях стационара нужно будет вылечить острый пиелонефрит и только потом дойдет до обследований урологического профиля.
Пузырно-мочеточниковый рефлюкс
Так называемый пузырно-мочеточниковый рефлюкс (ПМР) означает, что в мочеточник моча из мочевого пузыря забрасывается противоестественным образом. У детей из-за этого часто происходит вторичное сморщивание почек, утрачивается их функция. Обратный ток приводит к нарушению микрофлоры, почки воспаляются, многократно возрастает давление в почечной лоханке, ткани подвергаются механическому повреждению, рубцеванию. Происходит это все вследствие одной из следующих причин:
Если у ребенка ПМР, то он будет жаловаться на боли в животе или пояснице, но, как и при мегауретере, все может быть спокойно, пока дело не усугубится пиелонефритом, и тогда придется лечить уже в первую очередь именно его. Выявляется непосредственно ПМР посредством цистографии, которая дополнительно дает информацию о том, насколько проходим мочеиспускательный канал и нарушены ли функции пузыря. Дополнительно могут проводиться внутривенная урография, цистоскопия, лабораторное обследование, радиоизотопное исследование.
Лечение проводится в хирургическом или эндоскопическом русле, в зависимости от формы заболевания, которая определяется посредством цистоскопии.
Уретероцеле
Это внутрипузырная киста дистального отдела мочеточника. Обычно это заболевание вызвано патологическим врожденным развитием мочеточника. Нарушения в период формирования плода приводят к утончению прохода мочеточника в самом пузыре.
При уретероцеле ребенок может временами жаловаться на трудности с мочеиспусканием, болевой синдром в поясничной части и животе, а может вести себя абсолютно спокойно до момента проявления пиелонефрита.
Гидронефроз у плода, новорожденных и детей
Гидронефроз – это расширение чашечно-лоханочной системы почки. Вы можете встретить такие названия как водянка почки или расширение лоханки почки.
Рисунок. Степени расширения лоханки почки у плода, новорожденных и детей.
Как обнаруживается гидронефроз у плода, новорожденных и детей?
Гидронефроз нередко встречается у детей и может обнаруживаться не только после рождения, но и в период беременности при плановых ультразвуковых обследованиях. Заболевание носит название гидронефроз у плода, или пренатальный гидронефроз. Пренатальная ультразвуковая диагностика позволяет выявить расширение лоханки почки у плода уже на 14-16 неделе беременности. Частота встречаемости гидронефроза у плода достигает 1 случая на 100 беременностей. В одном из исследований было установлено, что у двух процентов всех детей, в основном мальчиков, обнаруживается дородовой гидронефроз. К счастью, большинство из этих детей в дальнейшем никогда не имеют никаких симптомов (транзиторный гидронефроз).
Если гидронефроз у плода не был обнаружен, после рождения заболевание может протекать абсолютно бессимптомно, нередко до 3-4 лет, и обнаруживаться при проведении ультразвуковой диагностики по какому-либо другому поводу, например, инфекции мочевыделительной системы или недержания мочи.
Гидронефроз плода – что делать?
Первоначальный подход в случае обнаружения гидронефроза у плода является выполнение регулярных ультразвуковых исследований и контроль роста и функции почек ребенка. Во время родов не требуется какой-либо особой акушерской помощи. Иногда могут назначаться антибиотики для профилактики инфекции.
В течение нескольких дней после рождения почки новорожденного оцениваются с помощью ультразвукового исследования. Дальнейшая тактика диагностики и лечения определяется исходя из причин гидронефроза.
Причины гидронефроза у плода, новорожденного и детей
Наиболее распространены следующие причины гидронефроза у новорожденных и детей:
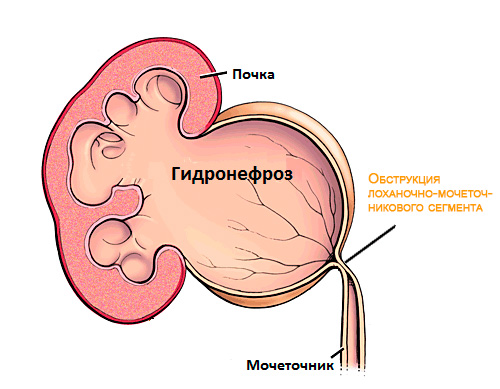
Обструкция лоханочно-мочеточникового сегмента
Обструкция лоханочно-мочеточникового сегмента – врожденная аномалия развития, характеризующаяся сужением места, где лоханка почки переходит в мочеточник. В результате нарушается отток мочи из почки и расширение чашечно-лоханочного аппарата.
Рисунок. Обструкция лоханочно-мочеточникового сегмента.
Обструкция пузырно-мочеточникового сегмента
Обструкция пузырно-мочеточникового сегмента – врожденная аномалия развития, характеризующаяся сужением места, где мочеточник впадает в мочевой пузырь. Нарушается отток мочи из почки и мочеточника, происходит расширение как чашечно-лоханочной системы (гидронефроз), так и мочеточника (мегалоуретер или гидроуретер).
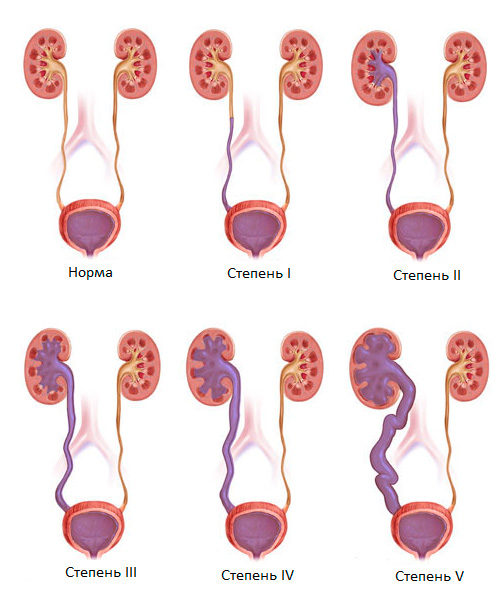
Пузырно-мочеточниковый рефлюкс (ПМР)
Пузырно-мочеточниковый рефлюкс (ПМР) – патологическое состояние, при котором происходит обратный заброс мочи из мочевого пузыря в мочеточники. Может быть различной степени выраженности. Развитие заболевание связано с недоразвитием или полным отсутствием клапанов между мочевым пузырем и мочеточниками, которые в норме препятствуют обратному току мочи.
Необструктивный гидронефроз
Необструктивный гидронефроз – это атипичная форма заболевания, при которой нарушается эвакуаторная функция лоханки почки, т.е. не происходит адекватного оттока мочи из лоханки в мочеточник, при этом отсутствует какое-либо механическое препятствие.
Другие причины водянки почки у новорожденных и детей:
Рисунок. Степени пузырно-мочеточникового рефлюкса у детей.
Причины гидронефроза у плода:
Транзиторный (временный) – 48%;
Обструкция лоханочно-мочеточникового сегмента – 11%;
Пузырно-мочеточниковый рефлюкс – 9%;
Поликистозная дисплазия почек – 2%;
Клапаны задней уретры – 1%.
Не всегда гидронефроз у детей является врожденным, он может развиваться в результате травмы или опухоли.
Какие исследования могут понадобиться?
Если у новорожденного или ребенка обнаружен гидронефроз, для уточнения причин и степени заболевания требуются дополнительные исследования. Ранняя диагностика и лечение помогают предотвратить развитие инфекций мочевых путей и повреждение почек.
Ультразвуковое обследование обладает высокой диагностической ценностью в определении степени гидронефроза и степени сохранности паренхимы почки. Обследование проводится перед мочеиспусканием и после опорожнения мочевого пузыря.
Микционная цистоуретрография. Важное обследование, позволяющее получить информацию о форме и размере мочевого пузыря, мочеточников и мочеиспускательного канала. Аномалии развития этих органов мочеиспускательной системы могут быть причинами гидронефроза у новорожденных и детей. Также благодаря микционной цистографии удается определить рефлюкс – заброс мочи обратно из мочевого пузыря в мочеточники.
Радионуклидная ренография – исследование мочевыделительной системы с использованием радиоизотопов. Возможно проведение двух видов исследования, в зависимости от предположительного диагноза.
Лазикс-ренограмма. Суть исследования заключается в получении изображения почек до и после введения мочегонных препаратов. Направлено на определения причин нарушения оттока мочи.
DMSA-сканирование почек позволяет с высокой точностью определить размер и форму, расположение и функциональную активность почек.
Более подробную информацию вы сможете найти в статье «Диагностика …»
Чем опасен гидронефроз у плода, новорожденного и детей?
У детей, которые страдают легкой или умеренной степени выраженности гидронефрозом, почечная функция, как правило, невредима. Раннее выявление и лечение обеспечивают хорошие перспективы в будущем.
Расширение лоханки тяжелой степени ассоциировано с риском частого повторения инфекций почки и развитием почечной недостаточности.
Как лечится гидронефроз плода, новорожденного и детей?
В течение первых нескольких дней после рождения почки новорожденного оценивается с помощью ультразвукового исследования. Если после рождения гидронефроз сохраняется, проводятся другие тесты. Микционная цистоуретрография используется, чтобы исключить пузырно-мочеточниковый рефлюкс, который нередко является ответственным за 25-30 процентов дородовых случаев гидронефроза. Если рефлюкс подтвержден в качестве причины, его можно лечить путем профилактики возникновения инфекций мочевыделительной системы и регулярного мониторинга (ультразвуковые обследования, микционная цистография). Большинство детей перерастают рефлюкс, но в некоторых случаях требуется хирургическое вмешательство.
В случаях, когда препятствие или блокирование грозит серьезно повредить почки, может понадобиться хирургическое вмешательство, чтобы исправить неполадку. В редких случаях, это делается в утробе матери, хотя процедура остается экспериментальной.
Патологии почек у плода: что и когда показывает экспертное УЗИ при беременности
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?fit=825%2C550&ssl=1″ />
Почечная система плода формируется из нервной трубки на 22-й день беременности и завершает закладку к 28 неделе. Не все женщины знают на ранних сроках о своём интересном положении и продолжают вести обычный образ жизни: занимаются спортом, ездят на отдых, переносят тяжести, принимают лекарства. В результате почечная система может пострадать, и патология не во всех случаях будет совместима с жизнью.
патологии почек у плода
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda-825×550.jpg?resize=790%2C527″ alt=»патологии почек у плода» width=»790″ height=»527″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?resize=768%2C512&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-pochek-u-ploda.jpg?w=900&ssl=1 900w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Причины аномального развития почек у плода
Гипоплазия или недоразвитость почки — это внутриутробная аномалия, при которой почка имеет маленькие размеры и неправильно функционирует. Отклонение встречается менее чем в 0,2% всех беременностей.
Развитию гипоплазии почки способствуют следующие факторы:
На УЗИ гипоплазия легко заметна, почки визуализируются с 14 недели беременности. В этом поможет высокоточный 3D аппарат. Почка отображается на экране монитора как овальное или бобовидное образование в продольном сканировании и округлое в поперечном.
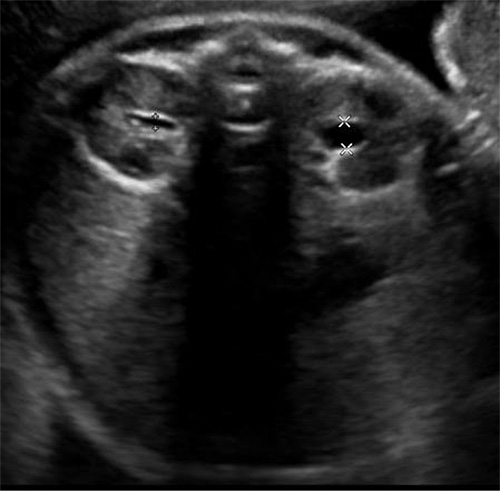
Почка — это парный орган, расположенный по обе стороны от позвоночника. Основой органа является почечная лоханка, состоящая из сливающихся друг с другом почечных чашек. Лоханка плавно сужается и переходит в мочеточник, который ведёт в мочевой пузырь. Сам мочеточник у здорового плода не визуализируется на УЗИ.
У здорового органа диаметр почечной лоханки составляет 4-5 мм на 2 триместре и 7 мм на 3 триместре. Структурно-функциональной единицей почки является нефрон, который осуществляет фильтрацию. На 1 скрининге можно убедиться в наличии или отсутствии почек, в односторонней или двухсторонней недоразвитости (гипоплазии), удвоении почки, а также в нормальном или аномальном расположении. Но о функциональности органа станет ясно на 2 скрининге.
Какие патологии почек у плода можно выявить на 2 скрининге
2-й скрининг проводится на сроке 20-24 недели беременности. На нём выявляют различные пороки почки у плода:
Патология опасна тем, что на её фоне развивается почечная дисплазия — поражение почечной ткани кистами с нарушением функциональности органа. На УЗИ почка становится гиперэхогенной, в ней появляются кисты.
Выводы
Патология органов выделения составляет 1/4 часть всех пренатальных пороков развития. Ошибки возможны только в случае маловодия у женщины, когда органы плохо визуализируются.