молярная беременность что такое
Молярная беременность
Что такое молярная беременность?
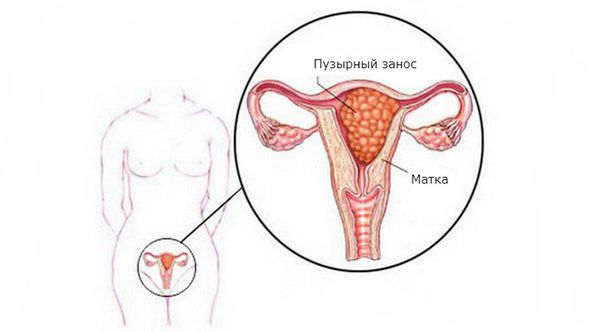
При нормальной беременности плацента обеспечивает питание развивающегося плода и удаляет отходы жизнедеятельности. Плацента состоит из миллионов клеток, известных как трофобластические клетки. Молярная беременность возникает, когда оплодотворение яйцеклетки сперматозоидом идет неправильно и приводит к росту аномальных клеток или скоплений клеток, которые выглядят как наполненные водой мешочки внутри матки. Это состояние относится к группе состояний, известных как гестационные трофобластические опухоли (ГТТ).
Молярная беременность-это неудачная беременность, при которой ребенок никогда не развивается в случае полной молярной беременности или является неполным и нежизнеспособным в случае частичной молярной беременности.
В момент зачатия оплодотворенная клетка немедленно становится ненормальной в результате дисбаланса в количестве хромосом, поступающих от матери и отца. Нет ничего, что вы или ваш партнер сделали или не сделали, что вызвало бы это.
Молярная беременность приводит к образованию клеток, которые растут очень быстро, но не могут сформировать плаценту или плод нормальной беременности. Эти клетки вырабатывают ХГЧ (человеческий хорионический гонадотропин), поэтому у женщины будет положительный тест на беременность, даже если нет нормального развития ребенка. У некоторых женщин могут быть преувеличенные симптомы ранней беременности.
Существует два типа молярных беременностей, и в любом случае беременность никогда не может привести к рождению ребенка.
Полные молярные беременности образуют массу быстро растущих клеток, называемых трофобластами, которые образуют заполненные жидкостью мешочки или кисты, похожие на гроздь белого винограда внутри матки. Яйцеклетка, которая не содержит генетической информации от матери, может оплодотвориться, или нормальная яйцеклетка может фертилизироваться двумя сперматозоидами. Они не содержат плода и не могут развиться в ребенка.
При апарциальной молярной беременности имеется генетический материал как от отца, так и от матери, но существует дисбаланс. При частичной молярной беременности может быть частично сформированный плод, видимый на раннем УЗИ, но он всегда ненормален и не может развиться в ребенка, так как он не выживет после первых 3 месяцев беременности.
Молярные беременности очень редки, и примерно три из 1000 страдают от них. Большинство молярных беременностей являются доброкачественными (не раковыми). У некоторых женщин они могут распространяться за пределы матки, но все еще излечимы. Их можно назвать гидатидиформными родинками, но большинство людей сейчас называют их молярными беременностями.
Молярная беременность является таким редким осложнением беременности, и большинство гинекологов по всей стране увидят только очень небольшое количество пациентов с этим заболеванием. Все формы гестационных заболеваний трофобласта редки.
В очень редких случаях беременность близнецов показывает нормальное развитие ребенка и молярную беременность одновременно. Это происходит менее чем в 1 из 100 случаев ГТТ (менее 1%). У некоторых женщин беременность может продолжаться, и здоровый ребенок может родиться и выжить. Но если у вас возникнут осложнения, вы, возможно, не сможете продолжить беременность.
Каковы риски развития молярной или частичной молярной беременности?
Каковы симптомы?
В начале беременности вам будет проведено ультразвуковое сканирование для выявления любых отклонений. Использование ультразвукового сканирования означает, что большинство молярных беременностей в настоящее время выявляются на очень ранней стадии. Ультразвуковое сканирование-хороший способ диагностики полной молярной беременности, но они не так хороши для выявления частичной молярной беременности. Частичная молярная беременность часто выявляется с помощью других рутинных тестов, таких как анализы крови.
Как лечится молярная беременность?
После процедуры останется несколько клеток, которые обычно отмирают естественным путем. Тем не менее, мониторинг будет необходим, чтобы убедиться, что клетки погибли.
Если у вас выкидыш или аборт, врачи также проверяют ткани плода и плаценту на наличие каких-либо аномалий. Это наиболее распространенный способ диагностики частичной молярной беременности.
Мониторинг
В некоторых очень редких случаях ГТТ может стать злокачественной. Однако мониторинг и лечение направлены на то, чтобы остановить прогрессирование заболевания задолго до того, как что-либо подобное может произойти.
В среднем требуется 8 недель, чтобы вернуться к нормальной жизни после молярной беременности, но может потребоваться и больше времени.
Если ваш результат мочи не вернется к норме в течение 56 дней, мониторинг будет продолжаться до тех пор, пока у вас не будет нормального результата, а затем еще в течение 6 месяцев после нормального результата.
Мониторинг с частичной родинкой
Вы будете находиться под наблюдением до четырех недель после того, как ваш ХГЧ вернется в норму. Если ваш уровень ХГЧ не падает до нормы или начинает повышаться, ваш врач порекомендует дальнейшее лечение.
Если уровень останется высоким или начнет повышаться, вам может понадобиться химиотерапия. Небольшое число женщин, около 6 из 100, нуждаются в химиотерапии при стойком или инвазивном трофобластическом заболевании.
Забеременеть после молярной беременности
Это будет зависеть от ваших обстоятельств, но рекомендуется, чтобы вы не пытались снова забеременеть, пока не завершите период наблюдения. Если вы забеременеете, уровень ХГЧ в вашем организме автоматически повысится. Если это происходит во время наблюдения за вашей молярной беременностью, трудно контролировать ваше молярное заболевание. Беременность слишком рано после трофобластического заболевания может увеличить риск рецидива или повторной активации родинки. Поэтому вам очень настоятельно рекомендуется избегать беременности, пока вы находитесь под наблюдением. Для некоторых женщин это будет дольше, чем для других.
Если у вас есть медикаментозное лечение (химиотерапия), вам посоветуют подождать год после лечения, прежде чем пытаться снова забеременеть.
В настоящее время вы можете использовать любую форму контрацепции, которую вы выбрали, включая противозачаточные таблетки.
У женщин редко бывает еще одна молярная беременность, и большинство пар, у которых была молярная беременность, продолжают рожать здоровых детей. Ваш центр должен будет проверить в конце всех последующих беременностей (или выкидышей), чтобы убедиться, что ваш ХГЧ возвращается в норму.
Что такое пузырный занос? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гриценко Т. А., репродуктолога со стажем в 16 лет.
Определение болезни. Причины заболевания
Пузырный занос, или молярная беременность, — это редкая патология плодного яйца, возникающая из-за нарушения развития и роста трофобласта (наружного слоя клеток зародыша).
Пузырный занос относится к группе гестационных трофобластических болезней (ГТБ).
Распространённость пузырного заноса
Причины возникновения пузырного заноса
Причины развития патологии на сегодняшний день достоверно неизвестны — существует несколько теорий, что существенно затрудняет не столько диагностику патологии, сколько её лечение и профилактику.
Однако можно отметить факторы, повышающие риск развития пузырного заноса:
Симптомы пузырного заноса
Основные симптомы пузырного заноса проявляются в первую половину беременности (до 18-й недели). Пузырный занос вне зависимости от его типа более чем в 90 % случаев сопровождается маточным кровотечением.
Главный симптом пузырного заноса — кровянистые выделения, в которых можно рассмотреть специфические ткани пузырного заноса (он похож на виноградную гроздь). Выделения нерегулярные и небольшого объёма.
Важный признак пузырного заноса — увеличение размеров матки, превышающее предполагаемый срок беременности. Женщина может сама отметить такое увеличение, особенно если это не первая её беременность.
В отдельных случаях пациентка может нащупать через переднюю брюшную стенку опухолевидное образование.
Пузырный занос происходит либо с гибелью эмбриона на первом этапе его развития, либо с гибелью плода на ранних сроках беременности. Этого невозможно избежать, потому что плацента не формируется должным образом, что приводит к нарастающему дефициту кислорода и питательных веществ, необходимых для развития нормальной беременности.
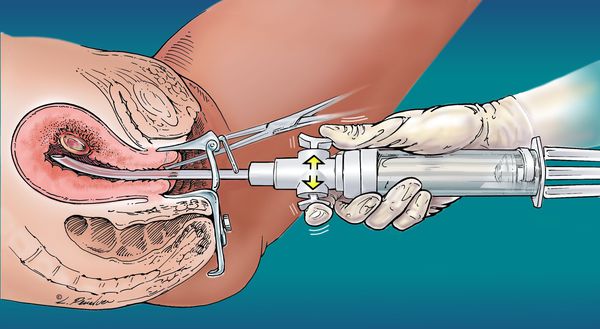
Удаление аномальной ткани производится либо из полости матки (вакуумная аспирация), либо вместе с маткой (гистерэктомия). В некоторых случаях возможно самопроизвольное прерывание беременности.
Также симптомом пузырного заноса может быть выраженный токсикоз, проявляющийся:
При развитии осложнений у половины пациенток кровотечения становятся обильными и могут присоединиться неукротимая рвота, дыхательная недостаточность, тахикардия (учащённое сердцебиение), дрожание рук, жалобы на давление изнутри в животе.
Патогенез пузырного заноса
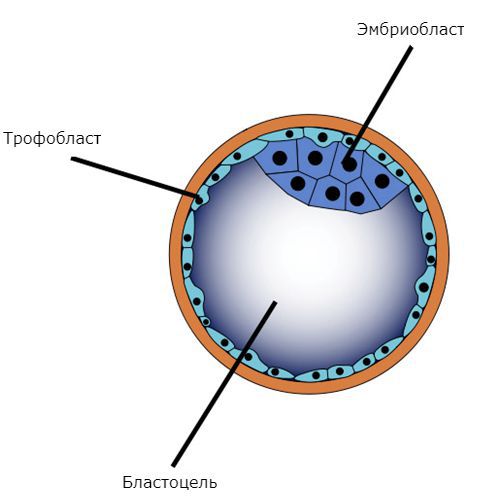
Основа развития пузырного заноса — клетки трофобласта, составляющие наружный слой зародыша на стадии развития бластоцисты. При полном пузырном заносе происходит не только патологическое разрастание трофобласта, но и существенно изменяется его строение, что в меньшей степени характерно для частичного типа.
Современные исследователи делятся на сторонников двух теорий возникновения пузырного заноса:
Первые считают, что в результате мутации, запущенной вирусом, уже на начальной стадии формирования зародыша происходит развитие опухоли. Эта теория особенно востребована в сезон эпидемии.
Согласно второй теории, на фоне метаболической предрасположенности к развитию опухоли, у организма снижаются защитные свойства. Это сочетание и является основой для развития пузырного заноса. Во время беременности плод выступает по отношению к материнскому организму в качестве трансплантата. Причиной является наличие у плода антигенов, которые отличаются от материнских и вызывают ответ иммунной системы женщины.
Кроме того, есть ещё теории повышения активности фермента гиалуронидазы (при пузырном заносе её уровень повышается в 7,5 раз по сравнению с нормой) и недостаточности белка.
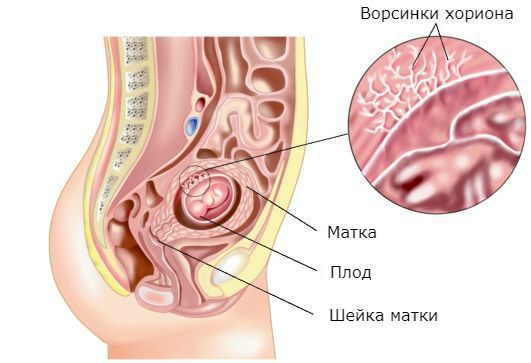
При пузырном заносе вместо нормального эмбриона в матке появляются множественные кисты в виде пузырьков с жидкостью разного размера. Плодное яйцо становится похожим на виноградную гроздь. Происходит такое из-за аномального перерождения ворсинок хориона (верхней оболочки плодного яйца, которая прикрепляется к стенке матки и обеспечивает питание эмбриона) в пузырьки.
Эмбрион погибает на раннем сроке:
Классификация и стадии развития пузырного заноса
Патология может протекать по двум «сценариям», выделяемым Национальным институтом здоровья США:
Кроме того, выделяют течение заболевания с метастазами и без.
Полный пузырный занос
Причина полного пузырного заноса — наличие в оплодотворённой яйцеклетке только отцовских хромосом при полном отсутствии материнских. В данной ситуации эмбрион, плацента и оплодотворённый пузырь не формируются.
Частичный пузырный занос
Ф ормируется после 12 недель беременности. Причина частичного пузырного заноса — наличие в оплодотворённой яйцеклетке одного набора материнских хромосом и двух отцовских. Так случается при слиянии одной яйцеклетки сразу с двумя сперматозоидами либо при дублировании отцовских хромосом. В такой ситуации кариотип становится триплоидным (например, 69,XXY), редко тетраплоидным (92,XXXY). При частичном пузырном заносе формируется плацентарная структура кистообразного характера и плацентарная ткань.
Инвазивный пузырный занос
При инвазивном пузырном заносе происходит прорастание хориальных ворсин в самую глубь миометрия с разрушением тканей.
Существует также классификация гестационной трофобластической болезни по стадиям, согласно FIGO 2000:
Осложнения пузырного заноса
Осложнения пузырного заноса:
Иногда наблюдается аменорея и в очень редких случаях — эмболия лёгочной артерии.
При патологии могут образовываться текалютеиновые кисты в яичниках, которые достигают больших размеров.
Текалютеиновые кисты возникают на ранней стадии беременности, когда жёлтое тело не в состоянии синтезировать достаточное количество прогестерона.
Наличие в яичниках кист большого размера может привести к перекруту ножки кисты или разрыву кисты с развитием симптоматики «острого живота». При пузырном заносе образуется множество кист, часть из которых может развиться до крупного размера. Большой размер кисты создаёт риск перекрута или разрыва.
Кроме того, осложнениями после удаления пузырного заноса могут выступать бесплодие и нарушение менструального цикла (вплоть до полного прекращения). При последующих беременностях со стороны плода повышаются риски патологий развития.
Диагностика пузырного заноса
Для установления диагноза врач опирается на следующие критерии:
Частичный пузырный занос выявляют на сроке беременности от 9 до 34 недель, полный тип — чаще в период от 11 до 25 недель беременности.
УЗИ при диагностике пузырного заноса
Обнаружить полный пузырный занос можно с помощью проведения ультразвукового исследования (УЗИ). В большинстве случаев патология является случайной находкой.
Во время УЗИ будет видно, что размеры матки существенно отличаются от предполагаемого срока беременности:
Лабораторные анализы
Лечение пузырного заноса
При пузырном заносе проводят его хирургическое удаление. Оно включает контрольный острый кюретаж (выскабливание) и обязательное исследование состава тканей материала (гистологическое исследование). На исследование отправляют ткани, полученные в результате проведения аспирации, и после выскабливания.
Женщинам, желающим сохранить репродуктивную функцию, показано лечение с помощью вакуумной аспирации.
Процедура удаления пузырного заноса состоит из нескольких этапов:
Послеоперационное наблюдение
После операции проводят еженедельный мониторинг уровня β-ХГЧ до тех пор, пока не будет получено три отрицательных теста подряд. Далее мониторинг проводится ежемесячно в течение первого года. Обязательным является УЗ-контроль через две недели после удаления пузырного заноса.
Если уровень β-ХГЧ неуклонно снижается, стремясь к нормальным значениям, то химиотерапия не требуется. При невозможности проведения подобного мониторинга рекомендуется применять стандартный вариант химиотерапии тремя курсами и по завершении — обследование.
После удаления пузырного заноса и восстановления привычного режима половой жизни женщина должна использовать контрацептивные средства на протяжении одного года после восстановления уровня β-ХГЧ до нормальных значений.
Прогноз. Профилактика
Зачастую прогноз благоприятный — полное излечение с сохранением фертильности у большинства пациенток. Современные методы, техники, принципы и схемы лечения позволяют успешно сохранять репродуктивную функцию даже пациенткам, нуждающимся в оперативном удалении опухоли.
Важным условием профилактики рецидива пузырного заноса является наблюдение гинекологом в течение 1-1,5 лет. Новую беременность следует отложить до завершения наблюдения, а лучше до истечения двухлетнего периода после удаления заноса.
Для предохранения и восстановления гормонального баланса применяют гормональные контрацептивы, которые подбираются под контролем гинеколога.
Врачу необходимо помнить, что пациенткам, имеющим отрицательный резус-фактор, обязательно проведение иммуноглобулинотерапии, особенно в ситуации частичного пузырного заноса.
Пузырный занос при ЭКО
Полный и частичный пузырный занос
Пузырный занос – патологическое состояние плодного яйца, при котором не происходит нормального развития эмбриона. Ворсины хориона преобразуются в пузырьки, содержащие жидкость, а хориальный эпителий начинает активно разрастаться.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Размеры пузырьков постепенно увеличиваются, достигая 2,5 см. Внешне такие цисты, заполненные желтоватым содержимым, напоминают виноградные гроздья. В большинстве случаев сосуды в них атрофируются, хотя в редких случаях обнаруживаются капилляры в малом количестве. Синцитий – ткань, являющаяся оболочкой пузырьков, начинает разрастаться и с помощью ферментов понемногу расплавлять децидуальную оболочку (именно так называется претерпевший определенные изменения в связи с беременностью функциональный слой эндометрия).
Классификация пузырного заноса
Существует несколько классификаций пузырного заноса. В основе одной из них лежит степень гиперплазии (разрастания) и анаплазии (утраты клетками своих свойств и возвращения к недифференцированным формам, что является предвестником их злокачественного перерождения) хориального эпителия. Согласно этой классификации выделяют следующие виды пузырных заносов:
Также выделяют полный и частичный пузырный занос.
Полный пузырный занос
Полный пузырный занос характеризуется тем, что все ворсины хориона трансформируются в пузырьки. Эта патология развивается в 1 триместре беременности, когда весь хорион покрыт ворсинами. Происходит гибель эмбриона, который затем рассасывается.
При исследовании полного пузырного заноса в большинстве случаев выявляется кариотип 46ХХ, при этом обе Х-хромосомы являются отцовскими. Такая ситуация возможна в том случае, если ооцит содержит поврежденное ядро или не имеет ядра вовсе. После оплодотворения происходит удвоение отцовского набора хромосом. Значительно реже (в среднем до 10% случаев) полный пузырный занос содержит хромосомный набор 46XY, все хромосомы также являются отцовскими.
При полном пузырном заносе матка увеличивается в большей степени, нежели это должно быть в норме на ранних соках беременности.
Частичный пузырный занос
При таком варианте пузырного заноса в редких случаях возможно вынашивание беременности. Чаще плод гибнет, и при исследовании пузырного заноса обнаруживаются его элементы. Если имеет место многоплодная беременность, то пузырный занос может распространиться только на одну плаценту.
При частичном пузырном заносе чаще всего выявляется триплоидный набор хромосом (69.XXY, 69.XXX, 69.XYY), где присутствует диплоидный набор хромосом отца и гаплоидный набор хромосом матери.
Размер матки обычно меньше или соответствует сроку гестации.
Если у Вас возникли какие-либо вопросы, связанные с полным и частичным пузырным заносом, вы можете задать их врачам Нова Клиник. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Причины
На сегодняшний день определить причины патологии ученым пока не удалось, однако можно выделить ряд факторов риска. Так, вероятность молярной беременности выше, если:
Кроме того, следует отметить, что пузырный занос чаще всего выявляется в Латинской Америке и Азии.
Симптомы
Поскольку пузырный занос влечет за собой опасные последствия, женщине необходимо обратить самое пристальное внимание на такие симптомы, как:
Если вы отметили у себя эти признаки, незамедлительно запишитесь на прием к вашему акушеру-гинекологу, чтобы доктор провел обследование и своевременно принял необходимые меры.
Диагностика
Чтобы выявить пузырный занос, врач назначает:
В некоторых случаях дополнительно могут быть назначены гистероскопия, лапароскопия, КТ или МРТ.
Лечение и возможные осложнения
Беременность прерывают в любом случае.
Очень важно правильно осуществить полную эвакуацию пузырного заноса. Обычно с этой целью проводится вакуум-аспирация содержимого полости матки с последующим контрольным выскабливанием.
Окончательный диагноз с указанием вида пузырного заноса ставят только на основании проведенного гистологического исследования материала.
После хирургического вмешательства женщине нужно будет несколько раз сдать анализ крови на определение уровня β-ХГЧ до получения трех отрицательных результатов подряд. Если пузырный занос не удален полностью, то оставшиеся в полости матки ворсины продолжают продуцировать гормон. В этом случае в динамике исследования будут демонстрировать повышенный уровень и дальнейшее увеличение концентрации хорионического гонадотропина.
Кроме того, женщина:
К осложнениям, которые могут развиваться вследствие пузырного заноса, относят:
Своевременное обращение к врачу и адекватное лечение позволяют сохранить репродуктивное здоровье женщины.
Беременность после пузырного заноса
На протяжении года после эвакуации пузырного заноса требуется применение средств контрацепции. При этом до момента получения отрицательных результатов ХГЧ нужно использовать презервативы. В дальнейшем женщина может перейти на КОК. Следует обратить внимание на то, что установка внутриматочной спирали запрещена.
При отсутствии осложнений начать планировать беременность под наблюдением опытного акушера-гинеколога можно через год.
Аномалия зачатия плода (пузырный занос)
Общая информация
Краткое описание
Название протокола: Аномалия зачатия плода
Пузырный занос относится к трофобластической болезни, является ее доброкачественным вариантом. Для пузырного заноса характерно пролиферация синцитио-и цитотрофобласта, ослизнение и исчезновение сосудов стромы. При полном пузырном заносе подобные изменения захватывают все плодное яйцо, элементы эмбриона отсутствуют. При частичном ПЗ изменения трофобласта носят очаговый характер, могут сохраняться элементы эмбриона/плода[2, 3].
Частота молярной беременности примерно 3:1000 и 1:1000 [4].
Пузырный занос в 1,3 раза чаще наблюдается у подростков и в 10 раз чаще у женщин старше 40 лет.
Код (коды) по МКБ-10:
О01 Пузырный занос
О01.0 Пузырный занос классический
О01.1 Пузырный занос частичный и неполный
О01.9 Пузырный занос неуточненный
Сокращения используемые в протоколе:
АД – артериальное давление
ВОЗ – Всемирная Организация Здравоохранения
ПЗ – пузырный занос
ТН – трофобластическая неоплазма
УЗИ – ультразвуковое исследование
ХГЧ – хорионический гонадотропин
ЭКГ – электрокардиография
Дата разработки протокола: 2015 год.
Категория пациентов: беременные женщины.
Пользователи протокола: врачи общей практики, акушеры-гинекологи, онкогинекологи, врачи скорой неотложной медицинской помощи, фельдшеры.
Оценка на степень доказательности приводимых рекомендаций [1].
Таблица №1 Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация[4]:
· пузырный занос классический (полный);
· пузырный занос частичный и неполный.
Классификация ВОЗ трофобластичеких заболеваний[4]:
· предраковые: частичная и полная молярная беременность;
· злокачественные: инвазивная молярная беременность, хориокарцинома.
Гистологическая классификация [5,6]:
· полный пузырный занос;
· частичный пузырный занос;
· инвазивный пузырный занос;
· хориокарцинома;
· трофобластическая опухоль плацентарного ложа;
· эпителиоидноклеточнаятрофобластическая опухоль.
Примечание: инвазивный пузырный занос, хориокарцинома, опухоль плацентарного ложа и эпителиоидноклеточная опухоль относятся к трофобластической неоплазме (ТН).
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез [5,6,7]:
Жалобы:
· влагалищные кровянистые выделения (90%);
· отхождение элементов пузырного заноса (редко);
· боли внизу живота (35%).
Анамнез:
· задержка менструации;
· после 18-20 недель отсутствие шевеления плода (при полном ПЗ).
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Дополнительные диагностические мероприятия на амбулаторном уровне
· УЗИ органов брюшной полости (при подозрении на хориокарциному);
· рентгенография легких (при подозрении на хориокарциному)[7].
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Минимальный перечень обследования, проводимые для подготовки оперативному лечению при экстренной госпитализации (повтор минимальной обследования проводятся в случае, если дата исследований превысила более 14 суток при направлении пациента на плановую госпитализацию):
· общий анализ крови;
· общий анализ мочи;
· коагулограмма (ПТИ, фибриноген, МНО, АЧТВ);
· биохимический анализ крови (общий белок, билирубин, АлАТ, АсАТ, креатинин, остаточный азот, мочевина, сахар);
· реакция Вассермана в сыворотке крови;
· определение HBsAg в сыворотке крови ИФА-методом;
· определение суммарных антител к вирусу гепатита C в сыворотке крови ИФА-методом;
· определение группы крови по системе АВО;
· определение резус-фактора крови;
· ЭКГ.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· цветовое доплеровское картирование органов малого таза (для определения уровня инвазии);
· в случаях аномальной плаценты (подозрение на мезенхимальную гиперплазию плаценты) рекомендуется пренатальное тестирование на кариотип плода(УД-С) [9];
· УЗИ органов брюшной полости (при подозрении на хориокарциному)[9];
· рентгенография легких (при подозрении на хориокарциному) [7]
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб и анамнез;
· оценка состояния больной (АД, пульс, частота дыхания).
Инструментальные исследования:
УЗИ малого таза: при полном ПЗ визуализируются увеличения матки, отсутствие эмбриона, наличие в полости матки гомогенной мелкокистозной ткани. У половины пациентов обнаруживаются двусторонние лютеиновые кисты яичников. При неполном ПЗ может определяться эмбрион (часто с признаками отставания в развитии) и очаговый отек ворсин хориона[7].
Показания для консультации узких специалистов:
· консультация онкогинеколога – при подозрении на ТН (уровень ХГЧ более 20 ООО МЕ/л в течение 4—8 недель после удаления ПЗ, наличие гистологических злокачественных изменений в биологическом материале) [4];
· консультация онколога – при подозрении на метастазы в органах;
· консультация терапевта – при подготовке к оперативному лечению пациента;
· консультация анестезиолога-реаниматолога при подготовке к оперативному лечению.
Лабораторная диагностика
Дифференциальный диагноз
| Симптомы | Нозологическая форма | |||
| Непузырный занос | Пузырный занос | Угроза прерывания беременности | Физиологическая беременность | |
| Задержка менструации | + | + | + | + |
| Кровянистые выделения из влагалища | +/- | +/-, иногда с элементами ПЗ, напоминающих плод винограда | +/- | — |
| Болевой симптом (тянущие/схваткообразные боли внизу живота) | +/- | редко | + | — |
| ХГЧ в сыворотке крови* | ниже предполагаемого срока беременности | превышает нормативные показатели в 5-10 раз | редко ниже нормы | соответствует сроку беременности |
| Бимануальное обследование | размеры матки меньше срока гестации | размеры матки обычно превышают срок гестации, консистенция матки мягкая, двусторонние кисты яичников, легко рвующиеся, | размеры матки соответствует сроку беременности | размеры матки соответствуют сроку беременности |
| Признаки раннего токсикоза и преэклампсии | Отсутствуют | более выраженные признаки раннего токсикоза, раннее начало преэклампсии | +/- | +/- |
| УЗИ | плод не визуализирует-ся | отсутствие эмбриона/плода (при полномПЗ), множество гомогенной мелкокистозной ткани, в 50% двусторонние лютеиновые кисты | плод соответствует сроку беремен-ности, утолщение | плод соответствует сроку беременности |
максимальное повышение ХГЧ в сыворотке крови при физиологической беременности в 9- 10 недели беременности (не выше 150000 мЕд/мл), затем концентрация его снижается.
Лечение
хирургическое удаление пузырного заноса из полости матки.
Немедикаментозное лечение:
Режим – I, II, III.
Диета – стол №15.
Медикаментозное лечение:
Утеротонические препараты:
· окситоцин 10 ЕД на 1000,0 растворе натри хлорид со скоростью 60 капель в минуту после опорожнения полости матки (УД–А) [11].
Антибактериальная терапия: смотреть КП «Осложнения, вызванные абортом, внематочной и молярной беременностью» протокол №10 от 4 июля 2014 г.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
· раствор натрия хлорида 0,9% 400 мл внутривенное капельное вливание при сильном маточном кровотечении.
Другие виды лечения:нет.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в стационарных условиях:
· вакуум-эвакуация ПЗ с полости матки является методом выбора для эвакуации молярной беременности(УД-А) [4,6,7].
· ручная аспирация ПЗ с полости матки более безопаснее и сопровождается меньшей кровопотерей (УД-А) [4,6,7].
· выскабливании ПЗ с полости матки с металлической кюреткой высок риск перфорации стенки матки. Необходимо подготовить 3 шприца-эвакуатора для быстрого удаления содержимого полости матки (УД III- C) [9].
Индикаторы эффективности лечения:
· нормализация уровня ХГЧ в сыворотке крови;
· отсутствие патологических изменений органов малого таза по данным УЗИ и бимануального исследования.
Препараты (действующие вещества), применяющиеся при лечении
Госпитализация
Показания для экстренной госпитализации:
· кровотечение из половых путей.
Показания для плановой госпитализации:
· беременные женщины спузырным заносом по данным УЗИ без кровотечения.
Профилактика
Дальнейшее ведение
· еженедельное исследование сывороточного уровня ХГЧ до получения 3-х последовательных отрицательных результатов, затем каждые 8 недель в течение года (УД –B)[4].
· УЗИ органов малого таза – после эвакуации ПЗ через 2 недели, далее – ежемесячно до нормализации уровня ХГ;
· обязательное ведение пациенткой менограммы не менее 3 лет после ПЗ;
· после опорожнения ПЗ рекомендуется барьерный метод контрацепции до нормативных значений ХГЧ [7];
· после нормализации значений ХГЧ гормональная контрацепция является методом выбора у большинства пациентов (УД–C)[4];
· применение ВМС не рекомендован ввиду риска перфорации матки [7];
· после снятия с диспансерного наблюдения продолжить регулярное посещение гинеколога (2 раза в год).
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
1) Рыжкова Светлана Николаевна–доктор медицинских наук, руководитель кафедры акушерства и гинекологии факультета последипломного и дополнительного образования РГП на ПХВ «ЗКГМУ им. М. Оспанова», врач высшей категории.
2) СейдуллаеваЛайлаАлтынбековна–кандидат медицинских наук,доцент кафедры акушерства и гинекологии интернатуры АО «МУА», врач высшей категории
3) Гурцкая Гульнара Марсовна – кандидат медицинских наук, доцент кафедры общей фармакологии АО «Медицинский университет Астаны», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет
Рецензенты: Калиева Лира Кабасовна– доктор медицинских наук, заведующая кафедрой акушерства и гинекологии №2, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиарова».
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.