аномалия эбштейна у взрослых что это в сердце
Аномалия Эбштейна
Этот порок встречается редко, но может быть очень опасным. У него множество клинических масок. Суть его заключается в том, что трехстворчатый клапан по каким-то причинам смещен в полость правого желудочка, т.е. расположен не на своем месте (между правым предсердием и правым желудочком), а значительно ниже по току крови. При этом полость правого предсердия оказывается гораздо больше нормальной, а правого желудочка — меньше нормальной. Часть предсердия, в которое теперь входит участок желудочка, называют «атриализованной» частью желудочка, и она может достигать значительных размеров за счет уменьшенной полости самого желудочка. Створки самого клапана также ненормальны: они смещены, неправильно развиты, как и весь мышечный и хордальный аппарат, приводящий их в движение. Сопутствующим, и, в сущности, жизнеспасающим пороком является дефект в межпредсердной перегородке, через который происходит сброс «справа налево» из-за постоянного переполнения растянутой камеры огромного правого предсердия.
Дети с аномалией Эбштейна рождаются с цианозом, который через 2-3 месяца может уменьшиться, т.к. сопротивление сосудов легких, высокое в периоде новорожденности, снижается. Но, если дефект в перегородке небольшой, то состояние половины детей становится в этот период критическим, и они могут погибнуть от нарастающей сердечной недостаточности и осложнений цианоза уже в первые недели жизни. При таком течении необходимо экстренно расширить дефект баллоном, т.е. сделать процедуру Рашкинда. Это на первых порах увеличит объем сброса «справа налево» и облегчит работу правым отделам сердца. Но, если явления будут нарастать, то это может быть показанием к ранней коррекции, хотя и не очень желательной из-за небольших размеров сердца.
Выбор времени операции целиком зависит от состояния ребенка. Но при «благоприятном» течении этого порока вполне возможно отложить операцию до подросткового возраста, естественно, если нет угрожающих жизни осложнений.
Дело в том, что операция будет направлена на полное исправление порока, т.е. она является радикальной. Производят ее на открытом сердце, в условиях искусственного кровообращения. Лишний участок предсердия устраняется путем ушивания, а трехстворчатый клапан с помощью швов приподнимается и укрепляется в позиции, близкой к нормальной. Если это невозможно, то его иссекают и заменяют искусственным протезом. Попутно устраняются участки, которые могут быть источниками нарушения ритма. Иными словами, хирурги пытаются либо сделать пластику клапана, т.е. восстановить целостность створок и обойтись без искусственных материалов в полости сердца, либо вшить протез. Конечно, первое — предпочтительнее, но и протезирование, хотя и имеет недостатки, является надежным и хорошо отработанным методом. К сожалению, часто вопрос о выборе — пластика или протезирование — окончательно решить можно только на операционном столе. Перед операцией вам должны точно объяснить все возможные варианты и рассказать о том, что ожидает ребенка после нее.
Понятно, что, если речь идет о протезировании клапана, то его лучше делать позже, когда размеры сердца достаточны, чтобы можно было поставить протез, рассчитанный на максимально длительный срок. Ведь, по мере роста ребенка, растет, увеличиваясь в размерах, и его сердце, и в какой-то момент жизни отверстие, где находится протез клапана, окажется относительно узким — стенотичным.
Протезы клапанов
Скажем несколько слов о том, что из себя представляют протезы клапанов. Протез – это искусственный клапан, который выполняет функцию естественного. Представьте себе металлическое, или гибкое пластиковое, кольцо, обтянутое подушкой из синтетического материала (через нее будут накладываться швы — без этого пришить протез нельзя). Сам клапан, находящийся внутри кольца и осуществляющий механизм закрытия и открытия «шлюза», бывает разным. Он может быть сделан из биологического материала (как правило, клапана свиньи, который по размерам и форме вполне соответствует клапану человека). Его делают также из ткани сердечной сорочки человека, выкраивая из него полулуния створок и пришивая к основанию кольца. Изготовление клапанов — это отдельная отрасль медицины, их делают вручную, в лабораториях, а потом обрабатывают и хранят в особых условиях. У такого готового клапана три створки, и он очень похож на естественный полулунный клапан аорты или легочного ствола. Механический клапан целиком состоит из титанового сплава, имеет две подвижные створки и представляет удивительное совершенство современной технологии в медицине. Такие клапаны разработаны давно, но постоянно улучшаются как в конструкции, так и в составе. Они так же промышленно выпускаются и применяются в кардиохирургии уже не одно десятилетие.
Выбор клапана — биологический или механический — заключается в том, что при первом ребенку не надо в течение всей жизни регулярно принимать лекарства, «разжижающие» кровь и предотвращающие образование сгустков на клапане, а при втором это абсолютно необходимо. С другой стороны, механический клапан, может функционировать дольше — годы и десятилетия — без замены, если правильно соблюдать режим и прием лекарств. Обо всем этом вам должны подробно рассказать, но в конечном счете, ваше мнение о выборе того или иного вида протеза, не может быть определяющим.
Результаты операций в целом хорошие как непосредственные, так и отдаленные, и их нужно ожидать у 90 процентов оперированных больных.
Если у вас выявлены данные симптомы и признаки необходимо провести тщательное исследование сердца. Если состояние пациента ухудшается, отмечается увеличение сердца, а также различные осложнения, необходимо проводить хирургическое лечение. Терапия включает в себя терапевтическое и хирургическое лечение.
Аномалия Эбштейна: симптомы
Зачастую пациенты с данным пороком могут не испытывать дискомфорта и неприятных ощущений долгое время. Даже пациенты с резко измененным клапаном могут иметь лишь незначительные проявления порока. Симптомы и признаки развиваются длительно и включаются в себя:
Обычно у новорожденных с аномалией Эбштейна признаки изменения цвета кожи появляются раньше, чем признаки сердечной недостаточности. Появление вышеуказанных симптомов в столь раннем возрасте указывает на тяжелое поражение и требует безотлагательного лечения.
У детей более старшего возраста определяются признаки сердечной недостаточности: повышенная утомляемость, одышка, возникающая преимущественно во время физической активности (игры), также ребенок может указать на чувство тяжести в области сердца. Также вы можете отметить наличие цианоза каймы губ и кончика пальцев.
Сердце человека состоит из четырех камер: две верхние камеры — предсердия (левое и правое), две нижние — желудочки, стенки желудочков толстые и мощные, так как они должны выполнять работу по выбросу крови ко всем органам и системам человека. Между предсердиями и желудочками находятся клапаны, своеобразные двери, которые плотно смыкаются и открываются только в одну сторону, обеспечивая принцип одностороннего движения крови в организме. При аномалии Эбштейна происходит смещение трикуспидального клапана в сторону правого желудочка, в результате чего объем желудочка уменьшается, а правое предсердие становится большим. К тому же сам клапан недоразвит и нарушается как функционирование левого желудочка, так и предсердия, так как кровь из желудочка снова возвращается в правое предсердие, вызывая его перегрузку, также возникает и перегрузка желудочка. Изменения, которые претерпевает клапан различны, и степень поражения может варьировать от незначительной до резкой деформации и значительного его смещения. При данной патологии, как мы уже говорили, происходит перегрузка правого предсердия и желудочка, что, в конечном счете, ведет к развитию правожелудочковой сердечной недостаточности.
Причины, которые ведут к образовании. Врожденных пороков, пока остаются неясными, но известно, что и генетический и внешние факторы играют немаловажную роль. В очень редких случаях было выявлено, что если мать во время беременности принимала препараты лития или болела рядом инфекционных заболевания, то ребенок рождался с аномалией Эбштейна.
Сопутствующие дефекты
При аномалии Эбштейна возможно наличие других врожденных пороков сердца:
Дефект межпредсердной перегородки
Более 50% с аномалией Эбштена имеют дефект в межпредсердной перегородке. В связи с наличием этого дефекта венозная, бедная кислородом кровь, смешивается с оксигенированной кровью левого предсердия. В связи с этим в системный кровоток попадает менее обогащенная кислородом кровь, что, несомненно, ухудшает состояние пациента. Также при наличии ДМПП увеличивается риск образования тромбов, которые с током венозной крови могут попасть через дефект в артериальное русло и привести к инсульту. При оперативном вмешательстве по поводу аномалии Эбштейна, если хирург обнаружит дефект межпредсердной перегородки, он обязательно устранит его.
Нарушения ритма
Когда необходимо обратиться к врачу
Если у вас нет каких-либо внешних признаков врожденного порока сердца, то заподозрить какое-либо нарушение врач может, услышав шум при аускультации сердца. Однако, наличие шума, не всегда указывает на органическое поражение сердца. Это может быть и функциональный шум. Тем не менее, если врач подозревает наличие у вас или у вашего ребенка врожденного порока сердца – вам необходимо пройти специальное инструментальное исследование для уточнения диагноза.
Рентгенография органов грудной клетки
рентгенография органов грудной клетки может выявить увеличение размеров сердца, что может указывать на наличие, в частности, аномалии Эбштейна.
Эхокардиография
Это исследование позволяет четко визуализировать структуры сердца. При помощи ультразвукового датчика врач проводит исследование предсердия, желудочков и клапанов между ними, крупных сосудов и их клапанного аппарата. Благодаря этому методу врач с высокой точность поставить диагноз аномалии Эбштейна, а также измерит все необходимые параметры (как размеры, так и функциональные характеристики сердца).
Электрокардиография
Позволяет определить наличие сопутствующих нарушений ритма, а также определить, если у вас дополнительные пути проведения, которые вызывают тахиаритмию.
Холтеровское мониторирование ЭКГ
Зондирование сердца
Данный метод исследования редко используется при аномалии Эбштейна, так как такие неинвазивные методики как эхокардиография, дают полный объем информации по данной патологии.
Осложнения
До определенного времени пациенты с аномалией Эбштейна могут и не испытывать каких-либо неприятных симптомом и вести обычный образ жизни. Но при данном пороке возможны и нарушения ритма, развитие сердечной недостаточности, также повышается риск внезапной сердечной смерти, инсульта.
Физическая активность
В зависимости от выраженности поражения клапанного аппарата, а также функциональных особенностей в каждом индивидуальном случае врач также посоветует и разный уровень физической активности. Следует помнить, что все решается в индивидуальном порядке.
Беременность с аномалией Эбштейна
Женщина с Аномалией Эбштейна может благополучно выносить и родить здорового ребенка. Но во время беременности возрастает объем циркулирующей крови, что приводит к дополнительной нагрузке на сердечную мышцу, что может привести к декомпенсации порока и возникновению жизнеугрожающих осложнений. Поэтому беременность должна быть спланирована и ведение беременности должно проводится врачом кардиологом совместно с акушером-гинекологом. А родовспоможение — в условиях специализированного стационара.
Лечение порока — аномалия Эбштейна
Если у вас нет симптомов или нарушений ритма сердца, то ваш доктор может просто порекомендовать тщательный контроль вашего состояния с регулярным обследованием: Общий осмотр, электрокардиография, рентгенография грудной клетки, эхокардиография и,холтеровское мониторирование
Если у вас есть проблемы с сердечным ритмом, то, скорее всего, вам будет назначен препарат из группы антиаритмиков. Обычно используются бета-блокаторы, блокаторы кальциевых каналов, сердечные гликозиды. А если у вас выявлены признаки сердечной недостаточности, то врач прибегнет к назначению диуретиков, сердечных гликозидов, ингибиторов АПФ
Возможно несколько путей хирургического лечения аномалии Эбштейна. Если ткани трикуспидального клапана позволяют провести пластику (реконструкцию) клапана, то проводится клапаносохраняющая реконструктивная операция. Но в большинстве случаев проводится имлантация нового клапана (обычно в нашей клинике используют биологические протезы). Также во время операции в миокард правого желудочка или интракоронарно водятся стволовые клетки, для развития новых клеток миокарда, которые смогут помочь правому желудочку начать работать в новых, нормальных, но не привычных для него условиях.
Если во время диагностики были выявлены сопутствующие дефекты сердца, то проводится их параллельное устранение. Также во время операции на открытом сердце осуществляется устранение дополнительных путей проведения электрического импульса, которые вызывают тахиаритмию.
Необходимо помнить, что после кардиохирургической операции необходимо соблюдать режим приема лекарственных препаратов, так как прекращение приема раньше времени (например антикоагулянтов) может привести к тяжелым последствиям вплоть до смертельного исхода.
Помните, что пациенты с врожденным пороком сердца и после операции являются полноценными членами общества и могут вести нормальный образ жизни. Единственным ограничением, которое будет отличать вас от окружающих — вы будете чуть чаще посещать вашего врача, но всегда только с хорошими новостями о том, что вы здоровы и все у вас будет хорошо.
Аномалия Эбштейна
Аномалия Эбштейна – врождённый порок сердца, при котором нарушается нормальное расположение трёхстворчатого клапана, клапан смещён в полость правого желудочка. Часто сопутствующим пороком является дефект межпредсердной перегородки.
При этом полость правого предсердия оказывается гораздо больше нормы, а правого желудочка – меньше нормы. Нарушена анатомия створок, хордального аппарата клапана.
При аномалии Эбштейна возможно развитие нарушений ритма сердца.
ВАЖНО: Единственный метод лечения – хирургический.
16.01.2019 года в отделении хирургии детей старшего возраста с врожденными пороками сердца (заведующий академик РАН, д.м.н., профессор Подзолков В.П.) пациенту Х., 5 лет, с диагнозом «Врождённый порок сердца. Аномалия Эбштейна. Множественные дефекты межпредсердной перегородки. Недостаточность трикуспидального клапана 3 степени. Недостаточность кровообращения 2А стадии» была выполнена операция:
«Конусная реконструкция трикуспидального клапана; ушивание дефектов межпредсердной перегородки в условиях искусственного кровообращения, гипотермии и фармакохолодовой кардиоплегии».
Пациент в удовлетворительном состоянии был выписан под наблюдение педиатра и кардиолога по месту жительства.
Хирург – г.н.с., д.м.н., профессор Чиаурели М.Р.
 |
| Интраоперационное фото |
Пресс-служба ФГБУ «НМИЦ ССХ им. А. Н. Бакулева»
Минздрава России
Аномалия эбштейна у взрослых что это в сердце
Врождённые пороки сердца (ВПС) относятся к числу распространённых заболеваний в детском возрасте. Общая рождаемость детей с указанными пороками, по данным мировой статистики, составляет 6-8 на 1000 родившихся. Существует более 40 нозологических форм ВПС, но наиболее распространёнными являются 9 форм пороков, составляющих 85% от всех форм. Остальные 15% включают редкие и сложные формы [1].
В числе редких форм особое место занимает аномалия Эбштейна (АЭ), которая является весьма редкой нозологической «находкой» во взрослой терапевтической практике.
По данным различных авторов, суммарно АЭ является причиной около 1% всех случаев сердечной недостаточности (СН) во взрослом возрасте [2].
Однако по данным различных регистров, случаи СН, обусловленные АЭ, варьируют от 0,4% (регистр в Бельгии, в который было включено более 7 тысяч пациентов за 22 года – с 1970 по 1992) [3] до 2,5% (по опубликованным в 2017 году данным Швейцарского регистра СН: у лиц среднего возраста случаи СН, обусловленные АЭ, составляли 15% случаев правожелудочковой СН. В свою очередь, правожелудочковая СН составила 15% всех случаев СН) [4].
АЭ относится к редким ВПС без внутрисердечного шунта и цианоза. Порок описан впервые в 1866 году прусским патологоанатомом, профессором Готтингемского университета Вильгельмом Эбштейном [5].
Однако увековечил его имя один случай, вошедший в историю медицины под названием аномалии Эбштейна: описание сердца страдавшего сердечной недостаточностью пациента по имени Joseph Prescher, который в 19-летнем возрасте умер от ее декомпенсации [8].
Стоит отметить, что сам доктор Эбштейн наблюдал данного пациента при жизни всего 8 дней [5], однако при вскрытии юноши профессор Эбштейн обнаружил неизвестное ранее сочетание дефектов морфологии сердца, что и стало называться при дословном переводе «сердечным пороком Эбштейна».
На аутопсии Вильгельм Эбштейн обнаружил, что передняя створка трехстворчатого клапана (ТК) была увеличена и фенестрирована, а задняя и септальная створки гипоплазированы, утолщены и прикреплены к стенке правого желудочка, атриализованная часть правого желудочка была дилатирована, а стенки ее истончены. Правое предсердие (ПП) было увеличенным, а овальное окно открыто [5].
На момент открытия «мальформации трикуспидального клапана, вызвавшей застойную сердечную недостаточность», самому Эбштейну было 28 лет [9].
Вероятность столкнуться с недиагностированным ранее случаем АЭ у врача общетерапевтического звена весьма высока. Поскольку, по данным много численных наблюдений, выживаемость пациентов, перешагнувших 5-10-летний порог, достаточно высока [10].
Типы порока различают по уровню фиксированности и фенестрированности передней створки ТК [11].
Тип А. Передняя створка ТК большая, движение ее свободное, а межхордальное пространство не облитерированое. Смещение септальной и задней створок ТК умеренное. Атриализированная часть ПЖ относительного истинно ПЖ небольшая, стенка ее тонкая, но сократимость сохранена. Трабекулярная часть ПЖ развита нормально. ПЖ имеет нормальные размеры.
Тип В. Соотношения объема атриализированной камеры и истинного ПЖ обратные: атриализированная часть ПЖ больше истинного ПЖ. Передняя створка ТК большая и подвижная, межхордальные пространства не облитерированы или облитерированы незначительно. Смещенные створки ТК часто гипоплазированы и приращены к стенке ПЖ. Атриализированая полость ПЖ больших размеров. Стенка атриализированной части ПЖ тонкая, не сокращается.
Тип С. Подвижность передней створки ТК ограничена из-за фиксации ее к передней стенке ПЖ фиброзными полосками или укороченными хордами с облитерированными межхордальными пространствами. Ограничение подвижности может создать значительную обструкцию выносящего тракта правого желудочка. Смещение задней и септальной створок ТК выраженное. Атриализированая часть ПЖ больших размеров, с тонкой несокращающейся стенкой. ПЖ очень маленький, тонкостенный, в функциональном отношении неполноценный.
Тип D. Весь ПЖ выстлан приросшей фиброзной тканью передней створки и почти полностью атриализирован, за исключением небольшой инфундибулярной части. Межхордальные пространства облитерированы. Септальная и задняя створки ТК отсутствуют. Приточная часть ПЖ представляет собой несокращающуюся полость. Границы атриализированой полости ПЖ тяжело идентифицировать, инфундибулярная часть ПЖ значительно уменьшена в размерах, тонкостенная.
Мальчики и девочки страдают пороком одинаково часто. Описано наблюдение данного порока у однояйцевых близнецов [13].
Частота порока у родственников крайне низка и генетически мало обусловлена.
Прогноз у детей в возрасте до 3 дней при естественном течении заболевания исключительно плохой [12].
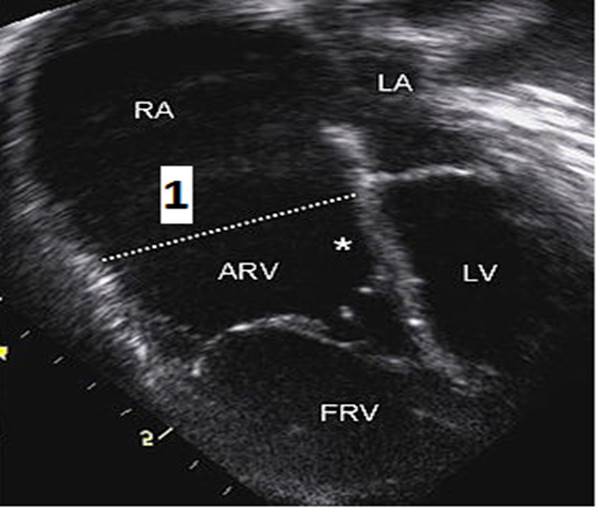
Заболевание характеризуется смещением аппарата ТК в правый желудочек (ПЖ) вследствие неправильного прикрепления его створок (рис. 1).
Рис. 1. Аномалия Эбштейна. Анатомические признаки
Образуется аномальное правое атриовентрикулярное (АВ) отверстие (обозначено цифрой «1» на рисунке 1), которое делит ПЖ на проксимальную «атриализованную» тонкостенную часть (RA) и дистальную часть, которая становится маленькой желудочковой камерой (AVR). Патологическое правое АВ-отверстие может быть такого размера, как нормальное или меньше, апикальная часть желудочка маленькая. Створки часто деформированы и распластаны по стенкам ПЖ, иногда могут быть сращены между собой таким образом, что их трудно дифференцировать. В результате АЭ развивается тяжёлая трёхстворчатая регургитация, а иногда и стеноз правого АВ-отверстия.
Нередко АЭ сочетается с другими аномалиями и ВПС-дефектом межжелудочковой перегородки типа ostium secundum или открытым овальным окном (у 50% больных), гипоплазией аорты, коарктацией аорты, открытым артериальным протоком, корригированной транспозицией магистральных сосудов.
У 90% находившихся под наблюдением пациентов с аномалией Эбштейна был выявлен дефект межпредсердной перегородки. У одного пациента была атрезия легочной артерии, и у двух пациентов недостаточность митрального клапана. Дополнительные пути проведения электрического импульса с предсердий на желудочки были зарегистрированы у 28,5% пациентов [4].
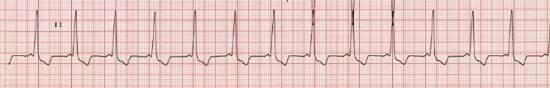
Рис. 2. ЭКГ пациента с АЭ и синдромом WPW на ЭКГ (скорость 25 мм/с)
Наличие на ЭКГ укороченного интервала PQ и дельта-волны
При рентгенологическом исследовании выявляют увеличение ПП и маленький ПЖ.
ЭХОКГ является «золотым стандартом» диагностики АЭ, позволяющим выявить смещение ТК в полость ПЖ, сращение септальной створки с перегородкой, нормальное прикрепление к фиброзному кольцу передней створки и большую амплитуду её движений, дилатацию ПЖ, ПП, выраженную трикуспидальную регургитацию, сопутствующие ВПС.
Цветное доплеровское исследование позволяет определить глубину проникновения регургитирующей струи в ПП, выявить обратный систолический ток в верхней и нижней полой вене и пульсацию печёночных вен. По максимальной скорости регургитирующей струи рассчитывают систолическое давление в легочной артерии [14].
Трикуспидальная недостаточность курируется по протоколам ведения пациентов с хронической сердечной недостаточностью, а синдромально обычно поддается терапии диуретиками и венозными вазодилататорами (нитраты внутрь и в виде пластырей, ингибиторы антиотензин-превращающего фермента, сердечные гликозиды при сопутствующей мерцательной аритмии).
Задачей практического врача является возможно более раннее выявление АЭ и передача больного кардиохирургу для своевременного оперативного лечения, поскольку зачастую во взрослом состоянии инструментальные проявления превалируют над клиническими и пациент «носит» АЭ под маской симптомокомплекса вегетососудистой дистонии или неуточненного синдрома кардиалгии [15].
Опасность данного состояния у выживших пациентов обусловлена тем, что у данных пациентов чрезвычайно высок риск тромботических состояний и внезапной сердечной смерти [16].
Под нашим наблюдением находился больной в возрасте 41 года, поступивший 20.05.2010 в клинику с жалобами на одышку при обычной ходьбе, быструю утомляемость, отёки на ногах в вечернее время, перебои в работе сердца.
Из анамнеза известно, что с 12 лет выставлялся диагноз ВПС (какой, больной не знает), к кардиологу до 37 лет не обращался в связи с удовлетворительным самочувствием. С возрастом появилась отрицательная динамика: нарастание симптомов одышки, появление пароксизмов сердцебиения.
Впервые обследован в 37 лет, установлен диагноз: ВПС: аномалия Эбштейна. Консультирован кардиохирургом, и было рекомендовано оперативное лечение. Наблюдался ежегодно у кардиолога. Ухудшения в самочувствии не отмечал. В возрасте 41 года госпитализирован в клинику для предоперационной подготовки.
Сердечно-сосудистая система: пульс ритмичный, пальпируется на всех периферических сосудах. Область сердца без деформаций, дрожания нет. Тоны сердца ритмичные, глухие, тахикардия до 95 в минуту, 1 тон резко ослаблен, систолический шум над верхушкой, незначительно проводится влево, слышен и справа от грудины. Артериальное давление на левой руке 105/80 мм ртутного столба.
Система органов пищеварения: язык чистый, влажный. Живот правильной формы, равномерно участвует в акте дыхания, мягкий, безболезненный. Печень не увеличена. Селезенка не пальпируется.
Мочевыделительная система: поясничная область не изменена. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное.
На рентгенограмме органов грудной клетки от 19.05.2010: корни структурные, сердце широко лежит на диафрагме, гипертрофия ПЖ.
Ультрасонография органов брюшной полости от 22.05.2010. Заключение: небольшое повышение эхогенности печени (умеренный стеатоз). Небольшое повышение периферического сосудистого сопротивления в системе внутрипочечных артерий.
Получал лечение: гидрохлортиазид 25 мг утром, бисопролол 2,5 мг утром, эналаприл 5 мг в сутки.
Врачебный консилиум от 25.05.2010: учитывая технические сложности оперативной коррекции данного порока сердца, принято решение направить больного в федеральный кардиохирургический центр (СФЦ ИЦ имени академика Е.Н. Мешалкина).
Хирургическое лечение было проведено в СФБ ИЦ имени академика Е.Н. Мешалкина в 2011 г.
Заключительный диагноз: ВПС: аномалия Эбштейна. Открытое овальное окно. Операция протезирования трикуспидального клапана биопротезом «ПериКор № 30», ушивание открытого овального окна. Синдром стенокардии 2 ФК, ХСН IIА стадии, IVФК.
Рекомендовано: наблюдение кардиолога по месту жительства. Щадящий режим с ограничением физических нагрузок в течение не менее 6 мес. Своевременная санация очагов хронической инфекции.
Приём препаратов: моксифлоксацин 400 мг 1 раз в день per os 5 дней, ацетилсалициловая кислота 75 мг 1 раз в день обед, периндоприл 2 мг вечером, спиронолактон 25 мг утром в течение 3 месяцев, далее по показаниям, триметазидин 35 мг 2 раза в день (утро, вечер) в течение 1 месяца.
Таким образом, в динамике пациент имеет незначительное прогрессирование дилятации полостей сердца, вероятно, на фоне отсутствия базисной кардиоваскулярной терапии.
Хирургическое лечение улучшает выживаемость пациентов, функциональный класс сердечной недостаточности и снижает распространенность аритмий у пациентов [3].
К сожалению, у большой части взрослых пациентов порок не распознаётся, в то время как своевременная диагностика и хирургическая коррекция (клапан-сохраняющая операция, имплантация протеза) могли бы существенно увеличить продолжительность их жизни.
Дифференциальный диагноз необходимо проводить с трёхстворчатой регургитацией вследствие других причин (ревматического поражения ТК, инфекционного эндокардита, инфаркта ПЖ с разрывом сосочковой мышцы, миксомы ПП, пролапса ТК в рамках наследственных болезней соединительной ткани (синдромы Марфана и Элерса-Данло), карциноидным синдромом с формированием трикуспидальной недостаточности) и, при выявлении, проводить максимально раннюю хирургическую коррекцию [17].
Несмотря на то, что пренатальная диагностика болезни Эбштейна позволила улучшить непосредственное послеродовое лечение и таким пациентам проводится неонатальная кардиохирургическая коррекция [18], вероятность встречи врача общетерапевтического профиля с пациентами, родившимися до развития и широкого внедрения пренатального скринига весьма высока.
При диспансеризации пациентов с АЭ особое внимание должно уделяться профилактике инфекционного эндокардита, регулярному обследованию и индивидуальному подбору препаратов для лечения сердечной недостаточности и аритмий.