аномальный срез через 3 сосуда у плода что это
Возможности пренатальной диагностики врожденных пороков сердца с использованием ультразвукового сканера Medison SonoAce-8000 Ex
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Общий предсердно-желудочковый канал является пороком, при котором сочетаются дефекты межпредсердной и межжелудочковой перегородок с расщеплением атриовентрикулярных клапанов [1]. Частота порока составляет 3-7% среди всех пороков сердца у новорожденных. Удельный вес аномалии у плодов, конечно, выше. В группе пациентов высокого риска доля порока достигает 11% [2]. Порок часто (до 60%) сочетается с анеуплоидиями, среди которых наиболее частой является трисомия 21 и другими синдромами (до 50%), преимущественно синдромом гетеротаксии [3]. Различают полную и неполную форму порока. При неполной форме порока атриовентрикулярные клапаны разделены. Существует коммуникация между предсердиями или между левым желудочком и правым предсердием. При этом правый клапан чаще интактен, а левый расщеплен на три створки с образованием щели между передней и задней створками. При полной форме порока первичные дефекты перегородок сочетаются с расщеплением створок клапанов и образуют общий атриовентрикулярный канал с единым пятистворчатым клапаном [1].
Прогноз в большинстве случаев неблагоприятный в связи с частыми сочетанными пороками и хромосомными аномалиями. Этими обстоятельствами определяется акушерская тактика. Недостаточность клапана является плохим прогностическим признаком. При изолированной форме порока и своевременной, квалифицированной хирургической помощи благоприятные исходы возможны более чем в 80% случаев [1].
Большинство новорожденных погибают в ранний неонатальныи период. Если ребенок остается в живых, то возможна хирургическая коррекция порока.
Приводим описание наблюдений пренатальнои диагностики общего предсердно-желудочкового канала и перерыве дуги аорты.
Материалы и методы
Пациентка А., 27 лет, паритет 2/1, поступила в роддом для пренатальнои диагностики в связи с выявленным ультразвуковым маркером хромосомных аномалий (увеличение ТВП до 5,6 мм) (рис. 1). Срок беременности составил 13 нед 6 дней. Выполнена трансабдоминальная хорионбиопсия, диагностирована трисомия 21. Повторно пациентка поступила через 4,5 нед (срок беременности 18 нед 4 дня) для прерывания беременности по медицинским показаниям.
Пациентка В., 39 лет, паритет 4/2, поступила в родильный дом для прерывания беременности по медицинским показаниям. В связи с возрастом пациентки и величиной воротникового пространства у плода 3,5 мм (ультразвуковое исследование выполнено в 13 нед) в 16 нед беременности был выполнен амниоцентез и диагностирован синдром Дауна. При поступлении в стационар срок беременности составил 21 нед 4 дня.
Ультразвуковые исследования выполнялись на аппарате SonoAce-8000 Ex (компании Medison) с применением абдоминального конвексного датчика 3-7 МГц и внутриполостного конвексного датчика 4-9 МГц.
Результаты
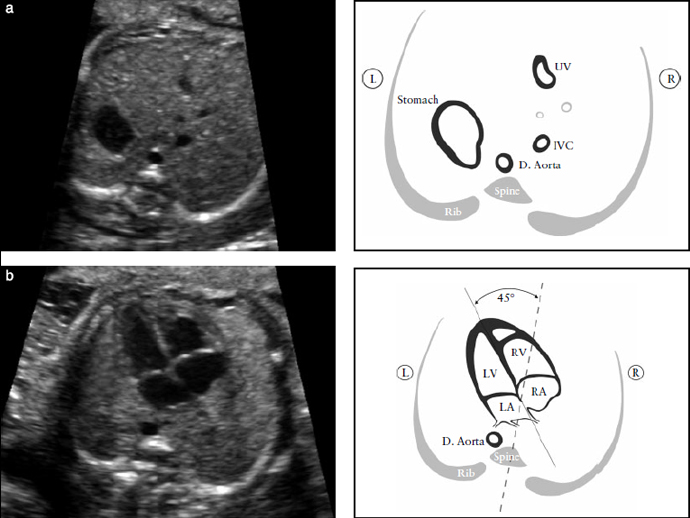
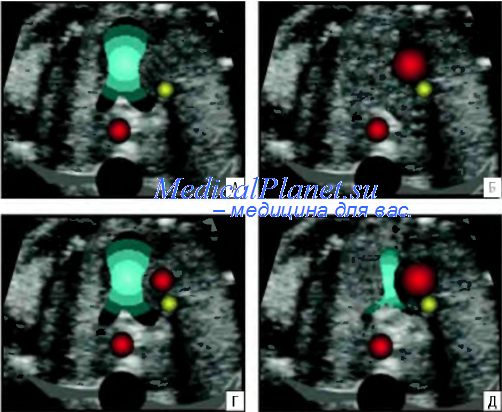
Возможности визуализации сканера SonoAce-8000 Ex позволяют оценить практически все основные плоскости сканирования сердца плода в 12-14 нед гестации. Программа исследования сердца плода позволяет добиться значительного успеха в визуализации интракардиальных структур у нормостеников даже при трансабдоминальной методике. Применение внутриполостного датчика существенно расширяет возможности. Основная часть исследования сердца плода в I триместре выполняется именно этим датчиком. Учитывая такую, вполне удовлетворительную визуализацию сердца плода (и других, конечно, структур), алгоритм исследования в I триместре был расширен до программы исследования сердца плода во II триместре. Визуализирован нормальный срез через 3 сосуда (рис. 2). Изучение четырехкамерного среза сердца позволило выявить дефект нижней части межпредсердной и верхней части межжелудочковой перегородок, единый аномальный атриовентрикулярный клапан (рис. 3). Кроме того, у этого плода не визуализировалась носовая кость, была обнаружена «сандалевидная щель» (рис. 4, 5). Исследование при сроке 18-19 нед подтвердило все находки. Отмечалось увеличение шейной складки (рис. 6), тазового угла (рис. 7), гипоплазия носовых костей.
По данным аутопсии диагноз общего предсердно-желудочкового канала полностью подтвержден (верифицирована полная форма порока).
Рис. 1. Увеличенное воротниковое пространство. Сагиттальная плоскость.
Аномальный срез через 3 сосуда у плода что это
Хотя четырехкамерный срез сердца плода является достаточно информативным для диагностики многих ВПС, он имеет существенные ограничения для пренатальной диагностики аномалий главных артерий. В последние годы в клинической практике для пренатальной диагностики ВПС, сопровождающихся изменением главных артерий, стал использоваться срез через три сосуда. За непродолжительный период времени этот срез стал обязательной составляющей скрининговой оценки ультразвуковой анатомии плода.
Обязательное включение в скрининговое пренатальное исследование сердца и главных артерий плода среза через три сосуда стало одним из основных решений участников специализированного семинара «Допплерография в акушерстве. Эхокардиография плода», который проходил в рамках IV Всероссийской зимней школы врачей ультразвуковой диагностики с 13 по 20 октября 2001 г. Отныне протокол скринингового ультразвукового исследования в 20-24 нед беременности обязательно должен содержать информацию об этой плоскости сканирования. Ее оценка реально повышает диагностику ВПС и особенно трудно выявляемых пороков магистральных сосудов.
Получение изображения среза через три сосуда увеличивает продолжительность ультразвукового исследования плода не более чем на одну минуту. Техника получения изображения этой плоскости очень проста, необходим лишь короткий тренинг специалистов, организация которого возможна на базе региональных пренатальных диагностических центров силами местных ведущих специалистов.
При оценке среза через три сосуда при каждом ультразвуковом исследовании целесообразно отвечать всего натри основных вопроса.
2. Располагаются ли сосуды в одну линию? При ответе на этот, казалось бы, банальный вопрос следует помнить, что он имеет решающее значение для эффективной пренатальной диагностики транспозиции главных артерий. В норме основание легочной артерии, восходящей аорты и поперечный срез верхней полой вены располагаются в одну линию. При транспозиции главных артерий расположение сосудов изменяется за счет смещение аорты кпереди.
3. Нормальные ли размеры сосудов? В норме легочная артерия всегда больше аорты, которая всегда больше верхней полой вены. Однако это превалирование должно быть не более чем в 1,3 раза. Обнаружение диспропорции диаметров главных артерий (диаметр легочной артерии существенно больше аорты или диаметр аорты больше легочной артерии) является важным диагностическим критерием их аномалий. Расширение легочной артерии при нормальных размерах восходящей аорты чаще всего отмечается при объемной перегрузке правого желудочка и стенозе клапана легочной артерии. О нормальных размерах аорты в этих случаях судят по отношению ее размеров к верхней полой вене. Обнаружение расширения восходящей аорты и сужения легочной артерии позволяет диагностировать как тетраду Фалло, так и изолированную гипоплазию легочной артерии. Расширение восходящей аорты при нормальныхразмерахлегочной артерии чаще всего отмечается при больших мышечных дефектах межжелудочковой перегородки и по-стстенотическом расширении в случаях стеноза аортального клапана. Нормативные показатели диаметра восходящей аорты и основного ствола легочной артерии представлены на рисунке.
В последнее время на страницах специализированных журналов, освещающих вопросы пренатальной ультразвуковой диагностики, срез через три сосуда все чаще начинают называть срезом через три сосуда и трахею. Это вызвано тем обстоятельством, что оценка расположения трахеи позволяет более точно устанавливать пороки системы дуги аорты. При правой дуге аорты и двойной дуге аорты трахея локализуется между главными артериями.
Констатация нормального четырехкамерного среза сердца и среза через три сосуда, оцениваемых в скрининговом режиме, осуществляется только при отсутствии изменений при изучении каждого показателя. В случае обнаружения тех или иных изменений необходимо получение дополнительных срезов для уточнения нозологической формы ВПС.
Аномальный срез через 3 сосуда у плода что это
7 вопросов, которые задают будущие мамы про ЭХО КГ плода
 Что такое ЭХО КГ плода? Зачем беременным проходить это исследование?
Что такое ЭХО КГ плода? Зачем беременным проходить это исследование?
ЭХО КГ плода – эхокардиография плода – исследование сердца плода с помощью ультразвука. Цель – исключить патологии, пороки сердца плода. Большинство пациентов, проходящих это исследование, слышат от доктора – «Все в порядке! Сердце малыша без патологии». Однако в некоторых случаях врачи могут выявить отклонения в развитие сердца. В таких случаях пациентка получает рекомендации кардиологов о том, как лучше помочь малышу, как должны проходить роды, в каком учреждении и что необходимо сделать после родов.
В какие сроки беременности пройти ЭХО КГ плода?
Оптимальный срок проведения – 21-24 недели. Причем, чем больше срок беременности, тем лучше видны структуры сердца – клапаны, сосуды и т.д. Иногда гинеколог может рекомендовать осмотр сердца в более ранние сроки – с 16 по 18 неделю. Такие рекомендации получают пациентки, у которых на предыдущих исследованиях (во время 1 скрининга в 11-13 недель) были выявлены какие-либо патологии или подозрения на патологию, пациентки которых отнесли в группу высокого риска по хромосомным аномалиям. Врач ультразвуковой диагностики, который проводит скрининговые УЗИ в 1,2 и 3 триместре также всегда осматривает сердце малыша. Если во время проведения 1 и 2 скрининга никаких патологий не обнаружено, оптимальное время для ЭХО КГ плода – 23-24 недели беременности.
Какие патологии можно сердца плода можно обнаружить во время беременности? Есть ли какие то патологии, которые «не видно» на УЗИ?
Существуют различные классификации врожденных пороков сердца. Приведем пример одной из них, отражающей тактику врача после родов. Во время проведения ЭХО КГ плода могут быть выявлены врожденные пороки сердца (ВПС):
Не все патологии сердца могут быть выявлены во время ЭХО КГ. Например, такой диагноз как «открытое овальное окно или ДМПП» может быть обнаружен только после родов, т.к. во время внутриутробной жизни овальное окно в норме должно оставаться открытым и закрывается только после родов, у некоторых малышей сроки закрытия от 1 месяца до 1-3 лет.
Какие рекомендации получает пациентка, у которой обнаружили ВПС (врожденная патология сердца) у плода?
Если при проведении исследования ЭХО КГ плода обнаружены отклонения в работе сердца, патологии, то пациентка направляется на консилиум в кардиологический центр. У нас в Самаре это СОККД. При подтверждении диагноза и наличии показаний к хирургическому вмешательству консилиум врачей в составе врача-акушера-гинеколога, врача — сердечно-сосудистого хирурга (врача — детского кардиолога), врача-неонатолога (врача-педиатра) составляет план лечения с указанием сроков оказания медицинского вмешательства новорожденному в кардиохирургическом отделении.
К ВПС, требующим экстренного медицинского вмешательства в первые семь дней жизни, относятся: простая транспозиция магистральных артерий; синдром гипоплазии левых отделов сердца; синдром гипоплазии правых отделов сердца; предуктальная коарктация аорты; перерыв дуги аорты; критический стеноз легочной артерии; критический стеноз клапана аорты; сложные ВПС, сопровождающиеся стенозом легочной артерии; атрезия легочной артерии; тотальный аномальный дренаж легочных вен.
К ВПС, требующим планового хирургического вмешательства в течение первых 28 дней жизни ребенка, относятся: общий артериальный ствол; коарктация аорты (внутриутробно) с признаками нарастания градиента на перешейке после рождения (оценка посредством динамического пренатального эхокардиографического контроля); умеренный стеноз клапана аорты, легочной артерии с признаками нарастания градиента давления (оценка посредством динамического пренатального эхокардиографического контроля); гемодинамически значимый открытый артериальный проток; большой дефект аорто-легочной перегородки; аномальное отхождение левой коронарной артерии от легочной артерии; гемодинамически значимый открытый артериальный проток у недоношенных.
К ВПС, требующим оперативного вмешательства до трех месяцев жизни, относятся: единственный желудочек сердца без стеноза легочной артерии; атриовентрикулярная коммуникация, полная форма без стеноза легочной артерии; атрезия трикуспидального клапана; большие дефекты межпредсердной и межжелудочковой перегородок; тетрада Фалло; двойное отхождение сосудов от правого (левого) желудочка.
 Какие параметры сердца оценивает врач во время процедуры ЭХО КГ плода?
Какие параметры сердца оценивает врач во время процедуры ЭХО КГ плода?
Врач, специалист УЗДГ оценивает следующие параметры – размеры сердца плода (в норме — 1/3 площади поперечного сечения грудной клетки), его положение в грудной клетке (в норме — слева), расположение соседних внутренних органов (желудка, легких, диафрагмы, аорты). Врач оценивает 2 основных «среза» 4-х камерный срез сердца и «срез через 3 сосуда и трахею», также дополнительные срезы – «через дугу аорты», срезы через правые и левые выходные тракты, бикавальный срез, 5-камерный срез. Врач измеряет частоту сердечных сокращений плода (в норме 120-180 ударов минуту, в среднем 130 – 160 ударов), оценивает ритм.
Во время ЭХО КГ плода могут быть выявлены индивидуальные особенности или этапы развития сердца плода, не являющиеся патологией, но требующие контрольного обследования в динамике (через 2-3 недели, в некоторых случаях – в 35-36 недель). Например, ГЭФ (гиперэхогенный фокус в сердце плода) – в изолированном виде не является патологией. К таким особенностям также относятся мелкие, гемодинамически незначимые ДМЖП (дефекты межжелудочковой перегородки), в большинстве случаев они могут «закрываться» в поздних сроках беременности или после родов. Также не являются патологией, но требуют контроля такие особенности, как овальное окно небольших размеров, незначительная асимметрия желудочков или предсердий, незначительное отклонение оси сердца и т.д.
Как подготовиться к ЭХО КГ плода?
Никакой особенной подготовки не требуется. Исследование проводится с помощью «наружнего» датчика, «через живот». На малых сроках в редких случаях (в сроках 1 скринига и 16-18 недель) для лучшей визуализации используют «вагинальный» датчик. Пациентке наносят гель на живот и осматривают сердце плода, измеряют частоту сердечных сокращений. На эту процедуру лучше запланировать 30-40 минут. В удачных случаях, когда плод лежит «хорошо, удобно», опытный специалист может оценить все параметры и рассмотреть все «срезы» сердца за совсем небольшой промежуток времени – за несколько минут.
Могут ли во время ЭХО КГ плода присутствовать родственники?
В нашем центре мы очень рады, когда пациентки приходят на исследования вместе с «группой поддержки», с мужем, мамой и др. Будущая мама, чувствуя поддержку близких, меньше волнуется, и будущему папе приятно послушать сердцебиение малыша. Во время исследования сердца плода врач также может оценить и другие параметры – положение плода (головное, ягодичное или поперечное), расположение плаценты, количество вод и др.
В нашем центре процедуру ЭХО КГ плода проводят опытные врачи УЗДГ, со стажем работы более 10 лет. Наши специалисты имеют опыт выявления различных патологии сердца плода, проводят не менее 300 исследований сердец плода в месяц. Врачи регулярно повышают свою квалификацию, проходят обучения у ведущих специалистов — в Москве, Санкт-Петербурге, зарубежом. Врачи нашего центра систематизируют свой опыт и знания и совмещают свою работу с преподаванием в самарских ВУЗах.
Практические рекомендации ISUOG: Ультразвуковое скрининговое исследование сердца плода
Комитет по клиническим стандартам
Международное, общество ультразвуковой диагностики в акушерстве и гинекологии (The International Society of Ultrasound in Obstetrics and Gynecology (ISUOG)) является научной организацией, которая осуществляет и обеспечивает безопасное медицинское обслуживание, высококачественное преподавание и научно-исследовательскую работу в области диагностического воспроизведения изображения, необходимого в сфере здравоохранения женщины и предоставляемых в этой связи медицинских услуг.
Компетенцией Комитета по Клиническим Стандартам (CSC) Международного общества ультразвуковой диагностики в акушерстве и гинекологии (ISUOG) является разработка Практического Руководства и Общих Рекомендаций, которые обеспечивают практикующих врачей описанием современных подходов к диагностическому обследованию.
В них описываются методы, которые, по мнению ISUOG, являются наилучшими для практики, на момент издания. Не смотря на то, что ISUOG прилагает все усилия для соблюдения существующих на сегодня стандартов при разработке и составлении Руководства, ни Общество, ни кто-либо из его сотрудников или его членов не берет на себя ответственность за последствия любых неточных или вводящих в заблуждение данных, основанных на мнениях или положениях, изданных CSC (Комитетом по клиническим стандартам).
Документы CSC ISUOG не предназначены для установления правового стандарта медицинской помощи, потому что на интерпретацию доказательств, которые лежат в основе Руководства могут влиять индивидуальные факторы, локальные протоколы лечения и наличие ресурсов. Утвержденные Руководства могут свободно распространяться с разрешения ISUOG (info@isuog.org).
ВВЕДЕНИЕ
Этот документ представляет собой пересмотренный и обновленный вариант ранее опубликованного Руководства ISUOG для скрининга сердца в середине беременности [1] и отражает современные знания относительно пренатального обнаружения врожденных пороков развития сердца (ВПС). Согласно обновленным Рекомендациям ISUOG проекция выходных трактов (выход магистральных сосудов) и четырех камер сердца плода теперь являются частью рутинного исследования 3.
ВПС являются основной причиной младенческой смертности, с приблизительной заболеваемостью около 4-13 на 1000 новорожденных 7. По данным Всемирной Организации Здравоохранения (ВОЗ) за период с 1950 года по 1994 42% младенческой смертности была связана с пороками сердца [9]. Пороки развития сердца являются, кроме этого, наиболее часто не диагностируемыми при УЗИ [10,11].
Пренатальная диагностика ВПС может улучшить дальнейший исход у плодов, с определенными типами патологий сердца 14. К сожалению, пренатальный уровень диагностики является крайне вариабельным [17], что объясняется такими причинами, как уровень компетентности врача, высокий индекс массы тела беременной, тип используемого датчика, наличием рубцов на передней брюшной стенке, гестационным сроком, объемом околоплодных вод и положением плода [18,19].
Особенно важными факторами, которые могут улучшить эффективность программы скрининга являются: постоянная, на на основе обратной связи, подготовка специалистов, направление на экспертную эхокардиографию плода всех подозрительных случаев и возможность направления на консультацию к специалистам-кардиологам [8,20].
В качестве примера, частота обнаружения тяжелых пороков сердца увеличилась вдвое после реализации двухгодичной программы-тренинга в медицинском учреждении Северной Англии [21]. Скрининговое исследование сердца плода разработано для увеличения частоты выявлений сердечных патологий во время второго триместра беременности [22]. Эти принципы можно использовать при обследовании плодов с низким риском ВПС, как часть рутинного пренатального исследования.
Этот подход также полезен для выявления плодов с высоким риском генетических синдромов, а также как информация для консультирования пациентов, ведения беременности и обеспечения многопрофильного ухода. В случае подозрения на ВПС, требуется более всесторонняя, экспертная оценка с использованием эхокардиографии плода [26].
ОБЩИЕ ПОЛОЖЕНИЯ
Несмотря на доказанную диагностическую ценность исследования срезов четырех камер сердца и выходных трактов (выход магистральных сосудов), каждый исследователь должен осознавать возможность диагностических ошибок, которые могут помешать своевременному выявлению ВПС.
Важным шагом улучшения обнаружения ВПС при скрининговом обследовании является дополнение к четырехкамерному срезу проекций выходных трактов.
Срок беременности
Оптимальное выполнение скринингового исследования сердца плода считается 18-22 недели беременности, хотя многие анатомические структуры могут визуализироваться только после 22 недели. Некоторые аномалии могут быть диагностированы в конце первого и начале второго триместра беременности, особенно когда производится исследование воротникового пространства 31.
Проведение скрининга на 20-22 неделе беременности предпочтительно, так как редко требует дополнительного сканирования для окончательной оценки, тем не менее, многие пациентки предпочли бы знать о серьезных дефектах на более раннем периоде беременности [36]
Технические факторы
Ультразвуковой датчик
Высокочастотные датчики могут увеличить вероятность обнаружения мелких дефектов, но при этом не обладают глубоким акустическим проникновением (пенетрацией). При всех исследованиях следует использовать максимально возможную частоту датчика, добиваясь компромисса между пенетрацией и резолюцией. Визуализация при помощи гармоник (harmonic imaging) может обеспечить улучшенное изображение, особенно у полных пациенток во время третьего триместра беременности [37].
Параметры визуализации
Серия поперечных срезов в серой шкале изображения по-прежнему является основным методом сканирования сердца плода. В системных настройках следует отметить высокую частоту кадров, с повышенной контрастностью и высоким разрешением. Следует также использовать низкую персистенцию (продолжительность), единственную акустическую фокусную зону и относительно узкий сектор изображения.
Увеличение изображения и функция «кино-петли»
Изображение следует увеличивать, пока сердце не будет занимать, по крайней мере, от одной трети до половины экрана. Функция «кино-петли» должна дополнять исследование в реальном масштабе времени и обеспечивать более точную оценку состояния сердечных структур; например, для подтверждения движения створок клапанов во время всего сердечного цикла. Увеличение изображения и функция «кино-петли» могут помочь в обнаружении аномалий.
ИССЛЕДОВАНИЕ СЕРДЦА
Учитывая время, прошедшее с момента публикации первых «методических рекомендации» ISUOG [1] и данные, взятые из новейших публикаций, скрининговое исследование сердца плода должно включать в себя как четырехкамерный срез, так и срезы выходных трактов (выход магистральных сосудов) 42.
Четырехкамерный срез
В этом срезе необходимо тщательно оценить специфические критерии и не следует ограничиваться простым подсчетом камер сердца. Основные элементы, которые необходимо оценить в этом срезе представлены в таблице 1 и на рисунках 1 и 2. Для оценки позиции сердца необходимо сначала определить положение плода, то есть идентифицировать его правую и левую стороны, а потом определить левостороннее расположение желудка и сердца плода.
Сердце в норме занимает не больше одной трети всей области грудной клетки. В некоторых проекциях может визуализироваться гипоэхогенный ободок вокруг сердца плода, который ошибочно можно принять за перикардиальный выпот. Эта находка, если она изолированная, как правило, является нормой [47, 48].
Сердце по большей части располагается в левой стороне грудной клетки и его длинная ось в норме направлена влево под углом около 45+20 градусов (2 SD) [49] (Рисунок 1). Особое внимание следует уделять сердечной оси и ее расположению, которое легко оценить, даже если четырехкамерный срез не визуализируется должным образом [50].
Верхушка сердца должна быть 45º по отношению к передне-задней оси грудной клетки. LA- левое предсердие, LV- левый желудочек; R- право; RA- правое предсердие; RV-правый желудочек.
Смещение сердца от его нормального левостороннего расположения может быть вызвано также диафрагмальной грыжей или объемным образованием, таким как кистозная аденоматозная мальформация легких. Нарушения положения сердца также могут быть вторичными при гипоплазии или агенезии легкого плода. Сдвиг оси сердца влево может также быть в следствие гастрошизиса или омфалоцеле.
Необходимо подтвердить нормальную частоту сердечных сокращений (ЧСС) и регулярный ритм сердцебиения плода. Нормальная ЧСС у плода колеблется от 120 до 160 ударов в минуту. Легкая транзиторная брадикардия во время второго триместра является нормальным наблюдением.
Стойкая брадикардия, особенно когда сердечный ритм постоянно менее 110 ударов в минуту [51], требует своевременной консультации кардиолога, из-за возможности сердечного блока. Повторные децелерации в третьем триместре могут быть вызваны гипоксией плода. Отдельные пропущенные удары сердца, как правило, не связаны с повышенным риском ВПР сердца плода, они обычно являются доброкачественными и спонтанно проходят.
Тем не менее, некоторые случаи с клинически выраженной аритмией являются показанием для эхокардиографии плода [52, 54]. Альтернативным ведением может быть использовании аускультации методом Допплера, а также целенаправленное сканирование плода для исключения патологических выпотов и подтверждения нормального строения сердца плода.
Легкая тахикардия (>160 ударов в минуту) может быть обычной реакцией плода во время его движения. При постоянной тахикардии (≥ 180 ударов в минуту) [55], необходимо более тщательное исследование для исключения гипоксии плода или патологической тахиаритмии. Оба предсердия в норме должны быть одинаковыми по размерам. Клапан овального отверстия должен открываться в левое предсердие. Нижний край межпредсердной перегородки, называемый первичной перегородкой (septum primum), должен быть визуализирован.
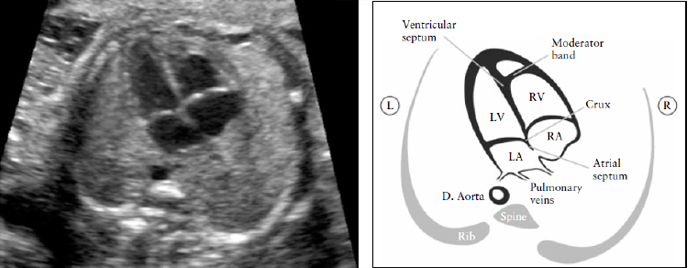
Эта структура является местом соединения стенок четырех камер сердца, где перегородка нижней части предсердий соединяется с перегородкой верхней части желудочков, и где прикрепляются створки атриовентрикулярных клапанов, формируя «крест» сердца (cardiac ‘crux’). Обычно можно увидеть как легочные вены впадают в левое предсердие.
Оба желудочка должны быть одинаковыми по размерам и не иметь утолщенных стенок. Хотя легкая диспропорция желудочков может в норме наблюдаться в третьем триместре беременности, явная право-левосторонняя асимметрия в середине беременности требует дальнейшего обследования [56]. Серьезными причинами этой диспропорции являются левосторонние обструктивные пороки, такие как коарктация аорты и синдром гипоплазии левых отделов сердца [57,58]. Межжелудочковая перегородка должна быть тщательно осмотрена от вершины до места соединения стенок четырех камер сердца для исключения ее дефектов.
Рисунок 2. Четырех-камерный срез сердца. Ключевые элементы этого среза во втором триместре: сердце занимает не более 1/3 грудной клетки, правые и левые отделы сердца почти одинаковые по размеру (размер камер и толщина стенок), клапан овального окна открывается в левое предсердие, интактный » крест» сердца с нормальным смещением двух атриовентрикулярных клапанов и интактная межжелудочковая перегородка.
Морфологически правый желудочек идентифицируется наличием модераторного пучка и трикуспидальным клапаном, который располагается более апикально по отношению к митральному клапану. D. Aorta- нисходящая аорта ; L- левый; LV-левый желудочек; R- правый; RA- правое предсердие
Дефекты межжелудочковой перегородки (ДМЖП) могут быть сложно диагностируемыми. Перегородку лучше всего видно, когда угол инсонации перпендикулярен ей. Когда же ультразвуковой луч непосредственно параллелен стенке желудочка, дефект может быть ложно заподозрен по причине акустического артефакта.
Небольшие ДМЖП (1-2 мм) часто очень сложно верифицировать, когда ультразвуковой аппарат не обеспечивает достаточную степень разрешения, и особенно если расположение плода не является благоприятным. Однако, в большинстве случаев, они имеют ограниченное клиническое значение и даже могут спонтанно закрываться внутриутробно [59,60].
Срезы через выходные тракты
Выведение срезов выходных трактов правого и левого желудочка считается неотъемлемой частью скринингового исследования сердца плода. Важно убедиться, что оба сосуда в нормальном состоянии, включая их соединение с соответствующими желудочками и их относительный размер; и проследить нормальное открытие клапанов какому-либо из параметров, рекомендовано дальнейшее более тщательное обследование.
Как минимум, обследование выходных трактов включает оценку следующих параметров: крупные сосуды должны быть примерно равны по размерам и, в месте выхода из соответствующих желудочков, пересекать друг друга под прямым углом (Приложение S1, Панель 1).
Было проведено масштабное исследование, включающее более 18000 плодов [61], в котором рутинное 30 минутное УЗИ по стандартной схеме включало исследование четырех камер сердца и, при технической возможности, оценку выходных трактов. В результате, в большинстве обследований (93%), когда было адекватное выведение четырех-камерного среза, можно было также удовлетворительно вывести и оценить срезы через выходные тракты.
Не удалось визуализировать срез в 4,2% для выходного тракта левого желудочка, 1,6% для правого и 1,3% для обоих выходных трактов. Дополнительные поперечные срезы дают возможность более тщательно оценить магистральные сосуды и другие окружающие их структуры. Они представляют собой непрерывную развертку, начиная с выходного тракта правого желудочка и включают проекции трех сосудов (3V) и трех сосудов и трахеи (3VT) (Приложение S1, План 2).
В проведенном исследовании с участием около 3000 беременных женщин низкого риска, которые были обследованы одним оператором, срезы через 3 сосуда (3V) и через 3 сосуда и трахею (3VT) были добавлены к стандартной проекции четырех камер как часть рутинного скрининга.
В среднем, требовалось чуть больше двух минут, чтобы получить необходимые срезы сердца (135 сек, SD, 20 сек), но примерно в одной трети случаев УЗИ, исследование приходилось откладывать на 15-20 минут в связи с неблагоприятным положением плода (когда позвоночник плода находится кпереди) [46].
Эхографическая техника
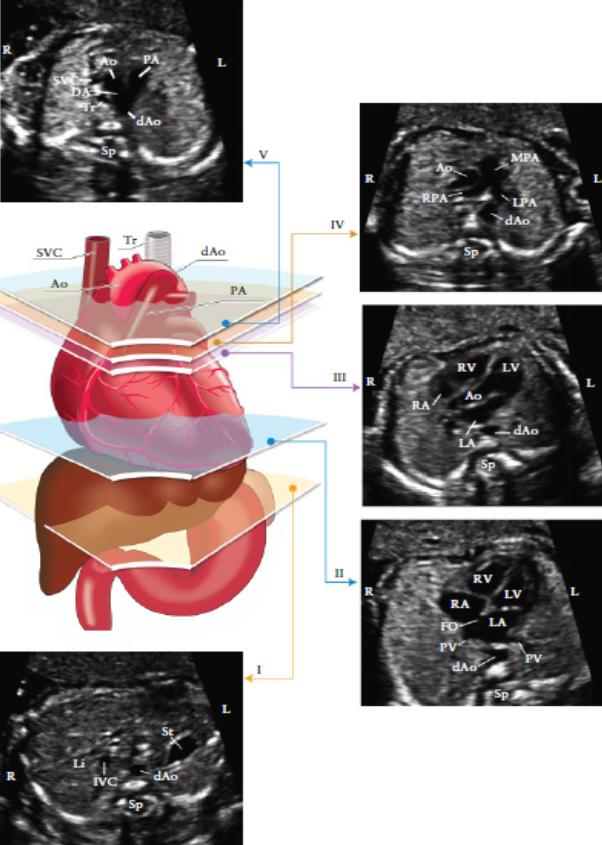
Эта техника дает возможность комплексного обследования сердца плода и предоставляет различные проекции, посредством которых можно оценить нормальное строение выходных трактов: проекций выходного тракта левого и правого желудочка, проекции трех сосудов и проекции трех сосудов и трахеи [70] (Рисунок 3).
Рисунок 3. Пять поперечных срезов для оптимального сканирования сердца плода. На цветном изображении представлены: трахея (Tr), сердце и магистральные сосуды, печень и желудок, с пятью срезами в серо- шкальном режиме, обозначенными соответствующими многоугольниками.
В идеальном случае, все проекции выходных трактов визуализируются относительно легко. Тем не менее, не у всех пациентов при рутинном УЗИ возможна визуализация вышеописанных срезов. Проекции выходного тракта левого и правого желудочков можно получить сдвинув (или наклонив под углом) датчик к головке плода (рисунок 4), начиная с проекции четырех камер сердца и до получения нормального поперечного среза аорты и главной легочной артерии и места их отхождения. Также можно выявить бифуркацию легочной артерии (Приложение S1, Планы 1 и 2).
Рисунок 4. Техника сканирования сердца плода. Четырехкамерный вид получается при проведении серии поперечных срезов вдоль грудной клетки плода. Направление датчика под углом к головке плода из четырехкамерного среза дает последовательно визуализацию выходных трактов: LVOT- левый выходной тракт, RVOT- правый выходной тракт; 3V- срез через три сосуда и 3VT-срез через три сосуда и трахею.
Были описаны и другие способы оценки выходных трактов: ротационная техника [41] (Приложение S2, План 1). Из проекции четырех камер сердца сначала датчик должен быть развернут к правому плечу плода. Эта техника выполняется легче, когда межжелудочковая перегородка перпендикулярна по отношению к ультразвуковому лучу.
Она требует немного больше УЗ навыков, но обеспечивает оптимальную визуализацию выходного тракта левого желудочка, и особенно целостность выхода аорты и межжелудочковой перегородки. Это также позволяет визуализировать всю восходящую аорту, в отличие от методики развертки, когда удается визуализировать только проксимальную часть аорты.
При использовании обеих методик, после выведения проекции выходного тракта левого желудочка, датчик поворачивается по направлению к головке плода, пока не выявляется легочная артерия, которая будет почти перпендикулярной по отношению к аорте. Дополнительные проекции аорты и легочной артерии можно получить путем дальнейшего продвижения или наклона датчика к головке плода от выходного тракта правого желудочка.
Эти срезы соответствуют проекциям трех сосудов и трех сосудов и трахеи, в которых можно оценить взаимоотношение двух артерий с верхней полой веной и трахеей. В этих плоскостях также могут визуализироваться как дуга артериального протока, так и поперечная дуга аорты (64-67).
Проекция выходного тракта левого желудочка
Проекция выходного тракта левого желудочка подтверждает выход магистрального сосуда (аорты) из морфологически левого желудочка (рисунок 5). Необходимо проследить непрерывность перехода межжелудочковой перегородки в переднюю стенку аорты.
Клапан аорты должен свободно двигаться и не иметь утолщений. Возможно проследить переход аорты в дугу, из которой три артерии ответвляются к шее. Однако выявление этих сосудов из дуги аорты не является частью рутинного исследования сердца. Проекция выходного тракта левого желудочка помогает определить выходные дефекты межжелудочковой перегородки и пороки конотрункуса, которые не видны при исследовании одного только четырех-камерного среза сердца.
Проекция выходного тракта правого желудочка
Проекция выходного тракта правого желудочка подтверждает выход магистрального сосуда (легочной артерии) из морфологически правого желудочка (Рисунок 6). В норме легочная артерия выходит из правого желудочка и направляется влево и несколько кпереди от восходящей аорты.
Как правило, во время внутриутробной жизни плода, легочная артерия немного больше по размерам, чем аорта и пересекает восходящую аорту почти под прямым углом чуть выше места ее выхода. В этой плоскости, как показано на рисунке 6, верхнюю полую вену часто можно увидеть справа от аорты.
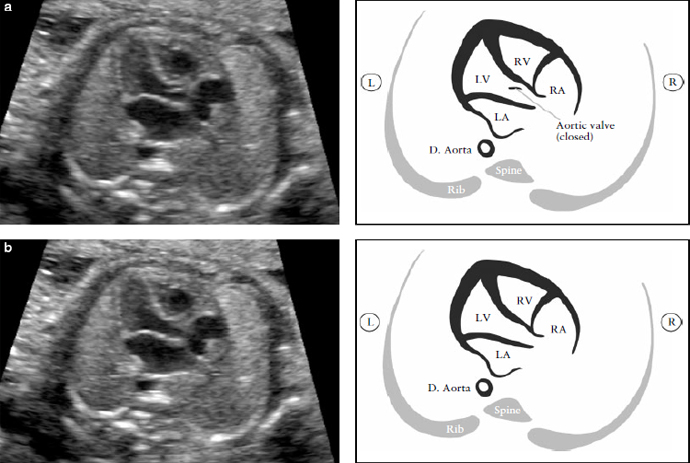
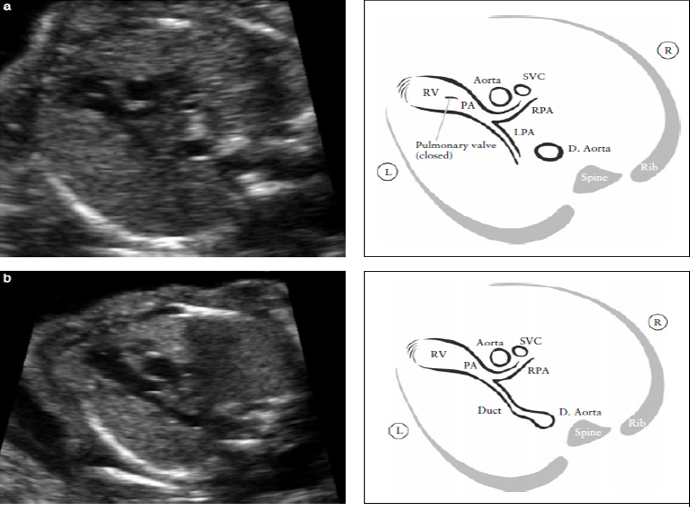
Рисунок 6. Выходной тракт правого желудочка. Этот срез демонстрирует соединение между сосудом и правым желудочком. (RV). В нормальном сердце этот сосуд пересекает аорту, что помогает идентифицировать его как легочную артерию (PA). Клапан легочной артерии не должен быть утолщен и должен свободно открываться. Рисунок (а) демонстрирует бифуркацию легочной артерии на две ее ветви. Легочный клапан закрыт.
Рисунок (b) демонстрирует срез при продвижении датчика в сторону головки плода. На нем видны: PA- легочная артерия, RPA- правая ветвь легочной артерии и артериальный проток. D. Aorta- нисходящая аорта, L- левый, LPA- левая ветвь легочной артерии, R- правый, SVC- верхняя полая вена.
Сначала отходит правая ветвь легочной артерии, а затем отходит и левая ветвь. Из-за положения плода это разделение не всегда можно увидеть. В норме, легочная артерия продолжается дистально по левой стороне вплоть до артериального протока, который потом соединяется с нисходящей аортой (Рисунок 6 и Приложение S1).
Проекции трех сосудов и трех сосудов и трахеи
Визуализация проекции трех сосудов и трех сосудов с трахеей очень желательна. Попытка ее проведения должна быть сделана в рамках скринингового обследования сердца, хотя технически не всегда возможно получить этот срез у всех пациенток. Эти две стандартные ультразвуковые проекции определяют три сосудистые структуры, их взаимоотношения относительно друг друга и дыхательных путей (трахеи).
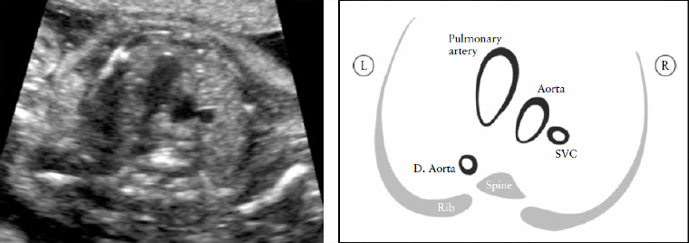
Yoo et al [64] описали проекцию трех сосудов для оценки состояния легочной артерии, восходящей аорты и верхней полой вены и определения их относительных размеров и взаимоотношения (Рисунок 7). В целом, необходимо определить количество сосудов, измерить их размер и оценить их взаиморасположение и ход. Сосуды, если смотреть слева направо, представляют собой: легочную артерию, аорту и верхнюю полую вену.
Рисунок 7. Срез через три сосуда (3V). Это срез наилучшим образом демонстрирует соотношение в верхнем средостении между легочной артерией, аортой и верхней полой веной (SVC). Очень важно оценить размер этих сосудов, их расположение и совпадение их осей. Легочная артерия слева; она наибольшая среди этих сосудов и расположена более кпереди, верхняя полая вена наименьший сосуд и расположена наиболее сзади. D. Aorta, нисходящая аорта.
Легочная артерия располагается наиболее спереди, а верхняя полая вена расположена наиболее сзади. Их относительный диаметр уменьшается слева направо: легочная артерия больше, чем аорта, но аорта больше, чем верхняя полая вена. Как правило, некоторые пороки сердца, с нормальным четырехкамерным срезом сердца (например: транспозиция магистральных артерий, тетрада Фалло и легочная атрезия с ДМЖП) скорее всего будут иметь нарушения в проекции трех сосудов. Yagel et al [67] впоследствии описали проекцию трех сосудов и трахеи, которая является более краниальным срезом.
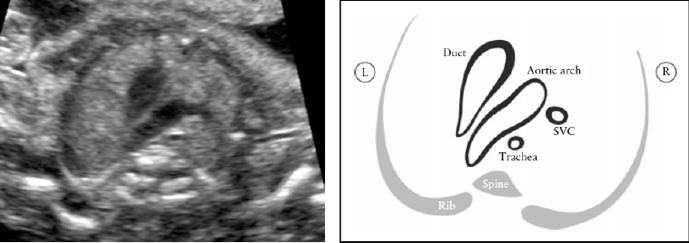
В этой проекции поперечная дуга аорты лучше видна («срез дуги аорты»), а также акцентируется ее взаиморасположение по отношению к трахее. Обычно трахея идентифицируется, как гиперэхогенное кольцо, окружающее маленькое жидкостное пространство. Дуга артериального протока и дуга аорты расположены слева от трахеи и образуют V-образную форму, так как обе они сливаются в нисходящую аорту (Рисунок 8). Дуга аорты является более краниальной, чем дуга артериального протока, поэтому для одновременной визуализации обеих дуг, потребуются некоторое отклонение датчика от плоскости, параллельной проекции четырех камер.
Рисунок 8. Срез через три сосуда и трахею (3VT). Этот срез демонстрирует наилучшим образом взаиморасположение дуги аорты по отношению к трахее. В нормальном сердце дуга аорты и дуга артериального протока располагаются слева от трахеи, образуя так называемое «V»- соединение. L-левый, R-правый; SVC-верхняя полая вена.
Проекция трех сосудов и трахеи дает возможность обнаружить такие пороки развития сердца как коарктация аорты, правосторонняя дуга аорты, удвоение дуги аорты и образование сосудистого кольца.
ЦВЕТОВОЕ ДОППЛЕРОВСКОЕ КАРТИРОВАНИЕ КРОВОТОКА (ЦДК)
Хотя применение цветового допплеровского картирования (ЦДК) не считается обязательным в данной Рекомендации, мы призываем всех специалистов УЗИ ознакомиться с порядком его проведения и использовать его при рутинном скрининговом исследовании сердца [71]. ЦДК является неотъемлемой частью эхокардиографии плода и его роль в диагностике ВПС нельзя недооценивать.
ЦДК можно использовать во время рутинного скрининга сердца, если врач компетентен в его использовании. ЦДК может облегчить визуализацию различных структур сердца, а также поможет выявить аномалии кровотока. ЦДК также может представлять собой ценный инструмент в оценке пороков сердца у пациенток с высоким индексом массы тела [72], и может улучшить выявление тяжелых ВПС в группе беременных низкого риска [46,73].
ЭХОКАРДИОГРАФИЯ ПЛОДА
Эхокардиографию плода обязательно проводить в следующих случаях: при подозрении на врожденный порок сердца (ВПС) плода, когда при скрининговом УЗИ невозможно получить проекцию четырех камер сердца и/или выходных трактов, или в случае, когда существуют факторы риска, указывающие на повышенную вероятность развития ВПС.
Детальное описание этой процедуры не входит в рамки данной статьи и было опубликовано ранее [26]. Большинство ВПС, которые можно обнаружить внутриутробно, возникает у беременных без какого-либо особого фактора риска или экстракардиальной патологии, поэтому скрининговое обследование является чрезвычайно важным.
Однако, медицинские работники должны знать некоторые показания для направления беременных женщин на всестороннее кардиологическое обследование плода. Например, увеличение толщины воротникового пространства (ТВП) более 3,5 мм в сроке 11-14 недель является показанием для более детальной оценки сердца, даже если при последующих УЗИ измерение этого же ТВП попадает в диапазон нормы 76.
Эхокардиография плода должна выполняться специалистами, которые компетентны в пренатальной диагностике ВПС. В дополнение к информации, получаемой при основном скрининговом УЗИ, подробный анализ структур сердца и их функции включает углубленную характеристику: висцеро- атриального расположения, системных и легочных венозные соединений, функции овального окна, атриовентрикулярных соединений, вентрикуло-артериальные соединений, взаимоотношения магистральных сосудов, сагиттального среза дуги аорты и дуги артериального протока.
Также, для изучения сердца плода используются и другие, обычные эхографические методы. Например, допплерометрия поможет измерять скорость кровотока в сосудах или определить аномальные потоки крови через клапаны и в камерах сердца. Эхокардиография в М-режиме также является важным методом анализа сердечного ритма, функций желудочков и определения толщины стенки миокарда.
Инновационные методы исследования сердца плода, такие как: тканевая допплерография и объемное УЗИ (3Д/4Д/пространственно- временная корреляция изображения (spatiotemporal image correlation = STIC)), становятся все более доступными. Их тоже можно использовать при исследовании анатомии и функции сердца плода. 4Д эхокардиография может быть полезной в случаях комплексных пороков развития сердца, включая пороки развития конотрункуса, аномалии дуги аорты и аномальный ход легочных вен 81. Дополнительные методы УЗИ такие как, отслеживание движения точек (speckletracking), в данный момент, используются только в научных исследованиях, но в будущем могут стать важным клиническим инструментом в оценке функции сердца плода.
Таблица 1 Оценка расположения органов(ситуса) плода/латеропозиции и четырехкамерного среза
Определение правой и левой сторон плода
Желудок и сердце находятся слева
Сердце занимает 1/3 грудной клетки
Большая часть сердца находится слева
Ось сердца направлена влево 45 градусов +20
Определяются четыре камеры
Нормальный сердечный ритм
Нет перикардиального выпота
Два предсердия, примерно одинаковые по
размеру
Клапан овального отверстия открывается в
левое предсердие
Первичная перегородка предсердий является
интактной (прилегающая к ‘кресту’)
Пульмональные вены входят в левое
предсердие
Два желудочка, примерно одинаковые по
размеру
Отсуствие гипертрофии стенок желудочков
Модераторный пучок находится у верхушки
правого желудочка
Интактная межжелудочковая перегородка (от
верхушки к ‘кресту’)
Интактный ‘крест’ сердца
Два атривенрикулярных клапана открываются
и двигаются свободно
Дифференциальное смещение (offsetting):
септальная створтка трехстворчатого клапана
прикреплена несколько ближе к верхушке по
сравнению со створкой митрального клапана


 Что такое ЭХО КГ плода? Зачем беременным проходить это исследование?
Что такое ЭХО КГ плода? Зачем беременным проходить это исследование? Какие параметры сердца оценивает врач во время процедуры ЭХО КГ плода?
Какие параметры сердца оценивает врач во время процедуры ЭХО КГ плода?