аритмия у плода что это
Аритмия у плода что это
Нерегулярность сердечных сокращений у плода является довольно частой находкой при его обследовании. Кратковременные периоды тахикардии, брадикардии или эктопических сокращений (экстрасистол) представляют собой обычное явление и в подавляющем большинстве случаев не имеют клинического значения. Только стойкая брадикардия менее 100 уд/мин, стойкая тахикардия свыше 200 уд/мин, и экстрасистолы чаще, чем 1 на 10 нормальных ударов должны рассматриваться как отклонения от нормы и требуют дальнейшего обследования.
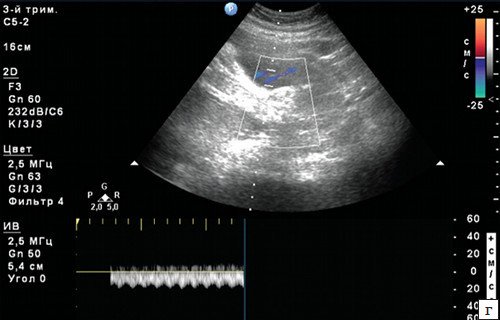
Фетальная электрокардиография (ЭКГ) мало помогает в пренатальной диагностике аритмий, поскольку удовлетворительную запись ЭКГ через переднюю брюшную стенку беременной удается получить достаточно редко. В настоящее время наилучшими из имеющихся методик оценки нарушений ритма у плода являются М-режим при ультразвуковом исследовании и импульсно-волновая допплерография.
Обследование механических движений структур сердца при последовательных сокращениях может проводиться разными способами. В некоторых ситуациях используют одновременную визуализацию движений створок атриовентрикулярных клапанов и стенок желудочков, открытие аортального клапана и движение стенки предсердия в М-режиме, а также измеряют скорость потока крови, поступающей в желудочки, или регистрируют движение стенок нижней полой вены в М-режиме. О последовательности возбуждения вполне можно судить по последовательности сокращений.
Видео ЭхоКГ при нарушении ритма сердца (аритмии) у плода
Предсердная и желудочковая экстрасистолии
Наиболее частыми аритмиями у плода являются эстрасистолии предсердий и желудочков. Повторные экстрасистолы могут формировать сложные типы нарушений ритма. Такого рода сокращения предсердий могут проводиться в желудочки или блокироваться, в зависимости от периода сердечного цикла, когда они возникли. В результате этого частота сокращений желудочков может либо возрастать, либо снижаться.
Блокаду предсердных экстрасистол следует отличать от атриовентрикулярной блокады. Экстрасистолии считаются доброкачественными формами нарушения ритма. Они, по всей вероятности, не приводят к гемодинамическим нарушениям и, как было выявлено, не связаны с повышенным риском структурных аномалий сердца и обычно исчезают уже во внутриутробном периоде или вскоре после рождения.
Однако в связи с тем, что существует, по крайней мере, теоретическая возможность, что в немногих случаях экстрасистолы способны вызвать возвратную тахиаритмию, за такими плодами рекомендуется проводить дальнейшее динамическое наблюдение в течение беременности. Импульсно-волновая допплерометрия кровотока у плодов с экстрасистолией показала, что их сердце способно к постэкстрасистолическому усилению сокращения, и что механизм Франка-Старлинга (Frank-Starling) действует уже на ранних стадиях внутриутробного развития.
Фетальные аритмии: антенальная ультразвуковая дифференциальная диагностика, прогнозирование постнатальных результатов и перинатальная практика
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
При обнаружении любых фетальных аномалий неотъемлемой составляющей работы специалиста пренатальной эхографии и медицины плода является прогнозирование исхода беременности. Сложность адекватного перинатального и постнатального прогноза при нарушениях сердечного ритма плода заключается в их неопределенном клиническом значении, так как эти нарушения могут быть как благоприятными, транзиторными, так и крайне опасными, связанными с риском тяжелых осложнений на всех этапах перинатального периода. Не более 15% фетальных аритмий являются опасными для жизни плода [1].
Нерегулярный ритм ЧСС
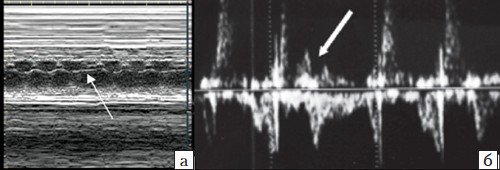
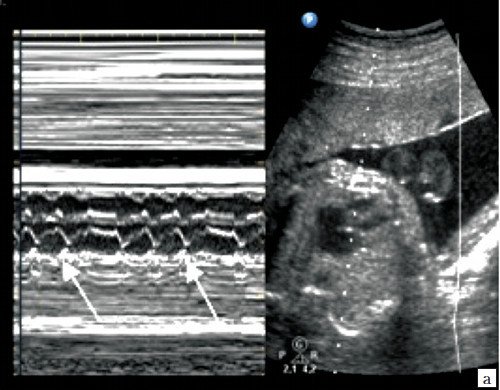
Периодические неритмичные сокращения (экстрасистолы) генерируются эктопическими клетками проводящей системы. Эпизодические или периодические преждевременные сокращения предсердий (предсердные экстрасистолы, ПЭ) встречаются чаще, их возникновение связано обычно с «незрелостью» проводящих путей сердца плода. Аускультативно и эхографически ПЭ проявляются в виде внеочередных и «выпадающих» сокращений, соответствующих эктопическому импульсу и компенсаторной паузе (рис. 4, а). В абсолютном большинстве случаев ПЭ изолированы, имеют транзиторный и доброкачественный характер и не требуют лечения на пренатальном и постнатальном этапах [6].
Преждевременные сокращения желудочков (желудочковые экстрасистолы, ЖЭ) встречаются реже (рис. 4, б) и могут ассоциироваться с патологией миокарда внутрисердечных перегородок, в котором залегают проводящие пути, к примеру, с дефектами перегородок [2, 4].
а) Предсердная экстрасистола, за которой следует компенсаторная пауза (стрелка), во всех случаях эти нарушения сердечного ритма имели транзиторный и доброкачественный характер;
б) Желудочковая экстрасистола (стрелка) в нашем наблюдении ассоциировалась с дефектами миокарда межжелудочковой перегородки и необходимостью коррекции после рождения.
Брадикардия плода
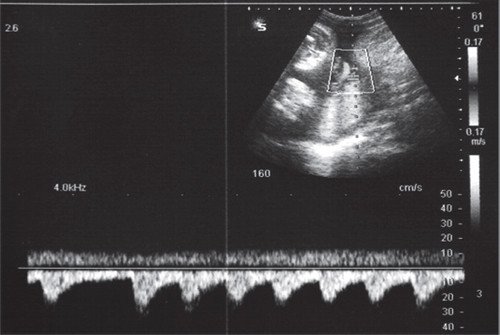
Короткие эпизоды брадикардии (длительностью до 1-2 минут) либо асистолии (длительностью до нескольких секунд) нередко возникают в I-II триместрах беременности (рис. 5), являются транзиторными, доброкачественными и не требуют мониторинга либо терапии.
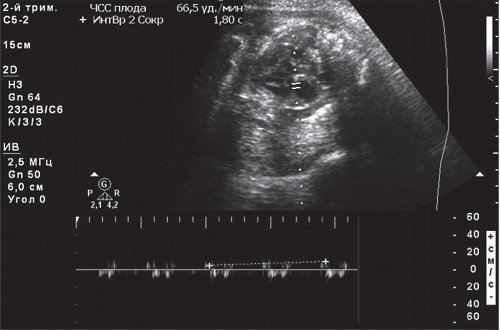
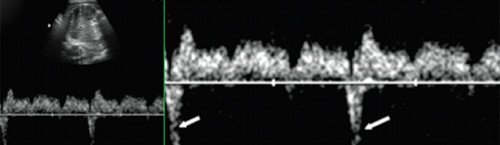
При предсердной бигеминии или тригеминии (преждевременных блокированных сокращениях предсердий) частота сокращений желудочков плода может снижаться до 60-100 уд/мин. При этом блокируется проведение к желудочкам каждого второго (бигеминия) либо каждого третьего (тригеминия) предсердного импульса (рис. 7-9).
а) При предсердной бигеминии в 28 недель беременности.
б) При предсердной тригеминии в 35 недель c блокированным проведением предсердно-желудочковых импульсов.
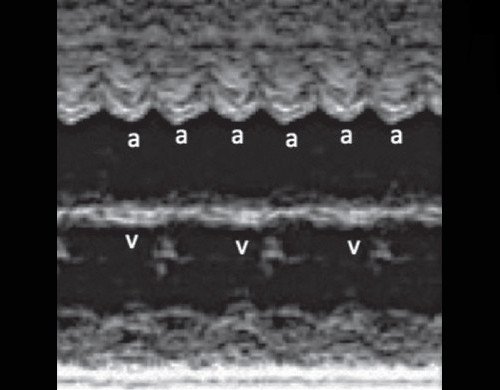
Регистрация частоты сокращения предсердий (а) и желудочков (v) в М-режиме.
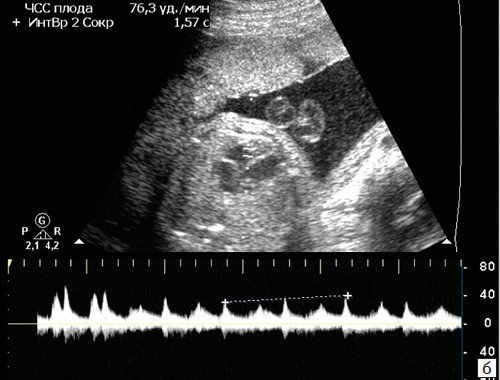
а) Каждое третье сокращение предсердия (стрелка) возникает преждевременно и блокируется, не проводится к желудочку.
б) В результате формируется желудочковая брадисистолия 76 уд/мин.
Усиление реверсного компонента в нижней полой вене (стрелки) как признак объемной перегрузки правых отделов сердца (снимок предоставлен проф. И.С. Лукьяновой).
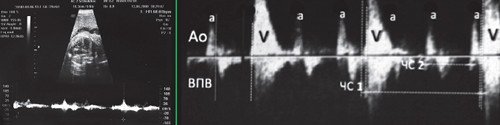
При III степени AV блокады (полной AV блокаде) предсердно-желудочковое проведение полностью прервано, сокращения предсердий и желудочков абсолютно разобщены (рис. 11).
Сокращения предсердий (а) и желудочков (v) разобщены. Частота сокращений желудочков (ЧС1) в несколько раз меньше частоты сокращения предсердий (ЧС2). Интервалы AV времени (промежутки между вертикальными пунктирными линиями) различаются.
Предсердная бигеминия (тригеминия) с блокированными преждевременными кращениями может быть спутана с тяжелой AV блокадой, так как оба состояния характеризуются более высокой частотой сокращений предсердий, чем желудочков. Однако дифференциальный диагноз этих состояний важен в связи с разным прогнозом: желудочковая брадисистолия при предсердной бигеминии не требует лечения и может спонтанно восстанавливаться, тогда как полная AV блокада является необратимым состоянием, может сопровождаться водянкой плода и неблагоприятным перинатальным результатом.
В сравнении с опытом лечения фетальных тахикардий, сведения об эффективности пренатального лечения АV блокады ограничены имеющимися единичными сообщениями [8].
Тахикардия плода
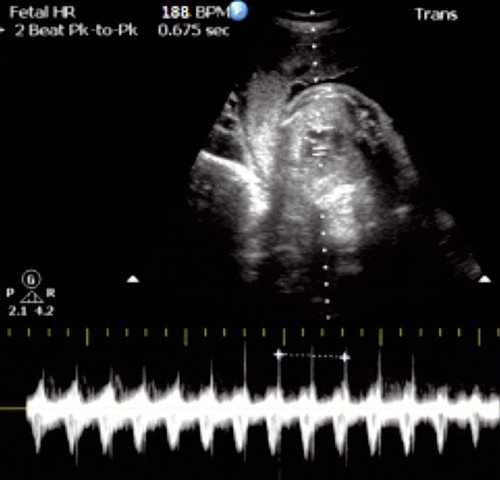
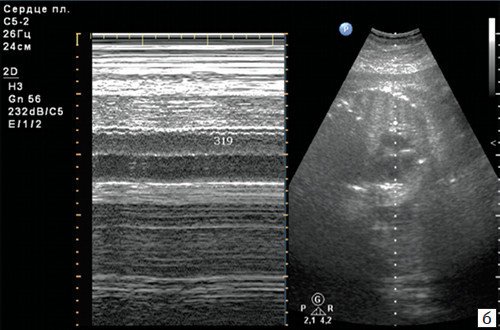
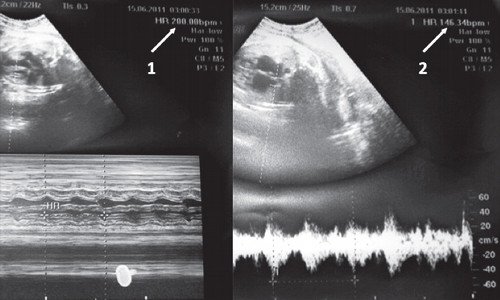
Базальная ЧСС 188 уд/мин на фоне анемической формы гемолитической болезни плода.
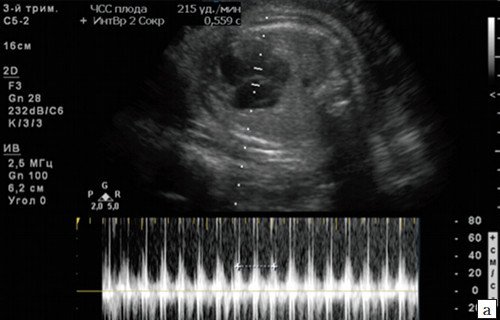
а) Беременность 35 недель, ЧСС 215 уд/мин с АV проведением 1:1. Индуцированные роды в 38 недель, сразу после пересечения пуповины восстановился нормальный сердечный ритм плода.
б) Беременность 35 недель, базальная ЧСС 194-205 уд/мин с АV проведением 1:1. Высокая ЧСС сохранялась и после рождения (постнатальный WPW-синдром), в связи с чем новорожденному назначались антиаритмические препараты.
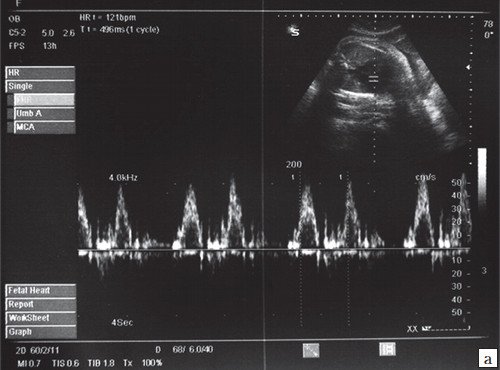
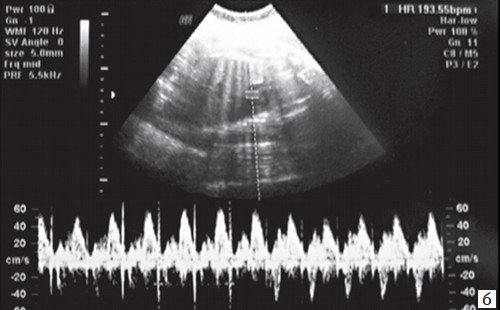
а) ЧCC 220-260 уд/мин, АV проведение 1:1, без структурных аномалий сердца.
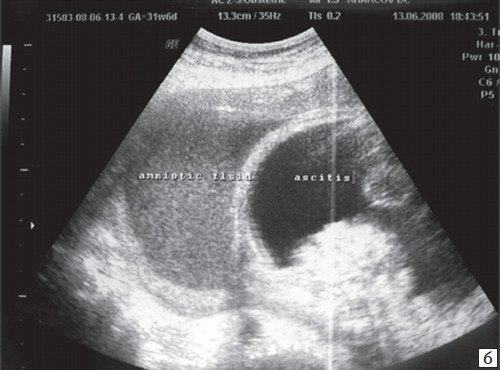
б) Универсальный отек плода развился после трех суток тахиаритмии.
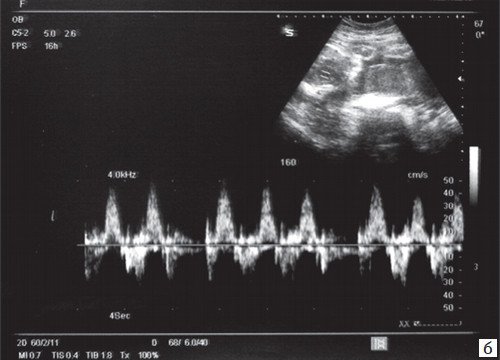
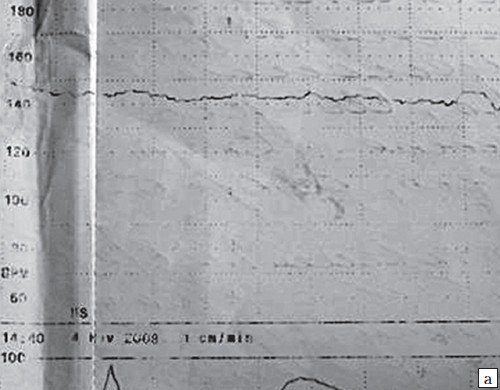
а) При очень высокой ЧСС плода крайне сложно интерпретировать аускультативные данные, кардиотокограмма также не отражает истинной ЧСС плода и выглядит как монотонный ареактивный ритм, все это может повлечь ошибочную клиническую диагностику дистресса плода.
б) В М-режиме регистрируется ЧCC плода 300-320 уд/мин при АV проведении 1:1.
в) Универсальный отек плода.
г) Допплеровский спектр в артерии пуповины без признаков повышения дистальной резистентности.
а) По типу трепетания предсердий с блоком 2:1.
Одновременная артериально-венозная импульсно-волновая допплерография восходящей аорты и ВПВ c оценкой соотношения AV и VA интервалов позволяет дифференцировать варианты тахиаритмий с длинным и коротким VA интервалом, которые имеют разный механизм (рис. 17). Короткий VA интервал (VA/AV отношение AV).
Тахиаритмии с длинными и короткими VA интервалами имеют различный механизм, поэтому и различный прогноз трансплацентарной терапии.
В настоящее время досрочное родоразрешение при суправентрикулярной тахикардии признано патогенетически необоснованной тактикой (высокий риск развития отека легких у ребенка после рождения на фоне сохраняющейся тахиаритмии) [12]. Клиническими протоколами большинства зарубежных стран регламентировано проведение внутриутробной трансплацентарной антиаритмической терапии. В качестве препарата первой линии антиаритмического лечения плода широко применяется дигоксин. Соталол, амиодарон и флекаинид используются в качестве препаратов второго ряда, когда при помощи дигоксина не удается достичь нормализации синусового ритма [7, 13, 14].
Материал и методы
Результаты
Необходимость в трансплацентарном антиаритмическом лечении, а также кардиохирургической или терапевтической коррекции после рождения имели новорожденные со следующими типами антенатальных аритмий: преждевременные сокращения желудочков (ассоциировались с дефектом межжелудочковой перегородки); СВТ 220-260 уд/мин с универсальным отеком плода; СВТ 194-205 уд/мин (постнатально нестабильный ритм за счет WPW-синдрома).
Выводы
Литература
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Аритмия у плода что это

Поиск
Нарушения ритма сердца у новорожденных
В статье рассматриваются вопросы диагностики неонатальных аритмий, основные виды нарушений ритма у новорожденных, приводятся современные подходы к лечению аритмий у плода и новорожденных детей.
Cardiac arrhythmia in neonates
The article problems of diagnosis of neonatal arrhythmias, the main types of rhythm disorders in newborns, the modern approaches to the treatment of arrhythmias in the fetus and newborn was considered.
Нарушения ритма сердца — частая клиническая ситуация у детей периода новорожденности (1-2% всех беременностей), возникающая, как правило, в первые три дня жизни и отражающая как кардиальные, так и внесердечные патологические процессы. Нельзя забывать, что даже небольшие отклонения в ритме сердца у новорожденного ребенка могут быть симптомом тяжелого органического поражения сердца. Нарушения ритма сердца могут протекать без клинических симптомов и манифестировать тяжелой сердечной недостаточностью или оканчиваются внезапной сердечной смертью. В связи с этим большое значение имеет скрининговое электрокардиографическое обследование.
Вместе с тем важно помнить, что нарушения ритма сердца в период новорожденности часто носят транзиторный характер, но приводят к формированию стойкого патологического процесса. В частности, в исследовании, проведенном Southall et al. [1], на выборке из 134 здоровых новорожденных детей первых 10 дней жизни было показано, что у многих из них обнаруживались электрокардиографические изменения, которые в более старшем возрасте трактовались как патологические: 109 младенцев имели синусовую брадикардию, у 25 детей определялись эктопические атриовентиркулярные ритмы, у 33 детей — миграция водителя ритма, а у 19 — предсердные экстрасистолы.
В практической работе врача необходимо выделять несколько групп причин, приводящих к нарушению ритма сердца у новорожденного ребенка [6, 7]:
Согласно классической классификации, основанной на нарушении той или иной функции сердца, выделяют следующие виды аритмий [2]:
1. Номотопные (водитель ритма — в синусовом узле) — синусовая тахикардия, синусовая брадикардия, синусовая аритмия, синдром слабости синусового узла (СССУ).
2. Гетеротопные (водитель ритма — вне синусового узла) — нижнепредсердный, атриовентрикулярный и идиовентрикулярный ритм.
2. Пароксизмальные тахикардии (предсердная, атриовентрикулярная, желудочковая)
1. Ускорение проводимости (WPW синдром).
2. Замедление проводимости (блокады: синоаурикулярная, внутрипредсердная, атриовентрикулярная, блокада ножек пучка Гиса).
Смешанные (трепетание/мерцание предсердий/желудочков)
Основной метод диагностики аритмий — электрокардиограмма (ЭКГ), в т.ч. ЭКГ плода, регистрируемая с живота матери. Качество записи, как правило, низкое, без возможности оценки зубца Р. С этой же целью может проводиться магнитокардиография плода, которая позволяет улучшить качество отведения, однако это весьма дорогостоящий метод.
Помимо этого, для диагностики аритмий используется суточное мониторирование ЭКГ по Холтеру, чреспищеводное электрофизиологическое исследование. Более пролонгированным методом длительной регистрации сердечного ритма является ревил — имплантируемый регистратор, который может фиксировать ЭКГ до нескольких лет (до развития эпизода аритмии). Вспомогательное значение имеют ультразвуковые методы обследования новорожденного ребенка.
Фетальная эхокардиография позволяет выявить наличие атриовентрикулярных блокад (АV-блокад), оценить тип тахикардии (синусовый, суправентрикулярный, желудочковый) и установить локализацию эктопического очага. Для этого используется верхушечная четырехкамерная позиция в М-режиме.
Рассмотрим некоторые наиболее частые варианты аритмий у детей периода новорожденности.
1. Синусовая тахикардия — аномально повышенная частота сердечных сокращений (ЧСС) синусового происхождения. Тахикардией у новорожденных считается увеличение ЧСС более 170 в минуту более 10 секунд [5]. Синусовая тахикардия может отмечаться более чем у 40% здоровых новорожденных и быть связанной с повышением автоматизма синусового узла.
Причины синусовой тахикардии у новорожденных:
Важным признаком физиологической тахикардии на ЭКГ является его аритмичность, на 10-15% связанная с дыхательным циклом, в то время как патологическая тахикардия (например, при миокардите, сердечной недостаточности и др.) характеризуется ригидностью ритма. При очень частом ритме зубец Р сливается с зубцом Т («Р на Т»); в таких случаях синусовый характер тахикардии может быть сомнителен [4]. Длительная (более 3 часов, в течение нескольких суток) синусовая тахикардия более 180 ударов в минуту может стать причиной нарушения метаболизма миокарда за счет укорочения диастолы и снижения коронарного кровотока. В таком случае на ЭКГ регистрируются изменения зубца Т и сегмента ST.
Хотя в целом синусовая тахикардия у новорожденных состояние доброкачественное, однако, если она длительно не купируется (в течение суток и более), это может привести к развитию сердечной недостаточности. Поэтому в подобных случаях синусовую тахикардию необходимо купировать:
2. Другим частым номотопным нарушением ритма является синусовая брадикардия — патологическое урежение ЧСС синусового происхождения. Критерием синусовой брадикардии у новорожденного считается ЧСС менее 100 в минуту более 10 с. Явно патологическим характер брадикардии считается при ЧСС менее 90 — у недоношенных, и менее 80 — у доношенных детей.
Причинами синусовой брадикардии у новорожденных могут быть:
1. Физиологические причины: переохлаждение, голод, сон.
2. Внекардиальные причины: перинатальная гипоксия, внутричерепная гипертензия, предотек и отек мозга, внутричерепные и внутрижелудочковые кровоизлияния, синдром дыхательных расстройств, метаболические нарушения (гипогликемия, нарушения минерального обмена), побочный эффект лекарственный средств (гликозиды наперстянки, β-блокаторы и блокаторы кальциевых каналов).
3. Кардиальные причины: кардит, синдром слабости синусового узла, прямое неблагоприятное воздействие на синусовый узел инфекции, токсинов, гипоксии.
Длительная синусовая брадикардия с ЧСС менее 80 ударов в минуту приводит к неадекватной перфузии, что клинически выражается в синкопальных состояниях (эквиваленты — резкая бледность, слабость, «застывание» ребенка, судороги), эпизодах апноэ.
В случае синусовой брадикардии у новорожденных врачу необходимо:
Дальнейшая тактика ведения новорожденного ребенка с синусовой брадикардией подразумевает:
3. Наиболее частым вариантом нарушения возбудимости являются экстрасистолии — преждевременные по отношению к основному ритму внеочередные сокращения сердца, вызванные эктопическим импульсом, возникшим вне синусового узла. Экстрасистолы регистрируются у 7-25% детей и могут быть [8]:
Экстрасистолы, как правило, не имеют самостоятельного гемодинамического значения, не приводят к серьезным нарушениям кровообращения. Клиническое значение экстрасистолы приобретают в том случае, если связаны с повреждением миокарда. Также выделяют «неблагоприятные» экстрасистолии, которые потенциально могут быть пусковыми механизмами пароксизмальных тахикардий.
Принято выделять два варианта экстрасистолий с широким и узким комплексом QRS, что в общем виде соответствует разделению экстрасистолий на суправентрикулярные (предсердные и суправентрикулярные) и желудочковые. Принципиальным является выделение топики экстрасистолы (право- и левопредсердная, экстрасистолы из левого, правого желудочка, верхушки сердца или межжелудочковой перегородки), а также частоты экстрасистолы (би-, три-, тетрагеминия). Две экстрасистолы, следующие друг за другом, называются групповой экстрасистолией, а три — пробежкой пароксизмальной тахикардии. Изменение ЭКГ критериев экстрасистолы (например, неодинаковая форма QRS и разные пред- и постэктопические интервалы) указывает на ее политопность (несколько эктопических очагов).
Клиницисту необходимо знать критерии так называемых неблагоприятных экстрасистол у новорожденных, которые могут быть показателем либо органического процесса, либо служить триггерами пароксизмальной тахикардии:
В случае полиморфных экстрасистол с разным интервалом сцепления важно отличать их от парасистол, для которых характерна регистрация двух независимых друг от друга ритмов, эктопический ритм (парастолический?) схож с экстрасистолией, но интервал сцепления (расстояние от предыдущего нормального комплекса до экстрасистолы) постоянно меняется. Расстояния между отдельными парасистолическими сокращениями кратны наименьшему расстоянию между парасистолами. При совпадении синусового и эктопического ритмов возникают сливные сокращения с наличием положительного зубца Р перед желудочковым комплексом. Парасистолы, так же как экстрасистолы, в целом не имеют отдельного клинического значения, могут быть как доброкачественным, так и злокачественным признаком и должны оцениваться по совокупной клинической картине.
4. Пароксизмальная тахикардия — это внезапно возникающий и прекращающийся приступ тахикардии эктопического происхождения. Механизм пароксизмальной тахикардии в общем виде тождественен с механизмом экстрасистолии, при этом исходная точка возникновения одинакова для экстрасистолии и пароксизмальной тахикардии. Пароксизмальная тахикардия — это всегда грозное состояние, которое может потенциально привести к острой сердечной недостаточности. Выделяют наджелудочковую и желудочковую пароксизмальную тахикардию.
4.1. Наиболее частыми причинами наджелудочковой пароксизмальной тахикардии (НЖПТ) являются:
Для новорожденных детей нехарактерна яркая клиническая картина, как у детей более старшего возраста, короткие пароксизмы, как правило, клинически «немые». Длительная пароксизмальная тахикардия (12-24-36 часов) может привести к формированию сердечной недостаточности: с появлением ранних признаков — легкая бледность/цианоз, серость кожных покровов, тахипноэ, слабость, беспокойство ребенка, и кончая формированием застойной сердечной недостаточности. При длительном приступе отмечаются признаки гипоперфузии — энцефалопатия, некротический энтероколит. В дальнейшем может формироваться органическое поражение сердца — кардиомиопатия с гипертрофией и фиброзированием миокарда [9].
НЖПТ может быть и у плода, внутриутробно. Диагноз выставляется по ультразвуковому исследованию плода. Длительные пароксизмы приводят к внутриутробной застойной сердечной недостаточности с формированием водянки плода, вероятным мертворождением и внутриутробной гибели. Высокий риск развития водянки плода отмечается при тахикардии более 220 в минуту более 12 часов на сроке гестации менее 35 недель. Оправданной тактикой в таких случаях считается:
Купирование НЖПТ у ребенка периода новорожденности:
Хроническая терапия НЖПТ подразумевает назначение дигоксина в стандартных дозировках: доза насыщения — 20 мг/кг/сут в 4 приема и поддерживающая доза 10 мг/кг/сут в 2 приема. Важно помнить, что у детей с синдромом WPW дигоксин не назначается, так как он облегчает работу дополнительных путей проведения. Назначение дигоксина при синдроме WPW — одна из наиболее частых причин смерти детей с этим заболеванием!
Следующим этапом хронической антиартимической терапии является назначение хронической антиаритмической терапии препаратами I и III классов:
I класс — пропафенон (пропафенон, пропанорм, ритмонорм, ритмол), флекаинид (тамбокор). Пропафенон и флекаинид используются при стабильной гемодинамике, в отсутствие органического поражения миокарда (особенно пропафенон), эффективность в плане контроля рецидивов НЖТ лучше, чем при использовании дигоксина.
III класс — амиодарон (Кордарон, Паценор).
Помимо истинных антиаритмиков ряд исследователей предлагают использовать нейрометаболические препараты — финлепсин (10 мг/кг/сут в 2-3 приема), фенибут, глутаминовая кислота. Невозможность медикаментозного купирования тахикардии у новорожденного ребенка с развитием сердечной недостаточности — показание к проведению электрокардиоверсии, процедура сопровождается сильным болевым синдромом [3, 4, 5].
Современным методом купирования НЖПТ является радиочастотная абляция (РЧА) эктопического очага. В отличие от медикаментозной терапии, которая, как правило, эффективна только пока продолжается, РЧА является радикальным методом. Процедура проводится в условиях рентгеноперационной (НЦССХ им. А.Н. Бакулева, г. Москва). Показания к проведению РЧА:
4.2. Пароксизмальная желудочковая тахикардия (ПЖТ) — грозное нарушение ритма, свидетельствующее о тяжелой кардиальной или некардиальной патологии. Встречается гораздо реже НЖПТ и практически всегда (за исключением идиопатической ЖТ) является признаком тяжелого органического процесса. На ЭКГ морфология желудочковых комплексов аналогична таковым при желудочковых экстрасистолах, пароксизм имеет внезапное начало и конец. У новорожденных ПЖТ может не сопровождаться расширением QRS более 0,1 с., что затрудняет его диагностику. Часты также ишемические нарушения — подъем сегмента ST, деформация зубца Т. Зубец Р может визуализироваться в собственном ритме без связи с QRS.
Причины ПЖТ у детей периода новорожденности:
Купирование ПЖТ у новорожденных:
Противопоказано использование сердечных гликозидов при желудочковой тахикардии (тахикардии с широким QRS)!
Прогноз ПЖТ зависит от основного заболевания, при идиопатических формах, как правило, благоприятен [12].
5. Наиболее частый вариант нарушения проводимости у новорожденных — атриовентрикулярные блокады (АВ-блокады).
— ритм Мобитца I — постепенное нарастание длины интервала PQ с последующим выпадением желудочкового комплекса
— ритм Мобитца II — выпадение желудочкового комплекса без постепенного нарастания длины интервала PQ.
Ритм Мобитца I — как правило, функционального происхождения, в то время как ритм Мобитца II может иметь органическую природу, более неблагоприятен.
АВ-блокада 1-й и 2-й степени встречаются часто, до 10-13% детей могут иметь такие нарушения ритма. Они не приводят к нарушению гемодинамики, часто бывают транзиторными и после исключения заболеваний миокарда могут требовать только наблюдения [11].
— ВПС (коррегированная траспозиция магистральных сосудов, общий атриовентрикулярный канал);
— Состояния после операции на сердце;
— Тяжелая асфиксия, родовая травма ЦНС;
— Инфекционно-токсические воздействия на АВ-узел;
— Аутоиммунные заболевания соединительной ткани у матери — системная красная волчанка, синдром Шегрена, ревматоидный артрит. Имеющиеся при этих заболеваниях аутоантитела атакуют проводящую систему сердца плода. Женщина может не иметь клинически манифестных признаков заболевания, кроме ускорения СОЭ и положительных серологических реакций.
Клинические нарушения при АВ-блокаде 3-й степени включают в себя [5]:
Тактика ведения при АВ-блокаде 3-й степени:
— АВ-блокада с сердечной недостаточностью;
— АВ-блокада в сочетание с ВПС;
— АВ-блокада с кардиомегалией;
— Средняя дневная желудочковая ЧСС менее 55 в мин.;
— Дистальная форма блокады — уширение QRS более 0,1 с;
— Удлинение интервала QT более 50 мс от нормы;
— Паузы ритма 2 с и более;
— Частые полиморфные желудочковые экстрасистолы.
Профилактика развития поперечной блокады сердца: при наличии у матери ребенка аутоиммунных заболеваний с доказанным титром антиядерных аутоантител (Ro (SSA) и La (SSB) рекомендуется профилактическое трансплацентарное лечение дексаметазоном начиная с 12-й недели гестации.
Кроме описанных аритмий, выделяют первичные электрические заболевания сердца, наиболее распространенным из которых является синдром удлиненного интервала QT. Это наследственное заболевание сердца, связанное с дефектом ионных каналов, приводящее к удлинению интервала QT за счет несинхронной реполяризации желудочков. Заболевание представляет собой опасность в плане развития жизнеугрожающих аритмий (желудочковой тахикардии типа «пируэт»). Синдром удлиненного интервала QT — это наиболее частая кардиогенная причина внезапной младенческой смерти. Скрининг, проводимый в первые дни жизни, малоинформативен в отношение выявления младенцев с этим заболеванием, так как в раннем неонатальном периоде отмечается большое количество случаев транзиторного удлинения QT :
Критерии диагноза синдрома удлиненного интервала QT:
Лечение синдрома удлиненного интервала QT проводится с использованием бета-блокаторов пожизненно (несмотря на наличие у таких больных брадикардии). Важно знать, что выраженное вторичное удлинение интервала QT также может быть причиной развития желудочковой тахикардии [10].
Таким образом, врач, курирующий новорожденного ребенка (будь то неонатолог или педиатр), должен исключить целый ряд заболеваний, связанных с нарушением ритма сердца. Сложность заключается в том, что выявляемые нарушения могут нести неопределенное клиническое значение, то есть быть как благоприятными, транзиторными, так и крайне опасными. Следовательно, ведение этих больных требует особой тщательности в интерпретации полученных данных и умения клинически оценить новорожденного ребенка в целом.
А.И. Сафина, И.Я. Лутфуллин, Э.А. Гайнуллина
Казанская государственная медицинская академия
Сафина Асия Ильдусовна — доктор медицинских наук, профессор, заведующая кафедрой педиатрии и неонатологии
1. Southall D.P., Richards J., Mitchell P. et al. Study of cardiac rhythm in healthy newborn infants // Br Heart J., 1980, 43:14-20.
2. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. — М, 1987; 2: 136-197.
3. Белозеров Ю.М. Детская кардиология. — М.: МЕДпресс-информ, 2004. — 628 с.
4. Шарыкин А.С. Перинатальная кардиология. Руководство для педиатров, кардиологов, неонатологов. — М.: Теремок, 2007; 347.
6. Школьникова М.А. Жизнеугрожающие аритмии у детей. — М., 1999. — 229 с.
7. Домарева Т.А., Яцык Г.В. Нарушения сердечного ритма у новорожденных детей с перинатальным поражением центральной нервной системы // Вопросы современной педиатрии, 2003. — № 1. — С. 29-33.
8. Симонова Л.В., Котлукова Н.П., Гайдукова Н.В. и др. Постгипоксическая дизадаптация сердечно-сосудистой системы у новорожденных детей // Российский вестник перинатологии и педиатрии, 2001. — № 2. — C. 8-12.
9. Домарева Т.А., Яцык Г.В. Нарушения сердечного ритма у новорожденных детей с перинатальным поражением центральной нервной системы // Вопросы современной педиатрии, 2003. — № 1. — С. 29-33.
10. Школьникова М., Березницкая В., Макаров Л. и др. Полиморфизм врожденного синдрома удлиненного интервала QT: факторы риска синкопе и внезапной сердечной смерти // Практический врач, 2000. — № 20. — С. 19-26.
11. Андрианов А.В., Егоров Д.Ф., Воронцов И.М. и др. Клинико-электрокардиографическая характеристика атриовентрикулярных блокад первой степени у детей // Вестник аритмологии, 2001. — 22: 20-25.
12. Бокерия Л.А., Ревишвили А.Ш., Ардашев А.В., Кочович Д.З. Желудочковые аритмии. — М.: Медпрактика-М, 2002. — 272 с.