блокатор протонной помпы что это
Ингибиторы протонной помпы
Препараты из группы ингибиторов протонной помпы (протонового насоса) широко используются для профилактики и лечения заболеваний желудочно-кишечного тракта (включая рефлюксную болезнь). Чаще всего медикаменты из этой группы назначаются при нарушении кислотообразующей функции желудка или в комбинации с препаратами, стимулирующими выработку соляной кислоты в просвете желудка.
Фармакологические свойства и общие характеристики
Ингибиторы протонной помпы активно используются в гастроэнтерологии для профилактики и лечения кислотозависимых заболеваний желудка, пищевода и двенадцатиперстной кишки. Все представители этой группы лекарственных средств относятся к группе проиводных бензимидазола, имеют схожую химическую структуру и аналогичный принцип воздействия. При отдельных заболеваниях, сопровождающихся увеличением секреции соляной кислоты в желудке, ингибиторы протонной помпы являются панацеей и эффективной профилактикой развития язвенной болезни желудка и двенадцатиперстной кишки.
Показания к использованию
Разные поколения ингибиторов протонной помпы назначаются для профилактики и при комплексном лечении таких заболеваний:
Препараты из группы ингибиторов протонной помпы также активно используются при общем наркозе, когда необходимо избежать синдрома Мендельсона (заброс желудочного содержимого в дыхательные пути или рефлюксная болезнь).
Препараты из данной группы выпускаются в таких лекарственных формах, как таблетки, лиофилизат, капсулы (в том числе растворимые в кишечнике), порошки для приготовления инфузионных растворов и растворов для приёма внутрь.
Наиболее популярные медикаменты
К наиболее популярным представителям медикаментов из группы ингибиторов протонной помпы, используемых для лечения гастроэнтерологических заболеваний, можно отнести:
Дополнительно, в группу ингибиторов протонной помпы входит препарат Тенатопразол. Все перечисленные наименования лекарственных средств из данной группы, активно назначаются гастроэнтерологами не только для лечения и профилактики кислотозависимых болезней ЖКТ, но и в составе комплексной терапии хеликобактерной инфекции.
Механизм действия
После попадания в просвет желудка, ингибиторы протонного насоса проникают в полость тонкого кишечника, после чего растворяются, всасываются в системный кровоток и с током крови переносятся в печень. Далее, активные компоненты препаратов взаимодействуют с париетальными (секреторными) клетками слизистой оболочки желудка.
При комплексной эрадикации Хеликобактер Пилори, перед началом терапии, важно иметь показатели рН-метрии. При гастрите с нулевой кислотностью (ахлоргидрии), эта группа лекарственных средств не используется, так как наблюдается полная атрофия слизистой оболочки желудка, и клетки органа не вырабатывают соляную кислоту.
Чем опасен длительный прием ингибиторов протонной помпы
Исследования на тему длительного лечения ингибиторами протонной помпы проводятся до сих пор. При нарушении секреторной функции желудка эти препараты несут пользу, но их систематический прием вызывает набор таких осложнений:
Также, существует высокий риск появления синдрома отмены, когда после окончания длительного приема ингибиторов протонного насоса в полной мере активизируется секреция соляной кислоты, может обостриться гастрит или язвенная болезнь желудка.
Блокатор протонной помпы что это
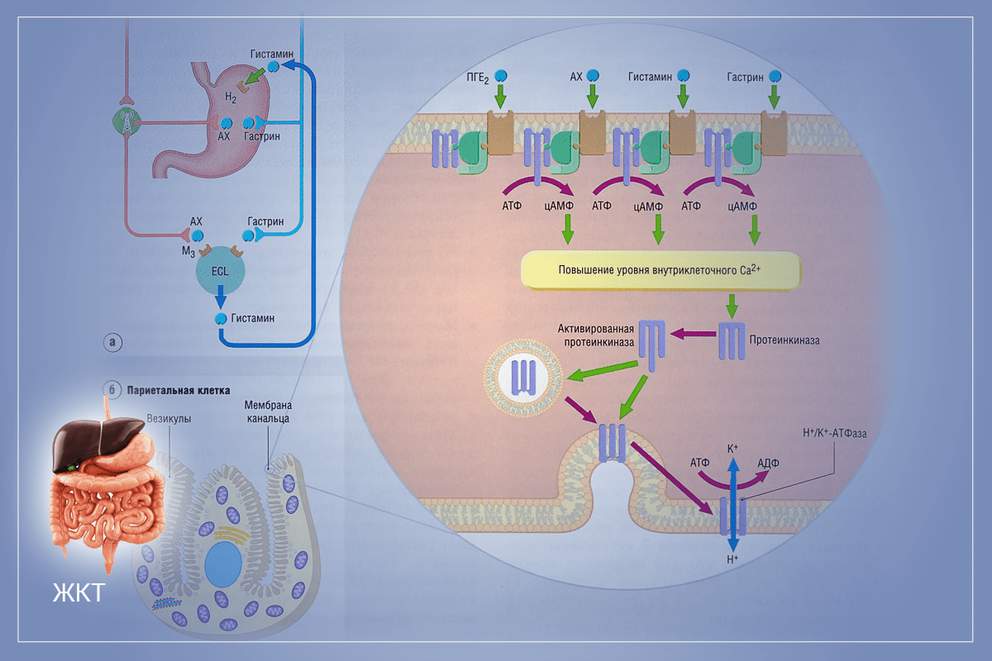
Ингибиторы протонной помпы (синонимы: ингибиторы протонного насоса, ингибиторы протонового насоса, ингибиторы протоновой помпы; блокаторы протонного насоса, блокаторы H+/K+-АТФазы, блокаторы водородной помпы, ИПП, ИПН и т.п.) – антисекреторные лекарственные средства, предназначенные для лечения кислотозависимых заболеваний желудочно-кишечного тракта за счёт снижения продукции соляной кислоты вследствие блокирования в париетальных клетках слизистой оболочки желудка протонного насоса – H+/K+-АТФазы.
Согласно современной Анатомо-терапевтическо-химической классификации лекарственных средств (АТХ) ингибиторы протонной помпы (ИПП) включены в раздел A02B «Противоязвенные препараты и препараты для лечения гастроэзофагеального рефлюкса» в группу A02BC «Ингибиторы протонового насоса». В ней перечислены международные непатентованные наименования семи ингибиторов протонной помпы (первые шесть из них разрешены к применению в США и в Российской Федерации; седьмой, дексрабепразол, в настоящее время разрешения для применения не имеет):
Ингибиторы протонной помпы в комбинациях с различными антибиотиками также размещены в группе A02BD «Комбинации препаратов для эрадикации Helicobacter pylori».
Опубликованы также данные о ряде новых ингибиторов протонной помпы, которые в настоящее время находятся на различных стадиях разработки и клинических испытаний (тенатопразол, D-лансопразол, илапразол и др.).
Ингибиторы протонной помпы в настоящее время признаны наиболее эффективными лекарственными средствами, подавляющими продукцию соляной кислоты.
Ингибиторы протонной помпы широко применяются в клинической практике при лечении кислотозависимых заболеваний желудочно-кишечного тракта (в том числе и при необходимости эрадикации Helicobacter pylori), таких как:
– гастроэзофагеальная рефлюксная болезнь (ГЭРБ);
– язва желудка и/или двенадцатиперстной кишки;
– повреждения слизистой оболочки желудка, вызванные приемом нестероидных противовоспалительных препаратов;
– желудочно-кишечных кровотечениях различного генеза
– квадро– или тройная терапия с применением антибиотиков.
Ингибиторы протонной помпы также показаны и для профилактики попадания кислого содержимого желудка в дыхательные пути во время общей анестезии (синдром Мендельсона).
Ингибиторы протонной помпы выпускаются в виде таких лекарственных форм, как «таблетки покрытые оболочкой», «капсулы», «капсулы кишечнорастворимые» (ИПП, – кроме эзомепразола, – довольно неустойчивы к воздействию кислого содержимого желудка), а также «лиофилизат для приготовления раствора для инфузий», «порошок для приготовления раствора для инфузий». Парентеральные формы для внутривенного введения особо показаны для лечения в случаях, когда затруднен пероральный прием препарата.
По химическому строению все ИПП являются производными бензимидазола и имеют единое молекулярное ядро.
По-сути, все они различаются лишь химическими радикалами на пиридиновом и бензимидазольных кольцах, – которые и обуславливают их индивидуальные свойства, касающиеся длительности латентного периода, продолжительности времени действия препарата, особенностей pH-селективности, взаимодействия с другими одновременно принимаемыми препаратами и т.п.
Эзомепразол, декслансопразол и дексарабепразол являются оптическими изомерами омепразола, лансопразола и рабепразола, соответственно. За счет такой модификации они имеют более высокую биологическую активность.
Механизм действия различных ингибиторов протонной помпы одинаков, и они различаются, в основном, своей фармакокинетикой и фармакодинамикой.
Следует отметить, что, хотя, все ингибиторы протонной помпы и имеют одинаковый механизм действия, обеспечивающий сходство их клинических эффектов, однако, при этом каждый из них имеет особенности фармакокинетики (см. таблицу), что определяет их индивидуальные свойства и может служить основанием выбора при назначении и проведении терапии, хотя, в зависимости от генетически детерминированного типа метаболизма фармакокинетика ИПП и их концентрации в крови могут значительно варьировать у разных больных.
Таблица. Фармакокинетика ИПП
Параметры
Омепразол 20 мг
Эзомепразол 40 мг
Лансопразол 30 мг
Пантопразол 40 мг
Рабепразол 20 мг
К примеру, минимальная ингибирующая концентрация для омепразола составляет 25-50 мг/л, ланзопразола – 0,78-6,25 мг/л, пантопразола – 128 мг/л.
По результатам проведенных сравнительных исследований следует обратить внимание на тот момент, что у омепразола и эзомепразола показатели фармакокинетики увеличиваются в течение первых дней приема, после чего достигают плато, а у лансопразола, пантопразола и рабепразола они не меняются, оставаясь стабильными.
Следует обратить внимание и на тот факт, что основным показателем, определяющим скорость развития эффекта ИПП, является их биодоступность. Так, например, было показано, что наименьшая биодоступность свойственна омепразолу (после 1-го приема она составляет 30-40% и повышается до 60-65% к 7-й дозе). В отличие от него биодоступность уже начальной дозы лансопразола составляет 80-90%, – что и обуславливает более быстрое начало действия этого препарата.
Таким образом, как отмечено многими исследователями, на ранних сроках терапии лансопразол имеет некоторые преимущества в скорости наступления эффекта, что потенциально повышает приверженность пациента к лечению.
Однако, следует отметить, что используемые ныне в клинической практике различные препараты ИПП отличаются по скорости наступления клинического эффекта только в первые дни лечения, и ко 2-3-й неделе приема эти отличия утрачиваются.
Существенным для практики применения моментом является, например, и такой момент, что прием антацидов, как и пища, не влияет на фармакокинетику пантопразола. Сукральфат и прием пищи могут изменять абсорбцию ланзопразола. Фармакокинетика омепразола может быть изменена приемом пищи, но не изменяется жидкими антацидами. Поэтому ланзопразол и омепразол принимают за 30 мин до еды, а пантопразол и рабепразола – независимо от приема пищи.
Установлено, что у всех ИПП продолжительность антисекреторного эффекта коррелирует не с концентрацией препарата в плазме крови, а с площадью под фармакокинетической кривой концентрация-время (AUC), отражающей количество препарата, достигшего протонной помпы. Сравнительными исследованиями было установлено, что после 1-го приема из всех ИПП наибольший показатель AUC был у пантопразола. У эзомепразола она была меньшей, но, постепенно увеличиваясь, к 7-му приему она несколько превосходила показатель AUC пантопразола. Показатель AUC омепразола был наиболее низким у всех сравниваемых ИПП.
Поэтому, – омепразол следует назначать 2 раза в день, – а препараты с наибольшим показателем AUC (пантопразол и эзомепразол) большинству больных достаточно принимать однократно. Отмечается, что для некоторого числа пациентов вышесказанное может быть отнесено и к лансопразолу и рабепразолу.
Однако следует отметить, то, что клиническое значение данного факта сводится главным образом к кратности приема различных ИПП, а кратность приема препарата в свою очередь связана с проблемой приверженности больного лечению.
Но, при этом, все же следует учитывать то, что имеется значительный разброс продолжительности антисекреторного эффекта, как по разным ингибиторам протонного насоса, так и индивидуально от 1 до 12 суток. Поэтому, определение индивидуальных ритма приема и доз препаратов для каждого пациента индивидуально следует проводить под контролем внутрижелудочнойрН-метрии.
Отсюда был сделан вывод о том, что для избирательного накопления именно в секреторных канальцах париетальной клетки рКа ИПП оптимально должен быть ниже 4,5.
Следует, также, обратить внимание и на тот факт, что терапевтический эффект ИПП существенно зависит от скорости выведения препаратов из организма. Метаболизм разрешенных в России ингибиторов протонной помпы происходит главным образом в печени при участии CYP2C9, CYP2C19, CYP2D6 и CYP3A4, – изоферментов цитохрома Р450. Полиморфизм генов системы цитохрома CYP2С19 является определяющим фактором того, что скорость наступления и длительность антисекреторного эффекта ИПП у пациентов существенно различаются.
Было установлено, что в российской популяции показатели распространенности мутаций гена CYP2C19, кодирующего метаболизм ИПП (гомозиготы, нет мутаций, – быстрый метаболизм ИПП; гетерозиготы, одна мутация; две мутации, – медленный метаболизм), для представителей европеоидной расы составляют 50,6%, 40,5% и 3,3%, для монголоидной расы – 34,0%, 47,6% и 18,4%, соответственно. Таким образом, получается, что от 8,3 до 20,5% пациентов резистентны к однократно принятой дозе ИПП.
Исключение составляет рабепразол, метаболизм которого проходит без участия изоферментов CYP2C19 и CYP3A4, с чем связана, по-видимому, постоянная величина его биодоступности после первого применения, а также его наименьшее взаимодействие с препаратами, метаболизирующимися через систему цитохрома P450 и наименьшая зависимость от полиморфизма гена, кодирующего изоформу 2C19, по сравнению с другими ингибиторами протонной помпы. Рабепразол меньше остальных препаратов влияет на метаболизм (разрушение) других лекарств.
Клиренс омепразола и эзомепразола значительно ниже, чем у других ИПП, что и обуславливает нарастание биодоступности омепразола и его стереоизомера эзомепразола.
Такие явления, как «резистентность к ингибиторам протонной помпы», «ночной кислотный прорыв» и т.п., отмечающиеся у ряда пациентов, могут быть обусловлены не только генетическими факторами, но и иными особенностями состояния организма.
Говоря о лечении ингибиторами протонной помпы следует, конечно же, отметить и проблему безопасности их применения. Эта проблема имеет два аспекта: безопасность ИПП как класса и безопасность отдельных препаратов.
Побочные эффекты от применения ингибиторов протонной помпы можно условно разделить на две группы: побочные эффекты, наблюдающиеся при коротких курсах терапии, и возникающие при длительном приеме данных препаратов.
Профиль безопасности ингибиторов протонной помпы при коротких (до 3 месяцев) курсах терапии очень высок. Чаще всего при коротких курсах терапии встречаются побочные эффекты со стороны центральной нервной системы, такие как головная боль, утомляемость, головокружение, и со стороны желудочнокишечного тракта (диарея или запоры). В редких случаях отмечаются аллергические реакции (кожная сыпь, явления бронхоспазма). При внутривенном введении омепразола описаны случаи возникновения нарушений зрения и слуха.
Было установлено, что при длительном (особенно в течение нескольких лет) непрерывном применении блокаторов протонной помпы, – таких, как омепразол, лансопразол и пантопразол, – происходит гиперплазия энтерохромафинных клеток слизистой оболочки желудка или прогрессирование явлений атрофического гастрита. Отмечено, что риск развития узелковой гиперплазии ECL-клеток становится особенно высоким в тех случаях, когда уровень сывороточного гастрина превышает 500 пг/мл.
Эти изменения бывают обычно выраженными при длительном применении высоких доз ИПП (не менее 40 мг омепразола, 80 мг пантопразола, 60 мг лансопразола). При длительном применении больших доз также было отмечено снижение уровня всасывания витамина B12.
Справедливости ради, следует заметить, что на практике необходимость длительного поддерживающего приема таких высоких доз ингибиторов протонной помпы имеется обычно лишь у больных с синдромом Золлингера-Эллисона и у пациентов с тяжелым течением эрозивно-язвенного эзофагита. По заключению Комитета по лекарственным препаратам в гастроэнтерологииFDA (Food and Drag Administration, США), «…нет достоверного увеличения риска развития атрофического гастрита, кишечной метаплазии или аденокарциномы желудка при длительном применении ИПП». Поэтому, можно смело утверждать, что, в общем-то, эти препараты имеют хороший профиль безопасности.
Важной проблемой безопасности лечения является возможность изменения эффектов лекарственных средств при совместном приеме с ИПП. Установлено, что среди ИПП пантопразол имеет самую низкую аффинность к системе цитохрома P450, поскольку после инициального метаболизма в этой системе дальнейшая биотрансформация происходит под воздействием сульфатрансферазы цитозоля. Это объясняет меньший потенциал межлекарственных взаимодействий пантопразола, чем у других ИПП. Поэтому, считается, что при необходимости приема нескольких препаратов для одновременного лечения других заболеваний применение пантопразол наиболее безопасно.
Отдельным моментом следует отметить и нежелательные эффекты при прекращении лечения ингибиторами протонной помпы. Так, например, в ряде исследований подчеркивалось то, что после прекращения приема рабепразола отсутствует синдром «рикошета» (отмены), т.е. не возникает компенсаторного резкого повышения уровня кислотности в желудке, – секреция соляной кислоты после лечения этим ИПП восстанавливается медленно (в течение 5-7 дней). «Синдром отмены», более выражен при отмене эзомепразола, назначаемого больным в дозе 40 мг.
Принимая во внимание все выше перечисленные особенности различных ингибиторов протонной помпы (особенности метаболизма связанные с генетикой, причины резистентности, возможность ночных «кислотных прорывов» и др.) можно сделать вывод о том, что какого-либо одного «наилучшего» препарата для терапии кислотозависимых заболеваний не существует. Поэтому с целью исключения неудач при терапии ИПП, подбор и назначение ингибиторов протонной помпы должно быть индивидуально и своевременно корректироваться с учётом реакции на проводимое лечение и, при необходимости, должно сопровождаться индивидуальным подбором препаратов и доз их приёма под контролем рН-метрии (суточной рН-метрии) или гастроскопии.
На фоне длительного лечения различными ингибиторами протонной помпы возможно появление приобретенной (вторичной) резистентности к тем или иным ИПП. Такая резистентность становится заметной после длительного лечения одним и тем же препаратом, когда эффективность его на фоне постоянного применения в течение года и более существенно снижается, однако перевод пациентов на лечение другими ИПП улучшает их состояние.
Ингибиторы протонного насоса
В настоящее время внимание многих исследователей, специализирующихся на терапии так называемых кислотозависимых заболеваний верхнего отдела желудочно-кишечного тракта, приковано к ингибиторам протонного насоса (протонной помпы). Об этом свидетельствуют
В настоящее время внимание многих исследователей, специализирующихся на терапии так называемых кислотозависимых заболеваний верхнего отдела желудочно-кишечного тракта, приковано к ингибиторам протонного насоса (протонной помпы). Об этом свидетельствуют материалы первого (2003), второго (2004) и третьего (2005) Московских соглашений, посвященные диагностике и терапии кислотозависимых заболеваний (в том числе и ассоциируемых с Helicobacter pylori (HP)), предназначенные прежде всего для гастроэнтерологов и терапевтов Российской Федерации, а также Маастрихтские рекомендации (1996, 2000, 2005), адресованные лишь врачам общей практики стран Европейского союза. В данных рекомендациях также значительное место отведено относительно новому классу антисекреторных препаратов — ингибиторам протонного насоса, представленным в России такими препаратами, как омепразол, лансопразол, пантопразол, рабепразол и эзомепразол.
В настоящее время много известно о структуре различных ингибиторов протонного насоса, механизме их действия, эффективности и побочных эффектах, возникающих на фоне лечения больных этими препаратами. Однако не все достаточно ясно.
Известно, что париетальная клетка слизистой оболочки желудка имеет рецепторы, чувствительные к гистамину, гастрину и ацетилхолину. Стимуляция этих рецепторов приводит к увеличению секреции кислоты, а их ингибирование — к значительному уменьшению кислотообразования в желудке. Известно и другое: изолированное подавление секреции кислоты посредством воздействия лишь на те или иные рецепторы париетальной клетки не приводит к значительному уменьшению кислотообразования в желудке. В виде гипотезы можно допустить, что при подавлении выделения кислоты, например антагонистами Н2-рецепторов, наряду с ингибированием кислоты (ранитидином или фамотидином), возможно, происходит (как защитная реакция) и некоторое увеличение секреции соляной кислоты обкладочными клетками слизистой оболочки желудка под действием гастрина и ацетилхолина.
Общие сведения об ингибиторах протонного насоса. Омепразол представляет собой первый препарат из группы ингибиторов протонного насоса, синтезированный в 1979 г. в Швеции (лосек). Позднее, в 1997 г., была разработана таблетированная биоэквивалентная лосеку форма — лосек МАПС.
Основные фармакокинетические показатели омепразола: биодоступность — 40–60%, связывание с белками плазмы — на 95%, максимальная концентрация в плазме отмечается через 1–3 ч, период полураспада — 0,7 ч, метаболизм — система цитохрома Р450 (Т. Аndersson et al., 1990; C. Regarch et al., 1990; W. Kromer et al., 1998). В последние 10 лет во многих странах мира омепразол считается (в виде монотерапии или в сочетании с антибиотиками) стандартным препаратом в лечении пациентов с кислотозависимыми заболеваниями.
Основные показатели фармакокинетики лансопразола: биодоступность — 81–91% (максимальная среди ингибиторов протонного насоса), связывание с белками плазмы — на 97%, максимальная концентрация в плазме наступает через 1,5–2,2 ч, период полураспада — 1 ч, метаболизм — система цитохрома Р450. Лансопразол, в отличие от омепразола, имеет другую структуру радикалов на пиридиновом и бензимидазольном кольцах (C. M. Specser et al., 1994; J. Carloff et al., 1996).
Основные показатели фармакокинетики пантопразола: биодоступность — 77%, связывание с белками плазмы на — 98%, максимальная концентрация в плазме отмечается через 2–4 ч, метаболизм — система цитохрома Р450, более стабилен при значениях рН, близких к нейтральным, чем омепразол или лансопразол. Пантопразол отличается от омепразола и лансопразола структурой радикалов на пиридиновом и бензимидазольном кольцах (M. Pue et al., 1993; A. Fitton et al., 1996).
Эзомепразол — первый ингибитор протонного насоса, созданный как изомер омепразола, обладающий сходным механизмом действия, однако, по данным метаанализа, обеспечивающий более выраженный и стойкий ингибирующий эффект на секрецию кислоты обкладочными клетками слизистой оболочки желудка в течение суток и характеризующийся менее выраженными межиндивидуальными колебаниями кислотности по сравнению с омепразолом, лансопразолом и рабепразолом (S. W. Edwards et al., 2001). Создание этого препарата, обладающего постоянными показателями фармакодинамики и фармакокинетики, позволило уменьшить зависимость этих показателей от метаболизма в печени при участии цитохрома Р450 (т. е. обеспечить максимально возможную площадь под кривой «концентрация–время»).
Механизм действия ингибиторов протонного насоса. Ингибиторы протонного насоса — препараты, представляющие собой замещенные производные бензимидазола натрия (в отличие от антагонистов Н2-рецепторов), имеют другой механизм действия на париетальную клетку слизистой оболочки желудка, не влияющий на Н2-рецепторы и другие структуры, которые локализуются на базолатеральной мембране париетальной клетки и принимают участие в регуляции секреции кислоты.
Параллельно с ингибированием молекул протонного насоса в париетальных (обкладочных) клетках слизистой оболочки желудка ингибируется секреторный процесс в D-клетках, в которых обычно синтезируется соматостатин (возможно, ингибиторы протонного насоса одновременно действуют в двух направлениях: блокируют протонный насос и ингибируют D-клетки, благодаря чему создаются условия, дающие возможность G-клеткам начать производство значительного количества гастрина).
Общие особенности ингибиторов протонного насоса. Несмотря на некоторые различия между ингибиторами протонного насоса, частично представленные выше, у этих препаратов много общего:
По мере приобретения опыта лечения больных различными ингибиторами протонного насоса был выявлен интересный факт. Несмотря на некоторые различия в структуре различных оригинальных ингибиторов протонного насоса, клиническая эффективность этих препаратов в терапии гастроэзофагеальной рефлюксной болезни к 7–8-му дню становится практически равноценной. Некоторые различия в лечении больных были обнаружены в первые сутки в сроках наступления первичного положительного эффекта, который оказался несколько более быстрым у рабепразола (париета) в дозе 20 мг по сравнению со стандартными дозами других ингибиторов протонного насоса (омепразол — 20 мг, лансопразол — 30 мг, пантопразол — 40 мг, эзомепразол — 20 мг). Скорость наступления положительного эффекта связана тем, что начало действия всех ингибиторов протонного насоса зависит от того, насколько быстро тот или иной ингибитор протонного насоса конвертируется в свою сульфонамидную форму.
Пока окончательно не ясно, влияет ли так называемая ахлоргидрия, возможно возникающая на фоне лечения больных ингибиторами протонного насоса, на процесс пищеварения. Однако можно определенно сказать, что при использовании любого в настоящее время известного ингибитора протонного насоса не удается добиться 100%-ной бескислотной среды в желудке. Замечено, что в просвете желудка и в прилегающей к слизистой оболочке желудка зоне возможно повышение рН до 4–8, однако непосредственно на слизистой оболочке желудка поднять рН до того же уровня пока не удается.
Основные достоинства ингибиторов протонного насоса, с учетом которых проводится лечение больных:
Собственно благодаря указанным выше достоинствам ингибиторы протонного насоса получают все большее распространение в лечении больных, страдающих различными кислотозависимыми заболеваниями. Одно из существенных достоинств этих препаратов — их эффективность в составе тройной антихеликобактерной терапии неосложненной язвенной болезни двенадцатиперстной кишки, ассоциированной с НР.
В частности, на фоне применения эзомепразола или рабепразола в ходе 7-дневной эрадикационной терапии неосложненной язвенной болезни двенадцатиперстной кишки без последующего дополнительного использования в лечении больных антисекреторных препаратов (после окончания курса применения антибиотиков) у большинства больных, как показали исследования, впервые в нашей стране проведенные ЦНИИ гастроэнтерологии (Ю. В. Васильев, В. И. Касьяненко, 2002; Ю. В. Васильев, 2004), заживление язв происходило за 7 дней. Уровень эрадикации НР при использовании в тройной терапии язвенной болезни двенадцатиперстной кишки на основе эзомепразола достаточно высок — более 90–96%% — и сопоставим с эффектом тройной терапии на основе омепразола с последующей монотерапией омепразолом в течение 3 нед (Z. Tulassay et al., 2000; S. Veldhuyzen van Zanten et al., 2000).
Очевидно, что генетические особенности населения, проживающего на различных континентах земли, оказывают существенное влияние на результаты лечения больных ингибиторами протонного насоса.
Таким образом, генетический полиморфизм некоторой части населения, связанный с расой, а также некоторые особенности механизма действия омепразола, лансопразола, пантопразола, эзомепразола, с одной стороны, и рабепразола — с другой — существенно влияют на ряд различий в выраженности ингибирования кислотообразования в желудке у части людей и, соответственно, на эффективность лечения больных, в том числе и на результаты эрадикации HР. По-видимому, этим в определенной степени можно объяснить ряд различий по странам в отношении эффективности аналогичных схем лечения больных, в которых в качестве базисного препарата использовался один и тот же ингибитор протонного насоса.
Очевидно, для достоверной оценки частоты эффективности лечения пациентов с кислотозависимыми заболеваниями при проведении различных сопоставлений, наряду с достаточно известными критериями оценки результатов лечения больных, необходимо учитывать и генетические особенности больных. Это позволит получить более полное и достоверное представление об эффективности тех или иных препаратов или схем их применения.
О необходимости учитывать генетические особенности свидетельствует и следующий факт: ингибиторы протонного насоса значительно ингибируют секрецию соляной кислоты у лиц с мутациями в обеих аллелях гена CYP2C19, умеренно — у лиц с мутацией в одной аллели и незначительно — у лиц с гомозиготным, так называемым «диким» типом.
Побочные эффекты ингибиторов протонного насоса. При лечении ингибиторами протонного насоса возможны побочные эффекты, общая частота которых составляет 1,11–17,4%. Увеличение частоты побочных эффектов в большей или меньшей степени связано с повышением доз и сроков длительности приема больными ингибиторов протонного насоса, с увеличением возраста больных, индивидуальной непереносимостью некоторыми больными этих препаратов.
Наиболее часто возникающие побочные эффекты, ассоциируемые с лечением больных ингибиторами протонного насоса: диарея (0,23%–7,4%), тошнота (2,2%–2,6%), метеоризм (0,11%), боли в животе (0,11%), головная боль (2,4%–4,2%), головокружение (0,23%–2,5%), кожные реакции (2%), в том числе зуд (0,07%). Иногда возможно появление запоров, инфекций дыхательных путей, синусита, что скорее всего связано с сопутствующими заболеваниями. Следует отметить, что частота тех или иных побочных эффектов, возникающих на фоне применения ингибиторов протонного насоса, в значительной степени зависит не только от однократной стандартной дозы того или иного ингибитора протонного насоса (на чем основаны представленные выше данные), но и от того, принимали ли больные данные препараты 2 или более раз в день, в какие сроки и как долго. Не менее важными критериями оценки появления возможных побочных эффектов (которые обычно не приводятся в литературе) на фоне или после окончания приема больными ингибиторов протонного насоса являются возраст больных и наличие сопутствующих заболеваний.
К сожалению, в литературе последних лет основное внимание уделяется, как правило, обоснованию, а то и просто констатации отсутствия возможности злокачественного перерождения у лиц, принимающих ингибиторы протонного насоса по поводу различных кислотозависимых заболеваний. Однако, как свидетельствуют собственные наблюдения, возможно появление и других нежелательных побочных эффектов, значительно снижающих качество жизни больных.
На фоне длительного лечения различными оригинальными ингибиторами протонного насоса по поводу гастроэзофагеальной рефлюксной болезни у некоторых больных возможно появление приобретенной (вторичной) резистентности к тем или иным ингибиторам протонного насоса. Такая резистентность становится заметной после длительного лечения одним и тем же препаратом, когда эффективность его на фоне постоянного лечения больных (в течение года и более) значительно снижается. Однако «перевод» таких пациентов на лечение другими ингибиторами протонного насоса улучшает их состояние.
На фоне терапии ингибиторами протонного насоса возможно появление диареи (у больных, прошедших курс лечения у нас, запоров не было), особенно у больных хроническим панкреатитом с внешнесекреторной недостаточностью поджелудочной железы, у которых применение ингибиторов протонного насоса 2 раза в день в стандартных дозах (в качестве антисекреторной терапии) в составе комплексного лечения приводит к появлению или усилению диареи.
В различных публикациях, авторы которых подчеркивают безопасность ингибиторов протонного насоса, не упоминается также о том, что на фоне длительного приема этих препаратов у некоторых больных пожилого и старческого возраста отмечается значительное ухудшение зрения. Ради справедливости следует заметить, что возможность появления такого побочного эффекта описывается в инструкциях к правилам применения ингибиторов протонного насоса, что необходимо учитывать при решении вопроса о целесообразности лечения больных пожилого и старческого возраста.
Более выраженное подавление секреции кислоты в желудке ингибиторами протонного насоса, казалось бы, должно приводить и к большей частоте развития побочных эффектов. Однако по сравнению с антагонистами Н2-рецепторов частота развития побочных эффектов существенно не различается.
Существуют противоречивые сведения, связываемые с так называемым «синдромом отмены». Как полагает автор одной из публикаций (Т. Л. Лапина, 2006), для ингибиторов протонного насоса не характерен «синдром отмены». Однако при анализе некоторых публикаций зарубежной литературы многое остается не совсем ясным, и наличие «синдрома отмены» зависит от различных причин, в том числе и от наличия обсемененности HР слизистой оболочки желудка. Тем не менее некоторые исследователи (В. А. Исаков, 2005) полагают, что к настоящему времени не получено убедительных данных относительно того, что увеличение желудочной секреции после отмены ингибиторов протонного насоса, описанное в литературе, может оказывать какое-либо влияние на течение гастроэзофагеальной рефлюксной болезни.
По нашим наблюдениям, для ингибиторов протонного насоса, как и для антагонистов Н2-рецепторов, все же характерен «синдром отмены», больше выраженный при отмене эзомепразола, назначаемого больным в дозе 40 мг. Обычно этот синдром, особенно заметный у пациентов с гастроэзофагеальной рефлюксной болезнью и проявляющийся рецидивом изжоги и/или боли за грудиной, возникает после длительного лечения любыми оригинальными ингибиторами протонного насоса (в стандартных дозировках) на 4–5-й день после отмены препарата (после лечения эзомепразолом — иногда несколько позже (на 5–7-й день)).
В последние годы авторы некоторых отечественных публикаций (В. А. Исаков, 2004; В. Д. Пасечников, 2004), ссылаясь на зарубежные данные, обращают внимание на ряд нежелательных эффектов, возникающих на фоне лечения ингибиторами протонного насоса. Это прежде всего эффекты, нередко связываемые с возможным предполагаемым злокачественным перерождением ткани. В связи с этим неоднократно предпринимались попытки выяснить вопрос, усугубляет ли применение ингибиторов протонного насоса риск развития злокачественных опухолей. Доказано возможное их влияние на уровень гастрина в сыворотке крови как следствие взаимодействия между собой секреции соляной кислоты и продукции гастрина по принципу отрицательной обратной связи (чем ниже секреция соляной кислоты, тем выше уровень гастрина в сыворотке крови). Например, уровень гастрина в сыворотке крови при длительном применении омепразола возрастает в 2–4 раза. Высокий уровень гастрина свидетельствует о том, что параллельно с ингибированием молекул протонного насоса в обкладочных клетках ингибируется секреторный процесс в D-клетках, в которых обычно синтезируется соматостатин.
Продолжительное постоянное воздействие ингибиторов протонного насоса на организм человека способствует возрастанию уровня гастрина и увеличению количества аргирофильных клеток. Однако этот факт, возможно, не имеет существенного значения для состояния больных. Длительное торможение кислотообразования в желудке ингибиторами протонного насоса также способствует повышению уровня рН в антральном отделе желудка, что, в свою очередь, приводит к возбуждению поверхностных рецепторов гастринпродуцирующих клеток, которые начинают синтезировать гастрин.
При длительном применении ингибиторов протонного насоса в лечении больных существует потенциальная опасность развития гиперплазии энтерохромаффинных клеток слизистой оболочки желудка, секретирующих биогенные амины (в экспериментальных работах на крысах показана возможность развития у них на этом фоне карциноидного синдрома). Установлено, что у некоторых больных незначительное увеличение количества энтерохромаффинных клеток, не приводит к образованию карциноидов и к узелковой гиперплазии; однако у пациентов, инфицированных НР, возможно незначительное увеличение частоты хронического гастрита и кишечной метаплазии.
Известно, что для обкладочных клеток слизистой оболочки желудка характерна высокая чувствительность к ингибиторам протонного насоса. Однако до настоящего времени не зарегистрировано случаев развития карциноидного синдрома при длительном их использовании (по данным экспериментальных исследований, проведенных на различных животных, включая кроликов, собак, морских свинок и обезьян, а также клинических обследований лиц, считающих себя здоровыми, и лиц, страдающих различными «гастроэнтерологическими» заболеваниями). Однако применение омепразола в течение 3 и более месяцев в дозировках, в 3–4 раза превышающих средние терапевтические, в терапии синдрома Золлингера–Эллисона примерно в 20% случаев приводило к развитию узелковой гиперплазии G-клеток слизистой оболочки желудка.
Нередко желчные кислоты, трипсин, соляная кислота и/или пепсин рассматриваются как вероятные потенциальные факторы, провоцирующие развитие злокачественного поражения пищевода. По нашим наблюдениям, прежде всего неконъюгированные желчные кислоты стимулируют развитие кишечной метаплазии на фоне однослойного плоского эпителия пищевода (развитие пищевода Барретта) при нейтральном рН, вызванном выраженным постоянным длительным подавлением кислотной продукции ингибиторами протонного насоса. Суть этого процесса — постоянное длительное ингибирование кислотообразования в желудке при лечении ингибиторами протонного насоса пациентов с гастроэзофагеальной рефлюксной болезнью приводит к существенному уменьшению кислоты в желудке (соответственно и к сокращению объема желудочного содержимого), что, в свою очередь, влечет за собой значительное снижение «разведения» желчных кислот соляной кислотой желудка, соответственно и увеличение концентрации желчных кислот с возрастанием интенсивности их патологического действия на слизистую оболочку пищевода на фоне желудочно-пищеводных рефлюксов. Усиление интенсивности воздействия желчных кислот на слизистую оболочку пищевода — один из самых опасных факторов, способствующих развитию аденокарциномы пищевода.
И все же можно согласиться с мнением G. Tytgat (2000): польза от применения ингибиторов протонного насоса в лечении больных гастроэзофагеальной рефлюксной болезнью значительно превышает риск появления побочных эффектов, таких как гипергастринемия, «синдром отмены», гиперсекреция соляной кислоты, возникающая после отмены ингибиторов протонного насоса. При длительном наблюдении за больными, прошедшими курс лечения этими препаратами, не выявлено каких-либо признаков их возможного канцерогенного действия.
Существует ли взаимосвязь между уменьшением частоты язвенной болезни и увеличением частоты использования ингибиторов протонного насоса в лечении больных? В последние годы замечены две тенденции, суть которых — увеличение частоты применения ингибиторов протонного насоса в терапии кислотозависимых заболеваний, в том числе и в терапии язвенной болезни, и уменьшение частоты язвенной болезни.
Что касается увеличения частоты использования ингибиторов протонного насоса в лечении больных, этот факт достаточно ясен: в пользу этих препаратов свидетельствует их высокая эффективность в устранении таких симптомов, как боль в эпигастральной области и за грудиной у пациентов с кислотозависимыми заболеваниями, и заживление язв, особенно двенадцатиперстной кишки, в том числе и ассоциируемой с HР. Создается впечатление, что уменьшились и частота развития язвенной болезни в нашей стране, а также число госпитализаций пациентов с язвенной болезнью. У большинства пациентов с язвенной болезнью, госпитализируемых в стационар, установлено также уменьшение размеров язв (по сравнению с показателями 15–20-летней давности). Попытки связать эти факты лишь с проведением эрадикационной терапии язвенной болезни, ассоциируемой с НР, вряд ли можно рассматривать серьезно.
Известно, что эрадикационная терапия язвенной болезни, ассоциируемой с НР, часто не проводится по следующим причинам. Во-первых, это отсутствие в значительной части медицинских учреждений возможности проведения исследований на выявление НР, а также последующего обследования больных спустя 4–5 нед после окончания лечения с целью определения эффективности проведенной эрадикационной терапии. Кроме того, врачами не всегда используются наиболее эффективные схемы эрадикационной терапии язвенной болезни, ассоциируемой с НР, разработанные Московскими или Маастрихтскими соглашениями. В то же время появилась возможность широкого применения антагонистов Н2-рецепторов и ингибиторов протонного насоса как в амбулаторно-поликлинической практике, так при лечении больных, госпитализированных в стационары, что, очевидно, повысило эффективность лечения больных, позволило сократить число обострений язвенной болезни и госпитализаций по поводу этого заболевания.
К сожалению, представленные в отечественной литературе сведения о влиянии генетических факторов на эффективность лечения ингибиторами протонного насоса, о частоте различных побочных эффектов, связанных с их воздействием на организм больных, основаны на зарубежных данных, касающихся обследования и лечения больных, проживающих за пределами Российской Федерации. В то же время в различных регионах нашей страны, особенности быта, питания и генетических факторов постоянно проживающего в них населения влияют на эффективность лечения больных ингибиторами протонного насоса. Поэтому несомненный научно-практический интерес представляет изучение этих факторов в нашей стране и сопоставление полученных данных с материалами зарубежных исследований.
Литература
Ю. В. Васильев, профессор, доктор медицинских наук
ЦНИИ гастроэнтерологии, Москва