болезнь келлера 2 у взрослых что это
Болезнь Келлера II
Синонимы: болезнь Келлера, болезнь Келлера II, болезнь Фрайберга, асептический некроз головок плюсневых костей
Первое сообщение о лечении болезни Фрайберга было описано доктором Альбертом Фрейбергом в 1914 году., относится к остеохондропатиям, так же известным в литературе как остеохондральные поражения (osteochondral lesion). Патогенетически оно представлено в основном дегенеративными и некротическими поражениями суставного хряща и подлежащего костного вещества пораженной кости (в данном случае головок плюсневых костей). Выступая на ранних стадиях как локализующийся источник хронического воспаления, процесс приводит к слущиванию суставного хряща, формированию субкортикальных кист, патологическому перелому головки плюсневой кости и, как следствие, к развитию тяжелого деформирующего остеоартроза пораженного плюснефалангового сустава стопы. Примечательно, что заболевание поражает пациентов молодого трудоспособного возраста.
Этиология.
Причина остается неясной до наших, дней, как и всей остеоартропатий. В литературе большинство ученых придерживаются мнения, предполагает нарушение кровообращения в головке плюсневой кости. Причиной нарушения кровообращения являются анатомические особенности, повторяющаяся травматизация данной области, аномальная васкуляризация.
До сих пор ни одна из теорий не была окончательно подтверждена, так что, заболевание считается полиэтиологичным. Тяжесть заболевания объясняется неизбежным наступлением «провала» омертвевшей части головки плюсневой кости и вывихом пальца стопы. Повторяющаяся нагрузка на стопу во время ежедневной бытовой и трудовой активности приводит к быстрому и необратимому разрушению пораженного плюснефалангового сустава с исходом в деформирующий остеоартроз.
Клиническая картина.
Пациенты обычно жалуются на боль, отек и ограничение движений в области пораженного плюснефалангового сустава. Отмечают усиление боли при ходьбе босиком и ношении высокого каблука, в результате чего увеличивается нагрузка на передний отдел стопы.
При внешнем осмотре отмечается отечность в области переднего отдела стопы, а при глубокой пальпации предъявляют жалобы, но болевой синдром в проекции пораженного плюснефалангового сустава.
Диагностика.
Диагностика основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного.
Основу диагностики составляют инструментальные методы исследования, рентгенография обеих стоп в прямой и боковой проекциях стоя в опоре дополненная МСКТ и МРТ исследованием пораженной стопы.
Лечение
Операция при болезни Келлера 2
Операции и манипуляции
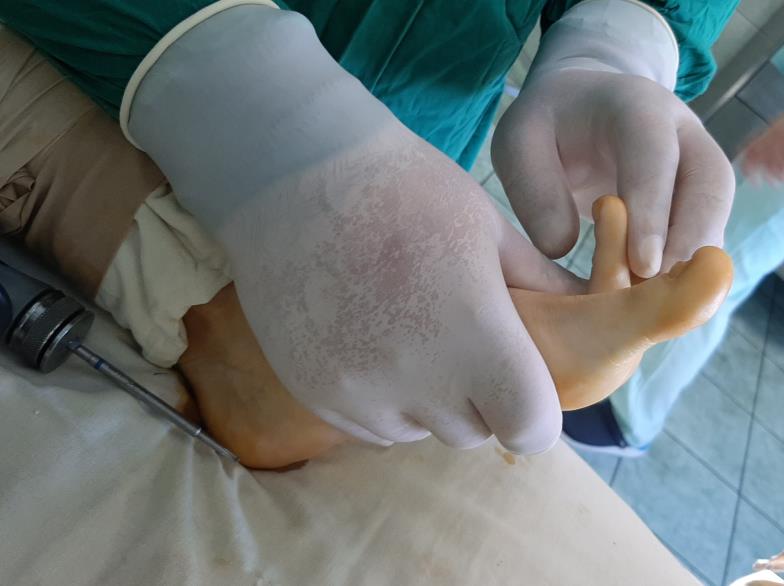
Болезнь Келлера 2 (в зарубежной литературе болезнь Фрайберга) или асептический некроз головки 2 плюсневой кости довольно редкое заболевание и о способах его лечения зачастую не осведомлены не только сами заболевшие, но и врачи травматологи-ортопеды. Заболевание чаще всего начинается в подростковом возрасте (14-18лет), проявляется болью и отёком в области головки 2 плюсневой кости и 2 плюсне-фалангового сустава. Чаще всего на этом этапе пациентов лечат консервативно при помощи физиопроцедур и ношения ортопедической обуви, хотя возможно и хирургическое лечение в виде реваскуляризирующих операций. Через 1,5-2 года болевой синдром постепенно регрессирует, так как острая фаза асептического некроза заканчивается. Постепенно происходит «схлопывание» верхней части головки плюсневой кости, с формированием свободных внутрисуставных тел состоящих из хрящевой и костной ткани. Дальше на первый план выходят явления артроза, из-за повреждения суставного хряща начинается рост костных остеофитов, и амплитуда движений из-за этого прогрессивно уменьшается. Обычно в течение 10-15 лет остеофиты вырастают до значительных размеров и практически полностью блокируют тыльное сгибание 2 пальца. На этом этапе пациенты чаще всего и обращаются за хирургической помощью, так как становится невозможно не только заниматься спортом, но уже и попросту ходить.
На этом этапе возможно выполнение 2 типов вмешательств.
Первый вариант – резекция экзостозов, удаление свободных внутрисуставных тел, синовэктомия. Подходит для пациентов с не очень высокими функциональными запросами. После удаления экзостозов и гипертрофированной синовиальной оболочки амплитуда движений в суставе увеличивается, боль проходит, однако спортивные физические нагрузки всё же не рекомендуются, так как хрящ на верхней половинке головки плюсневой кости отсутствует. Так же сохраняется риск повторного образования экзостозов. Плюсами вмешательства является его малая травматичность и короткий реабилитационный период – 2 недели.
Второй вариант – заключается в повторении всех этапов первого варианта + выполнение тыльной клиновидной остеотомии.
После остеотомии подошвенная часть головки с сохранным хрящом оказывается поднятой наверх и обеспечивает скольжение основной фаланги и полную амплитуду движений. Это вмешательство требует более длительного периода реабилитации, так как производится остеотомия, искусственный перелом кости. После остеотомии нагрузка на передний отдел стопы ограничена 6 недель. При этом, начиная со 2 дня пациент занимается лечебной физкультурой, направленной на сохранение и увеличение амплитуды движений.
Ниже представлен клинический пример хирургического лечения болезни Келлера 2 с применением второго метода.
Пациентка Д 32 года.
Отмечала боли в области 2 плюсне-фалангового сустава правой стопы на протяжении 15 лет, постепенно прогрессирующее ограничение амплитуды движений. В связи с усугублением болей обратилась на приём в К+31, осмотрена травматологом-ортопедом, рекомендовано оперативное лечение.
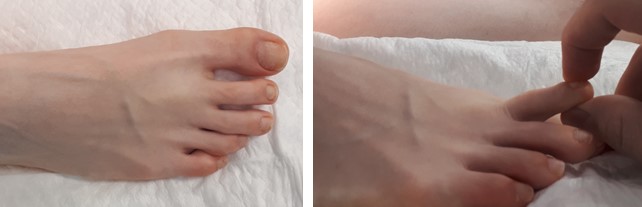
При клиническом осмотре обращает на себя внимание бугорок костной плотности по тыльной поверхности головки 2 плюсневой кости. Амплитуда тыльного сгибания 15 градусов.
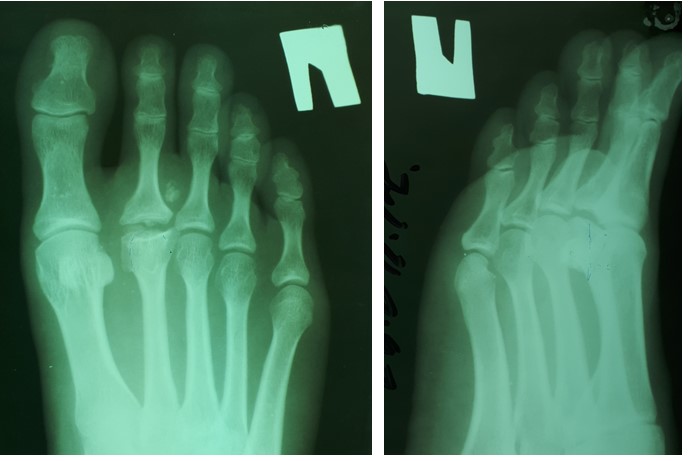
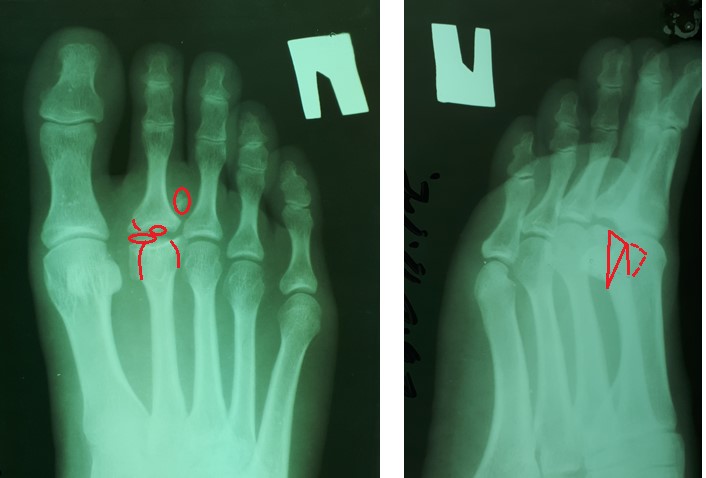
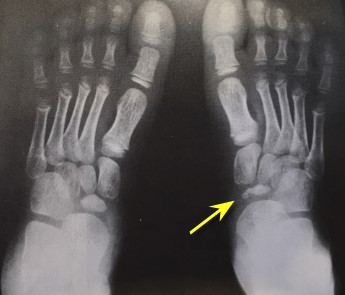
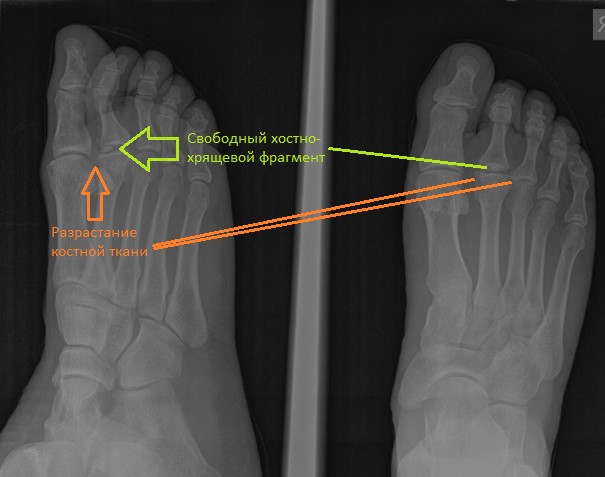
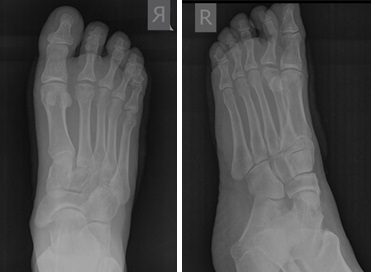
На рентгенограммах визуализируются крупные остеофиты по тыльной поверхности головки и свободные внутрисуставные тела.
После предоперационного обследования и предоперационной подготовки пациентка взята в операционную.
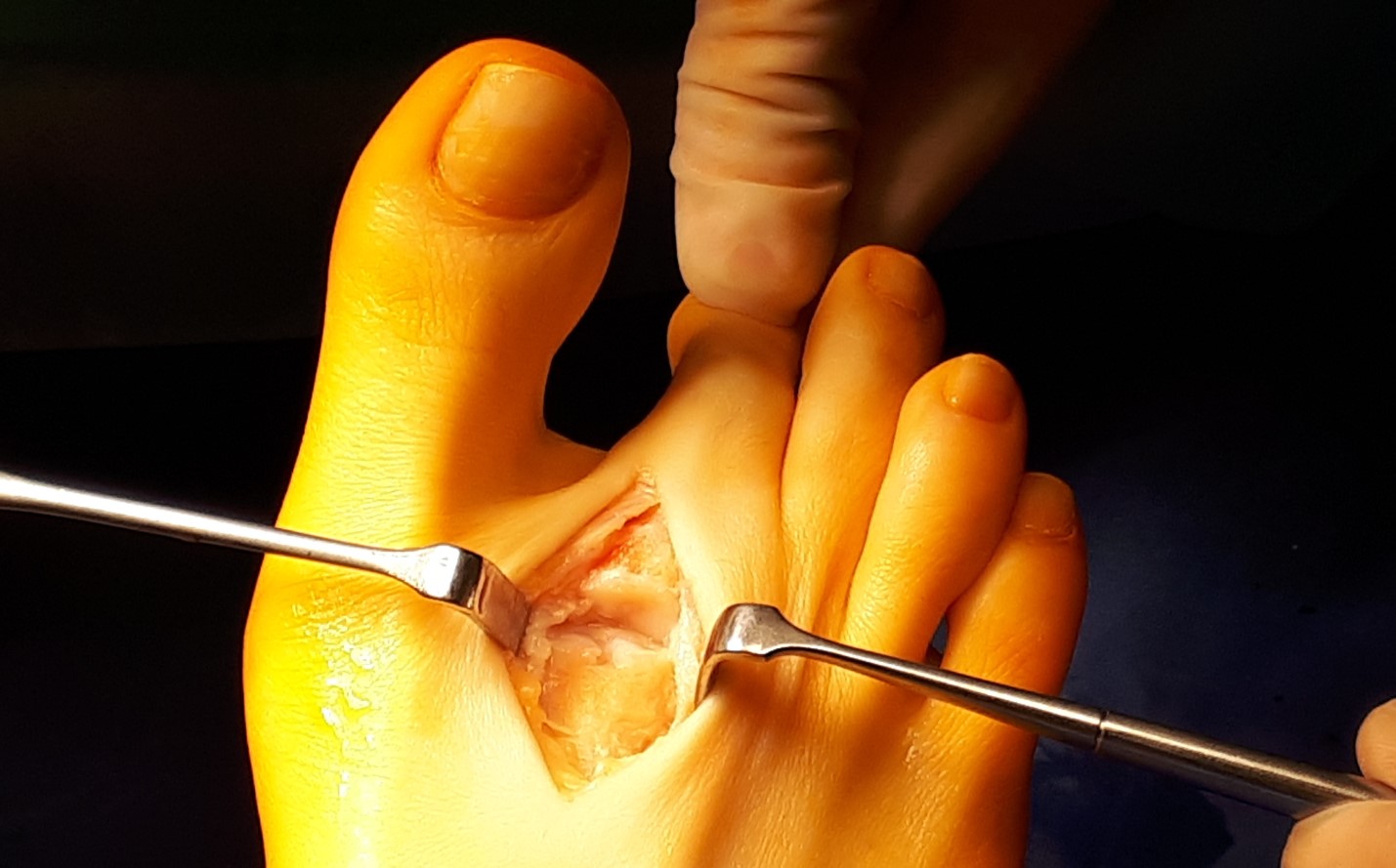
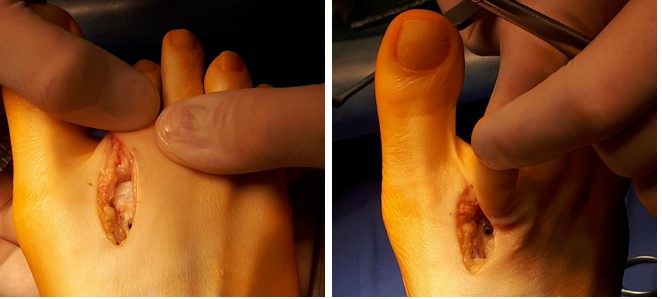
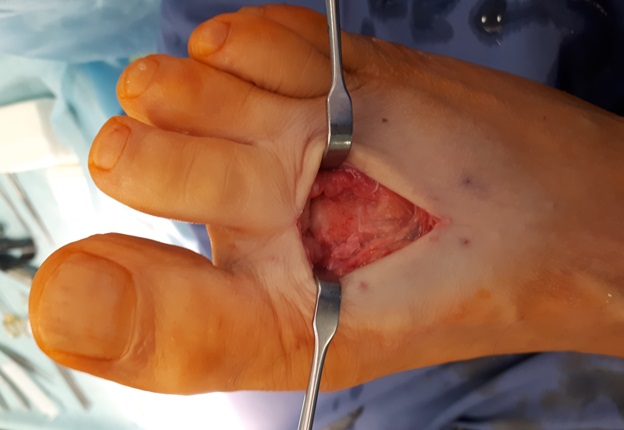
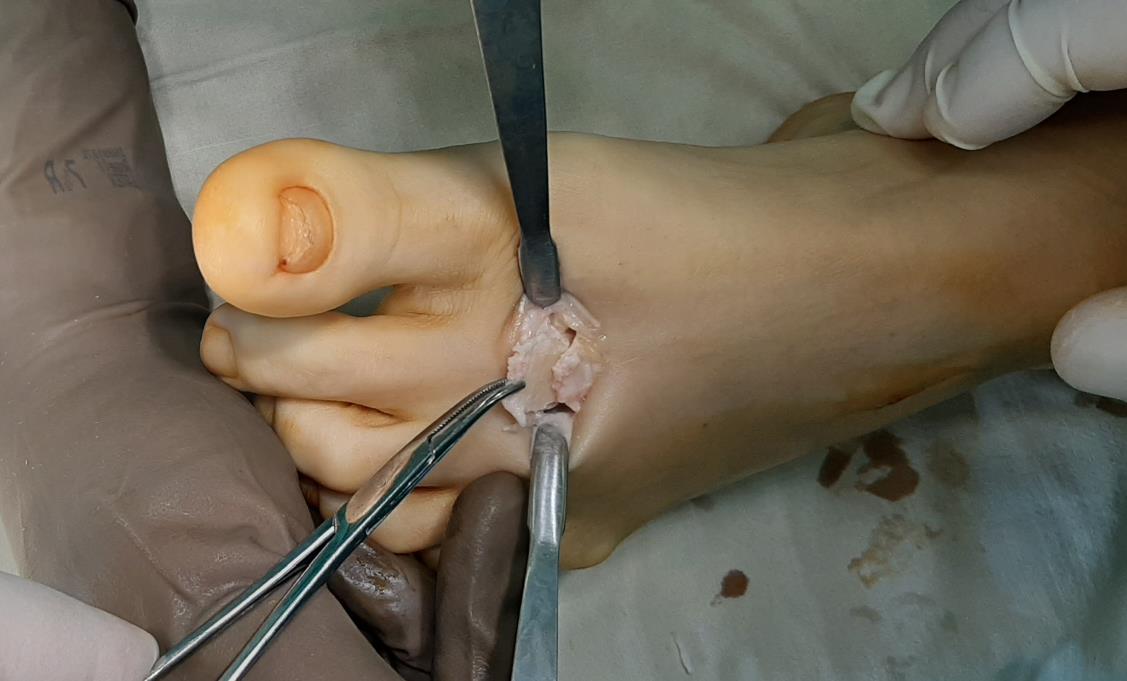
Под КЭТН, в положении пациента на спине, после трёхкратной обработки кожных покровов растворами антисептиков, наложен отжимной и затем кровоостанавливающий жгут, произведён продольный доступ в проекции 2 ПФС правой стопы.
При ревизии сустава определяются множественные экзостозы, свободные внутрисуставные тела, гипертрофированная синовиальная оболочка. Амплитуда движений резко ограничена.
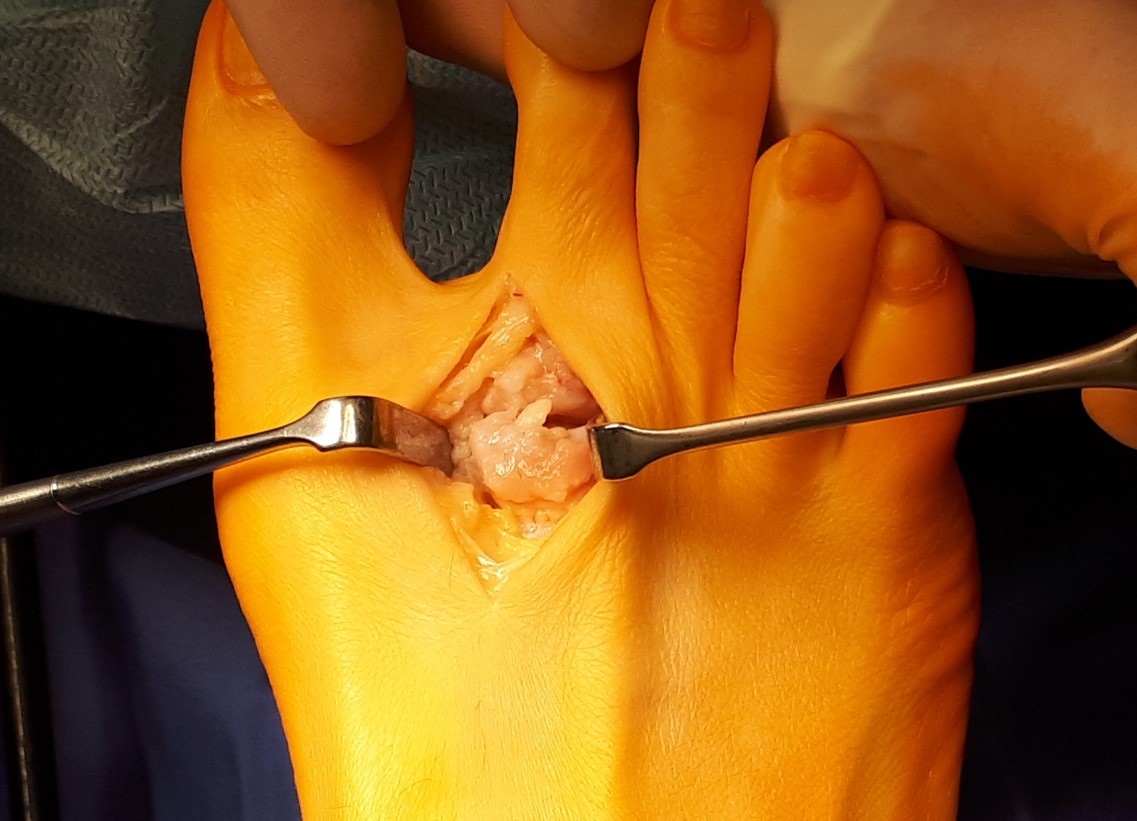
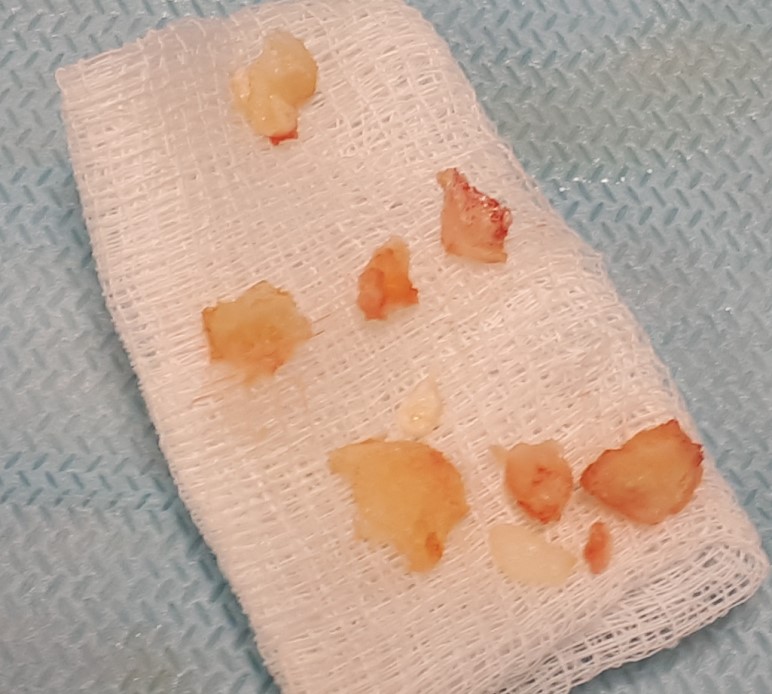
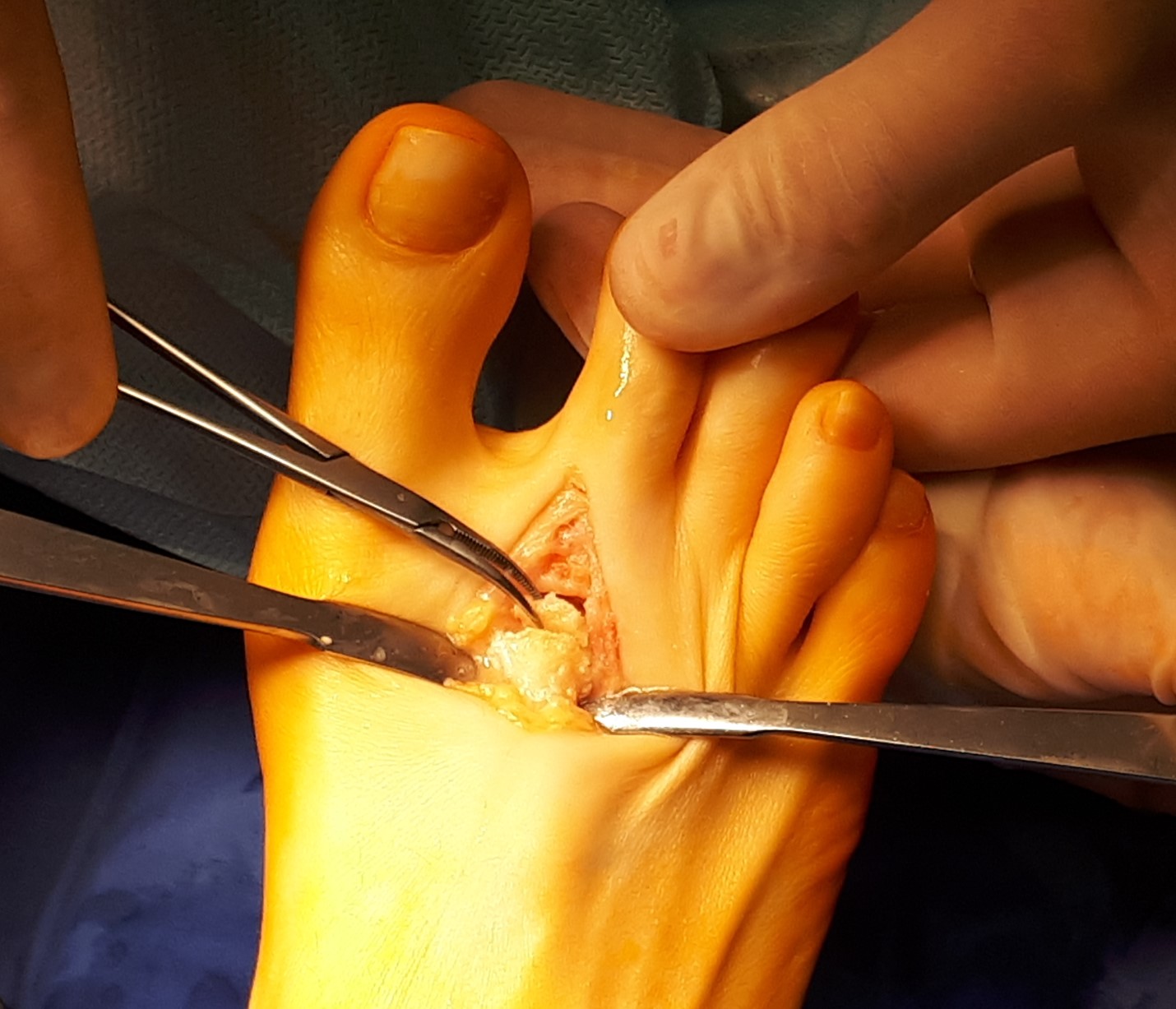
Произведена резекция экзостозов, удаление свободных внутрисуставных тел, иссечение гипертрофированной синовиальной оболочки.
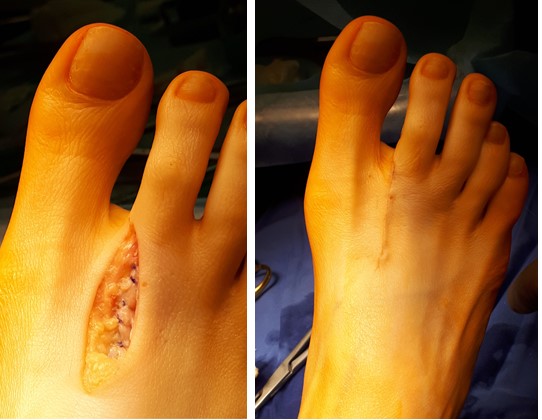
Удалённые свободные костные и хрящевые фрагменты, резецированные экзостозы.
Вид сустава после удаления экзостозов и свободных внутрисуставных тел.
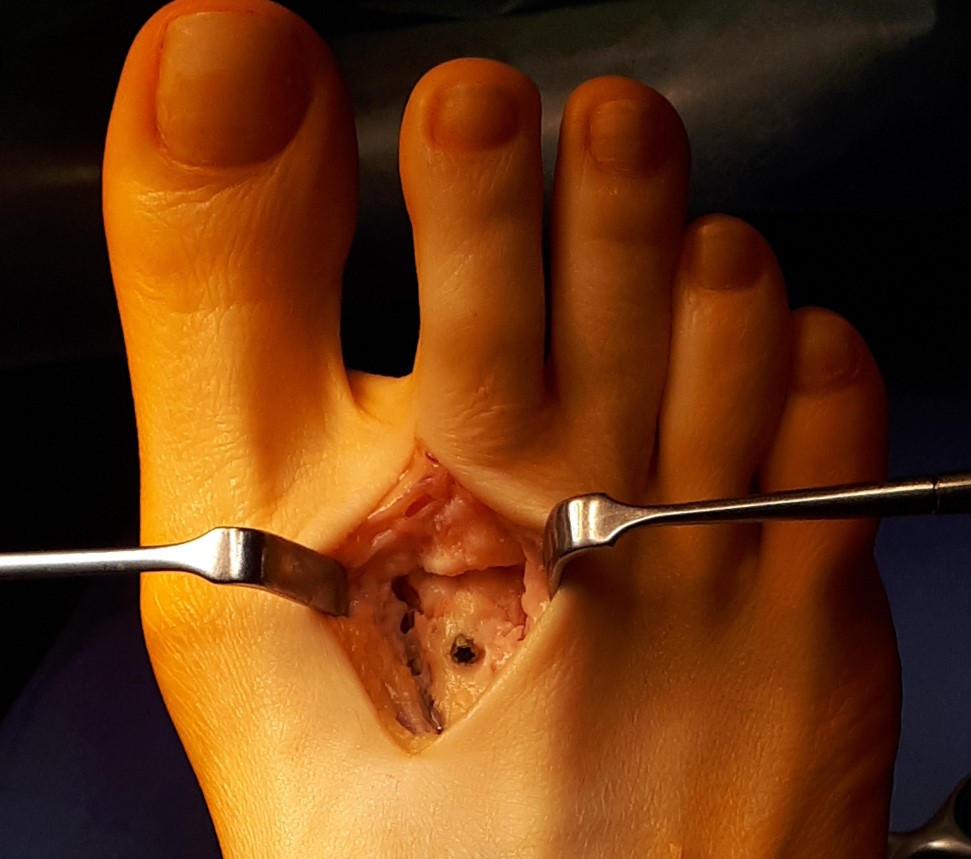
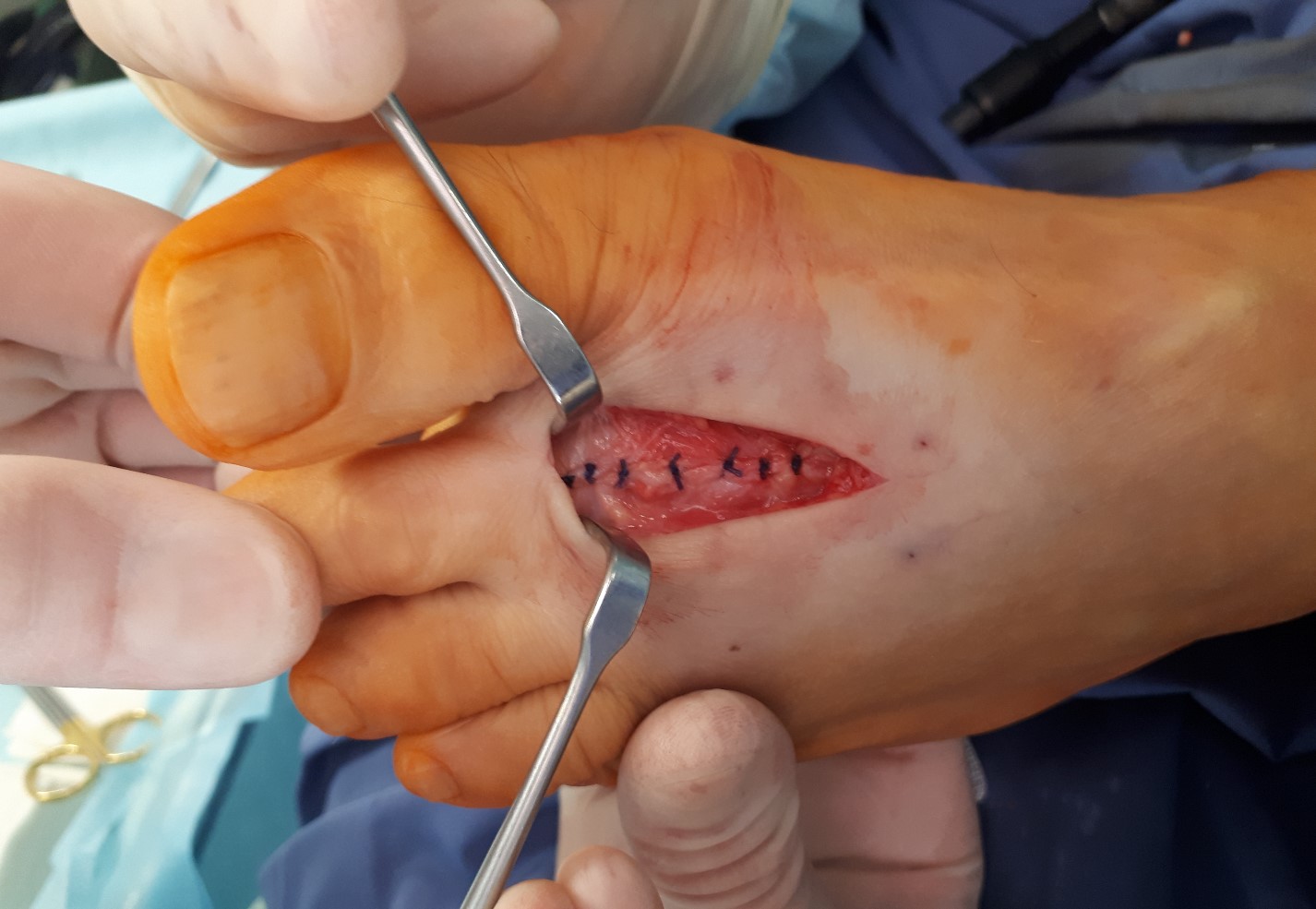
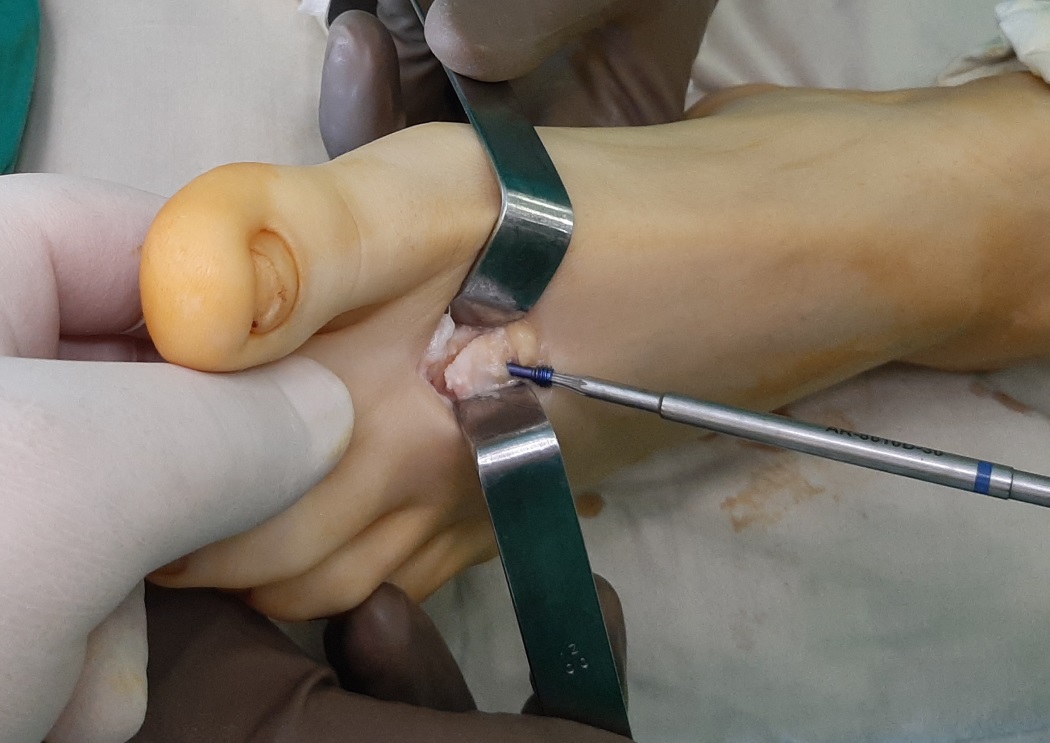
Вторым этапом произведена тыльная клиновидная остеотомия 2 плюсневой кости.
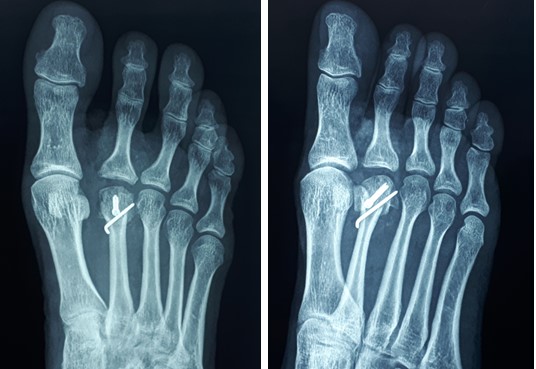
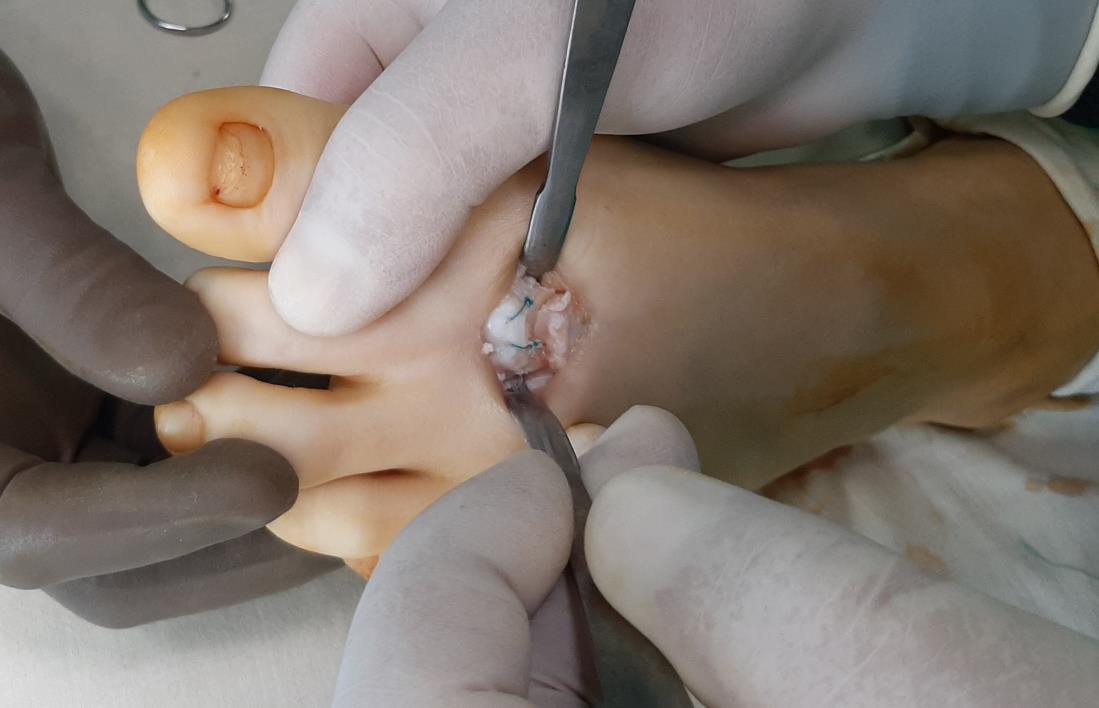
После удаления костного клина произведена фиксация фрагментов между собой при помощи компрессирующего винта и спицы. Фиксация стабильная по отношению к движениям в смежных суставах.
После выполнения остеотомии тыльная поверхность головки 2 плюсневой кости представлена хрящевой тканью.
При оценке амплитуды движений: тыльное сгибание 80 градусов, подошвенное сгибание 15 градусов.
Гемостаз по ходу доступа.
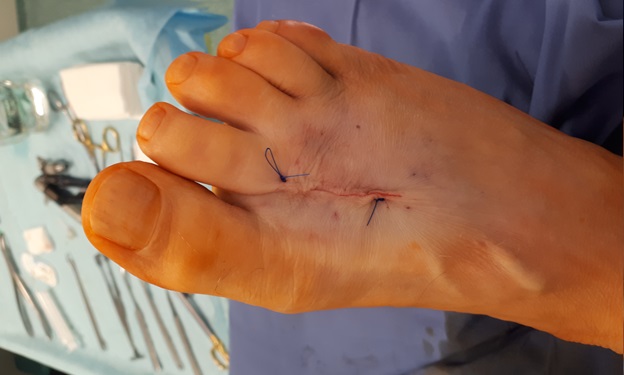
Рана ушита послойно.
Асептическая повязка. Жгут снят.
Послеоперационный протокол – однократная перевязка на следующий день после операции (косметический внутрикожный шов не требует перевязок). Ношение обуви Барука 2 недели после операции, затем переход на ботинки MBT ещё на 4 недели. Переход к полной осевой нагрузке через 6 недель, спортивные нагрузки через 12 недель.
Пассивная лечебная физкультура со 2 дня после операции, активная с 4 недели.
Холод местно по 20 минут 5 раз в день 2 недели.
Болезнь Келлера 2 степени
Болезнь Келлера – редкое заболевание, сопровождающееся развитием некроза, т. е. омертвения тканей определенных костей стопы, в результате нарушения их кровоснабжения. Выделяют 2 типа болезни Келлера: некроз ладьевидной кости стопы (1 тип) и асептический некроз головок плюсневых костей (2 тип). Впервые заболевание было описано немецким рентгенологом Албаном Келлером еще в 1908 году, в честь которого и было названо. Но нередко асептический некроз головок плюсневых костей называют еще и болезнью Фрейберга, в честь американского доктора Альфреда Фрейберга, подробно описавшего его в 1914 г. В любом случае, независимо от названия, асептический некроз головок плюсневых костей представляет серьезную угрозу для качества жизни человека и его работоспособности. Он может вызывать сильные боли в стопе, а впоследствии и хромоту, а потому требует как можно более ранней диагностики и лечения.
Что такое Болезнь Келлера 2 типа или Фрейберга
Болезнь Келлера 2 типа или Фрейберга представляет собой довольно редко встречающееся заболевание неинфекционной природы, принадлежащее к числу остеохондропатий. При нем в результате возникновения по тем или иным причинам нарушений кровоснабжения головка плюсневой кости начинает разрушаться и отмирать. В 95% случаев поражается головка 2 или 3 плюсневой кости, хотя не исключен асептический некроз и остальных.
Хотя заболевание было выявлено и описано более 100 лет назад, сегодня оно все еще остается плохо изученным.
Плюсневые кости представляют собой группу из 5-ти длинных трубчатых костей, расположенных в средней части стопы. Они соединяют между собой фаланги пальцев с задней частью стопы. При этом головки плюсневых костей образуют с дистальными фалангами плюснефаланговые суставы, обеспечивающие подвижность пальцев стоп и сохранение нормальной опорной функции.
Асептический некроз головки 2 плюсневой кости чаще всего возникает у девочек-подростков в период с 10 до 15 лет. Именно в этом возрасте он и обнаруживается чаще всего. В то же время впервые развиться болезнь Келлера 2 типа у взрослых не может, хотя нередко диагностируется в тех случаях, когда в подростковом возрасте не было проведено соответствующее ситуации лечение. Тем не менее есть сообщения о случаях дебюта патологи у людей 20—25 лет, хотя они требуют более детального изучения.
В течение болезни Келлера второго типа выделяют 4 стадий:
При отсутствии лечения асептический некроз головки 2 плюсневой кости приводит к развитию плоскостопия, хромоты, а в конечном итоге и нарушению конгруэнтности суставных поверхностей, т. е. к артрозу, а в частности к деформирующему остеоартрозу. Для этого заболевания характерно разрушение покрывающего головку плюсневой кости хряща. Впоследствии подобное приводит к выраженным изменениям в строении кости и образуемого ею плюснефалангового сустава, что вызывает мощные боли при движениях, ограничения подвижности пальца вплоть до его полного обездвиживания и нарушения опороспособности стопы. Одним из наиболее тяжелых осложнений патологии является расплавление мелких костей стопы.
Асептический некроз головки 2 плюсневой кости накладывает ограничения на выбор профессии подростком и возможность заниматься желаемыми видами спорта.
Причины развития
Поскольку заболевание относится к числу редких, точные причины его развития пока еще неизвестны. Подавляющее большинство специалистов сходится на том, что оно является результатом нарушения кровообращения в области головок плюсневых костей. Подобное может быть следствием нарушения проходимости артерий или, наоборот, венозного оттока.
Это становится результатом действия огромного количества довольно разных по характеру факторов:
Также предполагается, что не последнюю роль в развитии асептического некроза головки 2 плюсневой кости играет генетическая предрасположенность и нарушение биомеханики стопы. Последнему фактору придается все большее значение в развитии самых разных патологий стопы, так как изучение влияния биомеханики движений на состояние опорно-двигательного аппарата показывают, что любые отклонения от нормы со временем приводят к изменениям анатомии и развитию соответствующих нарушений.
Исследования показывают, что чаще всего асептический некроз головки 2 плюсневой кости развивается у людей, у которых 2-я плюсневая кость длиннее 1-й, так как это способствует увеличению приходящейся на нее нагрузки и микротравмам.
Симптомы
Основными симптомами болезни Келлера 2 типа являются:
Боли у основания 2 пальца стопы склонны набирать силу после физических нагрузок, ходьбы или надавливания и проходят в состоянии покоя. Изначально они слабые, но со временем усиливаются, становятся постоянными, не проходящими после отдыха. А на последних стадиях они могут приводить к хромоте или даже существенному затруднению передвижения. При асептическом некрозе головки 2 плюсневой кости боль может провоцировать вставание на цыпочки, ходьба по бугристой поверхности босиком или в обуви на слишком тонкой подошве, т. е. когда на пораженную кость оказывается давление.
В течение заболевания выделяют периоды ремиссии и обострения, причем последние могут продолжаться от нескольких месяцев до нескольких лет. В среднем болезнь Келлера протекает 2—3 года, после чего симптомы начинают постепенно стихать. Но если не было проведено соответствующее ситуации лечение и возникли изменения в структуре и форме головки плюсневой кости, боли со временем вернутся и будут нарастать.
Часто асептический некроз головки 2 плюсневой кости наблюдается одновременно на двух стопах.
Диагностика
При возникновении признаков асептического некроза головки 2 плюсневой кости больным следует обратиться к ортопеду. Врач начинает прием с опроса пациента и выяснения характера жалоб на состояние здоровья, особенностей труда. После этого он проводит тщательный осмотр стопы, прощупывая область пораженной кости. При этом ортопед может обнаружить характерное уплотнение головки плюсневой кости, что позволит ему предположить наличие ее асептического некроза. Для подтверждения диагноза обязательно назначаются:
При получении сомнительных результатов врач может рекомендовать дополнительно провести КТ или МРТ стопы. Эти современные методы диагностики позволяют обнаружить малейшие изменения в состоянии костей и мягких тканей. Это дает возможность обнаружить болезнь на самых ранних стадиях развития.
Лечение
Болезнь Келлера имеет весьма благоприятный прогноз, особенно при раннем диагностировании и начале лечения. В таких ситуациях больные имеют все шансы избавиться от мучительных болей в стопе и необходимости ограничивать физические нагрузки.
При этом характер лечения патологии во многом зависит от ее стадии, наличия осложнений и возраста пациента. Если на ранних стадиях развития достаточно проведения консервативной терапии, то в запущенных случаях может потребоваться хирургическое вмешательство.
Консервативное лечение:
Всем больным рекомендуется отказаться от узкой обуви, сильно сдавливающей стопу, и имеющей высокий каблук. Это обусловлено тем, что она способствует возникновению нарушений кровообращения в стопе и сильно перегружает ее передний отдел, что приводит к повышению риска микротравм костных структур. Предпочтение стоит отдавать ортопедической обуви или как минимум с расширенным передним краем и устойчивым широким каблуком высотой до 3 см. До полного излечения болезни Келлера 2 типа рекомендуется огранить физические нагрузки и обеспечить стопе максимально возможный покой. Поэтому рекомендуется отказаться от прыжков, бега, продолжительной ходьбы.
Операция при болезни Келлера 2 типа
При отсутствии эффекта от консервативного лечения и сохранении выраженных болей в течение 8—9 месяцев от ее начала или при диагностировании осложнений асептического некроза головки 2 плюсневой кости показано хирургическое вмешательство. В зависимости от тяжести ситуации ортопед-хирург будет стараться восстановить нормальную анатомию 2-й плюсневой кости или примет решение о необходимости удаления ее головки с последующим проведением протезирования.
Но если болезнь Келлера 2 типа уже успела привести к развитию плоскостопия или других нарушений, операция может быть более масштабной, так как врачу придется исправлять и ряд других нарушений.
Для лечения асептического некроза головки 2 плюсневой кости предпочтительно проведение реваскуляризирующей остеоперфорации. Операция заключается в выполнении в кости отверстий, что обеспечит улучшение артериального кровотока, так как благодаря им пораженная кость начинает лучше кровоснабжаться. Если же головка 2 плюсневой кости сильно разрушена, может проводиться артропластика, заключающаяся в удалении не подлежащего восстановлению фрагмента кости и замене его протезом.
После проведения операции боли проходят уже через пару недель.
Независимо от вида проведенной операции, после нее пациенты нуждаются в проведении восстановительных мероприятий. Поэтому им назначается:
Таким образом, болезнь Келлера 2 типа хотя и является редкой, но все же может существенно снижать качество жизни и ограничивать физические возможности человека. Поэтому если у подростка или в дальнейшем появляются боли у основания второго пальца стопы, не стоит надеяться на самостоятельно улучшение ситуации. Значительно рациональнее будет обратиться к ортопеду, провести диагностику и при необходимости начать лечение, что позволит полностью восстановить нормальные функции стопы.
Болезнь Келлера 2
Истории пациентов
Перед тем как рассматривать клинический случай хотелось бы внести ясность в определения и терминологию используемую по отношении к болезни Келера. Болезнь Келера (Köhler) названная так в честь своего первооткрывателя в 1908 году, представляет собой аваскулярный некроз ладьевидной кости стопы. Всего в литературе описано около 40 различных заболеваний характеризующихся развитием аваскулярного некроза эпифизов, апофизов и малых костей и объединённых в группу остеохондрозов. Этиология данной группы заболеваний не до конца изучена, наиболее вероятно, что к аваскулярному некрозу приводит группа причин, таких как сосудистые аномалии, нарушения в системе свёртывания крови, и генетические причины. Наиболее распространёнными являются такие остеохондрозы как болезнь Кинбека, Фрайберга и Паннера (Kienbock, Freiberg, and Panner diseases). Болезнь Фрайберга это и есть аваскулярный некроз головки 2 плюсневой кости. Болезнь Кинбека – аваскулярный некроз полулунной кости запястья, а болезнь Паннера – аваскулярный некроз головчатого возвышения мышелка плечевой кости.
В нашей стране по какой то причине болезнь Фрайберга называетися болезнью Келлера 2, а собственно болезнь Келлера называется болезнью Келлера 1. Болезнь Келлера 1 (или просто болезнь Келлера) крайне редкое заболевание, и встречается она у мальчиков в возрасте 6-7 лет.
Таким образом, мы будем говорить о болезни Фрайберга, так как это наименование используется в международной практике, но помнить о том, что в нашей стране это называется болезнью Келлера 2.
Болезнь Фрайберга – аваскулярный некроз головки плюсневой кости, наиболее часто (в 68% случаев) наблюдается аваскулярный некроз головки 2 плюсневой кости, в 27 % случаев головки 3 плюсневой кости, в 3% случаев – 4 плюсневой кости. Головки 1 и 5 плюсневых костей не поражаются, в 10 % случаев наблюдается двухстороннее поражение.
На начальных стадиях заболевания (1-2 ст) лечение чаще консервативное, сводится к функциональной разгрузке и иммобилизации на срок 6-8 недель. Для последующей разгрузки могут использоваться ортопедические стельки и специальная обувь исключающая перекат стопы. Также проводятся упражнения по растяжке ахиллова сухожилия и икроножной мышцы.
Хирургическое лечение зависит от стадии заболевания. На ранних стадиях возможно использование декомпрессии и реваскуляризации. Наиболее часто пациенты обращаются за хирургической помощью на более поздних стадиях, когда рост остеофитов и коллапс головки плюсневой кости приводят к уменьшению амплитуды движений и появлению болей в области 2 плюсне-фалангового сустава. По этой причине наиболее часто выполняется дебридмент – удаление свободных внутрисуставных тел, резекция остеофитов. Также в литературе описаны различные варианты остеотомий с поднятием плантарной части головки вверх. На заключительных стадиях заболевания иногда применяется резекция головки плюсневой кости с возможным использованием интерпозиционной артропластики.
Клинический случай, болезнь Келлера 2, болезнь Фрайберга.
Пациент А, 55 лет, длительное время отмечал боли и ограничение амплитуды движений во 2 плюсне-фаланговом суставе правой стопы. В связи с нарастающим болевым синдромом обратился в К+31. Осмотрен травматологом, выполнены рентгенограммы, МРТ правой стопы. Диагностирован асептический некроз головки 2 плюсневой кости, Болезнь Фрайберга (в отечественной литературе болезнь Келлера 2).
При клиническом осмотре определяется умеренный отёк в средней части переднего отдела стопы, при пальпации боль в проекции 2 плюсне-фалангового сустава. При оценке амплитуды движений во втором плюсне-фаланговом суставе провоцируется боль, движения качательные, амплитуда менее 5 градусов. На рентгенограммах отчётливо видны разрастания костной ткани в области головки 2 плюсневой кости и свободное внутрисуставное тело.
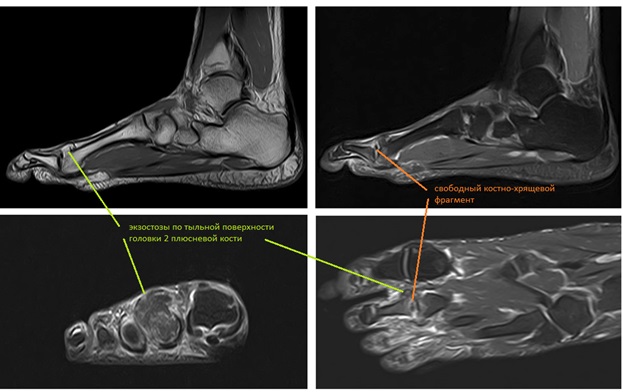
МРТ позволяет оценить мягкотканные структуры, на представленных ниже снимках видно как сухожилие разгибателя пальца буквально натянуто на огромныйостеофит выросший по тыльной поверхности головки 2 плюсневой кости.
Принято решение о выполнении оперативного вмешательства. Учитывая пожилой возраст пациента, длительное существование проблемы (более 30 лет) операция выполнена в объёме удаления свободных внутрисуставных тел, резекции костно-хрящевых экзостозов, синовэтомии.
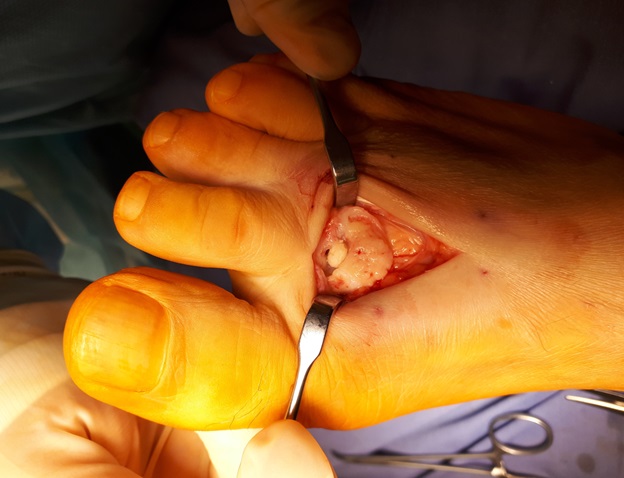
После выполнения доступа ко 2 плюсне-фаланговому суставу визуализируются значительные костные разрастания по тыльной поверхности головки 2 плюсневой кости а также свободный хрящевой фрагмент эллипсовидной формы, лежащий в углублении подобно яйцу птицы в гнезде. Экзостозы резецированы, свободные тела удалены, выполнено иссечение воспалительно изменённой синовиальной оболочки сустава.
Капсула сустава ушита отдельными узловыми швами.
При оценке амплитуды движений определяется тыльное сгибание до 60 градусов.
Кожа ушита внутрикожным швом. В послеоперационном периоде пациент использовал специальную обувь с разгрузкой переднего отдела стопы на протяжении 2 недель, с дальнейшим переходом к ношению обычной обуви. С целью обезболивания были назначены НПВП, а также холод местно по 30 минут каждые 4 часа на протяжении 10 дней. Ниже представлены рентгенограммы после операции.
Через 3 дня после операции начата пассивная ЛФК, с 3 недели активная ЛФК во 2 плюсне-фаланговом суставе. Пациент восстановил безболезненную амплитуду движений во 2 плюсне-фаланговом суставе правой стопы и смог вернуться к своему любимому делу – игре в гольф.
Таким образом, болезнь Фрайберга (или болезнь Келлера 2) – редкое заболевание, которое приводит к нарушению функции переднего отдела стопы. Очень важно чтобы врачи травматологи- ортопеды первичного звена были в курсе о существовании данного заболевания и знали о возможных методах его лечения.
Рассмотрим ещё один интересный пример пациента который обратился к нам с диагнозом болезнь Келлера 2.
Остеохондропатия может развиться и на фоне травмы. В этом случае пациентка Л.25 лет ударилась 2 пальцем стопы о камень. В большинстве случаев при таком типе травмы происходит перелом основной фаланги пальца, однако в редких случаях возможен и вдавленный перелом головки плюсневой кости. Развивающиеся за этим изменения по своей клинике соответствуют болезни Фрайберга (или болезни Келлера 2).
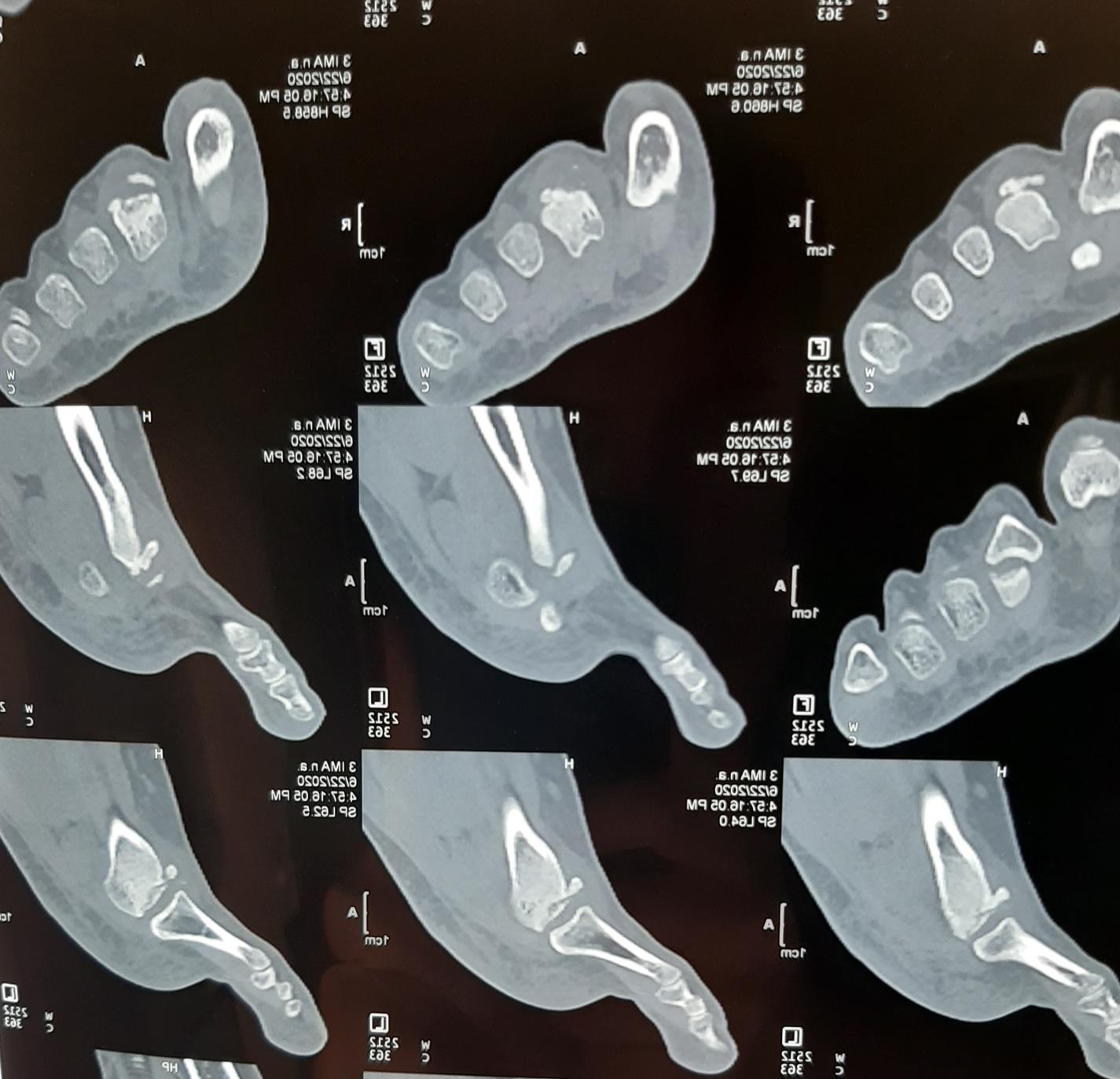
На МСКТ выполненной в ходе предоперационного планирования хорошо виден как вдавленный участок головки, так и экзостоз на её тыльной поверхности.
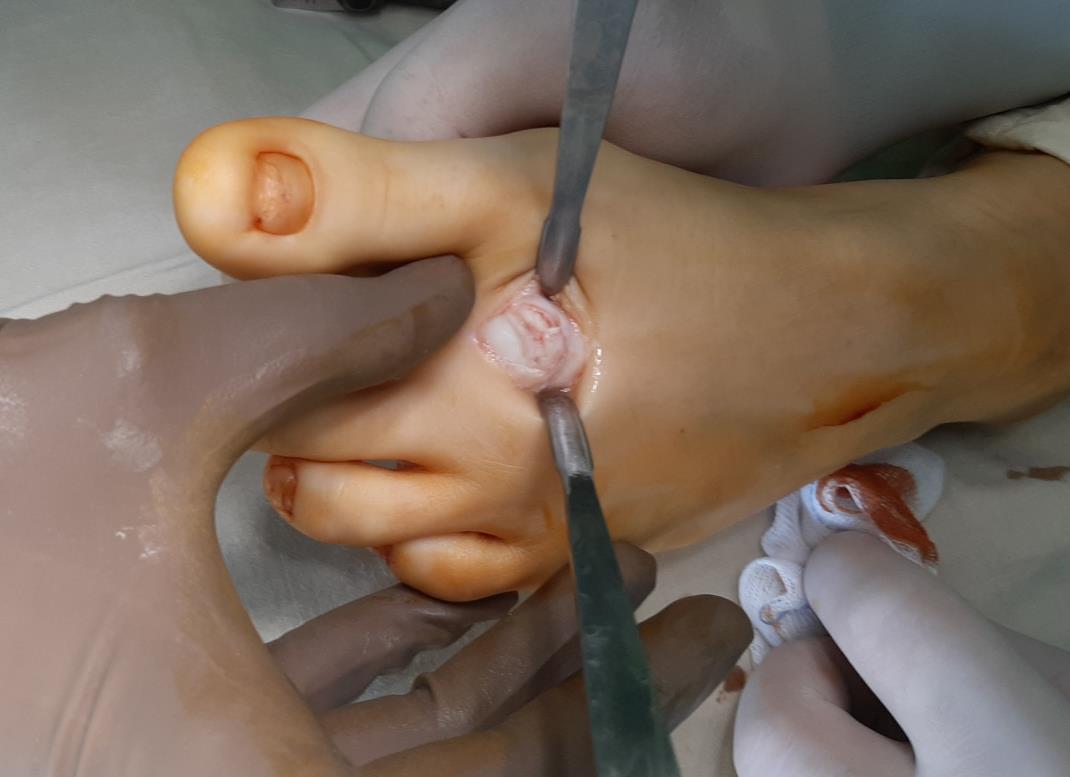
Выполнен доступ по тыльной поверхности 2 плюсне-фалангового сустава. Визуализируется экзостоз, хрящ головки 2 плюсневой кости отслоен по тыльной поверхности.
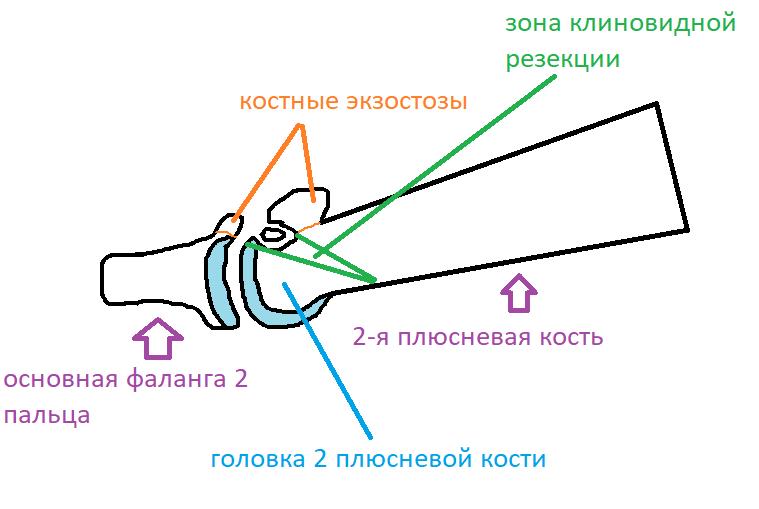
Первым этапом производится резекция экзостоза, удаление разрастаний синовиальной оболочки сустава. Уже после этого движения в суставе становятся более свободными. Но учитывая наличие дефекта хрящевой ткани по тыльной поверхности головки целесообразно проведение клиновидной резекции по типу Weil с небольшим укорочением и поднятием головки, чтобы не повреждённый суставной хрящ оказался на тыльной поверхности и обеспечивал нормальное скольжение.
После проведения клиновидной резекции производится фиксация остеотомии при помощи винта с двойной резьбой типа Герберта диаметром 3,5 мм. Данный тип фиксатора обеспечивает стабильную фиксацию отломков и в дальнейшем не требует удаления.
Отслоенный хрящ фиксируется трансоссальными швами, для обеспечения возможности его приростания обратно к кости.
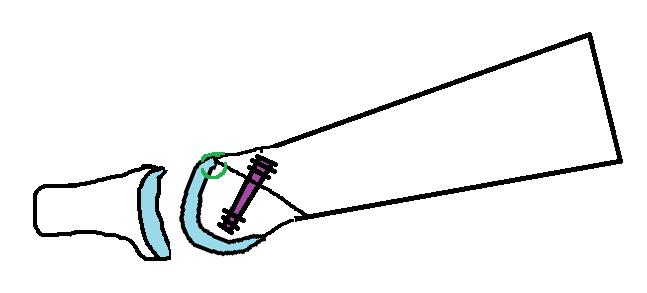
Ниже приведен схематичный результат выполненной операции.
После операции производится оценка амплитуды движения.
Технически возможно полное восстановление амплитуды движений. В послеоперационном периоде крайне важно сразу же начать разработку пассивной амплитуды движений. Первые 4 недели используется обувь с разгрузкой переднего отдела – ботинки Барука. Полная нагрузка, включая занятия спортом разрешается через 12 недель после операции.
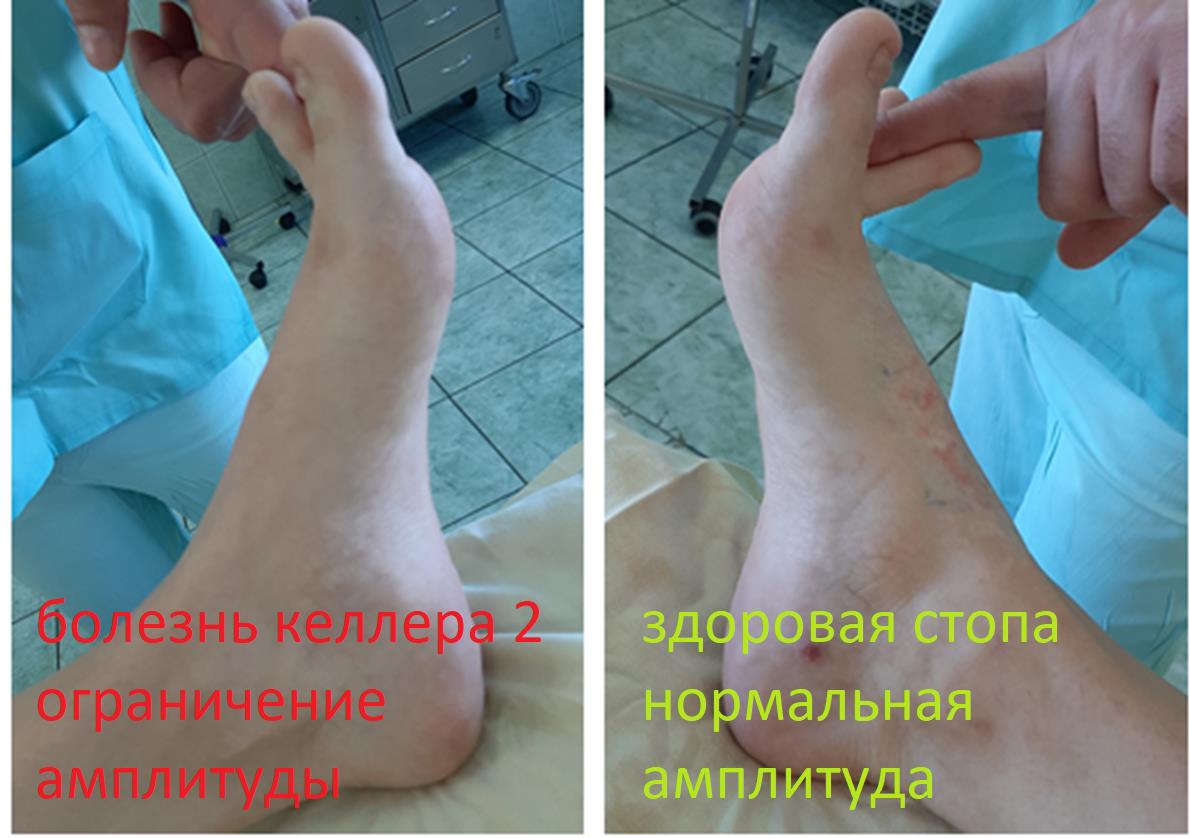
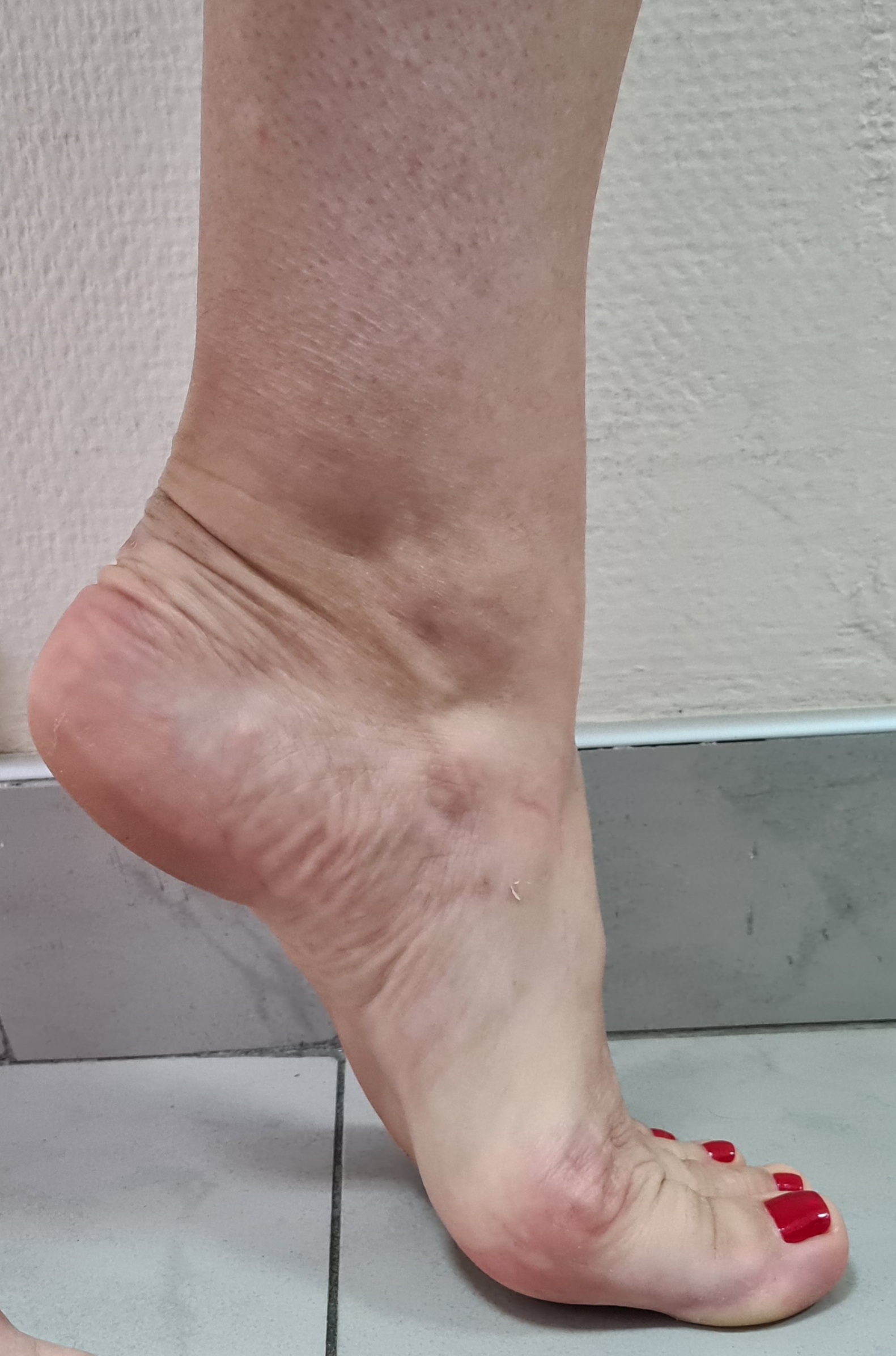
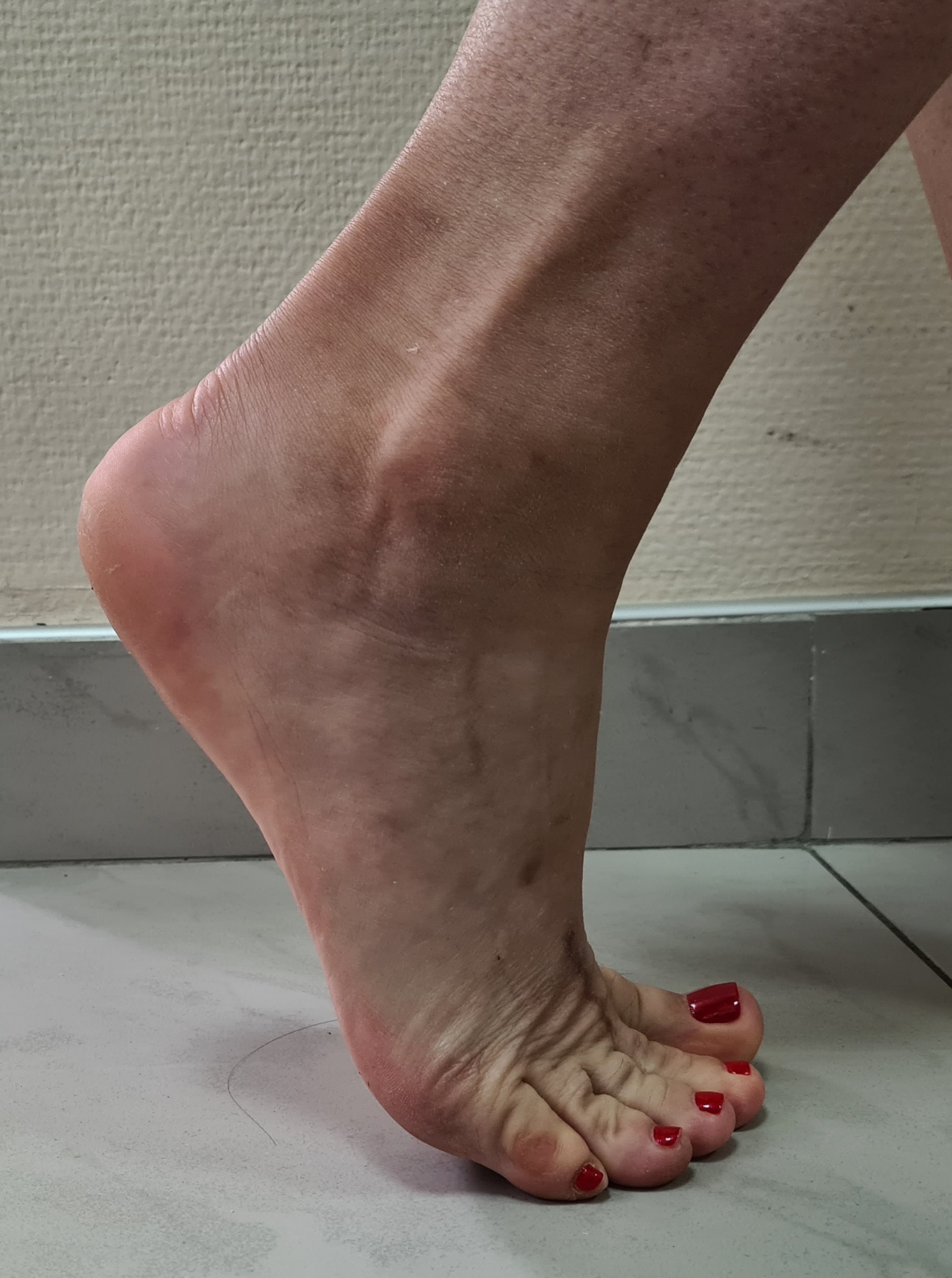
Клинический пример функционального результата у пациентки с двухсторонней болезнью Келлера 2, 2 плюсневой кости на левой стопе, и 2-3 плюсневых костей на правой стопе. Оценка амплитуды движений через 12 недель после операции.
Пациентка вернулась к занятиям в спортзале, и снова с лёгкостью выполняет выпады, приседания, отжимания. Также возобновила длительные пешие прогулки (более 10 км)
Такой хороший функциональный результат не был бы возможен без хирургического лечения и строгого соблюдения реабилитационного протокола. Пациентка была настроена на результат, каждый день занималась лечебной физкультурой, и в итоге полностью восстановила амплитуду тыльного сгибания пальцев.
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед