болезнь крона что это такое последствия фото
Болезнь Крона — редкое и очень опасное заболевание
Андрей Леонидович
Провизор
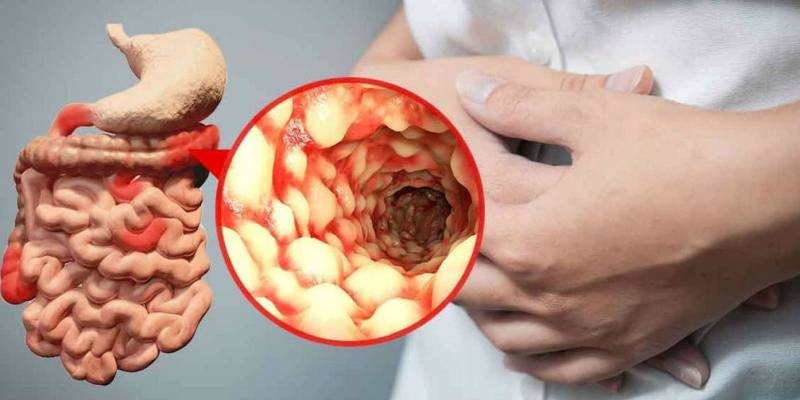
Хронический воспалительный процесс в кишечнике, протекающий преимущественно в его подвздошной, дистальной и толстой области это болезнь Крона. Также недуг может поражать и другие отделы ЖКТ. Симптоматика заболевания сопровождается болевыми ощущениями в области живота и диареей. Болезнь Крона может спровоцировать абсцессы, развитие свищей, даже кишечную непроходимость.
Кроме того, у болезни Крона есть и внекишечные симптомы — например, артрит. Поэтому точный диагноз поставить довольно сложно и в большинстве случаев требуется инструментальная диагностика по типу колоноскопии. Разберемся, какие еще симптомы есть у этого недуга, как его диагностировать и вылечить.
Кишечные и некишечные симптомы болезни Крона
Симптомы болезни Крона
Гастроэнтерологи, терапевты и проктологи выделяют 2 основных проявления недуга:
Некоторые пациенты с болезнью Крона могут иметь острый живот и симптоматику, напоминающую воспаление аппендикса. У порядка 35% пациентов недуг сопровождается образованием трещин и фистул (кстати, именно из-за них люди чаще всего обращаются к доктору).
Если речь идет о ребенке, у него при болезни Крона будут преобладать именно внекишечные симптомы:
При этом болей в области живота может не быть совсем.
Диагностика болезни Крона
Диагностика заболевания
После обращения к доктору, он соберет анамнез, задаст уточняющие вопросы касаемо состояния пациента, после чего отправит на инструментальную диагностику, чтобы точно подтвердить или опровергнуть диагноз.
Наиболее информативными инструментальными диагностическими методами при болезни Крона считаются:
В процессе проведения таких исследований можно определить кишечные непроходимости, фистулы, абсцессы, а также причины острого живота (например, исключить или подтвердить воспаление аппендикса).
УЗИ при подозрении на болезнь Крона проводится редко, так как этот метод не позволяет полноценно оценить состояния кишечника. Но, он помогает исключить гинекологические заболевания с похожей симптоматикой.
Лечение болезни Крона
Если у пациента была диагностирована болезнь Крона, обычно врачи назначают ему прием противодиарейных или спазмолитических препаратов. Это симптоматическое лечение, позволяющее значительно улучшить состояние больного. Но, если речь идет об осложнениях (например, развития острого колита на фоне болезни Крона, который может перерасти в токсический), врач может выписать более «серьезные» препараты, которые предотвратят раздражение анального канала.
Диагностика и диета при болезни Крона
Также при лечении заболевания пациенту назначается специальная диета. Она не очень «строгая», но подразумевает полное исключение из рациона острых продуктов и специй, который могут спровоцировать раздражение кишечника. Также, все принимаемые в пищу продукты должны иметь комнатную температуру, а ежедневный рацион питания нужно разделить на 5-6-разовый прием пищи.
Среди продуктов, которые есть запрещено:
Осложнения болезни Крона
Если медикаментозная терапия болезни Крона не дает положительных результатов, пациенту может быть назначено хирургическое вмешательство. Но если прогноз благоприятный, то обычно врачи выписывают пациентам такие лекарства:
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
Болезнь крона симптомы и лечение ВЗК кишечника
Под аббревиатурой ВЗК, воспалительные заболевания кишечника, скрываются хронические недуги, имеющие различный характер, но один общий симптом — воспаление стенки кишечника. Причина их появления, к сожалению, пока не выяснена, но распространенность ВЗК во всем мире растет очень быстро. Причем болеют не только люди категории 50+, но и 20–30–летняя молодежь, и даже дети, начиная с 4–5–летнего возраста. Заболевания в равной степени поражают как сторонников активного образа жизни, так и приверженцев здорового питания, придерживающихся диеты с повышенным содержанием клетчатки.
Чем опасно воспаление стенок кишечника?
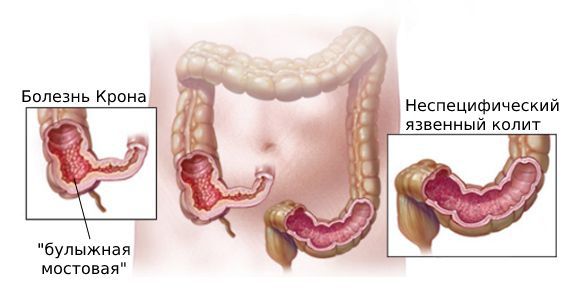
В последнее время количество россиян с диагностированным ВЗК в среднем ежегодно увеличивается на 10–12%. Чаще всего жители современных мегаполисов страдают от неспецифического язвенного колита и болезни Крона. В первом случае поражается слизистая оболочка толстой кишки, а во втором — окончание тонкой и начало толстой кишки. Воспаление приводит к образованию кровоточащих язв и быстро прогрессирует, при отсутствии диагностики и лечения приводя к необратимым повреждениям тканей.
Даже на начальной стадии заболевания кишечника проявляются неприятными признаками, заметно снижающими качество жизни.
ВЗК у детей: под угрозой — рост и развитие организма
Язвенный колит у детей может проявиться даже в возрасте до года и очень быстро привести к тотальному поражению толстой кишки. При отсутствии лечения болезнь может обернуться серьезным нарушением физиологичного процесса развития детского организма: задержкой роста или отставанием в физическом развитии. Если эндокринная патология при этом не выявляется, хороший детский врач педиатр обязательно назначит ребенку диагностику ЖКТ. Кроме того, и у малышей и у школьников такая патология вызывает серьезные психологические проблемы.
Симптомы заболеваний кишечника: когда нужно обратиться к врачу?
Заболевание часто проявляется интимными признаками, с которыми основная масса больных пытается бороться самостоятельно, не торопясь на платный прием к проктологу или гастроэнтерологу. Кроме того, воспаление кишечника часто сопровождается «маскирующими» симптомами: например, только стоматитом, как при болезни Крона, или только воспалением вокруг ануса — перианальным дерматитом, или поражениями глаз или суставов. Поэтому больной часто попадает к врачу уже с тяжелой формой, когда путь к выздоровлению оказывается и более продолжительным, и более затратным финансово.
Насторожить любого человека должны следующие признаки:
Вероятность поражения толстой и тонкой кишки повышена у людей, регулярно и в больших количествах употребляющих темные сорта мяса и продуктов его переработки (сосиски, колбаса, ветчина, бекон и пр.). Но следует знать, что и приверженность диете с преобладанием овощей, фруктов, продуктов питания, приготовленных из цельного зерна, панацеей не является.
Определенную роль играет генетический фактор: склонность к воспалению кишечника может передаваться по наследству. Среди болеющих преобладают люди, злоупотребляющие курением. Также имеют значение недостаток в организме витамина D, частый и бесконтрольный самостоятельный прием жаропонижающих фармпрепаратов.
Прием проктолога в Москве рекомендован не только людям с неустойчивым стулом. Чтобы не полнить армию больных колоректальным раком, даже здоровый в целом человек после 45 лет должен с профилактической целью посещать врача не реже чем раз в пять лет. Отсутствие видимых признаков воспаления не исключает возможности скрытого протекания заболевания. Выявленные на ранней стадии симптомы рака кишечника позволяют медикам спасти пациента и добиться стойкой ремиссии.
Как диагностируют воспалительные заболевания и рак кишечника?
Специалисты многопрофильной клиники «Трит» владеют всеми методиками, позволяющими выявить даже самые мелкие изменения слизистой кишечника.
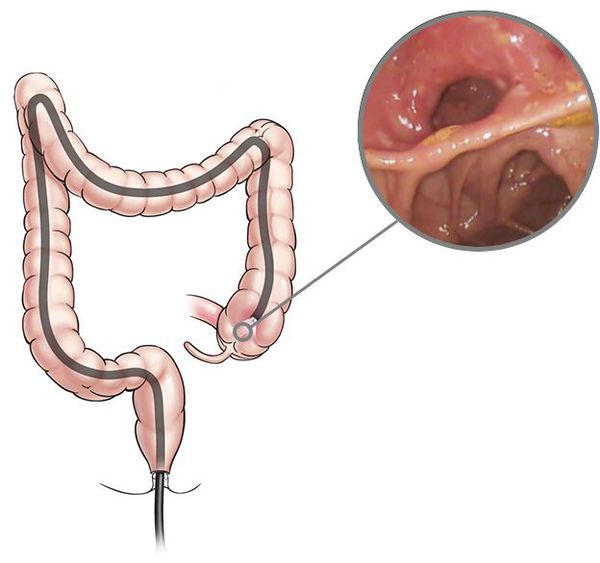
«Золотой стандарт» исследования — это современная эндоскопическая методика, колоноскопия кишечника под наркозом. При наличии у пациента внекишечных проявлений заболевания к диагностике привлекаются и врачи соответствующих специальностей — окулист, дерматолог или ревматолог.
Колоноскопия кишечника: оправданы ли опасения пациентов?
Диагностированный на ранней стадии недуг создает меньше всего проблем заболевшему. Поэтому высокоинформативная скрининговая колоноскопия входит в государственные программы борьбы с раком кишечника в США, Израиле и европейских государствах. Граждан развитых стран постоянно информируют о необходимости регулярных обследований для профилактики и ранней диагностики колоректального рака.
Специфика проведения столь интимной процедуры вызывает не самые положительные эмоции у россиян. Боль является основным сдерживающим фактором даже для тех людей, которые полностью осознают необходимость проведения обследования. Но разве можно сравнить возникающие при колоноскопии ощущения с теми мучениями, которые испытывают пациенты, страдающие от уже развившейся онкологии!
Следует понимать, что щадящая технология диагностики, которую можно пройти под наркозом, позволит в дальнейшем избежать опасных симптомов, пугающих диагнозов и проведения солидного комплекса диагностических процедур.
Преимущества эндоскопического обследования в платной клинике
Колоноскопия под наркозом проводится после соответствующей подготовки — соблюдения особой диеты и полного очищения кишечника при помощи сильнодействующих слабительных препаратов.
Будьте внимательны к своему здоровью! Если внезапно проявившиеся проблемы с кишечником не проходят в течение 2–3 недель, обратитесь за консультацией к специалисту.
Болезнь Крона — симптомы, лечение у взрослых и детей
Болезнь Крона относится к нарушениям, затрагивающим органы ЖКТ. Заболевание имеет хронический характер. Протекает с разнообразными симптомами, часто провоцирует местные и системные осложнения. Другие названия болезни: гранулематозный энтерит, регионарный энтерит.
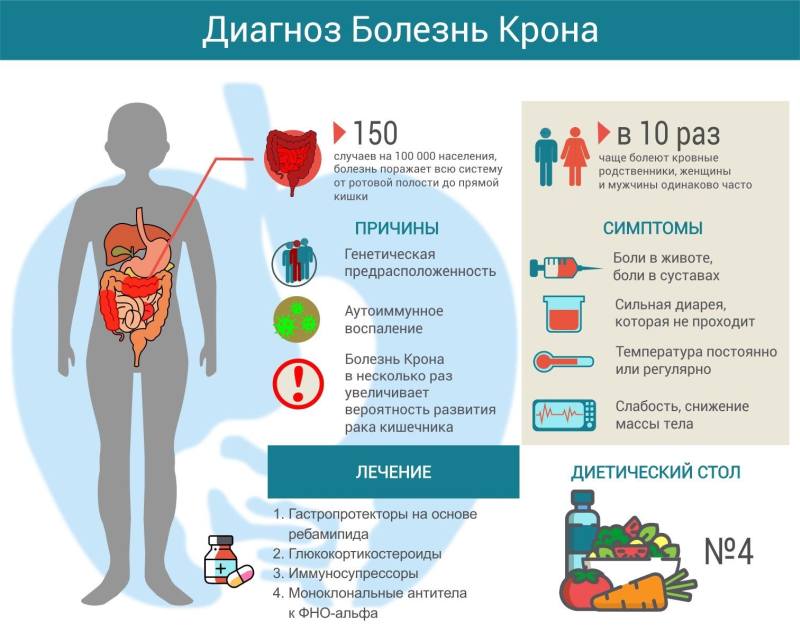
Патология способна развиваться в любом возрасте. Преимущественно нарушение диагностируют у пациентов 20-40 лет. Реже болезнь Крона поражает пожилых пациентов старше 50 лет. Средняя распространенность заболевания составляет 130-200 случаев на 100 000 человек.
Болезнь Крона провоцирует хронический воспалительный процесс желудочно-кишечного тракта. Патология способна поражать все отделы ЖКТ, начиная ротовой полостью и заканчивая анусом.
Точные причины развития заболевания остаются неизвестными. Современная медицина выделяет несколько факторов, способных спровоцировать болезнь Крона. Среди основных:
Статистика сообщает, что патология чаще обнаруживается у представителей европеоидной расы. В группу риска входят люди в возрасте от 15 до 35 лет. Также к ней относятся лица, имеющие вредные привычки (в первую очередь, активные курильщики), подверженные постоянным стрессам, перенесшие хирургическое вмешательство по удалению аппендикса. В некоторых случаях развитие болезни провоцируется длительным приемом нестероидных противовоспалительных средств, способных вызывать воспалительный процесс в кишечнике.
Существует несколько классификаций болезни Крона. В зависимости от тяжести клинических проявлений, заболевание может протекать в разных формах:
С учетом области, где наблюдается развитие патологического процесса, различают энтерит (илеит), вызывающий воспаление подвздошной кишки, энтероколит (илеоколит), сопровождающийся воспалением тонкого и толстого отделов, колит, затрагивающий слизистую оболочку толстой кишки. Также могут воспаляться верхние отделы ЖКТ (желудок, пищевод, 12-перстная кишка).
Если в организме больного обнаруживается пораженный участок, протяженность которого не превышает 30 см, говорят о локализованной форме болезни. Если воспаляется область, достигающая 100 см или более, фиксируется распространенный вариант заболевания.
Характер течения позволяет различать острую и хроническую патологию. При острой разновидности проявляются выраженные симптомы, заболевание принимает непрерывное течение или переходит в ремиссию. Хроническая (рецидивирующая) болезнь Крона протекает с периодически возникающими периодами обострения.
Как правило, клиническая картина возникает постепенно. Иногда симптоматика болезни Крона проявляется внезапно, без каких-либо предпосылок.
Наиболее яркие проявления присутствуют в острой стадии развития патологии. К основным симптомам принадлежат:
Примерно у 20-40 % пациентов болезнь Крона сопровождается и другими проявлениями (внекишечными). К ним принадлежат анемия, тромбофилия, артрит, остеопороз, миокардит, плеврит. У некоторых больных возникают патологии со стороны органов зрения (увеит, эписклерит). Реже поражаются кожные покровы (происходит развитие узловой эритемы, гангренозной пиодермии). У детей может наблюдаться задержка роста или полового развития.
После наступления ремиссии клиническая картина становится менее выраженной либо полностью отсутствуют. Описанные симптомы могут развиваться с длительными интервалами, достигающими нескольких недель или месяцев.
Для болезни Крона характерно развитие многих осложнений:
Некоторые из вероятных осложнений способны угрожать жизни пациента. К ним относят непроходимость кишечника, онкология толстой кишки. При непроходимости поражается вся толща стенок кишечника, образуются рубцы, препятствующие прохождению пищевых масс. При таком состоянии требуется экстренное хирургическое вмешательство. Риск возникновения рака присутствует на фоне постоянного негативного воздействия на толстую кишку.
Диагностика и лечение
Пациентам с болезнью Крона показано развернутое обследование. При таком нарушении проводятся следующие диагностические процедуры:
Дифференциальная диагностика позволяет установить отличия между болезнью Крона и синдромом раздраженного кишечника, острым аппендицитом, язвенным и инфекционным колитом, раком кишечника.
Лечение предусматривает применение фармакологических препаратов или проведение операции. На сегодняшний день не существует лекарств, предназначенных непосредственно для борьбы с таким заболеванием. Медикаментозная терапия, призванная облегчить протекание патологии, состоит в использовании стероидных препаратов, глюкокортикостероидных средств, антибиотиков, иммуносупрессоров. Сопутствующее лечение часто предусматривает применение препаратов железа, средств для профилактики анемии и остеопороза, поливитаминных комплексов. Дополнительно может назначаться жидкая диета (энтеральное питание).
Хирургическое вмешательство показано при недостаточной эффективности лекарственного курса. Во время операции удаляется фрагмент пораженного кишечника. В тяжелых случаях требуется илеостомия. Процедура подразумевает установку илеостомы — искусственного выходного отверстия из конечного отдела тонкого кишечника.
Что такое болезнь Крона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Магомедов С. М., проктолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Синонимы заболевания: гранулематозный энтерит, регионарный энтерит, трансмуральный илеит, регионарно-терминальный илеит.
Частые проявления болезни Крона: боли в животе, хроническая диарея с выделением слизи и прожилок крови или без них.
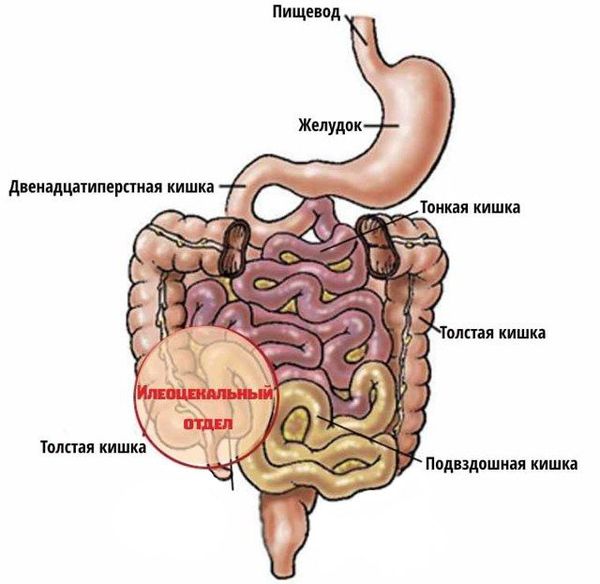
Заболевание относится к группе воспалительных заболеваний кишечника и наряду с неспецифическим язвенным колитом способно поражать все отделы желудочно-кишечного тракта: от полости рта до ануса. Илеоцекальный отдел (место перехода тонкой кишки в толстую) — наиболее излюбленная локализация болезни Крона. При поражении этой области симптомы заболевания схожи с проявлениями острого аппендицита, что затрудняет постановку диагноза в экстренных случаях.
Распространённость болезни Крона
Причины болезни Крона
Точные причины развития болезни Крона до сих пор неизвестны. Существуют гипотезы, которые частично объясняет пусковые механизмы болезни:
Все эти гипотезы свидетельствует о том, что этиология болезни Крона многофакторна, но некоторые аспекты до сих пор остаются неясными.
Факторы риска
Симптомы болезни Крона
Распределение поражения органов ЖКТ у пациентов с болезнью Крона, согласно Монреальской классификации:
Клиническая картина заболевания
Проявления заболевания различаются в зависимости от сегмента поражения.
В большинстве случаев пациенты отмечают следующие симптомы:
Внекишечные проявления терминального илеита встречаются примерно у 20-40 % больных, их появление зависит от активности заболевания.
В некишечные проявления болезни Крона
Анемия — самое распространённое заболевание, сопутствующее болезни Крона. Главным образом она вызвана дефицитом железа из-за хронического воспаления, реже — в результате кишечного кровотечения или недостатка витамина В12.
Вторыми наиболее часто поражаемыми тканями при болезни Крона являются суставы. Поражение глаз отмечается в 2-13 %, кожи — в 2-15 %. Склерозирующий холангит обычно возникает только у пациентов с колитом Крона. Панкреатитом страдает до 4 % больных, но зачастую заболевание является побочным эффектом медикаментозного лечения и холецистолитиаза (камней в желчном пузыре).
Патогенез болезни Крона
Причины болезни Крона неизвестны, его проявления разнообразны (возможно поражение всех отделов желудочно-кишечного тракта и других органов), поэтому патогенез заболевания остаётся малоизученным.
Поражения при болезни Крона носят системный характер. Причинные факторы приводят к ненормальной защитной реакции организма — важную роль в этом играет генетическая предрасположенность к «поломкам» иммунной системы. Патогенез болезни Крона объясняется развитием аутоагрессии, т. е. повреждения собственных клеток организма иммунной системой, что позволяет отнести болезнь Крона к аутоиммунным заболеваниям.
Описанные патофизиологические процессы приводят к повреждению тканей и органов разной степени тяжести: от незначительных, не нарушающих общее состояние, до выраженных — «молниеносных проявлений», угрожающих жизни, даже несмотря на проводимую комплексную терапию.
Классификация и стадии развития болезни Крона
Существует множество классификаций заболевания, но ни одна из них не отвечает потребностям врачей в «сортировке» клинико-патологических процессов и подборе лечения Ниже приведены несколько классификаций болезни Крона.
Классификация М. Х. Левитана и др., 1974
По локализации патологического процесса:
По тяжести клинических проявлений:
По течению болезни:
Венская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
По х арактеру течения:
Монреальская классификация болезни Крона
По возрасту к моменту установления диагноза:
По локализации процесса:
По характеру течения:
Осложнения болезни Крона
Болезнь Крона осложняется разнообразными патологическими состояниями, каждое из которых без своевременного лечения может привести к летальному исходу.
Осложнения, требующие срочного оперативного лечения:
Не требующие срочного оперативного лечения:
Диагностика болезни Крона
Диагноз ставится на основе клинической картины, течения заболевания и диагностических методов: лабораторного обследования, эндоскопии, гистологии и рентгенологии.
Лабораторные исследования
Первичное лабораторное обследование, помимо стандартных анализов (общих анализов крови и мочи), включает определение маркеров воспаления. В первую очередь оценивают уровень С-реактивного белка — показателя повреждения тканей при воспалении.
Фекальный кальпротектин и лактоферрин исследуют для различения воспаления от функциональных жалоб, так как эти белки являются маркерами воспаления кишечника. Кальпротектин в большинстве случаев помогает отличить воспалительное заболевание кишечника от синдрома раздражённого кишечника. Однако эти тесты не специфичны для болезни Крона, поэтому применяются в основном при наблюдении за пациентами во время и после лечения.
Альбумин — параметр, характеризующий соотношение мышечной и жировой массы, его определение особенно важно в предоперационном периоде, поскольку низкая концентрация связана с более высоким риском осложнений.
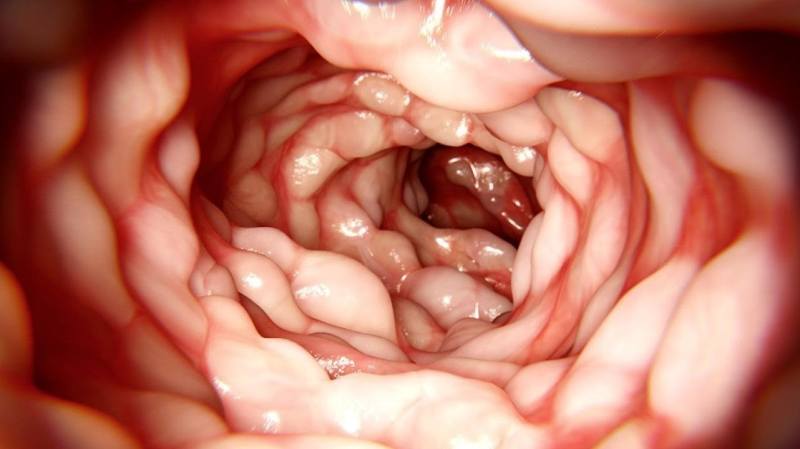
Эндоскопия
Для установления диагноза проводят илеоколоноскопию и мультифокальную биопсию из терминальной подвздошной кишки и каждого сегмента толстой кишки. При илеоколоноскопии врач осматривает прямую, сигмовидную и ободочную кишки, образующие толстую кишку, а также подвздошную кишку.
Лучевые методы исследования
Ультразвуковое исследование показано при острых состояниях, а также для выявления свищей, стенозов, абсцессов и для контроля воспаления кишечника во время лечения.
Обычную рентгенограмму применяют в экстренных ситуациях, например при непроходимости и перфорации кишечника.
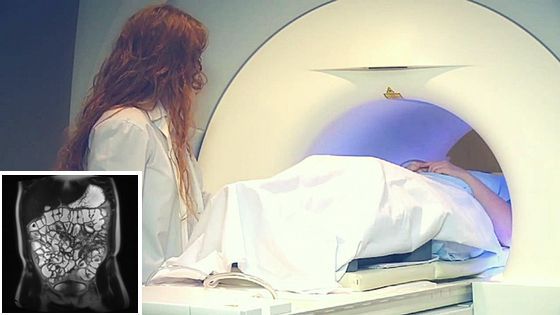
Магнитно-резонансная томография (МРТ) и КТ-энтерография (компьютерная томография) при болезни Крона с высокой точностью выявляют поражения кишечника и осложнения, такие как свищи и абсцессы. МРТ и КТ проводятся во время первичного обследования при высоком подозрении на болезнь Крона.
При проведении МРТ отсутствует воздействие радиоактивного излучения, поэтому она предпочтительнее КТ.
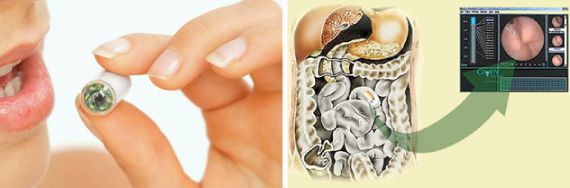
В редких ситуациях, когда стандартные методы визуализации неинформативны, для уточнения используется капсульная эндоскопия.
Двухбаллонная энтероскопия показана только в тех случаях, когда требуется биопсия (например, для исключения злокачественных новообразований), или при проведении терапевтических процедур, например при расширении стеноза.
МРТ — основной метод при перианальных поражениях. Альтернативой МРТ является эндосонография, но её применяют реже из-за анального стеноза, ограничивающего доступ, и болевых ощущений, особенно при тяжёлых перианальных поражениях.
Дифференциальная диагностика
Основные диагнозы, с которыми необходимо различать болезнь Крона: синдром раздражённого кишечника, язвенный и инфекционный колиты.
При острой боли в нижней части живота наиболее важные дифференциальные диагнозы — острый аппендицит и инфекционное заболевание иерсиниоз (псевдотуберкулёз).
Гранулематозные хронические воспаления кишечника могут быть вызваны системным воспалительным заболеванием саркоидозом или туберкулёзом. Злокачественные лимфомы и рак тонкой кишки иногда приводят к развитию стеноза тонкой кишки и формированию конгломератов кишечных петель — эти диагнозы также следует дифференцировать с болезнью Крона.
Лечение болезни Крона
Лечение при болезни Крона преимущественно консервативное. Однако иногда потребуется хирургическое вмешательство, например при изолированном коротко-сегментарном илеоцекальном воспалении или в экстренных ситуациях.
Терапия первой линии:
Из-за побочных эффектов и неэффективности в поддержании ремиссии стероиды не применяют длительно.