Что такое недифференцируемые бласты
Что такое недифференцируемые бласты
Определение типа бластных клеток и соответственно варианта острого нелимфобластного лейкоза (ОНЛЛ) базируется на комплексной характеристике морфологических, цитохимических и иммунофенотипических особенностей лейкемических элементов.
К морфологическим критериям характеристики бластов относятся размер клеток (соотношение макро-, мезо- и микроформ), форма ядер (округлая, складчатая, моноцитоидная), наличие зернистости и/или палочек Ауэра, ядерно-цитоплазматическое отношение (высокое, умеренное или низкое). Именно на основании морфологических признаков лейкемические миелобласты и монобласты разделяются на клетки с наличием или отсутствием признаков созревания.
Цитохимическими маркерами бластов гранулоцитарного ряда служат пероксидаза, липиды, выявляемые Суданом черным В, и ASD-хлорацетатэстераза. Содержание этих маркеров в миелобластах значительно варьирует, иногда выявляется только один из них. В случае сомнительного ответа необходимо обязательно проводить две цитохимические реакции — на пероксидазу и липиды, чтобы избежать возможной ошибки.
Активность ASD-хлорацетатэстеразы существенно ниже, чем пероксидазы, поэтому определение этого фермента представляет меньшую диагностическую ценность. Низкая активность пероксидазы в миелобластах является плохим прогностическим признаком.
Признаки бластов при различных вариантах острого нелимфобластного лейкоза (ОНЛЛ) 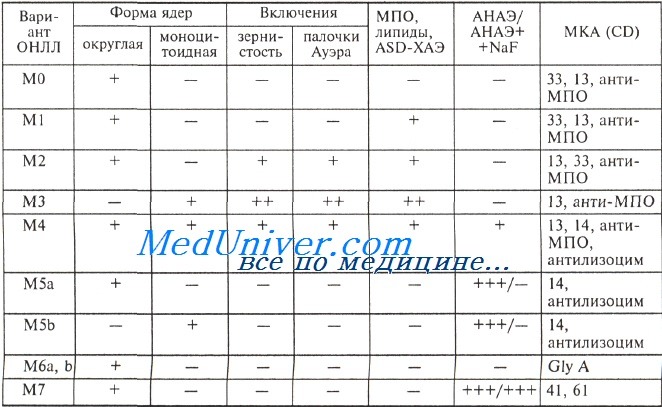
Исследование а-нафтилацетатэстеразы играет главную роль в диагностике монобластов М5a и М5b. Этот фермент обнаруживается в большинстве гемопоэтических клеток, однако его изоформа, подавляемая фторидом натрия, характерна только для клеток моноцитарно-макрофагальной линии. При определении неспецифической эстеразы с равным успехом используют различные субстраты: а-нафтилацетат, бутират, AS-хлорацетат и др. Диагностическая ценность их близка.
Активность фермента в монобластах без созревания и с созреванием, как правило, одинаково высокая. В то же время, используя панель различных субстратов для неспецифической эстеразы, можно проводить предположительную дифференциальную диагностику моно-бластных и мегакариобластных лейкозов до иммуно-фенотипирования.
Определенное диагностическое значение имеет результат PAS-реакции, так как особенностью большинства бластов миелоидного ряда является диффузное расположение PAS-положительного материала в отличие от лимфобластов, для которых характерно расположение продукта реакции в виде гранул. Результаты этого исследования помогают различать МО ОНЛЛ и ОЛЛ. В отдельных случаях в миелобластах типа МО и эритробластах PAS-положительное вещество может иметь форму гранул.
Различные типы бластных клеток при остром нелимфобластном лейкозе (ОНЛЛ) отличаются по антигенной структуре их мембран. Для клеток гранулоцитарной линии характерна экспрессия антигенов CD33, CD13, они реагируют с МКА к пероксидазе. Бласты моноцитарной линии взаимодействуют с МКА к лизоциму. Для эритроидных клеток характерно наличие молекул гликофорина А, для мегакариоцитов — CD41 и CD61.
Иммунологические данные не позволяют провести дифференциальный диагноз типов бластов гранулоцитарной линии, однако использование данных иммунофенотипирования имеет принципиальное значение для диагностики вариантов М0, М6 и М7, поскольку морфологические и цитохимические показатели этих клеток не позволяют установить тип бластов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое недифференцируемые бласты
Острые лейкозы – это самые опасные и стремительные болезни крови. При острых лейкозах происходит поломка на уровне самых молодых клеток крови, клеток-предшественников, клеток-бластов, которые являются одним из подвидов белых кровных телец, лейкоцитов. Слово бласт происходит от слова blastos, что по-гречески означает «росток, зародыш, побег». Бласты – это быстро растущие клетки. Здоровая бластная клетка со временем развивается в какую-либо полезную клетку крови. В норме число бластов не превышает 1% от всех клеток костного мозга. В кровь они почти никогда не выходят. Если человеку срочно понадобилось большое число каких-нибудь клеток крови (например, лейкоцитов при тяжелой инфекции), то бластов организм может вырабатывать и больше, но все же их относительное число редко превышает 10%.
Бласты, которые размножаются при остром лейкозе, другие. Их можно сравнить с хулиганами-тунеядцами в человеческом обществе, потому что они не работают, питаются запасами организма и вместо собственного развития в полезные клетки быстро плодят себе подобных. Лейкозные бласты вытесняют здоровые клетки крови из их дома внутри костей и поселяются там сами. Из-за этого нарушается процесс обновления нормальной крови, начинается ее дефицит: быстро снижается гемоглобин, тромбоциты, здоровые лейкоциты. Пациент начинает слабеть, могут появиться самопроизвольные кровотечения и высокая температура. В анализе крови врач видит снижение гемоглобина и тромбоцитов и резкое повышение лейкоцитов за счет опухолевых клеток-бластов. Больше всего опухолевых клеток в костном мозге.
Принципиально врачи выделяют два типа бластов: лимфобласты и миелобласты. В зависимости от типа бластов и лейкозы бывают лимфобластные и миелобластные (нелимфобластные). Это зависит от того, в начале какого из двух путей развития клетки крови произошла авария.
В норме из здоровых лимфобластов (клеток-предщественников) образуются высокоспециализированные клетки иммунной системы В- и Т- лимфоциты. Задачи В- и Т-клеток можно сравнить с задачами войск специального назначения, которые действуют точно и эффективно. Из миелобластов в дальнейшем получаются остальные виды клеток: красные кровяные тельца, тромбоциты, гранулоциты. Красные кровяные тельца (эритроциты) – переносят кислород, тромбоциты отвечают за свертывание крови, если мы, например, поранились. Гранулоциты – «общевойсковая» часть иммунной системы, они действуют более массированными ударами.
Если произошла поломка, то нормальные клетки не созревают, а бласты остаются недоразвитыми. По внешнему виду бласта, а также с помощью проточной цитометрии можно определить, какая клетка могла бы из него получиться. Это важно для выбора лечения и понимания, насколько успешным будет лечение. Вид клеток-предшественников врачи обозначают в диагнозе, например: острый В-лимфобластный лейкоз (лейкоз из клеток-предшественников В-лимфоцитов), острый монобластный лейкоз (лейкоз из клеток-предшественников моноцитов) и т.д.
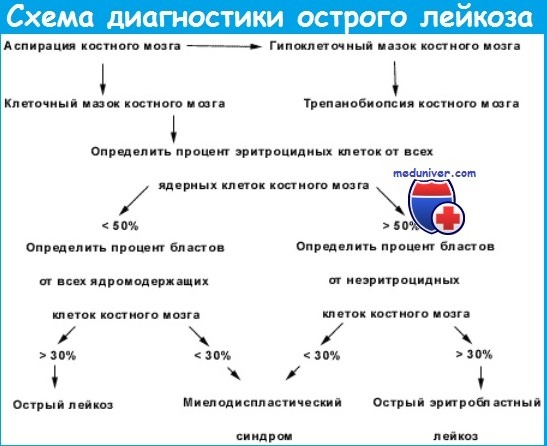
Диагноз «острый лейкоз» ставят, если выясняют, что бластов в костном мозге пациента более 20%. Чтобы понять, какой именно лейкоз у больного, делают проточную цитометрию бластов.
Острые лейкозы бывают очень разные. Лейкоз, например, может появиться «на ровном месте», то есть у человека, у которого никогда не было никаких болезней страшнее насморка. Такими лейкозами обычно болеют дети и молодые люди. У людей старшего возраста острые лейкозы, как правило, вторичны. Это значит, что в результате каких-то причин (химиотерапия по поводу других болезней, облучение или отравление некоторыми химическими веществами) может нарушиться кроветворение, то есть появляется так называемый миелодиспластический синдром (мы уже описывали его в других разделах нашего сайта). Последней ступенью миелодиспластического синдрома является вторичный острый лейкоз. Первичные лейкозы более агрессивны, чем вторичные, но все лейкозы лечат по единым принципам. Чтобы полностью вылечить пациента, часто необходимо сделать пересадку донорских стволовых клеток крови.
О некоторых типах острых лейкозов мы расскажем в этой главе:
Что такое недифференцируемые бласты
К категории таких лейкозов относятся острые лейкозы, при которых ни морфологические, ни цитохимические, ни иммунофенотипические методы не позволяют установить дифференцировку бластов по какой-либо линии гемопоэза (острый недифференцированный лейкоз), а также наблюдения, когда морфологические и/или иммунофенотипические данные свидетельствуют о наличии признаков созревания по двум линиям гемопоэза: миелоидной и лимфоидной или В- и Т-лимфоидной (острый билинейный и острый бифенотипический лейкозы).
При остром недифференцированном лейкозе морфологические и цитохимические показатели бластов не имеют каких-либо характерных особенностей. Клетки реагируют только с МКА к ранним предшественникам гемопоэза — стволово-клеточным CD34, содержат фермент терминальную дезоксинуклеотидилтрансферразу (TdT), а также экспрессируют антигены CD38 и гистосовместимости II класса HLA-DR.
Первая Европейская группа по иммунологической классификации лейкозов (EGIL) рекомендовала провести дальнейшие исследования этого недифференцированного варианта для доказательства миелоидной или лимфоидной направленности дифференцировки клеток. Предложено использовать широкую панель из 33 иммунологических маркеров. По мнению авторов, исследование бластных клеток должно проводиться в 2 этапа. Сначала необходимо изучить линейно-неспецифические антигены TdT, CD34, HLA-DR и установить В-, Т- и миелоидную линейную направленность.
Затем следует определить стадию дифференцировки лейкемических клеток. Для уточнения диагноза предлагается исследовать реаранжировку генов иммуноглобулинов и Т-клеточных рецепторов.
Случаи недифференцированного острого лейкоза иногда обозначают как стволово-клеточные. Установлено, что группа больных таким лейкозом гетерогенна по фенотипу бластов. Выделяют следующие иммуноподварианты этого острого лейкоза:
1. CD34+, HLA-DR-, CD38-;
2. CD34+, HLA-DR+, CD38
Особую группу составляют острые лейкозы, при которых клетки проявляют одновременно миелоидную и лимфоидную направленность дифференцировки. При этом могут определяться два субклона клеток, каждый из которых экспрессирует маркеры, характерные для какой-либо одной линии. Эти лейкозы получили название биклональных. В других случаях бласты коэкспрессируют одновременно антигены миелоидной и лимфоидной или В- либо Т-лимфоидной направленности. Этот вариант заболевания получил название бифенотипического острого лейкоза (BAL).
Для постановки диагноза бифенотипического лейкоза необходимо, чтобы позитивный результат наблюдался не менее чем с двумя МКА одной линии. Следует учесть, что некоторые антигены (Т-линейный CD7, CDla и В-линейный CD24) часто присутствуют на миелоидных клетках и не могут служить маркерами бифенотипа. В связи с трудностями трактовки результатов появилась необходимость унификации диагноза гибридного лейкоза. По системе BAL острый лейкоз считается бифенотипическим, если сумма клеток, имеющих миелоидные и лимфоидные маркеры, превышает 120. Наличие смешанной дифференцировки иногда обнаруживается только на молекулярно-биологическом уровне.
Показано, что при ОНЛЛ могут выявляться перестройки генов цепей иммуноглобулинов или генов Т-клеточного рецептора.
Бифенотипические лейкозы характеризуются высокой частотой цитогенетических аномалий. В трети случаев В-лимфоидной/миелоидной пролиферации определяется филадельфийская хромосома — t(9;22), в отдельных наблюдениях —1(4; 11 )(q21;q23) и аномалии llq23. У больных с Т-лимфоидным/миелоидным бифенотипическим лейкозом часто находят сложные аномалии кариотипа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое недифференцируемые бласты
Острые лейкозы – это самые опасные и стремительные болезни крови. При острых лейкозах происходит поломка на уровне самых молодых клеток крови, клеток-предшественников, клеток-бластов, которые являются одним из подвидов белых кровных телец, лейкоцитов. Слово бласт происходит от слова blastos, что по-гречески означает «росток, зародыш, побег». Бласты – это быстро растущие клетки. Здоровая бластная клетка со временем развивается в какую-либо полезную клетку крови. В норме число бластов не превышает 1% от всех клеток костного мозга. В кровь они почти никогда не выходят. Если человеку срочно понадобилось большое число каких-нибудь клеток крови (например, лейкоцитов при тяжелой инфекции), то бластов организм может вырабатывать и больше, но все же их относительное число редко превышает 10%.
Бласты, которые размножаются при остром лейкозе, другие. Их можно сравнить с хулиганами-тунеядцами в человеческом обществе, потому что они не работают, питаются запасами организма и вместо собственного развития в полезные клетки быстро плодят себе подобных. Лейкозные бласты вытесняют здоровые клетки крови из их дома внутри костей и поселяются там сами. Из-за этого нарушается процесс обновления нормальной крови, начинается ее дефицит: быстро снижается гемоглобин, тромбоциты, здоровые лейкоциты. Пациент начинает слабеть, могут появиться самопроизвольные кровотечения и высокая температура. В анализе крови врач видит снижение гемоглобина и тромбоцитов и резкое повышение лейкоцитов за счет опухолевых клеток-бластов. Больше всего опухолевых клеток в костном мозге.
Принципиально врачи выделяют два типа бластов: лимфобласты и миелобласты. В зависимости от типа бластов и лейкозы бывают лимфобластные и миелобластные (нелимфобластные). Это зависит от того, в начале какого из двух путей развития клетки крови произошла авария.
В норме из здоровых лимфобластов (клеток-предщественников) образуются высокоспециализированные клетки иммунной системы В- и Т- лимфоциты. Задачи В- и Т-клеток можно сравнить с задачами войск специального назначения, которые действуют точно и эффективно. Из миелобластов в дальнейшем получаются остальные виды клеток: красные кровяные тельца, тромбоциты, гранулоциты. Красные кровяные тельца (эритроциты) – переносят кислород, тромбоциты отвечают за свертывание крови, если мы, например, поранились. Гранулоциты – «общевойсковая» часть иммунной системы, они действуют более массированными ударами.
Если произошла поломка, то нормальные клетки не созревают, а бласты остаются недоразвитыми. По внешнему виду бласта, а также с помощью проточной цитометрии можно определить, какая клетка могла бы из него получиться. Это важно для выбора лечения и понимания, насколько успешным будет лечение. Вид клеток-предшественников врачи обозначают в диагнозе, например: острый В-лимфобластный лейкоз (лейкоз из клеток-предшественников В-лимфоцитов), острый монобластный лейкоз (лейкоз из клеток-предшественников моноцитов) и т.д.
Диагноз «острый лейкоз» ставят, если выясняют, что бластов в костном мозге пациента более 20%. Чтобы понять, какой именно лейкоз у больного, делают проточную цитометрию бластов.
Острые лейкозы бывают очень разные. Лейкоз, например, может появиться «на ровном месте», то есть у человека, у которого никогда не было никаких болезней страшнее насморка. Такими лейкозами обычно болеют дети и молодые люди. У людей старшего возраста острые лейкозы, как правило, вторичны. Это значит, что в результате каких-то причин (химиотерапия по поводу других болезней, облучение или отравление некоторыми химическими веществами) может нарушиться кроветворение, то есть появляется так называемый миелодиспластический синдром (мы уже описывали его в других разделах нашего сайта). Последней ступенью миелодиспластического синдрома является вторичный острый лейкоз. Первичные лейкозы более агрессивны, чем вторичные, но все лейкозы лечат по единым принципам. Чтобы полностью вылечить пациента, часто необходимо сделать пересадку донорских стволовых клеток крови.
О некоторых типах острых лейкозов мы расскажем в этой главе:
Публикации в СМИ
Лейкоз острый
Острый лейкоз — злокачественное заболевание кроветворной системы; морфологический субстрат — бластные клетки.
Частота. 13,2 случаев на 100 000 населения среди мужчин и 7,7 случаев на 100 000 населения среди женщин.
КЛАССИФИКАЦИЯ
FAB классификация (франко американо британская) основана на морфологии лейкемических клеток (строение ядра, соотношение размеров ядра и цитоплазмы) • Острый миелобластный (нелимфобластный) лейкоз (ОМЛ) •• М0 — без созревания клеток, миелогенная дифференцировка доказывается только иммунологически •• М1 — без созревания клеток •• М2 — ОМЛ с дифференцировкой клеток, •• М3 — промиелоцитарный •• М4 — миеломоноцитарный •• М5 — монобластный лейкоз •• М6 — эритролейкоз •• М7 — мегакариобластный лейкоз • Острый лимфобластный лейкоз (ОЛЛ): •• L1 — без дифференцировки клеток (морфологически гомогенные клетки) •• L2 — с дифференцировкой клеток (морфологически гетерогенная популяция клеток) •• L3 — беркеттоподобные лейкозы • Недифференцируемый лейкоз — к этой категории относят лейкозы, клетки которых невозможно идентифицировать как миелобластные или лимфобластные (ни химическими, ни иммунологическими методами) • Миелопоэтическая дисплазия •• Рефрактерная анемия без бластоза (в костном мозге бласты и промиелоциты
Код вставки на сайт
Лейкоз острый
Острый лейкоз — злокачественное заболевание кроветворной системы; морфологический субстрат — бластные клетки.
Частота. 13,2 случаев на 100 000 населения среди мужчин и 7,7 случаев на 100 000 населения среди женщин.
КЛАССИФИКАЦИЯ
FAB классификация (франко американо британская) основана на морфологии лейкемических клеток (строение ядра, соотношение размеров ядра и цитоплазмы) • Острый миелобластный (нелимфобластный) лейкоз (ОМЛ) •• М0 — без созревания клеток, миелогенная дифференцировка доказывается только иммунологически •• М1 — без созревания клеток •• М2 — ОМЛ с дифференцировкой клеток, •• М3 — промиелоцитарный •• М4 — миеломоноцитарный •• М5 — монобластный лейкоз •• М6 — эритролейкоз •• М7 — мегакариобластный лейкоз • Острый лимфобластный лейкоз (ОЛЛ): •• L1 — без дифференцировки клеток (морфологически гомогенные клетки) •• L2 — с дифференцировкой клеток (морфологически гетерогенная популяция клеток) •• L3 — беркеттоподобные лейкозы • Недифференцируемый лейкоз — к этой категории относят лейкозы, клетки которых невозможно идентифицировать как миелобластные или лимфобластные (ни химическими, ни иммунологическими методами) • Миелопоэтическая дисплазия •• Рефрактерная анемия без бластоза (в костном мозге бласты и промиелоциты Copy