Что такое неонатальный герпес
Герпетические инфекции у детей
Герпесвирусные инфекции (ГВИ) относятся к наиболее распространенным вирусным болезням человека. Инфицированность и заболеваемость ими каждый год возрастает. Во всех странах мира 60-90% населения инфицированы тем или иным герпесвирусом.
Этиология
Герпесвирусы в своем составе содержат двунитчатую ДНК, имеют глико-липопротеиновую оболочку. Размеры вирусных частиц от 120 до 220 нм.
На сегодня описано 8 типов герпесвирусов, которые выявлены у человека:
На основе биологических свойств вирусов сформированы 3 подсемейства герпесвирусов: (альфа-герпесвирусы, бетта-герпесвирусы и гамма-герпесвирусы). К a-герпесвирусам относятся HSV-1, HSV-2, VZV.
К бета-герпесвирусам относятся CMV, HHV-6, HHV-7. Они, как правило, медленно размножаются в клетках, вызывают увеличение пораженных клеток (цитомегалия), способны к персистенции, преимущественно в слюнных железах и почках, могут вызывать врожденные инфекции. К гамма-герпесвирусам относятся ЕBV и HHV-8.
Вирус простого герпеса 1 и 2 типов
Термин «герпетическая инфекция» (ГИ) обычно употребляется относительно заболеваний, которые вызываются HSV-1 и HSV-2. Источником HSV-инфекции являются больные люди различными формами заболевания, в том числе и латентной, а также вирусоносители.
HSV-1 передается воздушно-капельным и контактным путем. Попавший на кожу во время кашля, чихания вирус, находящийся в капельках слюны, выживает в течение часа. На влажных поверхностях (умывальник, ванна и прочее) он сохраняет жизнеспособность в течение 3-4 часов, что нередко является причиной вспышек заболеваний в детских дошкольных учреждениях. Заражение может осуществляться при поцелуях, а также через предметы обихода, которые инфицированы слюной больного или вирусоносителя. HSV-2 передается половым или вертикальным путем. При последнем инфицирование происходит во время родов (контакт с родовыми путями матери), трансплацентарно или через цервикальный канал в полости матки. В связи с тем, что при генерализации инфекции имеет место вирусемия, возможен также трансфузионный или парентеральный путь передачи HSV-2 инфекции. HSV-2 вызывает, как правило, генитальный и неонатальный герпес.
Наибольшая восприимчивость у детей к ГИ в возрасте от 5 месяцев до 3 лет. В зависимости от механизма заражения различают приобретенную и врожденную форму ГИ. Приобретенная ГИ может быть первичной и вторичной (рецидивирующая), локализованной и генерализованной. Также выделяют латентную форму ГИ.
Ни одна инфекция не имеет такого многообразия клинических проявлений, как герпесвирусная. Она может вызывать поражение глаз, нервной системы, внутренних органов, слизистой оболочки желудочно-кишечного тракта, полости рта, гениталий, может являться причиной онкологических заболеваний, имеет определенное значение в неонатальной патологии и возникновении гипертонии. Распространение вируса в организме происходит гематогенным, лимфогенным, нейрогенным путем.
Частота первичной герпесвирусной инфекции возрастает у детей после 6 месяцев жизни, когда полученные от матери антитела исчезают. Пик заболеваемости приходится на возраст 2—3 года. Нередко ГИ встречается и у новорожденных детей, по данным ряда авторов диагностируется у 8% новорожденных с общесоматической патологией и у 11% недоношенных детей.
По данным ВОЗ, заболевания, обусловленные вирусом простого герпеса (HSV), занимают второе место после гриппа среди причин смертности от вирусных инфекций. Решение проблемы диагностики и лечения герпесвирусной инфекции с проявлениями на слизистой оболочке полости рта — одна из важнейших задач практической медицины.
В последнее десятилетие во всем мире значение герпесвирусных заболеваний как проблемы общественного здравоохранения постоянно растет. Представители семейства герпесвирусов человека поражают до 95% населения мира.
К первичным формам ГИ относятся: инфекция новорожденных (генерализованный герпес, энцефалиты, герпес кожи и слизистых), энцефалиты, гингивостоматиты, герпетиформная экзема Капоши, первичный герпес кожи, глаз, герпетический панариций, кератиты. Первичная ГИ возникает вследствие первичного контакта человека с HSV. Как правило, это происходит в раннем детском возрасте (до 5 лет). У взрослых в возрасте 16-25 лет, которые не имеют противовирусного иммунитета, первичная ГИ чаще может быть обусловлена HSV-2. Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Вторичными, рецидивирующими формами ГИ является герпес кожи и слизистых оболочек, офтальмогерпес, герпес половых органов.
Эпштейн-Барр-вирусная инфекция
Инфекционное заболевание, которое вызывается вирусом Эпштейн-Барр (ЕBV) и характеризуется системным лимфопролиферативным процессом с доброкачественным или злокачественным течением.
ЕBV выделяется из организма больного или вирусоносителя с орофарингеальным секретом. Передача инфекции происходит воздушно-капельным путем через слюну, часто во время поцелуев матерью своего ребенка, поэтому иногда ЕBV-инфекцию называют «болезнью поцелуев». Дети нередко заражаются ЭБВ через игрушки, загрязненные слюной больного ребенка или вирусоносителя, при пользовании общей посудой, бельем. Возможен гемотрансфузионный путь передачи инфекции, а также половой. Описаны случаи вертикальной передачи ЕBV от матери к плоду, предполагают, что вирус может быть причиной внутриутробных аномалий развития. Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое «бессмертие» В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.
ЕBV может вызывать: инфекционный мононуклеоз, лимфому Беркитта, назофарингеальную карциному, хроническую активную ЕBV-инфекцию, лейомиосаркому, лимфоидную интерстициальную пневмонию, «волосатую» лейкоплакию, неходжкинскую лимфому, врожденную ЕBV-инфекцию.
Варицелла-зостер-инфекция
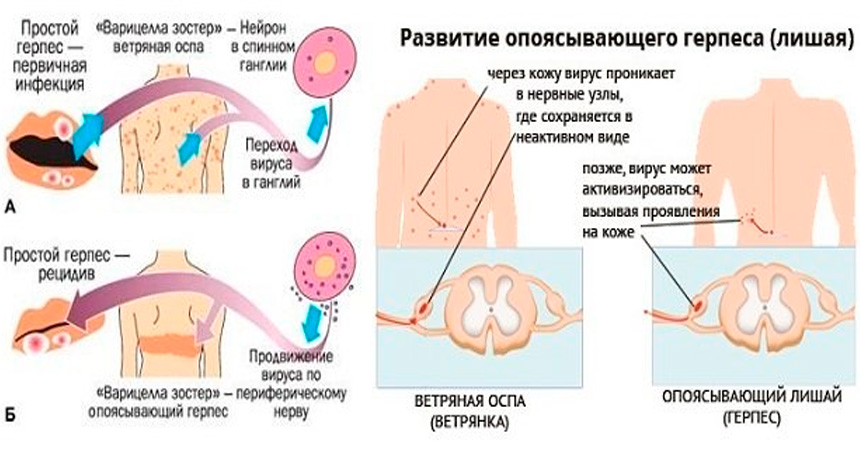
Varicella-zoster вирус вызывает ветряную оспу и опоясывающий герпес. Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом, включая последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными на протяжении 3-5 дней после прекращения высыпаний на коже. Через третье лицо заболевание не передается. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной. Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет. Опоясывающий герпес развивается после первичного инфицирования вирусом Varicella-zoster, после перехода инфекции в латентную форму, при которой вирус локализуется в спинальных, тройничном, сакральном и других нервных ганглиях. Возможна эндогенная реактивация инфекции.
Цитомегаловирусная инфекция
Инфекционное заболевание, которое вызывается цитомегаловирусом (CMV) и характеризуется разнообразными клиническими формами (от бессимптомной до тяжелой генерализованной с поражением многих органов) и течением (острым или хроническим). Факторами передачи CMV могут быть практически все биологические субстраты и выделения человека, в которых содержится вирус: кровь, слюна, моча, ликвор, вагинальный секрет, сперма, амниотическая жидкость, грудное молоко. Потенциальным источником инфекции являются органы и ткани в трансплантологии, а также кровь и ее продукты в трансфузиологии. Пути передачи CMV-инфекции: воздушно-капельный, половой, вертикальный и парентеральный.
Различают врожденную и приобретенную формы CMV-инфекции. Врожденная CMV-инфекция. При антенатальном инфицировании плода заражение происходит преимущественно трансплацентарно. При интранатальном инфицировании CMV поступает в организм при аспирации инфицированных околоплодных вод или секретов родовых путей матери.
У детей более старшего возраста приобретенная CMV-инфекция в 99% случаев протекает в субклинической форме. Наиболее частым проявлением такой формы CMV-инфекции у детей в возрасте старше года является мононуклеозоподобный синдром. Как правило, наблюдается клиника острого респираторного заболевания в виде фарингита, ларингита, бронхита.
Инфекции, вызванные шестым, седьмым и восьмым типами герпесвирусов Герпесвирусы шестого типа (HHV-6) могут явиться причиной эритематозной и розеолезной сыпи (внезапная экзантема), поражений ЦНС и костного мозга у иммуноскомпроментированных детей. Герпесвирусы седьмого типа (HHV-7) вызывают экзантему новорожденных
Важное значение имеет исследование специфических антител различных подклассов: IgM, IgG1-2, IgG3 и IgG4 к герпес-вирусам. Выявление в сыворотке крови детей специфических иммуноглобулинов М, IgG3, IgG1-2 в титре > 1:20, вирусного антигена и специфических иммунных комплексов с антигеном свидетельствует об остроте инфекционного процесса (активная фаза), а определение только специфических IgG4 расценивается как латентная фаза инфекции или носительство материнских антител.
Лечение
Герпетической инфекции проходит в 3 этапа:
Во всех случаях препараты, их комбинация и длительность подбираются индивидуально с учетом проявлений заболевания, особенности иммунной системы ребенка, возраста, течения заболевания.
Врожденная инфекция, вызванная вирусом простого герпеса. Клинические рекомендации.
Врожденная инфекция
вызванная вирусом простого герпеса
Оглавление
Ключевые слова
вирус простого герпеса
herpes simplex virus 1, 2
локализованная врожденная ВПГ-инфекция
изолированный герпетический энцефалит
генерализованная врожденная ВПГ-инфекция
резидуальные явления врожденной ВПГ-инфекции
диссеминированный неонатальный герпес
церебральная форма интранатально приобретенного неонатального герпеса
локализованная врожденная форма
Список сокращений
ВПГ-1 – вирус простого герпеса 1 типа
ВПГ-2 – вирус простого герпесак 2 типа
ВПГ-инфекция – инфекция, вызванная вирусами простого герпеса
ВПР – врожденные пороки развития
ВГИ – врожденная герпесвирусная инфекция
ГЭ – герпетический энцефалит (энцефалит, вызванный вирусами простого герпеса)
ДНК – дезоксирибонуклеиновая кислота
ДВС–синдром – синдром диссеминированного внутрисосудистого свертывания
ЗВУР – задержка внутриутробного развития
ИГХ – иммуногистохимический анализ
ИФА – иммуноферментный анализ
ИЦХ – иммуноцитохимический анализ
МКБ 10 – международная классификация болезней 10-го пересмотра
МЕ – международная единица
ПЦР – полимеразная цепная реакция
РДС – респираторный дистресс-синдром
РИФ – реакция иммунофлюоресценции
РКИ – рандомизированные контролируемые исследования
ХЛИА – имунохемилюминисцентный анализ
ЦНС – центральная нервная система
Мг/кг/сут – микрограмм на килограмм веса в сутки
Ig (G, M) – иммуноглобулины группы (G, M)
Термины и определения
Врожденный герпес – инфекция, передающаяся новорожденному внутриутробно или во время родов.
Гепатоспленомегалия – синдром, характеризующийся одновременным увеличением печени и селезенки, имеющих общий путь оттока лимфы, венозной крови и общую иннервацию.
Изолированный герпетический энцефалит – поражение нервной системы, характеризующееся деструктивным процессом с образованием массивных некрозов в коре головного мозга (преимущественно передних отделах)
1. Краткая информация
1.1 Определение
Инфекция, вызванная вирусами простого герпеса (ВПГ-инфекция) – инфекция, обусловленная вирусами простого герпеса 1 и 2 типов (ВПГ-1, ВПГ-2), относящихся к семейству Herpesviridae, подсемейству Alphaherpesviridae, тотально (субтотально) распространенное заболевание с преимущественным латентным течением или поражениями кожного покрова и слизистых оболочек.
Врожденная инфекция, вызванная вирусами простого герпеса – тяжелое инфекционное заболевание плода (новорожденного), развивающееся вследствие интранатальной контактной (реже – антенатальной трансплацентарной) передачи возбудителя. Возбудителем врожденной ВПГ-инфекции (синоним – неонатальный герпес) является чаще herpes simplex virus 2 типа, реже herpes simplex virus 1 типа.
1.2 Этиология и патогенез
Геном вируса простого герпеса (ВПГ) представлен двуспиральной дезоксирибонуклеиновой кислотой (ДНК) и упакован в капсид с кубическим типом симметрии в форме икосаэдра (двадцатигранника). Снаружи вирус покрыт белково-липидным суперкапсидом – тегументом, формирующимся из клеточной оболочки при выходе вириона из клетки. В составе вирионов обнаружено более 30 белков (гликопротеидов), 7 из которых находятся на поверхности и вызывают образование вирус-нейтрализующих антител.
Геномы ВПГ-1 и ВПГ-2 на 50% являются гомологичными. ВПГ-1 в подавляющем большинстве случаев поражает кожу лица, туловища, конечностей, слизистую полости рта, глаз, носа и так далее, а ВПГ-2 – половые органы, вызывает генерализованное заболевание новорожденных.
Герпетическая инфекция, развивающаяся на фоне виремии при первичном генитальном герпесе во время беременности, приводит к самопроизвольным выкидышам, преждевременным родам, задержке внутриутробного развития плода. Описан врожденный герпес, проявляющийся микроцефалией, хориоретинитом, микрофтальмией [1]. Риск инфицирования плода при первичном остром процессе составляет 50%. при возвратном генитальном герпесе- только 1-5%. Причины этого, помимо защиты материнскими Ig-антителами, заключается в небольшом количестве вирусов и укороченном времени выделения вирусов по сравнению с первичной инфекцией.
Патоморфологические изменения при поражении головного мозга характеризуются выраженным отеком мозга, особенно при диссемированном его поражении, с последующей энцефаломаляцией и образованием некротических очагов. Последние могут располагаться в отдельных долях мозга одного или обоих полушарий (чаще лобных, височных, реже теменных, затылочных), либо охватывать обширные зоны, распространяясь на оба полушария.
1.3 Эпидемиология
Источником ВПГ являются люди с манифестной или латентно протекающими формами инфекционного процесса, локализующегося на коже или слизистой.
При первичном заражении беременная выделяет вирус в окружающую среду в течение 8 100 дней. Клинические проявления при этом, как правило, отсутствуют, хотя иногда на фоне присущей беременности иммуносупрессии могут возникать тяжелые эпизоды первичного генитального герпеса.
Однако в 90% случаев неонатального герпеса у матери на момент родов отсутствуют симптомы генитального герпеса.
При развитии врожденной ВПГ-инфекции передача вирусов осуществляется в анте- и интранатальном периоде. В 75-85 % инфицирование плода происходит непосредственно перед родами после разрыва околоплодных оболочек или во время родов при прохождении через инфицированные родовые пути [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств-3).
Входными воротами для вируса являются:
На долю трансплацентарного инфицирования приходится 5-8 % случаев неонатального герпеса.
Передаче вируса способствуют различные соматические и инфекционные заболевания беременной и другие факторы, способствующие развитию фетоплацентарной недостаточности и снижению барьерной функции плаценты.
1.4 Кодирование по МКБ 10
P35.2 – Врожденная инфекция, вызванная вирусом простого герпеса [herpes simplex].
1.5 Классификация
Клиническая классификация врожденной ВПГ-инфекции:
Клинические формы неонатального герпеса:
1.6 Клиническая картина
Большинство случаев первичного инфицирования вирусами простого герпеса по окончанию периода новорождённости протекает бессимптомно.
Возможными клиническими проявлениями у грудных и детей раннего возраста является гингивостоматит (афтозный стоматит): лихорадка, повышенная возбудимость, отказ от еды, увеличение подчелюстных лимфоузлов, пузырьковые высыпания на слизистых полости рта и деснах (обычно вызваны вирусом простого герпеса 1-го типа). Генитальные пузырьковые высыпания возникают у подростков, начавших половую жизнь (обычно вызваны вирусом простого герпеса 2-го типа, но могут быть и 1-го). Инкубационный период при первичных появлениях от 2 дней до 2 недель.
У иммунокомпроментированных лиц первичная инфекция может протекать в диссеминированной форме.
После первичного инфицирования вирусы пожизненно персистируют в организме (обычно в тройничном ганглии, но могут и в других), реактивируясь вызывают лабиальный герпес, конъюктивит, кератит, генитальный герпес, энцефалит (обычно вирус простого герпеса 2-го типа), возможны – паралич Бела, тройничная невралгия, восходящий миелит, атипичный болевой синдром.
Различают 4 клинические формы неонатального герпеса:
Врожденный герпес при антенатальном трансплацентарном инфицировании может привести к мертворождению, не вынашиванию плода, задержке внутриутробного развития (ЗВУР), поражению центральной нервной системы (ЦНС) (микроцефалия, гидроцефалия, кальцификаты в мозге), кожным рубцам, микрофтальмии, гепатоспленомегалии, гипоплазии конечностей (кортикальная карликовость). Тромбоцитопения, ранний неонатальный бактериальный сепсис. Герпетические высыпания на коже редко.
Диссеминированный неонатальный герпес (интранатальное инфицирование 25-50%) протекает с вовлечением в инфекционный процесс многих органов, таких как головной мозг, печень, легкие. Тяжелое течение заболевания (клиника может очень напоминать бактериальный сепсис с обязательным развитием ДВС-синдрома). Начало симптомов, как правило, на 4-5 день жизни, максимальное проявление на 9-11 день: повышенная возбудимость, высокочастотный крик, судороги, сменяющиеся на признаки угнетения ЦНС (проявление энцефалита), желтуха (следствие тяжелого гепатита), диффузная интерстициальная пневмония, миокардит с нарушением ритма и сердечная недостаточность, Типичными симптомами являются герпетические везикулярные высыпания на коже, афтозный стоматит, керато-конъюнктивит, но у 20–30% больных они могут и отсутствовать.
При диссеминированной ВПГ-инфекции летальность снижается от более чем 90% без лечения почти до 40% на фоне специфической терапии, однако выжившие дети имеют различные тяжелые осложнения.
Церебральная форма интранатально приобретенного неонатального герпеса (локальная форма с поражением ЦНС-герпетический энцефалит) может клинически четко проявиться лишь на 2–4-й неделях жизни ребенка типичными признаками энцефалита – лихорадка, различной выраженности симптомы угнетения ЦНС (летаргия, ступор, кома) или гипервозбудимости (судороги, высокочастотный крик и др.), Гипертермия характерна для доношенных новорожденных, у недоношенных ГЭ чаще развивается на фоне нормальной температуры, либо сопровождается гипотермией Судороги развиваются у 60-80 % новорожденных, чаще генерализованные. Формируется эпилепсия с полиморфизмом припадков в виде генерализованных или локальных миоклоний мускулатуры лица и конечностей, адверсивных приступов, атонических абсансов с резистентностью к противосудорожной терапии.
В тяжелых случаях уже с 10 дня болезни регистрируются признаки декортикации или децеребрации. Очаговые симптомы поражения ЦНС в остром периоде, как правило, не выявляются. Энцефалит не ограничивается только височными долями, а распространяется и на другие отделы.
Локализованная врожденная ВПГ-инфекция с поражением кожи и слизистых встречается у 20-40% больных неонатальным герпесом при интранатальном инфицировании и характеризуется наряду с типичными везикулярными высыпаниями на коже, поражениями слизистой полости рта (афтозный стоматит у 10%), глаз (у 40% детей-конъюнктивит, кератит, хориоретинит). Осложнениями герпетической инфекции глаз является язва роговицы, атрофия зрительного нерва, слепота. При отсутствии этиотропной терапии у 50-70% новорожденных локализованная форма может привести к генерализации процесса или поражению ЦНС, поэтому неонатальные герпетические везикулярные поражения кожи являются абсолютным показанием для специфического антигерпетического лечения. Локализованная форма характеризуется частым рецидивирующим течением на 1-м году жизни.
2. Диагностика
2.1 Жалобы и анамнез
При сборе анамнеза рекомендовано обратить внимание на:
отягощенный акушерский анамнез (выкидыши, мертворождения, невынашивание предыдущих беременностей, рождение детей с множественными пороками развития или умерших в раннем возрасте) [5];
герпетические везикулы в области половых органов и промежности во время беременности [5].
2.2 Физикальное обследование
При осмотре рекомендовано обратить внимание на:
кожные экзантемы и энантемы на слизистых при рождении [4,7];
наличие гепатоспленомегалии [4,7];
бледность кожных покровов [4,7];
желтушность кожных покровов [4,7];
дефицит массы тела к сроку [4,7].
2.3 Лабораторная диагностика
Диагностика врожденной ВПГ в антенатальном периоде
Антенатальная диагностика врожденной ВПГ-инфекции базируется на выявлении первичной, или реактивации латентной, ВПГ-инфекции у беременной.
Рекомендовано определение генома ВПГ методом ПЦР, антигенов ВПГ иммуноцитохимическим методом (ИЦХ) или методом иммунофлюоресцетного анализа (ИФА) в мазках-отпечатках у беременных [1].
Рекомендовано определение специфических антител ВПГ класса IgM, IgG в сыворотке крови у беременных [3].
Комментарии: Первичная ВПГ-инфекция у беременных диагностируется на основании обнаружения в сыворотке крови специфических антител класса IgM в количестве в 2 и более раз превышающем порог чувствительности метода в двух исследованиях, выполненных с интервалом 14 дней в одной и той же лаборатории одним и тем же методом (иммуноферментный анализ (ИФА), имунохемилюминисцентный анализ (ХЛИА)) при условии выявления во втором исследовании специфических IgG, превышающих порог чувствительности метода с авидностью ниже 40% [3].
Диагностика врожденной ВПГ в постнатальном периоде
Рекомендовано исследование сыворотки крови новорожденного и одновременно сыворотки крови матери на количественное определение Ig M и Ig G к ВПГ методом ИФА (или ХЛИА) с указанием пороговых значений чувствительности по данной тест-системе [4].
Рекомендовано исследование крови (лейкоконцентрата), ликвора и мазков-отпечатков (с герпетических высыпаний кожи и слизистых новорожденного) на наличие генетического материала ВПГ методом ПЦР [4].
2.4 Инструментальная диагностика
Диагностика врожденной ВПГ в антенатальном периоде
Не рекомендуется проведение беременным инвазивных методов исследования (биопсия ворсин хориона, амниоцентез, кордоцентез) [5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3)
Комментарии: Данные методы являются фактором риска развития врожденной ВПГ-инфекции.
Рекомендованы ультразвуковые исследования плода в режиме скрининга каждые 2-3 недели до 33 недели беременности включительно [6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Даже в случае отсутствия при первичном ультразвуковом исследовании плода признаков врожденной ВПГ-инфекции необходимо повторное исследование.
Выявление в ходе ультразвукового мониторинга плода признаков прогрессирования врожденной ВПГ-инфекции может являться показанием для искусственного прерывания беременности по медицинским показаниям. Решение об искусственном прерывании беременности в этом случае должно быть принято беременной женщиной после тщательного консультирования со специалистом врачом-акушером-гинекологом.
3. Лечение
3.1 Консервативное лечение
3.1.1 Антенатальная терапия
Методов антенатальной терапии врожденной ВПГ-инфекции на сегодняшний день не разработано. Лечебные мероприятия в отношении беременных с риском развития этого заболевания изложены в разделе «Профилактика».
3.1.2 Постнатальная терапия
Постнатальная этиотропная терапия
Противовирусная терапия направлена на подавление репликации ВПГ-1 и ВПГ-2.
Ацикловир** рекомендован в качестве препарата 1-го выбора всем новорожденным, инфицированным ВПГ-1 и ВПГ-2 [4].
Уровень убедительности рекомендаций В (уровень достоверности доказательств-2а)
Комментарии: Оптимально вводить препарат внутривенно медленно в течении часа (предупреждение образования кристаллических преципитатов в почечных канальцах). в физиологическом растворе в дозе 60 мг/кг/сутки доношенным, разделенной на три равных введения через каждые 8 часов Недоношенным с массой тела менее 1500 г- 40мг/кг в сутки на 2 введения с интервалом 12 часов. Длительность лечения 14 суток при локализованной ВПГ–инфекции, 21 и более суток – при остальных клинических формах. После окончания курса внутривенной терапии ацикловиром у детей с герпетическим энцефалитом необходим месячный курс назначения его внутрь 75 мг/кг (разовая доза) 2 раза в сутки.
Рекомендован интерферон альфа 2-b в комплексной терапии ВПГ–инфекции с высокоактивными антиоксидантами (суппозитории) [7].
Комментарии: Препарат рекомендован в качестве иммуномодулирующего противовирусного средства в комплексной терапии ВПГ–инфекции новорожденным:
>34 недель по 150 000 МЕ 2 раза/сутки курсом 5 суток. Рекомендованы 2-5 курсов терапии с интервалом между курсами в 5 суток