Что такое оап в кардиологии у ребенка новорожденного
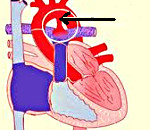
Открытый артериальный проток
Общая информация
Краткое описание
Гемодинамический значимый открытый артериальный проток (ГЗОАП) – функционирование фетальной коммуникации (АП), как причина гемодинамических нарушений и прогрессирования недостаточности кровообращения.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II.МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
• нарушается перфузия головного мозга (ишемическая энцефалопатия).
• олигоурия или анурия. Адекватный объем мочи не всегда означает наличие нормального функционирования почек.
| Возраст, сутки | ЧСС, уд/мин | Фронтальная ось QRS (градусы) | Амплитуда QRS в грудных отведениях, мм | ||||
| размах значений | среднее | ||||||
| зубец R | зубец S | зубец R | зубец S | ||||
| 0-1 | 100-120 | 60-180 | 135 | 4,3-21,0 | 1,1-19,1 | 3,2-16,6 | 2,4-18,5 |
| 1-7 | 100-180 | 80-160 | 125 | 3,3-18,7 | 0,0-15,0 | 3,8-24,2 | 2,8-16,3 |
| 8-30 | 120-180 | 60-160 | 110 | 3,3-18,8 | 0,0-15,0 | 3,8-24,6 | 2,8-16,3 |
• при обструктивных поражениях позволяет оценить турбулентность потока и пиковые градиенты давления.
Дифференциальный диагноз
Лечение
• привлечение матери к уходу за новорожденным.
• Назначение диуретиков в первую неделю жизни не рекомендуется, так как может привести к увеличению концентрации простагландина Е2 в крови.
• Избегать анемии (повышенный сердечный выброс) и гипокапнии (усиливает лево-правый сброс через ОАП, изменение легочного и системного периферического сосудистого сопротивления.
Медикаментозное лечение, оказываемое на стационарном уровне: фармакологическая коррекция ОАП основана на назначении нестероидных противовоспалительных препаратов (ингибиторов циклооксигеназы) угнетающих синтез простагландинов, поддерживающих персистирование ОАП.
Открытый артериальный проток
Открытый артериальный проток – функционирующее патологическое сообщение между аортой и легочным стволом, которое в норме обеспечивает эмбриональное кровообращение и подвергается облитерации в первые часы после рождения. Открытый артериальный проток проявляется отставанием ребенка в развитии, повышенной утомляемостью, тахипноэ, сердцебиением, перебоями в сердечной деятельности. Диагностировать открытый артериальный проток помогают данные эхокардиографии, электрокардиографии, рентгенографии, аортографии, катетеризации сердца. Лечение порока хирургическое, включающее перевязку (лигирование) или пересечение открытого артериального протока с ушиванием аортального и легочного концов.
МКБ-10
Общие сведения
Открытый артериальный (Боталлов) проток – незаращение добавочного сосуда, соединяющего аорту и легочную артерию, который продолжает функционировать после истечения срока его облитерации. Артериальный проток (dustus arteriosus) является необходимой анатомической структурой в системе эмбрионального кровообращения. Однако после рождения, в связи с появлением легочного дыхания, необходимость в артериальном протоке исчезает, он перестает функционировать и постепенно закрывается. В норме функционирование протока прекращается в первые 15-20 часов после рождения, полное анатомическое закрытие продолжается от 2 до 8 недель.
В кардиологии открытый артериальный проток составляет 9,8% среди всех врожденных пороков сердца и в 2 раза чаще диагностируется у женщин. Открытый артериальный проток встречается как в изолированной форме, так и в сочетании с другими аномалиями сердца и сосудов (5-10%):
При пороках сердца с дуктус-зависимым кровообращением (транспозиции магистральных артерий, крайней форме тетрады Фалло, перерыве дуги аорты, критическом легочном или аортальном стенозе, синдроме гипоплазии левого желудочка) открытый артериальный проток является жизненно необходимой сопутствующей коммуникацией.
Причины
Открытый артериальный проток обычно встречается у недоношенных детей и крайне редко у детей, рожденных в срок. У недоношенных новорожденных с массой менее 1750 г частота открытого артериального протока составляет 30-40 %, у детей, чья масса при рождении не превышает 1000г, – 80%. Нередко у таких детей обнаруживаются врожденные аномалии развития ЖКТ и мочеполовой системы. Незаращение фетальной коммуникации у недоношенных в постнатальном периоде связано с синдромом дыхательных расстройств, асфиксией в родах, стойким метаболическим ацидозом, длительной оксигенотерапией высокими концентрациями кислорода, избыточной инфузионной терапией.
У доношенных детей открытый артериальный проток намного чаще встречается в высокогорных районах. В некоторых случаях его незаращение вызвано патологией самого протока. Довольно часто открытый артериальный проток является наследуемой сердечной аномалией. Артериальный проток может оставаться открытым у детей, чьи матери перенесли краснуху в I триместре беременности.
Таким образом, факторами риска открытого артериального протока являются преждевременные роды и недоношенность, семейный анамнез, наличие других ВПС, инфекционные и соматические заболевания беременной.
Особенности гемодинамики при открытом артериальном протоке
Об открытом артериальном протоке говорят в том случае, если его функционирование не прекращается спустя 2 недели после рождения. Открытый артериальный проток относится к порокам бледного типа, поскольку при нем происходит сброс оксигенированной крови из аорты в легочную артерию. Артерио-венозный сброс обусловливает поступление дополнительных объемов крови в легкие, переполнение легочного сосудистого русла и развитие легочной гипертензии. Повышенная объемная нагрузка на левые отделы сердца приводит к их гипертрофии и дилатации.
Нарушения гемодинамики при открытом артериальном протоке зависят от размера сообщения, угла его отхождения от аорты, разницы давления между большим и малым кругом кровообращения. Так, длинный, тонкий, извилистый проток, отходящий под острым углом от аорты, оказывает сопротивление обратному току крови и препятствует развитию значимых нарушений гемодинамики. Со временем такой проток может самостоятельно облитерироваться. Наличие короткого, широкого открытого артериального протока, напротив, обусловливает значительный артерио-венозный сброс и выраженные гемодинамические расстройства. Такие протоки к облитерации не способны.
Классификация открытого артериального протока
С учетом уровня давления в легочной артерии выделяют 4 степени порока:
В естественном течении открытого артериального протока прослеживаются 3 стадии:
Симптомы открытого артериального протока
Клиническое течение открытого артериального протока варьирует от бессимптомного до крайне тяжелого. Открытый артериальный проток малого диаметра, не приводящий к нарушению гемодинамики, может длительное время оставаться нераспознанным. И, напротив, наличие широкого артериального протока обусловливает бурное развитие симптоматики уже в первые дни и месяцы жизни ребенка.
Первыми признаками порока могут служить постоянная бледность кожных покровов, преходящий цианоз при сосании, крике, натуживании; дефицит массы тела, отставание в моторном развитии. Дети с открытым артериальным протоком склонны к частым заболеваниям бронхитами, пневмониями. При физической активности развивается одышка, утомляемость, тахикардия, неритмичность сердцебиения.
Прогрессирование порока и ухудшение самочувствия может происходить в пубертатный период, после родов, в связи со значительными физическими перегрузками. При этом цианоз становится постоянным, что свидетельствует о развитии веноартериального сброса и нарастании сердечной недостаточности.
Осложнениями открытого артериального протока могут служить бактериальный эндокардит, аневризма протока и ее разрыв. Средняя продолжительность жизни при естественном течении протока составляет 25 лет. Спонтанная облитерация и закрытие открытого артериального протока происходит крайне редко.
Диагностика открытого артериального протока
При осмотре пациента с открытым артериальным протоком нередко выявляется деформация грудной клетки (сердечный горб), усиленная пульсация в проекции верхушки сердца. Основным аускультативным признаком открытого артериального протока служит грубый систоло-диастолический шум с «машинным» компонентом во II межреберье слева.
Обязательный минимум исследований при открытом артериальном протоке включает рентгенографию грудной клетки, ЭКГ, фонокардиографию, УЗИ сердца. Рентгенологически выявляется кардиомегалия за счет увеличения размеров левого желудочка, выбухание дуги легочной артерии, усиление легочного рисунка, пульсация корней легких. ЭКГ-признаки открытого артериального протока включают указания на гипертрофию и перегрузку левого желудочка; при легочной гипертензии – на гипертрофию и перегрузку правого желудочка. С помощью ЭхоКГ определяются косвенные признаки порока, производится непосредственная визуализация открытого артериального протока, измеряются его размеры.
К проведению аортографии, зондирования правых отделов сердца, МСКТ и МРТ сердца прибегают при высокой легочной гипертензии и сочетании открытого артериального порока с другими аномалиями сердца. Дифференциальную диагностику открытого артериального протока следует проводить с дефектом аортолегочной перегородки, общим артериальным стволом, аневризмой синуса Вальсальвы, аортальной недостаточностью и артериовенозным свищом.
Лечение открытого артериального протока
У недоношенных детей применяется консервативное ведение открытого артериального протока. Оно предполагает введение ингибиторов синтеза простагландина (индометацина) с целью стимуляции самостоятельной облитерации протока. При отсутствии эффекта от 3-кратного повторения медикаментозного курса у детей старше 3-х недель показано хирургическое закрытие протока.
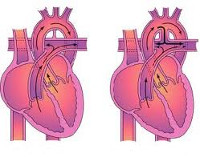
В детской кардиохирургии при открытом артериальном протоке используются открытые и эндоваскулярные операции. Открытые вмешательства могут включать перевязку открытого артериального протока, его клипирование сосудистыми клипсами, пересечение протока с ушиванием легочного и аортального концов. Альтернативными методами закрытия открытого артериального протока являются его клипирование в процессе торакоскопии и катетерная эндоваскулярная окклюзия (эмболизация) специальными спиралями.
Прогноз и профилактика открытого артериального протока
Открытый артериальный проток даже небольших размеров сопряжен с повышенным риском преждевременной смерти, поскольку ведет к снижению компенсаторных резервов миокарда и легочных сосудов, присоединением серьезных осложнений. Больные, перенесшие хирургическое закрытие протока, имеют лучшие показатели гемодинамики и большую продолжительность жизни. Послеоперационная летальность низка.
Для уменьшения вероятности рождения ребенка с открытым артериальным протоком необходимо исключить все возможные риск-факторы: курение, алкоголь, прием лекарственных препаратов, стрессы, контакты с инфекционными больными и пр. При наличии ВПС у близких родственников на этапе планирования беременности необходима консультация генетика.
Публикации в СМИ
Проток артериальный открытый
Открытый артериальный проток (ОАП) — сосуд, через который после рождения сохраняется патологическое сообщение между аортой и лёгочной артерией (ЛА). У здоровых детей функционирование протока прекращается сразу после рождения или продолжается в резко уменьшенном объёме не более 20 ч. Впоследствии артериальный проток постепенно облитерируется и превращается в артериальную связку. В норме облитерация протока заканчивается через 2–8 нед. Артериальный проток считают аномалией, если он функционирует спустя 2 нед после рождения.
Статистические данные: ОАП — один из наиболее часто встречаемых пороков (6,1% всех ВПС у детей грудного возраста, 11–20% всех ВПС, диагностированных в клинике, 9,8% — по данным аутопсий); соотношение мужского пола к женскому — 1:2.
Этиология: описаны семейные случаи порока; нередко у матери в анамнезе — краснуха, герпес, грипп на 4–8-й неделях беременности; предрасполагающее значение имеют недоношенность и синдром респираторного дистресса новорождённых, гипоксия новорождённого с высоким содержании Пг.
Патофизиология. Направление сброса крови обусловлено разницей давления между аортой и ЛА и зависит от величины сопротивления лёгочного и системного сосудистого русла (пока лёгочное сосудистое сопротивление ниже системного, происходит сброс крови слева направо, при преобладании лёгочного сопротивления происходит смена направления шунтирования). При больших размерах ОАП рано возникают изменения в лёгочных сосудах (синдром Айзенменгера).
Клиническая картина и диагностика
Жалобы: быстрая утомляемость, одышка, ощущение перебоев в работе сердца, частые инфекции, парадоксальные эмболии.
Объективное обследование • Отставание в физическом развитии • Бледность кожных покровов, непостоянный цианоз при крике, натуживании • Симптомы «барабанных палочек» и «часовых стёкол» • Стойкий цианоз при сбросе крови справа налево • «Сердечный горб», усиленный верхушечный толчок, систолическое дрожание с максимумом во втором межрёберном промежутке слева от грудины • Границы сердца расширены влево и вправо • Снижение диастолического и повышение пульсового АД, усиление верхушечного толчка, усиление обоих тонов сердца (громкость II тона над ЛА коррелирует со степенью выраженности лёгочной гипертензии) • Грубый машинный систолодиастолический шум во II межреберье слева от грудины, иррадиирующий в межлопаточное пространство и на магистральные сосуды • По мере прогрессирования лёгочной гипертензии и снижении сброса слева направо шум ослабевает и укорачивается вплоть до полного исчезновения (в этой стадии может появляться диастолический шум Грэма Стилла, возникающий из-за относительной недостаточности клапана ЛА) с последующим повторным нарастанием при возникновении сброса справа налево • Иногда над верхушкой сердца — шум относительного стеноза или недостаточности митрального клапана.
Инструментальная диагностика
• ЭКГ: признаки гипертрофии и перегрузки правых, а затем и левых отделов сердца; редко — блокада ножек пучка Хиса.
• Рентгенологическое исследование органов грудной клетки. Выбухание дуг ЛА, правого и левого желудочков. Обогащение лёгочного рисунка, расширение и неструктурность корней лёгких. Расширение восходящей части аорты. У взрослых относительно редко может визуализироваться обызвествлённый ОАП.
• ЭхоКГ. Гипертрофия и дилатация правого и левого желудочков. Визуализация ОАП, определение его формы, длины и внутренних диаметров (для оценки прогноза и подбора размеров эндоваскулярного окклюзирующего устройства). В допплеровском режиме выявляют специфическую форму сдвига допплеровского спектра частот в ЛА, определяют степень сброса и отношение лёгочного кровотока к системному (Qp/Qs).
• Катетеризация левых и правых отделов сердца. Симптом буквы — проведение катетера из ЛА через ОАП в нисходящую аорту. Повышение оксигенации крови в ЛА по сравнению с правым желудочком более чем на 2 объёмных процента. Проводят пробы с аминофиллином и ингаляцией кислорода для определения прогноза в отношении обратимости лёгочной гипертензии.
• Восходящая аортография. Поступление контрастного вещества из восходящей аорты в ЛА. Диагностика сопутствующей коарктации аорты.
Медикаментозная терапия. До закрытия ОАП необходимо проведение профилактики бактериального эндокардита. Применение индометацина показано при узких ОАП, выявленных в период новорождённости, и противопоказано при почечной недостаточности. Рекомендовано внутривенное введение индометацина:
• менее 2 сут: начальная доза 200 мкг/кг; затем 2 дозы по 100 мкг/кг с интервалом 12–24 ч;
• 2–7 сут: начальная доза 200 мкг/кг; затем 2 дозы по 200 мкг/кг с интервалом 12–24 ч;
• более 7 сут: начальная доза 200 мкг/кг; затем 2 дозы по 250 мкг/кг с интервалом 12–24 ч.
Хирургическое лечение
Показания • Безуспешность консервативной терапии в течение 5 сут и более, противопоказания к применению НПВС • Декомпенсация недостаточности кровообращения • ОАП среднего или большого диаметра у всех детей до 1 года.
Противопоказания • Тяжёлая сопутствующая патология, угрожающая жизни больного • Терминальная стадия недостаточности кровообращения • Необратимая лёгочная гипертензия.
Методы хирургического лечения. В большинстве случаев выполнимо эндоваскулярное закрытие протока при помощи окклюзирующих устройств (спирали Gianturco, спирали Кука или зонтичных устройств). При очень широком протоке или безуспешности эндоваскулярной коррекции проводят открытую операцию перевязки или (реже) пересечения ОАП с последующим ушиванием обоих концов. Торакоскопическое клипирование ОАП не имеет преимуществ перед эндоваскулярными и открытыми вмешательствами, поэтому его проводят редко.
Специфические послеоперационные осложнения: травма левого возвратного гортанного нерва, кровотечение, деформация аорты с образованием коарктации, остаточный сброс крови через проток вследствие неадекватной коррекции.
Прогноз. Узкий ОАП в целом не влияет на продолжительность жизни, но увеличивает риск инфекционного эндокардита. Средний и широкий ОАП практически никогда не закрываются самостоятельно, самопроизвольное закрытие после 3 мес происходит редко. Эффективность консервативного лечения узких ОАП достигает 90%. При ОАП летальность в течение первого года жизни — 20%. Синдром Айзенменгера у детей старшего возраста наблюдают в 14% случаев, инфекционный эндокардит и эндартериит — в 9% случаев. Аневризма протока и её разрывы — единичные случаи. Средняя продолжительность жизни при средних ОАП — 40 лет, при широких — 25 лет. Послеоперационная летальность — 3%. Клиническая реабилитация в зависимости от гемодинамических нарушений проходит в течение 1–5 лет.
Беременность. У женщин с ОАП небольшого или среднего размера и сбросом крови слева направо можно ожидать неосложнённого течения физиологической беременности. У женщин с высоким лёгочным сопротивлением и шунтом справа налево повышен риск осложнений.
Синонимы: Открытый боталлов проток; Незаращение артериального протока; Незаращение боталлова протока.
Сокращения. ОАП — открытый артериальный проток. ЛА — лёгочная артерия.
МКБ-10 • P29.3 Стойкое фетальное кровообращение у новорождённого • Q21.4 Дефект перегородки между аортой и лёгочной артерией • Q25.0 Открытый артериальный проток
Код вставки на сайт
Проток артериальный открытый
Открытый артериальный проток (ОАП) — сосуд, через который после рождения сохраняется патологическое сообщение между аортой и лёгочной артерией (ЛА). У здоровых детей функционирование протока прекращается сразу после рождения или продолжается в резко уменьшенном объёме не более 20 ч. Впоследствии артериальный проток постепенно облитерируется и превращается в артериальную связку. В норме облитерация протока заканчивается через 2–8 нед. Артериальный проток считают аномалией, если он функционирует спустя 2 нед после рождения.
Статистические данные: ОАП — один из наиболее часто встречаемых пороков (6,1% всех ВПС у детей грудного возраста, 11–20% всех ВПС, диагностированных в клинике, 9,8% — по данным аутопсий); соотношение мужского пола к женскому — 1:2.
Этиология: описаны семейные случаи порока; нередко у матери в анамнезе — краснуха, герпес, грипп на 4–8-й неделях беременности; предрасполагающее значение имеют недоношенность и синдром респираторного дистресса новорождённых, гипоксия новорождённого с высоким содержании Пг.
Патофизиология. Направление сброса крови обусловлено разницей давления между аортой и ЛА и зависит от величины сопротивления лёгочного и системного сосудистого русла (пока лёгочное сосудистое сопротивление ниже системного, происходит сброс крови слева направо, при преобладании лёгочного сопротивления происходит смена направления шунтирования). При больших размерах ОАП рано возникают изменения в лёгочных сосудах (синдром Айзенменгера).
Клиническая картина и диагностика
Жалобы: быстрая утомляемость, одышка, ощущение перебоев в работе сердца, частые инфекции, парадоксальные эмболии.
Объективное обследование • Отставание в физическом развитии • Бледность кожных покровов, непостоянный цианоз при крике, натуживании • Симптомы «барабанных палочек» и «часовых стёкол» • Стойкий цианоз при сбросе крови справа налево • «Сердечный горб», усиленный верхушечный толчок, систолическое дрожание с максимумом во втором межрёберном промежутке слева от грудины • Границы сердца расширены влево и вправо • Снижение диастолического и повышение пульсового АД, усиление верхушечного толчка, усиление обоих тонов сердца (громкость II тона над ЛА коррелирует со степенью выраженности лёгочной гипертензии) • Грубый машинный систолодиастолический шум во II межреберье слева от грудины, иррадиирующий в межлопаточное пространство и на магистральные сосуды • По мере прогрессирования лёгочной гипертензии и снижении сброса слева направо шум ослабевает и укорачивается вплоть до полного исчезновения (в этой стадии может появляться диастолический шум Грэма Стилла, возникающий из-за относительной недостаточности клапана ЛА) с последующим повторным нарастанием при возникновении сброса справа налево • Иногда над верхушкой сердца — шум относительного стеноза или недостаточности митрального клапана.
Инструментальная диагностика
• ЭКГ: признаки гипертрофии и перегрузки правых, а затем и левых отделов сердца; редко — блокада ножек пучка Хиса.
• Рентгенологическое исследование органов грудной клетки. Выбухание дуг ЛА, правого и левого желудочков. Обогащение лёгочного рисунка, расширение и неструктурность корней лёгких. Расширение восходящей части аорты. У взрослых относительно редко может визуализироваться обызвествлённый ОАП.
• ЭхоКГ. Гипертрофия и дилатация правого и левого желудочков. Визуализация ОАП, определение его формы, длины и внутренних диаметров (для оценки прогноза и подбора размеров эндоваскулярного окклюзирующего устройства). В допплеровском режиме выявляют специфическую форму сдвига допплеровского спектра частот в ЛА, определяют степень сброса и отношение лёгочного кровотока к системному (Qp/Qs).
• Катетеризация левых и правых отделов сердца. Симптом буквы — проведение катетера из ЛА через ОАП в нисходящую аорту. Повышение оксигенации крови в ЛА по сравнению с правым желудочком более чем на 2 объёмных процента. Проводят пробы с аминофиллином и ингаляцией кислорода для определения прогноза в отношении обратимости лёгочной гипертензии.
• Восходящая аортография. Поступление контрастного вещества из восходящей аорты в ЛА. Диагностика сопутствующей коарктации аорты.
Медикаментозная терапия. До закрытия ОАП необходимо проведение профилактики бактериального эндокардита. Применение индометацина показано при узких ОАП, выявленных в период новорождённости, и противопоказано при почечной недостаточности. Рекомендовано внутривенное введение индометацина:
• менее 2 сут: начальная доза 200 мкг/кг; затем 2 дозы по 100 мкг/кг с интервалом 12–24 ч;
• 2–7 сут: начальная доза 200 мкг/кг; затем 2 дозы по 200 мкг/кг с интервалом 12–24 ч;
• более 7 сут: начальная доза 200 мкг/кг; затем 2 дозы по 250 мкг/кг с интервалом 12–24 ч.
Хирургическое лечение
Показания • Безуспешность консервативной терапии в течение 5 сут и более, противопоказания к применению НПВС • Декомпенсация недостаточности кровообращения • ОАП среднего или большого диаметра у всех детей до 1 года.
Противопоказания • Тяжёлая сопутствующая патология, угрожающая жизни больного • Терминальная стадия недостаточности кровообращения • Необратимая лёгочная гипертензия.
Методы хирургического лечения. В большинстве случаев выполнимо эндоваскулярное закрытие протока при помощи окклюзирующих устройств (спирали Gianturco, спирали Кука или зонтичных устройств). При очень широком протоке или безуспешности эндоваскулярной коррекции проводят открытую операцию перевязки или (реже) пересечения ОАП с последующим ушиванием обоих концов. Торакоскопическое клипирование ОАП не имеет преимуществ перед эндоваскулярными и открытыми вмешательствами, поэтому его проводят редко.
Специфические послеоперационные осложнения: травма левого возвратного гортанного нерва, кровотечение, деформация аорты с образованием коарктации, остаточный сброс крови через проток вследствие неадекватной коррекции.
Прогноз. Узкий ОАП в целом не влияет на продолжительность жизни, но увеличивает риск инфекционного эндокардита. Средний и широкий ОАП практически никогда не закрываются самостоятельно, самопроизвольное закрытие после 3 мес происходит редко. Эффективность консервативного лечения узких ОАП достигает 90%. При ОАП летальность в течение первого года жизни — 20%. Синдром Айзенменгера у детей старшего возраста наблюдают в 14% случаев, инфекционный эндокардит и эндартериит — в 9% случаев. Аневризма протока и её разрывы — единичные случаи. Средняя продолжительность жизни при средних ОАП — 40 лет, при широких — 25 лет. Послеоперационная летальность — 3%. Клиническая реабилитация в зависимости от гемодинамических нарушений проходит в течение 1–5 лет.
Беременность. У женщин с ОАП небольшого или среднего размера и сбросом крови слева направо можно ожидать неосложнённого течения физиологической беременности. У женщин с высоким лёгочным сопротивлением и шунтом справа налево повышен риск осложнений.
Синонимы: Открытый боталлов проток; Незаращение артериального протока; Незаращение боталлова протока.
Сокращения. ОАП — открытый артериальный проток. ЛА — лёгочная артерия.
МКБ-10 • P29.3 Стойкое фетальное кровообращение у новорождённого • Q21.4 Дефект перегородки между аортой и лёгочной артерией • Q25.0 Открытый артериальный проток